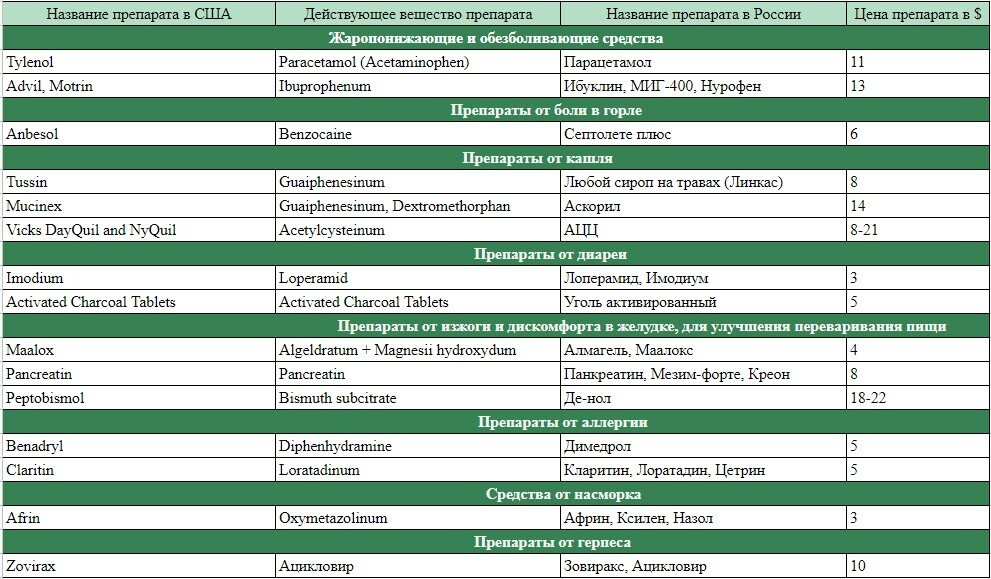
Амбулаторная история: ребенок состоял на диспансерном учете у педиатра в связи с наличием обструктивного синдрома (для справки: обструктивный синдром у детей – сужение бронхов аллергического или бактериального генеза) с 2004 года.
Амбулаторная история: ребенок состоял на диспансерном учете у педиатра в связи с наличием обструктивного синдрома (для справки: обструктивный синдром у детей – сужение бронхов аллергического или бактериального генеза) с 2004 года.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
В 2005 году появилась выраженная одышкаа (частота дыхания менее 30 актов в минуту), приступы удушья, кашель и повышение температуры.
Данные инструментальных и лабораторных методов исследования:
- Общий анализ крови: лейкоциты более 14 х 10 в 9 степени на литр, эритроциты 4,4 х 10 в 12 степени на литр, нейтрофилез за счет сегментоядерных форм;
- Рентгенография органов грудной клетки: мелкоочаговые инфильтративные тени в нижней доле справа на фоне деформированного легочного рисунка;
- Осмотр педиатра: влажные хрипы в нижней доле справа, жесткое дыхание с обеих сторон.
На основе вышеприведенных лабораторных данных был выставлен диагноз: очаговая правосторонняя пневмония, среднее течение, ДН1, бронхообструктивный синдром, бронхиальная астма (?).
Ребенок был госпитализирован в педиатрическое отделение. После консультации пульмонолога ему были проведены аллергические пробы, которые выявили чувствительность к домашней пыли.
В течение 2 недель в педиатрическом отделении ребенок проходил курс лечения парентерально амоксициллином/клавуланатом. С 3-го дня он был переведен на аугментин перорально + беродуал ингаляторно.
Результаты клинико-лабораторных методов исследования на 5 день:
- Количество лейкоцитов – 10 х 10 в 9 степени на литр, нейтрофилез с сегментоядерным сдвигом;
- Рентгенография ОГК в прямой проекции: уменьшение размеров и интенсивности инфильтративных теней в нижнем легочном поле справа;
- Аускультативно: сохраняется жесткое дыхание по всем легочным полям.
Лечащий врач принимает решение оставить ребенка в отделении.
Для справки: согласно требованиям Минздрава пневмония у детей лечится в среднем 10-14 дней. Если сроки продлеваются, необходима врачебно-консультативная комиссия.
Из врачебных назначений можно выделить следующие:
- Аугментин перорально – по 200 мг 3 раза в день;
- Ингаляции беродуала – курсом 3 в день;
- УВЧ на грудную клетку.
На протяжении курса лечения была назначена повторная консультация пульмонолога. Врач установил прогредиентное течение бронхиальной астмы и необходимость постоянного применения ребенком беродуала (препарат для расширения бронхов).
На 12 день лечения была назначена рентгенография органов грудной клетки, которая не установила инфильтративных теней в нижней доле справа.
Аускультативно: хрипов нет, выслушивается жесткое дыхание в легочных полях с обеих сторон. Лабораторные анализы пришли в норму и на 13 день ребенок был выписан из стационара под диспансерное наблюдение лечащего педиатра.
Краткий обзор истории болезни при пневмонии у детей
Пневмония у детей длится в среднем от 10 до 14 дней. Провоцируется она чаще всего бактериями или вирусами. В вышеописанном примере клинику обусловила бактериальная пневмония.
Заболевание у детей опасно развитием плевритов (воспаление плевры), ателектазов (спадение легких), формированием стойкого сужения бронхов.
На протяжении 2 недель такая пневмония у детей даже после излечения может обуславливать кашель.
История болезни описывает практические подходы к лечению воспаления легких. Лабораторные анализы, рентгенография, осмотр и клиническая диагностика – обязательный перечень исследований, рекомендованный Министерством Здравоохранения.
Пневмония у детей может наблюдаться на фоне бронхообструктивного синдрома. В таком случае на ее фоне может возникнуть приступ удушья. Чтобы справиться с ним, в вышеописанном примере был назначен беродуал.
Аллергия у детей с течением времени прогрессирует, поэтому бронхорасширяющие препараты следует принимать постоянно.
После выписки ребенка из стационара, значительная роль в состоянии его здоровья отводится дальнейшей тактике лечения на амбулаторном этапе. Родители должны контролировать дыхание у детей и при наличии одышкаи или удушья срочно принять необходимые меры для предотвращения формирования дыхательной недостаточности.