Почему болит голова после вакцинации
Точный механизм возникновения цефалгии у перенесших иммунизацию людей не определен. Следует рассматривать общие и специфические причины формирования болевого синдрома. В западных рекомендациях можно встретить указание на то, что позднее возникновение головной боли после постановки вакцины — признак формирования тромба. Сгусток крови закупоривает вены или артерии в головном мозге и приводит к развитию инсульта. Согласно заявлениям специалистов, российские препараты не вызывают такое осложнение.
Общие причины цефалгии:
- Сосудистые нарушения. В головном мозге болевые рецепторы отсутствуют, поэтому цефалгия чаще всего связана с мозговыми оболочками. В этих анатомических структурах проходят артерии, вены и мелкие сосуды.
- Сердечно-сосудистые нарушения: артериальная гипертензия, аритмия и другие. Если пациент страдал от таких болезней до прививки, вероятность появления головной боли после иммунизации повышается.
- Стресс, психоэмоциональные и физические нагрузки. После процедуры следует отдохнуть в течение 2-3 дней. Если человек продолжает работать после вакцинации от коронавируса, усиливаются побочные эффекты.
- Неврологические заболевания: хроническая энцефалопатия, нарушение кровоснабжения участков головного мозга и другие.
- Избыточное употребление кофеина, табакокурение, злоупотребление алкоголем.
Слишком большое количество вызывающих цефалгию факторов не позволяет говорить о конкретных причинах формирования такой побочной реакции. Далеко не всегда болезненность обусловлена процедурой.
Что означает показатель эффективности вакцины?
Производители вакцин меряются эффективностью своих разработок, доказывая, что их вакцина точно защитит от коронавирусной инфекции. Обычно показатели эффективности лежат в диапазоне 70-95%, у российского «СпутникV» заявляется цифра в 91,6%. Большинство людей при этом думают, что показатель надо понимать буквально: при эффективности в 91,6% из 100 вакцинированных людей у 91,6 человека иммунитет к болезни появится, а у 8,4 – нет. Но это глубоко ошибочное мнение)).
Эффективность вакцины показывает, насколько у вакцинированных людей снижается риск заболеть по сравнению с невакцинированными людьми.
Представим, что появилась некая очень заразная болезнь, при контакте с которой заболевают 100% контактировавших. В этом «абсолютном» случае эффективность вакцины действительно напрямую будет показывать, сколько человек из числа вакцинированных не заболеют.
Но в реальной жизни так не бывает. Обязательно будет группа людей, которые не заболеют, несмотря на контакт с вирусом. Давайте предположим, что таких «устойчивых от природы» будет 30%, а остальные 70% заболеют. Теперь проведем вакцинацию и посмотрим, сколько человек заболело, несмотря на полученную прививку. Предположим, что заболело 10 человек из 100, т.е. 10%, а остальные 90% остались здоровы. Получается, что без прививки заболели 70% людей, а с прививкой только 10%. Вот это снижение риска заболеть и показывает эффективность вакцины. Для того, чтобы получить цифру снижения, вычитаем одно из другого и делим на долю заболевших в невакцинированной группе: 70%-10%=60%/70% =85,7%. Эффективность вакцины от нашей виртуальной болезни составляет 85,7%. Но как вы видите, заболели не 14,3%, как можно было бы предположить (100%-85,7%), а только 10%.
В случае с вакциной «СпутникV», согласно данным клинических испытаний, вероятность заболеть после прививки составляет примерно 0,5%, то есть 1 случай на 200 вакцинированных.
Сохраняется ли опасность заразиться COVID-19 даже после вакцинации? Какова эффективность в сравнении с вакцинами от других болезней?
Вакцины против COVID-19 — одни из самых эффективных в истории человечества. Они так же эффективны, а возможно и более эффективны, чем вакцины от полиомиелита, ветряной оспы, кори и гриппа.
Риск заболеть после вакцинации минимален. Исследования показывают, что даже если вы заразитесь COVID-19 после получения вакцины, то болезнь, скорее всего, не перейдет в тяжелую форму. Вакцины против гриппа менее эффективны, чем вакцины против COVID, но они защищают от осложнений гриппа и госпитализации. Вакцины против COVID-19 еще более сильные.
Узнайте больше о вакцинах против COVID-19 »
17 декабря 2021 г.
Дополнительные ресурсы
-
Информационный листок для вакцинируемых и лиц, осуществляющих уход за больными, о разрешении экстренного применения вакцин против COVID-19
-
Инструкция по применению вакцины Pfizer-BioNTech (Comirnaty)
-
Инструкция по применению вакцины Moderna (Spikevax)
-
Информационный листок о разрешении на экстренное применение вакцины Johnson & Johnson
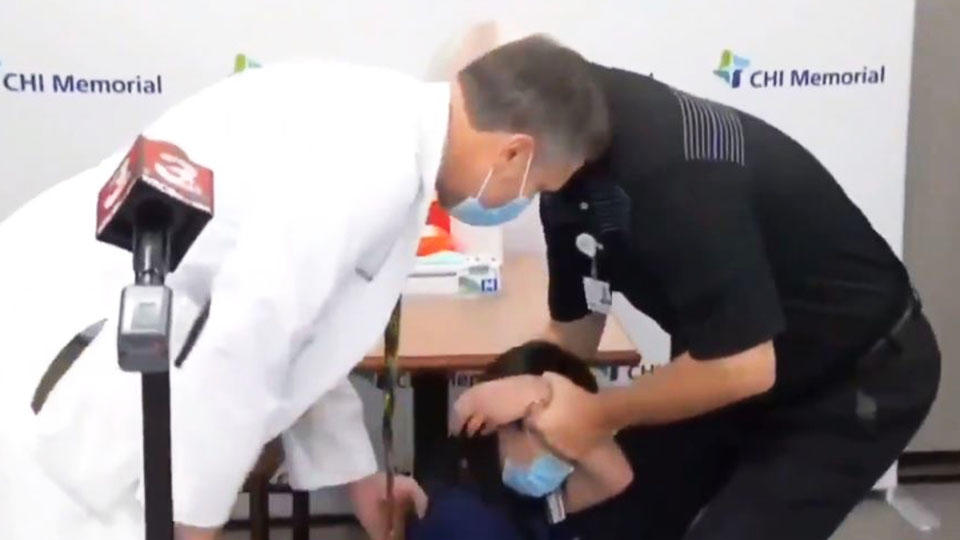
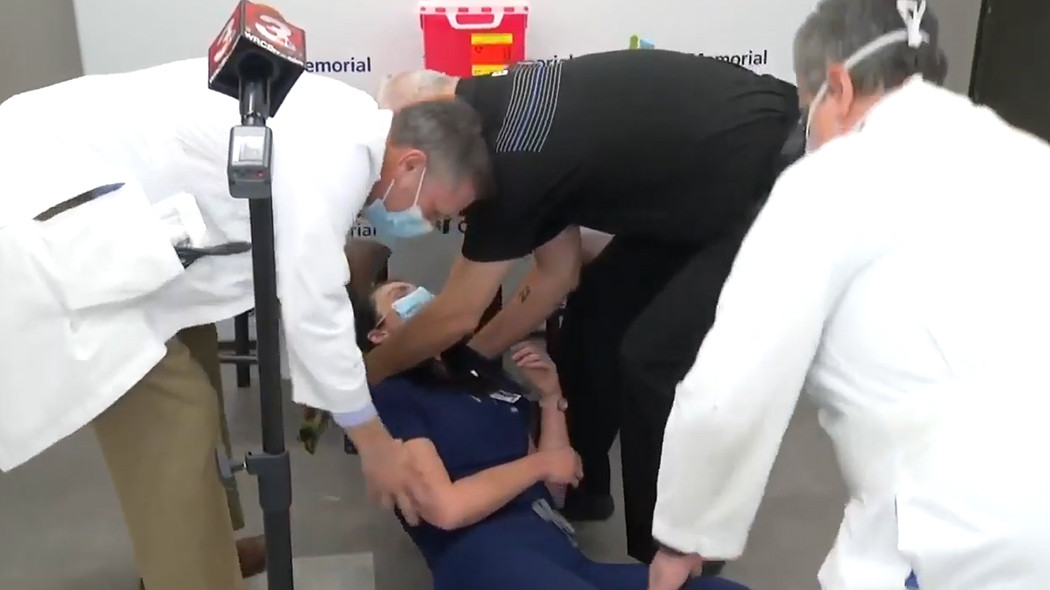
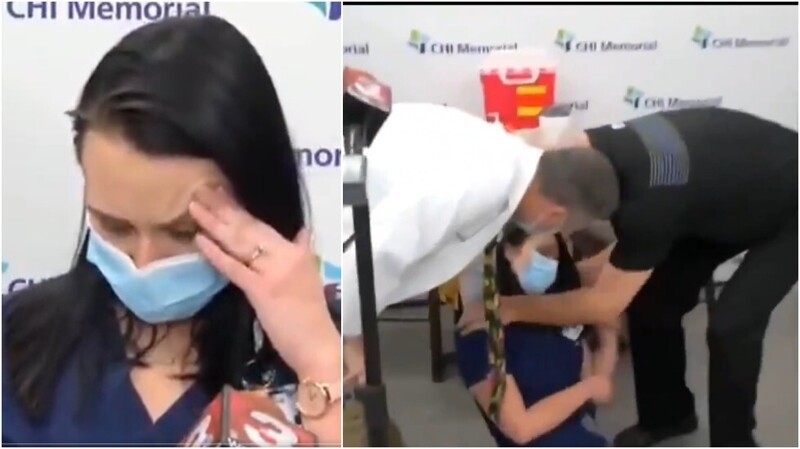
11 мая, 2021. Специалисты АО «Медицина» столкнулись с уникальным случаем осложнения после вакцинации от COVID-19 — синдромом Гийена-Барре
АО «Медицина» (клиника академика Ройтберга) совместно с ФГАОУ ВО «РНИИМУ им. Н.И. Пирогова» МЗ РФ представили клиническое наблюдение пациента из Москвы с развитием клинически подтвержденного синдрома Гийена-Барре, наступившего спустя 18 дней после введения вакцины Спутник V.
Группа специалистов АО «Медицина» во главе с ее руководителем, академиком РАН Григорием Ройтбергом представила
научной общественности уникальный случай редкого иммунного ответа организма 47-летнего москвича на введение вакцины от COVID-19. Свою первую вакцину препаратом Спутник V мужчина получил в конце декабря 2020 г., спустя 18 дней ему потребовалась медицинская помощь.
Пациент поступил в стационар клинки 18 января 2021 года, он испытывал слабость в ногах, имел запоры, требующие применения клизмы, испытывал проблемы с мочеиспусканием. За четыре дня до проявления тревожных симптомов пациент рассказал о переохлаждении, которое повлекло асимметрию лица с левой стороны и слезоточивость. После проведения ряда исследований, постановки диагноза и лечения пациент был выписан из клиники в удовлетворительном состоянии. В данный момент он находится под наблюдением невролога. По мнению экспертов, особенностью данного клинического наблюдения стало развитие неврологической симптоматики после введения вакцины Спутник V, которую пациент сделал с целью профилактики COVID-19, за 18 дней до первых подозрительных симптомов.
«Данное клиническое наблюдение стало одним из первых наблюдений пациента с развитием серьезных неврологических осложнений после вакцинации от COVID-19», — отметил руководитель научной группы исследователей, академик РАН, д.м.н., проф., заведующий кафедрой терапии, общей врачебной практики и ядерной медицины РНИМУ им. Н.И. Пирогова президент АО «Медицина» Григорий Ройтберг. — Синдром Гийена-Барре – является тяжелым аутоиммунным заболеванием периферической нервной системы, при котором иммунная система человека поражает собственные периферические нервы и, как правило, приводит к развитию острого вялого тетрапареза. К счастью, такие реакции мы, врачи, в своей практике встречаем довольно редко. И данный случай, несомненно, войдет в историю российской науки и медицины в области изучения новой коронавирусной инфекции в целях получения всесторонней информации о возможных ранних и отдаленных осложнениях при вакцинации от COVID-19».
Научная статья с клиническим наблюдением впервые была опубликована во втором номере научно-практического рецензируемого журнала «Терапия» Российского научного медицинского общества терапевтов.
О клинике
АО «Медицина» (клиника академика Ройтберга) образовано в 1990 году. Это многопрофильный университетский медицинский центр, состоящий из двух лечебных корпусов общей площадью 35 тыс. м2 и включающий поликлинику, стационар, круглосуточную скорую медицинскую помощь и ультрасовременный онкологический центр Sofia. Здесь работают 350 врачей 66 врачебных специальностей. Это первая клиника в России, аккредитованная в 2011 году по международным стандартам качества медицинской помощи JCI, и с тех пор три раза подряд подтвердившая соответствие этим стандартам. В 2019 году АО «Медицина» признано лидером по качеству и безопасности медицинской деятельности среди медицинских учреждений России, лучшей частной клиникой Москвы конкурсным жюри московского фестиваля в области здравоохранения «Формула жизни-2012». Клиника сертифицирована по международным стандартам ISO 9001:2015, является призером европейского конкурса по качеству EFQM Awards 2012 и лауреатом Премии Правительства РФ в области качества, клинической базой кафедры терапии, общей врачебной практики и ядерной медицины РНИМУ им. Н.И. Пирогова.
https://therapy-journal.ru/ru/archive/article/40101
Ковидная рука – симптомы
Наиболее частые побочные эффекты после вакцинации – боль в месте инъекции, общая слабость и головная боль. Есть другие, более необычные симптомы после вакцинации от COVID-19, к ним относится ковидная рука.
Задержка гиперчувствительности кожи была описана исследователями Йельского университета во время третьего этапа работы над безопасностью вакцины Moderna. На основании исследований 16 пациентов с таким эффектом, было определено, что среднее время появления поражения на коже составляет 7 дней.
Поражение появляется в месте прокола или в непосредственной близости от него и имеет вид покраснения и отека, зудящего и болезненного. Поражение обычно однородное, иногда кольцеобразное, твердое на ощупь. Достигает диаметра до 15 см. Кожные симптомы не сопровождаются никакими другими недугами, реакция местная.
Осложнение в большинстве случаев исчезает самопроизвольно в среднем через 5 дней, но бывает, что длится до трех недель.
Практически всегда отсроченная гиперчувствительность кожи появляется уже после первой дозы вакцинации. У большинства привитых ковидная рука также повторяется после второй дозы. При этом симптомы похожи на первичные, но проявляются гораздо быстрее – в среднем через 2 дня после введения вакцины
Люди, обеспокоенные побочными эффектами вакцины, задаются вопросом: насколько сильно болит место прививки? Боль, ощущаемая после вакцинации в месте прокола, — нормальная реакция организма на разрыв тканей при введении иглы в ткани. Кроме того, усиливает боль воспалительная реакция, возникающая в результате иммунного ответа организма. Боль может ощущаться в разной степени, иногда только при прикосновении.
Как проходит вакцинация
Медицинские работники могут дать рекомендации отдельным пациентам в отношении целесообразности вакцинации и ее сроков. Медицинский работник введет вакцину и попросит подождать перед уходом 15–30 минут. Таким образом медицинские работники наблюдают за возникновением любых непредвиденных реакций после вакцинации.
Введение вакцин против COVID-19, как и любых других вакцин, может вызывать побочные эффекты в диапазоне от легких до умеренно выраженных, например повышение температуры тела или покраснение в месте инъекции. Данные симптомы, как правило, исчезают самостоятельно в течение нескольких дней. Подробные сведения о побочных эффектах, а также информация о группах населения, которым необходима консультация врача перед вакцинацией, представлены в информационном материале ВОЗ в отношении безопасности вакцин против COVID-19, а также на странице вопросов и ответов в разделе «Безопасность вакцин».
Вызывает ли вакцина против коронавируса головную боль
В официальной инструкции по применению любой прививки от ковида перечислены возможные побочные эффекты. Цефалгия — одна из нежелательных реакций. Это неспецифическое последствие процедуры, которые нельзя точно связать с какими-либо изменениями в организме. Головная боль появляется из-за общей активации иммунитета или ощущения недомогания. Неприятные ощущения могут возникнуть без каких-либо причин в течение нескольких дней после вакцинации.
Цефалгия — не повод для паники или неотложного обращения к врачу. Согласно статистике, такая нежелательная реакция регистрируется в 10% случаев у вакцинированных мужчин и женщин. Результаты отдельных исследований указывают на возникновение такого симптома практически у каждого третьего человека. В большинстве случаев это естественная реакция нервной системы на сформировавшиеся в организме изменения. Если внимательно ознакомиться с инструкцией по применению любого лекарства, можно обнаружить головную боль в качестве побочного эффекта в 95% случаев.
Действие вакцины на организм
Активные компоненты используемых для иммунизации препаратов формируют приобретенный иммунитет против ковида. После инъекционного введения прививки активируются клеточные и гуморальные механизмы защиты. Лабораторные исследования регистрируют появление антител, способных связывать и нейтрализовать вирусные частицы. В зависимости от типа вакцины в организм попадают инактивированные патогены, пептидные участки антигенов или вирусы-носители со специальной ДНК, формирующие антигенные участки возбудителя COVID-19.
Активация иммунитета после прививки — естественная реакция. Защитная система распознает новую угрозу и запоминает ее с помощью специальных клеток. Последующий контакт с коронавирусом приводит к высвобождению иммуноглобулинов и усилению деятельности иммунокомпетентных клеток. Иммунизация не всегда способна предотвратить заражение, но присутствие достаточного уровня антител необходимо для предупреждения тяжелых осложнений при COVID-19.
Побочный эффект или COVID-19
Проникновение коронавируса в организм с развитием инфекции после прививки — распространенная ситуация, которая напрямую с вакциной не связана. Пациенты приходят в пункты вакцинации, где возможно массовое скопление людей. Отсутствие маски в этом случае повышает вероятность заражения. Также многие привитые люди из-за неграмотности перестают соблюдать противоэпидемиологические мероприятия.
Головная боль вряд ли будет единственным признаком ковида в случае заражения
Нужно обратить внимание на появление следующих симптомов коронавируса:
- сухой кашель;
- першение в горле;
- заложенность носа, насморк;
- снижение обонятельной и/или вкусовой чувствительности;
- одышка;
- боль в груди;
- ломота в теле;
- лихорадка;
- слабость.
Каково влияние SARS-CoV-2 на репродуктивную функцию?
Попадая в организм, коронавирус мчится к излюбленным тканям и органам. Для того, чтобы попасть в клетки и начать «хулиганить», ему необходимы соответствующие рецепторы. Они представляют собой замочек, для которого вирус является подходящим ключиком. И после их совпадения начинается активный воспалительный процесс.
Больше всего клеточных рецепторов расположено в легких, именно поэтому ковид так часто приводит к развитию пневмонии.
К сожалению, в половых органах они тоже присутствуют, поэтому логично ожидать негативных последствий для репродуктивной функции человека после перенесенной инфекции .
Исходя из наличия белков, имеющих сродство к вирусу, предполагается, что SARS-CoV-2 проникает в ткани яичников, ооциты, эндометрий, тем самым вызывая их поражение . Имеются публикации, свидетельствующие о снижении овариального резерва у женщин, перенесших инфекцию .
У мужчин входные ворота для ковида обнаружены в тканях яичек и семенных канальцев, что может повреждать сперматозоиды и другие клетки.
Помимо прямого проникновения вируса в клетки, COVID-19 негативно влияет на мужскую фертильность опосредованным путем. Лихорадка и воспалительная реакция, особенно при тяжелом течении, сопровождаются системным оксидативным стрессом, который в свою очередь повреждает клетки и ткани мужской половой системы .
Данные литературы свидетельствуют о том, что изменения сперматогенеза прямо пропорциональны тяжести перенесенного заболевания. Положительный момент лишь в том, что по результатам наблюдения и отзывам участников исследований чаще всего они носят обратимый характер .
Врачебное обследование
В первую очередь рекомендуется обратиться к терапевту. Врач спросит пациента про другие возникшие на фоне вакцинации жалобы и соберет анамнестические данные. Будет проведен общий осмотр, включающий аускультацию легких. Исключение осложнений иммунизации и признаков инфицирования ковидом проводится с помощью инструментальных и лабораторных исследований.
Диагностические процедуры:
- Анализ на антитела против коронавируса или ПЦР-тест. Иммуноглобулины появляются только через несколько недель после применения вакцины, поэтому эти исследования можно использовать для подтверждения заражения ковидом ранее привитого пациента.
- Компьютерная томография легких — визуальное обследование органа, позволяющее исключить характерные для COVID-19 изменения, включая пневмонию.
- Анализ крови. Биохимическое и общее исследование дают врачу возможность обнаружить признаки воспаления или выявить причины появления головной боли.
- Магнитно-резонансная томография головного мозга — наиболее достоверный метод определения органических и сосудистых патологий, вызывающих головную боль.
- Электроэнцефалография — исследование биоэлектрической активности головного мозга с целью выявления функциональных нарушений.
План диагностики подбирается с учетом результатов общего осмотра больного. В большинстве случаев проведение перечисленных выше обследований не требуется.
Количество вводимых доз вакцины
Некоторые вакцины против COVID-19 требуют двукратного введения
Важно обеспечить введение второй дозы вакцины в случае, если это предусмотрено. . При введении первой дозы вакцины, требующей введения двух доз, происходит первая презентация антигенов, то есть белков, стимулирующих выработку антител, для иммунной системы
Ученые обозначают это понятием «иммунный прайминг». Вторая доза усиливает иммунный ответ и обеспечивает функционирование иммунной памяти в борьбе с вирусом в случае его попадания в организм в будущем
При введении первой дозы вакцины, требующей введения двух доз, происходит первая презентация антигенов, то есть белков, стимулирующих выработку антител, для иммунной системы. Ученые обозначают это понятием «иммунный прайминг». Вторая доза усиливает иммунный ответ и обеспечивает функционирование иммунной памяти в борьбе с вирусом в случае его попадания в организм в будущем.
Ввиду неотложной необходимости в вакцине против COVID-19 в первых клинических испытаниях вакцин‑кандидатов период времени между введениями доз был минимальным. В связи с этим рекомендуемый ВОЗ интервал между введениями доз составляет 21–28 дней (3–4 недели). Согласно имеющимся фактическим данным, в зависимости от конкретной вакцины данный интервал может быть увеличен до 42 дней (в случае некоторых вакцин — до 12 недель).
Различные производители в разных странах мира разрабатывают и производят большое количество вакцин против COVID-19. В случае, если необходимо введение двух доз, ВОЗ рекомендует пройти полный цикл вакцинации при помощи вакцины одного и того же производителя. По мере поступления новых сведений данная рекомендация может быть пересмотрена.
Нужно ли делать прививку от коронавируса во время беременности?
16 декабря 2021 года Объединенный комитет по вакцинации и иммунизации (JCVI) объявил, что беременные женщины теперь считаются «уязвимой» группой в рамках программы вакцинации против COVID-19, подчеркивая настоятельную необходимость получения ими прививки.
Беременность не является противопоказанием к вакцинации от коронавируса, тем не менее каждая мама в индивидуальном порядке должна взвесить все аргументы за и против вместе с лечащим доктором.
Акушер-гинеколог учитывает факторы риска, которые вызывают тяжелое течение COVID-19. В первую очередь к ним относятся хронические заболевания: сахарный диабет, артериальная гипертензия, ожирение, сердечно-сосудистые и онкологические заболевания, болезни легких, почек и печени. Каждая четвертая беременная, инфицированная коронавирусом, страдает хронической патологией, чаще всего — ожирением.
Также нельзя упускать из внимания специфику работы и образа жизни женщины.
В инструкции к вакцине «Гам-КОВИД-Вак» зафиксирована фраза: «при беременности следует использовать в тех случаях, когда ожидаемая польза для матери превышает потенциальный риск для плода». Это можно воспринять как указание, что нормальное течение беременности является медотводом от вакцинации от коронавируса, однако специалисты считают, что ставить прививку будущим мамам можно и даже нужно.
Решение о том, вакцинироваться во время беременности, или нет, — выбор женщины. Соберите как можно больше информации о коронавирусной инфекции и прививке против нее, а также убедитесь в правильном толковании изученных фактов. Обсудите вопросы и варианты с надежным доктором и примите верное для себя решение.
Как влияет на детей вакцинация от коронавируса во время беременности?
К сожалению, прошло не так много времени, чтобы отследить долгосрочное воздействие на детей, рожденных от женщин, получивших вакцину против COVID-19 во время беременности.
Однако если при беременности женщине делают прививку от ковида, это не может привести к инфицированию, поскольку препараты не содержат «живых» компонентов. Вакцинация «неживыми» прививками во время беременности применяется с XIX века с целью защиты матери и новорожденного от натуральной оспы, коклюша, дифтерии и столбняка. А с 2009 года активно набирает темпы специфическая профилактика вируса гриппа H1N1. За это время опасных последствий на здоровье матери и ребенка отмечено не было, и беременность не считается противопоказанием для этих прививок.
Радует факт, что защитные антитела, выработанные во время беременности после вакцинации от коронавируса, передаются от матери к ребенку через плаценту и после рождения через грудное молоко. Это укрепляет иммунитет малыша к COVID-19. Степень защиты в настоящее время неизвестна, и необходимы дополнительные исследования.
Вакцина «КовиВак»
Для начала стоит отметить, что центр Чумакова является единственным российским поставщиком вакцин для ВОЗ и UNICEF. Главная разработка центра – вакцина от полиомиелита – используется по всему миру, включая США и Европу.
Вакцина «КовиВак» сделана из настоящего вируса COVID-19, который специально выращивают, а затем «убивают» химическим путем (официально это называется инактивированный вирус). Инактивация — самый старый и хорошо отработанный способ создания вакцин. Недостатком инактивированных вакцин является их неспособность проникать в клетки и формировать Т-клеточный иммунитет, они запускают только производство антител.
По утверждению сотрудников центра им.Чумакова, в качестве образца для взращивания был отобран самый сильный и агрессивный вирус, который они смогли найти у пациентов. При этом, «КовиВак» будет эффективен не только в отношении исходного вируса, но и для его модификаций.
«КовиВак» вводится двукратно с интервалом в 14 дней, иммунитет к коронавирусной инфекции появляется на 28-й день после вакцинации.
Результаты клинических испытаний еще не опубликованы. Пока приходится опираться на заявления, сделанные разработчиками вакцины или чиновниками. По предварительным данным, эффективность «КовиВак» составляет 90%, а испытания «подтвердили полную безопасность и низкую реактогенность этого препарата». Но, в отличие от «ЭпиВакКороны», данный препарат вызывает больше доверия в силу использования давно известной методики производства вакцины.
Особо рассчитывать на массовое производство данной вакцины не стоит. Из-за необходимости выращивать живой вирус, к процессу производства вакцины нельзя привлечь обычные компании. Скорее всего, изготавливать «КовиВак» будет сам Центр им.Чумакова. Сейчас планируется выпускать 10 млн доз вакцины в год.