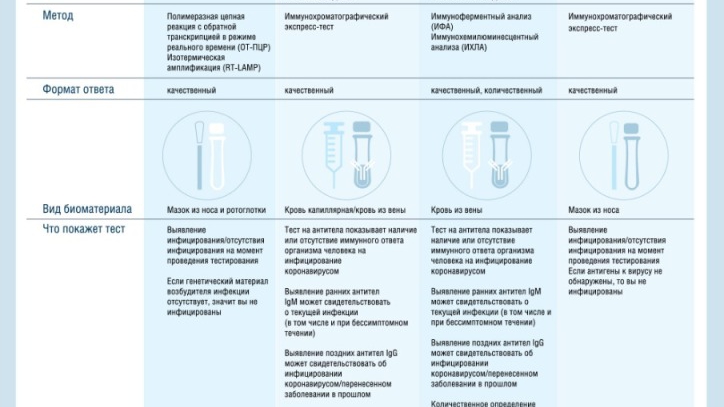
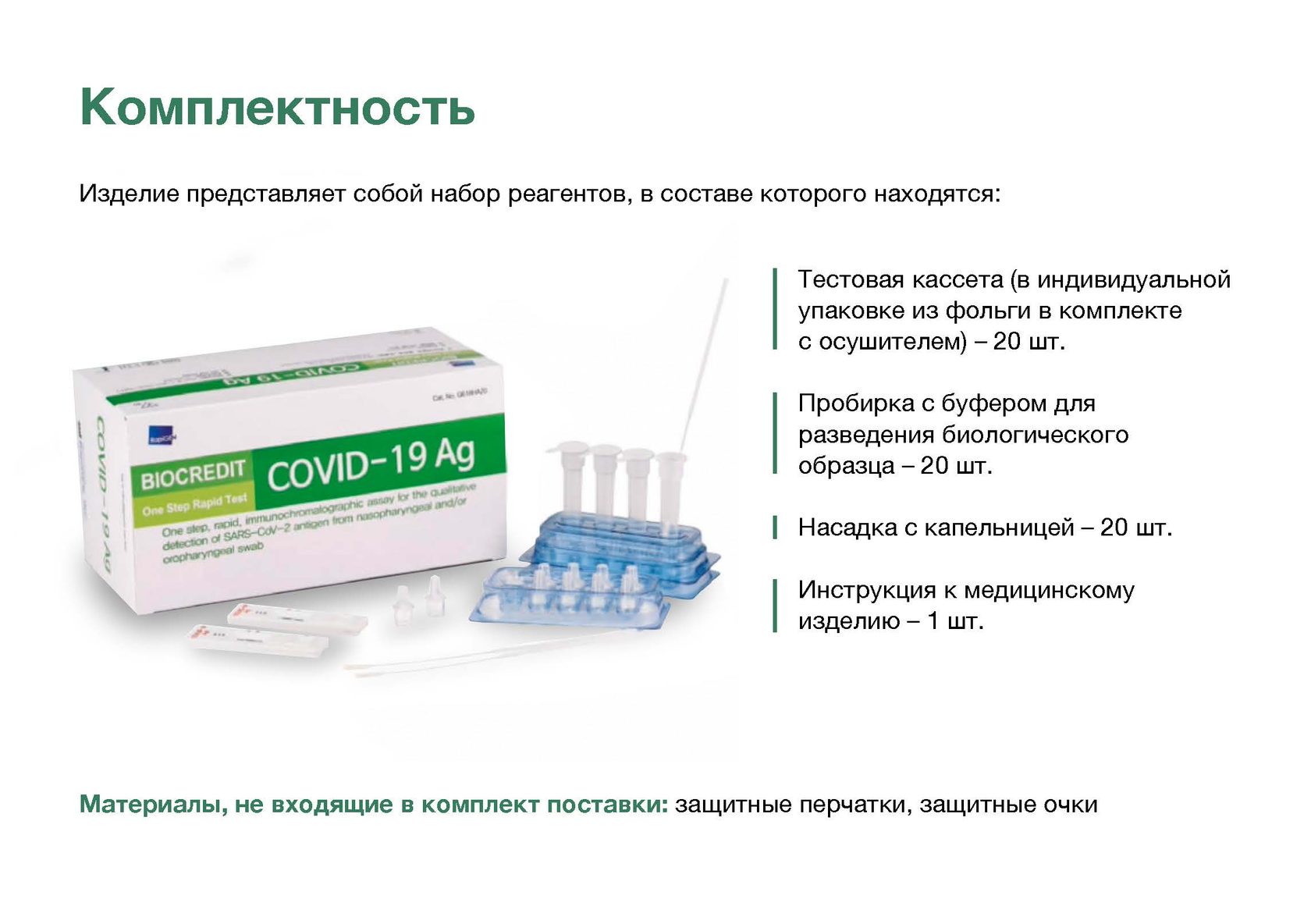
Тестирование на наличие антител к коронавирусу COVID-19
Аналогично другим вирусным инфекциям, Коронавирус стимулирует гуморальный и клеточный иммунный ответ (IgM и IgG) . После вторжения вируса в организм, в крови больного начинают появляться сначала иммуноглобулин класса M (IgM), позднее – иммуноглобулин класса G (IgG), после чего активируется иммунитет и клетки иммунной системы атакуют собственные клетки, зараженные вирусом.
Для получения ответа на вопрос инфицирован ли пациент в данный момент, подвергался ли человек воздействию вируса и развился ли у него иммунный ответ, необходимо применение тестов на выявление антител (Ig G, Ig M, Ig A) к конкретному вирусу. В основе таких тестов лежат методы иммуноферментного анализа (ИФА), иммунохроматографии (ИХА) и их аналогов.
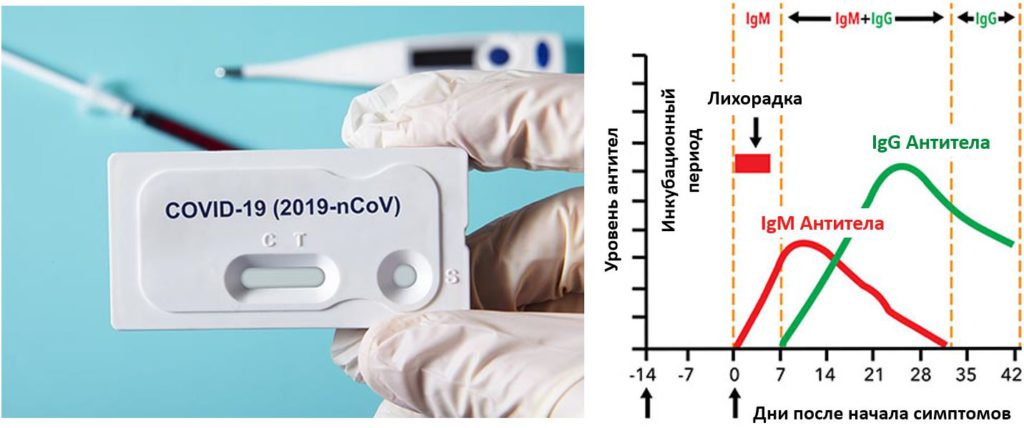
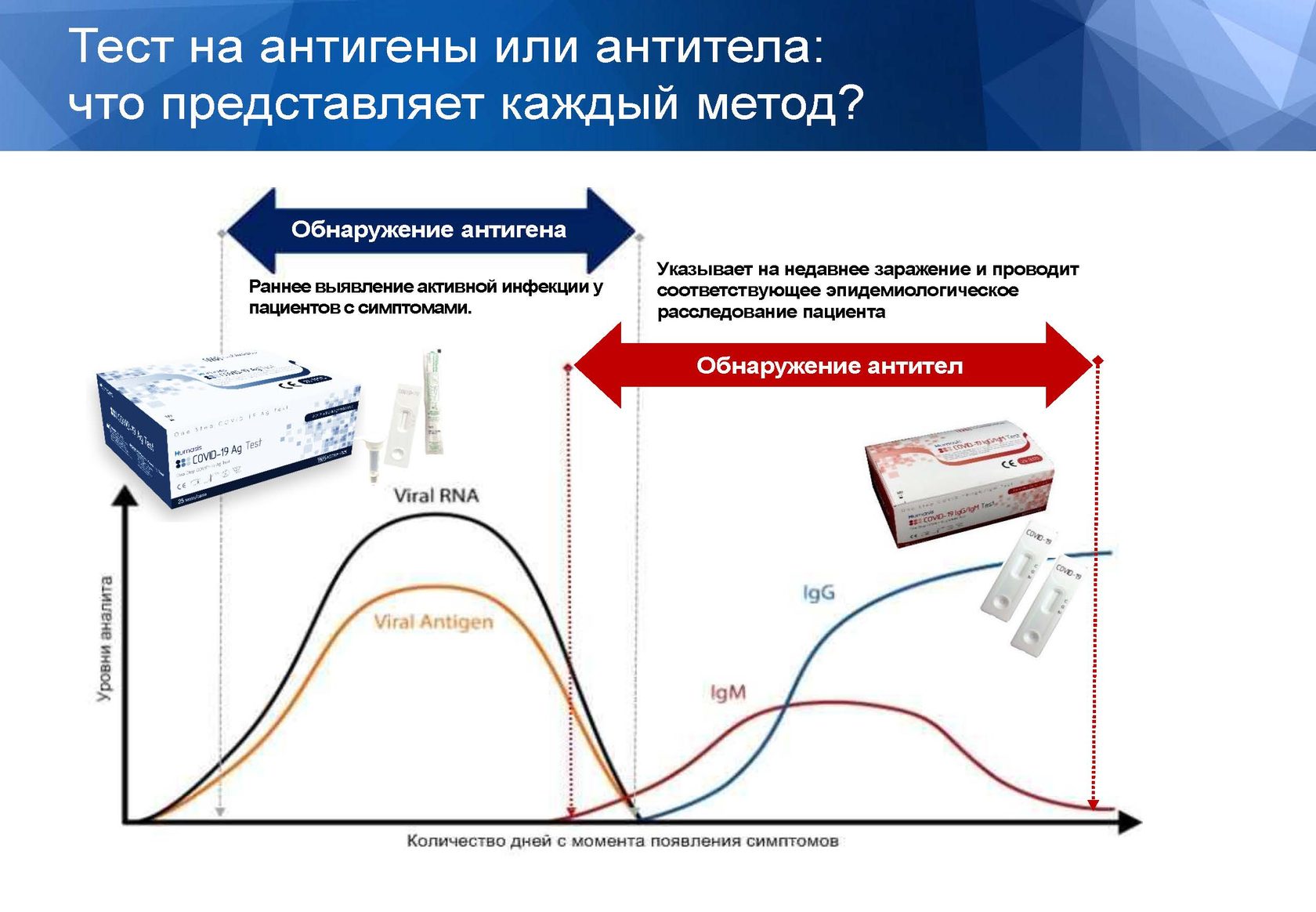
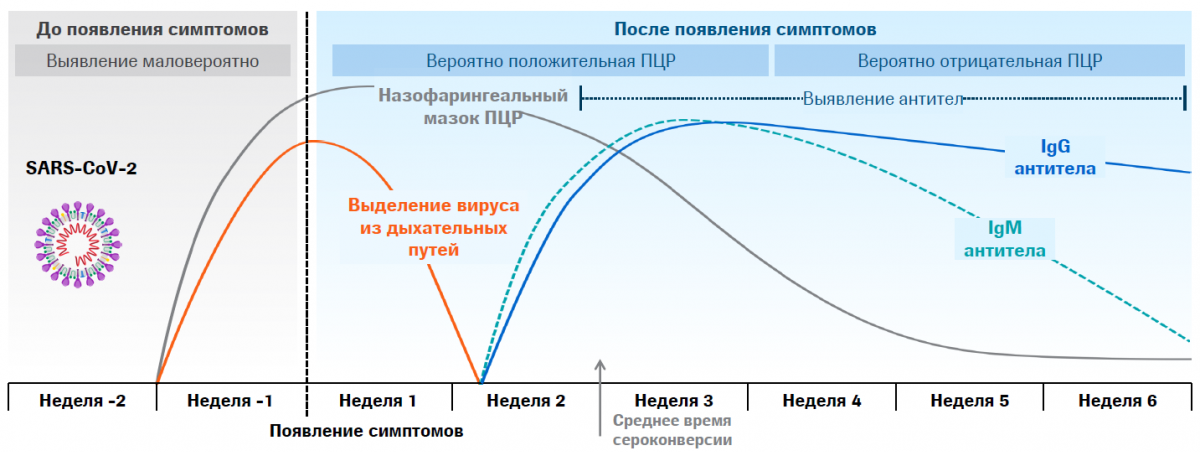
Антитела класса М появляются в острой фазе заболевания и снижаются после выздоровления. Антитела класса G появляются на 7 сутки от начала заболевания и держатся длительное время, продолжительность этого времени еще неизвестна.
По наличию и уровню IgM антител в крови можно судить о текущей или недавно перенесенной инфекции. Антитела IgM появляются уже через несколько дней после первых проявлений болезни (на 2-3 сутки от начала заболевания), их концентрация достигает максимума на 7-10 сутки от начала заболевания и определяются в крови 1- 1,5 месяца. IgM первым вырабатывается среди всех иммуноглобулинов при контакте организма с инфекцией, поэтому их называют иммуноглобулинами первичного иммунного ответа. Их присутствие в крови свидетельствует об острой стадии инфекционного процесса.
Специфические IgG антитела обычно присутствуют в крови длительное время и после выздоровления и могут выполнять защитную роль. Поэтому исследование уровня специфических IgG к SARS-CoV-2 может помочь для прогноза вероятного наличия иммунной защиты в результате перенесенной инфекции. Таким образом, определение IgG не используется при ранней диагностике инфекции – он обнаруживается в крови через две недели от начала заболевания, пик его определяется через месяц и продолжительность определения его пока неизвестна. IgG определяет появление иммунитета в дальнейшем.
Для первичного прохождения исследования на антитела, рекомендуется выявление в крови одновременно IgM и IgG антител.
У нас в клинике вы можете пройти экспресс-тестирование за 15 минут методом ИХА или сдать кровь на анализ на антитела методом ИФА. Мы работаем только с аккредитованными Роспотребнадзором лабораториями.
Экспресс тест на коронавирус (ИХА)
Экспресс-тесты — это качественные или полуколичественные способы диагностики, которые дают ответ лишь на вопрос, имеются ли признаки присутствия коронавируса в организме пациента и, фактически, не дают возможность оценить количество возбудителя.
Экспресс тесты проводятся методом иммунохроматографии (ИХА), не требуют использования специального оборудования, но требуют присутствие медсестры, так как забор крови производится из пальца. Продолжительность процедуры анализа находится в пределах 10-30 минут
Положительный результат такого теста требует обязательной проверки методом ПЦР (полимеразной цепной реакции).
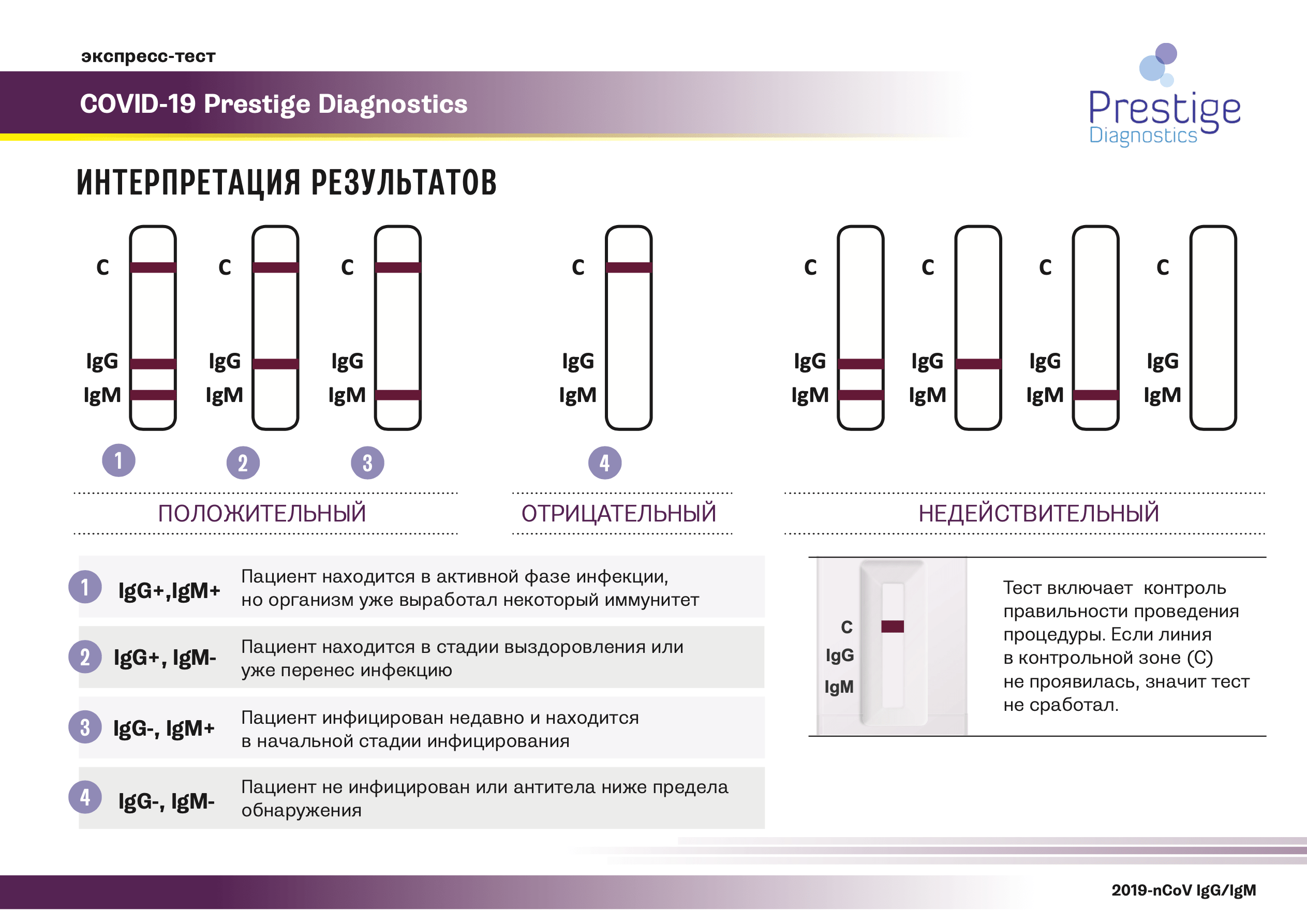
Существует два типа быстрых тестов на COVID-19:
- тесты непосредственного выявления антигена SARS-CoV-2, которые установят наличие компонентов самого вируса (например, белковой оболочки)
- тесты выявления антител (они наиболее распространенные в экспресс-диагностике) — это непрямые тесты по выявлению иммуноглобулинов в крови — IgM и IgG.
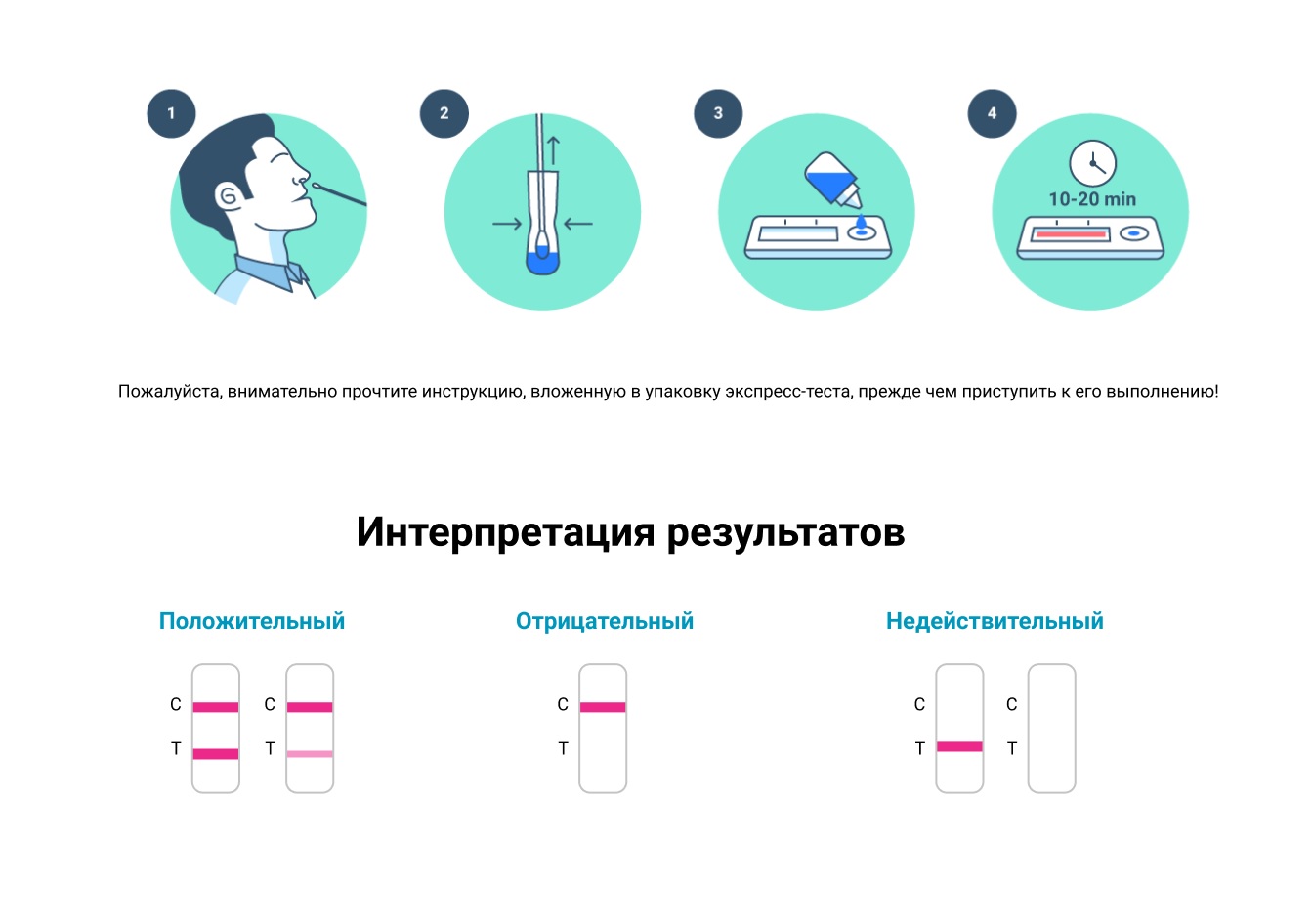
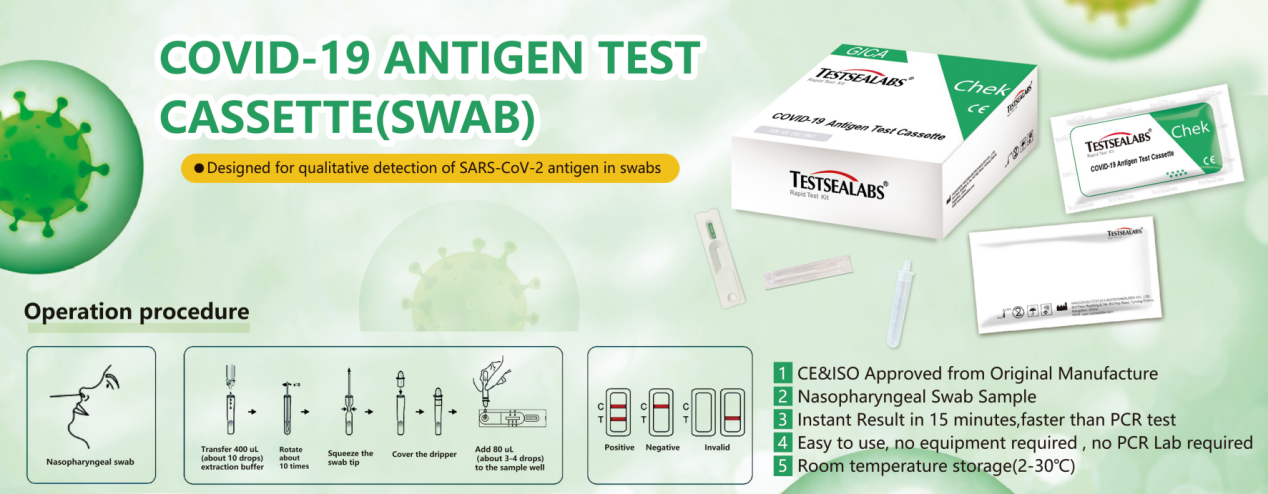
Процедура анализа чрезвычайно проста:
- Собрать в пробирку пробу крови или плазмы или сыворотки.
- Добавить каплю пробы в специальное углубление на панели с тестовой лентой.
- Капнуть в углубление 2-3 капли буферного раствора.
- Через 15 минут получаем результат — это появление окрашенных участков на тестовой ленте. Участки показывают или отрицательный результат, или наличие иммуноглобулинов IgM и IgG, как отдельно, так и обоих вместе.
Спасут ли мир тесты на антиген
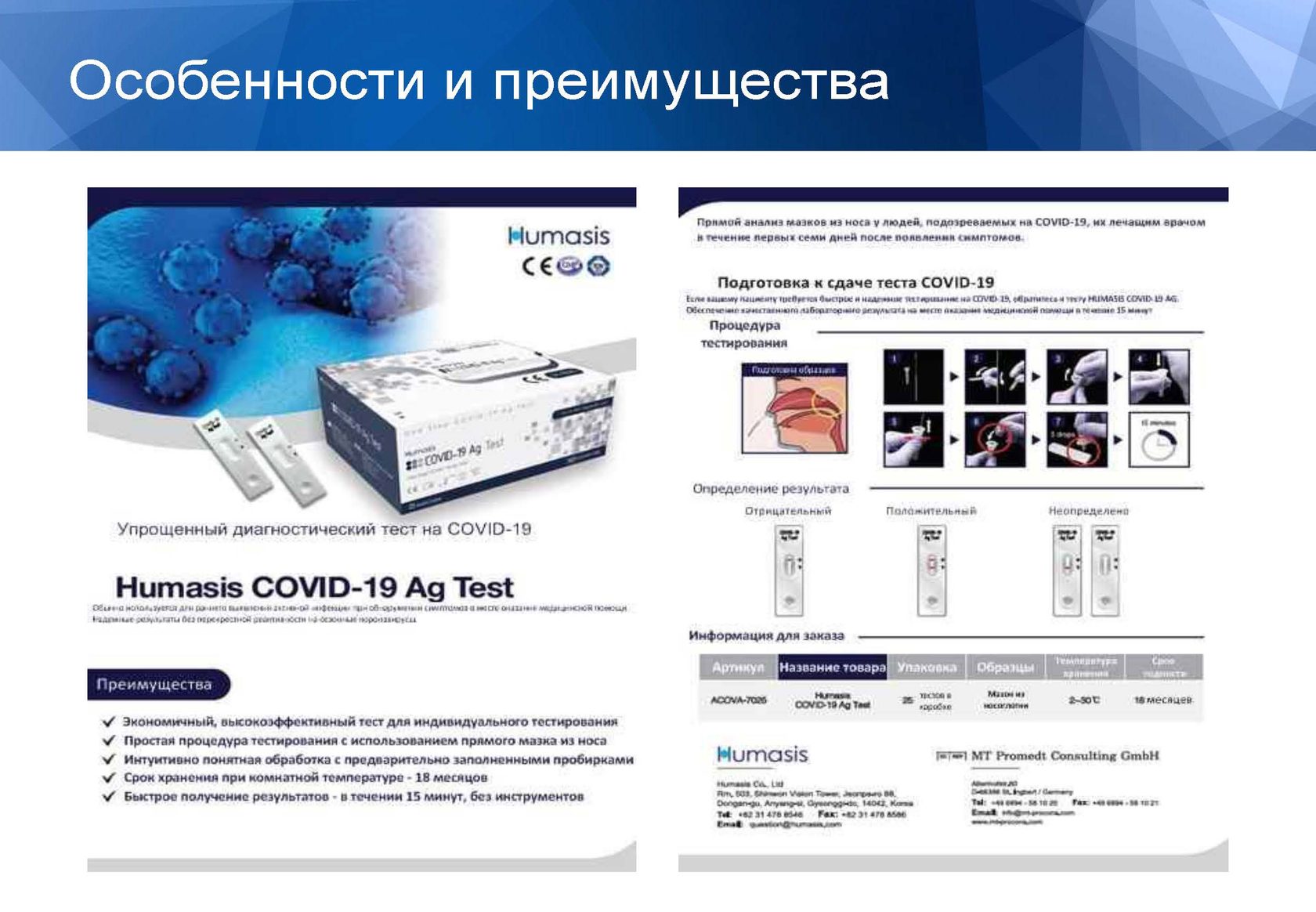
Тесты, которые обнаруживают антигены коронавируса (белки на его поверхности), существенно оперативнее: результат можно получить в течение 5-15 минут. Для их проведения берут мазок из носа или с задней стенки глотки.
Чувствительность и специфичность
Тесты на антиген высокой специфичностью: согласно американским Центрам по контролю и профилактике заболеваний (CDC), она стремится к 100%. Это значит, что к положительным результатам этого теста можно относиться с доверием, ложноположительные результаты редки. Но его чувствительность колеблется от 84% до 97,6%, то есть, ниже, чем у ПЦР-теста. Чем ниже чувствительность, тем выше риск ложноотрицательного результата. Американское Управление по контролю за пищевыми продуктами и лекарственными средствами (FDA) рекомендует проверять отрицательные результаты антиген-тестов у людей с симптомами COVID-19 при помощи ПЦР-теста.
Экспресс-тесты на антиген недавно получили плохую прессу. Wall Street Journal в заголовке статьи связал их со вспышкой COVID-19 после приема в Розовом Саду Белого дома. Одним из заболевших оказался президент США Дональд Трамп. Сообщалось, что участники проходили экспресс-анализ при помощи тест-системы BinaxNOW компании Abbot непосредственно перед мероприятием.
У антиген-тестов есть несомненные достоинства. Для них не требуется специальной лаборатории, они дешевле, чем ПЦР. Их можно использовать непосредственно у постели большого (например, в приемном отделении или дома). Потенциально их можно применять в учебных учреждениях и на различных мероприятиях.
Антиген-тест – еще не «тест мечты»
Высокий риск ложноотрицательного результата и необходимость проверки – не все недостатки антиген-теста. Есть и другие причины, по которым существующие тестовые платформы не подходят на роль «народного» теста, который можно быстро провести дома перед выходом на работу.
- Имеющиеся антиген-тесты – не для самостоятельного использования. Для их проведения все равно нужен медработник.
- Они недостаточно дешевые для частого применения. Тестовый набор Abbott стоит 5 долларов, Quidel – 23 доллара. Тестовая платформа компании Beckton Dickinson требует специальный анализатор, который стоит 250-300 долларов. В Москве проведение теста в лаборатории может обойтись примерно в 3 тысячи рублей.
- Неизвестна надежность существующих антиген-тестов при бессимптомном течении COVID-19. В последнем обзоре Кокрейновского содружества такие данные полностью отсутствуют. В настоящее время FDA рекомендует проводить антиген-тесты только людям с симптомами. Например, «прославленный» тест производства Abbott предназначен для использования в течение первой недели болезни.
JAMA приводит пример неудачи использования антиген-теста в домах престарелых в Неваде. Половина положительных тестов, перепроверенных при помощи ПЦР, оказались ложно положительными.
О ПЦР
Хотя весь мир полагается на RT-PCR (ПЦР) для «диагностики» инфекции Sars-Cov-2, науке уже давно было известно, что ПЦР не подходят для этой цели.
Блокировки и санитарные-эпидемиологические меры во всем мире основаны на количестве случаев и показателях смертности, созданных с помощью так называемых тестов SARS-CoV-2 RT-PCR, используемых для выявления «положительных» пациентов, при этом «положительный» обычно приравнивается к «инфицированному», что в корне неверно и преступно.
Но если внимательно присмотреться к фактам, то можно сделать вывод, что эти ПЦР-тесты не имеют смысла в качестве диагностического инструмента для определения предполагаемой инфекции предположительно новым вирусом под названием SARS-CoV-2.
НЕОБОСНОВАННАЯ МАНТРА «Тестирование, Тестирование, Тестирование…»
На брифинге для СМИ по COVID-19 16 марта 2020 генеральный директор ВОЗ Тедрос Адханом Гебрейесус сказал:
Сообщение было распространено заголовками по всему миру, например, агентствами Reuters и BBC .
Еще 3 мая модератор журнала Heute – одного из самых важных новостных журналов на немецком телевидении – передавал своей аудитории мантру этой догмы:
Это указывает на то, что вера в достоверность тестов ПЦР настолько сильна, что соответствует религии, которая практически не терпит противоречий.
Итак, для начала, очень примечательно, что сам Кэри Муллис, изобретатель технологии полимеразной цепной реакции (ПЦР), говорил, что ПЦР не подходит для диагностики инфекции. Хотя его изобретение принесло ему Нобелевскую премию по химии в 1993 году.
К сожалению, Муллис скончался в прошлом году в возрасте 74 лет, но нет никаких сомнений в том, что его не стало т.к. он считал ПЦР непригодным для выявления вирусной инфекции.Причина в том, что предполагаемое использование ПЦР было и остается применением в качестве производственного метода, позволяющего воспроизводить последовательности ДНК миллионы и миллиарды раз, а не в качестве диагностического инструмента для обнаружения вирусов. ПЦР – хорошо подходит для установления отцовства, а также для поимки преступников, т.е. в криминалистики.
Как объявление вирусных пандемий на основе тестов ПЦР может закончиться катастрофой, описала Джина Колата в своей статье в New York Times 2007 года « Вера в быстрое тестирование ведет к эпидемии, которой не было»
Почему ПЦР-тест пока не спас мир
В настоящее время ПЦР-тесты остаются самыми чувствительными к коронавирусу. В Южной Корее и Новой Зеландии их широкое применение помогло подавить инфекцию, указывает автор публикации в Nature. Однако этот успех не удалось повторить в других странах. Согласно той же статье, в США не удалось добиться их эффективного использования из-за плохой координации, партий некачественных тестов и сложностей с поставками.
Оперативность ПЦР-теста невелика, в лучшем случае он займет несколько часов, в реальной жизни в случае плохого сценария результаты можно ожидать несколько дней. Гипотетически, человек, у которого реакция ПЦР не обнаружила коронавирус, может быть уже инфицированным на момент получения результата анализа. Проведение анализа требует специальной лаборатории и обученных специалистов, то есть, он ресурсоёмкий.
Затрудняет массовое тестирование и сравнительно высокая цена теста. В Москве его проведение на дому может стоить более 5000 рублей.
НЕ СОБЛЮДЕНЫ ПОСТУЛАТЫ КОХА
Кроме того, нет научных доказательств того, что эти последовательности РНК являются возбудителем того, что называется COVID-19.
Чтобы установить причинную связь, так или иначе, то есть помимо выделения и очистки вируса, было бы абсолютно необходимо провести эксперимент, который удовлетворял бы четырем постулатам Коха.
- Микроорганизм/вирус постоянно встречается в организме больных людей (или животных) и отсутствует у здоровых.
- Микроорганизм/вирус должен быть изолирован от больного человека (или животного) и его штамм должен быть выращен в чистой культуре.Чтобы только выделить его каждый раз нужны огромные средства.
- При заражении чистой культурой микроорганизма/вируса здоровый человек (или животное) заболевает. Кто это делал: заражал людей, да никто, это невозможно. А животные не дадут четкой картины.
- Микроорганизм/вирус должен быть повторно изолирован от экспериментально заражённого человека (или животного).
Но такого эксперимента нет и не было, как недавно рассказали Эмори Деверо и Розмари Фрей.
Одним из примеров является исследование, опубликованное в журнале Nature 7 мая . Это испытание, помимо других процедур, делающих исследование недействительным, не соответствовало ни одному из постулатов.
Например, у предполагаемых «инфицированных» лабораторных мышей не было выявлено каких-либо значимых клинических симптомов, явно связанных с пневмонией, которая, согласно третьему постулату, должна действительно возникнуть, если там действительно бы действовал опасный и потенциально смертельный вирус. А легкая взерошенность и потеря веса, которые временно наблюдались у животных, незначительны не только потому, что они могли быть вызваны самой процедурой укола неизвестным организму веществом, но также итот факт. что вес снова вернулся к норме.
Показательно, что ни один из ведущих немецких представителей официальной теории SARS-Cov-2 / COVID-19: – Институт Роберта Коха (RKI), Александр С. Кекуле (Университет Галле), Хартмут Хенгель и Ральф Бартеншлагер (Немецкое общество) по вирусологии), вышеупомянутые Томас Лёшер, Ульрих Дирнагл (Шарите Берлин) или Георг Борнкамм (вирусолог и почетный профессор Гельмгольц-центра Мюнхена) – могли бы ответить на следующий вопрос, который им отправили:
Если частицы, которые, как утверждается, принадлежат к SARS-CoV-2, не были очищены, как вы хотите быть в этом уверены, что последовательности генов РНК этих частиц принадлежат конкретному новому вирусу?
В частности, если есть исследования, показывающие, что вещества, такие как антибиотики, которые добавляются в пробирки в экспериментах in vitro, проводимых для обнаружения вирусов, могут «подвергать стрессу» культуру клеток таким образом, что образуются новые последовательности генов, которые ранее не были обнаружены – как аспект, на который лауреат Нобелевской премии Барбара МакКлинток уже обращала внимание в своей Нобелевской лекции еще в 1983 году . Но мы не получили ответов до 18 июня 2020 года, после нескольких месяцев отсутствия ответа. В конце концов, мы добились этого только с помощью берлинского юриста Вивиан Фишер
Но мы не получили ответов до 18 июня 2020 года, после нескольких месяцев отсутствия ответа. В конце концов, мы добились этого только с помощью берлинского юриста Вивиан Фишер.
Шарите признает, что они не использовали очищенные частицы.
Вирусологи из клиники Шарите заявляют:
Это означает, что они просто предположили, что РНК была вирусной .
Между прочим, Corman et al. Документ, опубликованный 23 января 2020 года, даже не прошел надлежащего процесса рецензирования, и описанные в нем процедуры не сопровождались контролем – хотя только благодаря этим двум вещам научная работа становится действительно научной.
Нужно ли сдавать кровь на антигены и антитела?
Для ПЦР- и для экспресс-тестов на ковид используются биоматериалы, взятые из верхних дыхательных путей — это мазок из носоглотки и мазок из зева (горла).
Патология или норма? Что важно знать всем об уровне гемоглобина
Подробнее
«Кровь как биоматериал не используется для скрининговых тестов. Потому что коронавирус мы определяем в верхних дыхательных путях. Но если, например, пациент находится в стационаре, в тяжелом состоянии, то в качестве биоматериала медики действительно используют кровь, чтобы понять, есть ли в ней вирус. Кровь используется только для исследования ПЦР-методом», — объяснила Елена Тиванова.
А вот для определения уровня антител (иммунитета к ковиду) в качестве биоматериала берут только кровь. Для экспресс-теста можно сдать кровь из пальца, а вот ПЦР-тесты для определения антител не используются. Для этого существуют другие лабораторные методы. Например, иммуноферментный анализ (кратко он называется ИФА). Это способ обнаружения в крови специфических антител с помощью разных биохимических реакций.
Молекулярная диагностика коронавируса (ПЦР)
Важнейшим лабораторным методом является ПЦР в биоматериале, взятом из дыхательных путей (мазок из носа и ротоглотки).
Суть метода ПЦР заключается в том, что генетическая информация вируса (РНК) многократно копируется в лабораторных условиях специальным прибором – амплификатором, увеличивая свою концентрацию в два раза в каждом цикле копирования. Это дает возможность выявить вирус или бактерию даже в тех случаях, когда его количество составляет лишь сотню клеток в миллилитре крови. Если генетическая информация тестируемой бактерии или вируса в пробе отсутствует, то она не копируется и не определяется.
Анализ методом ПЦР обычно проводится тем, у кого есть симптомы респираторного заболевания или тем, кто имел контакты с возможным источником инфекции.
Отсутствие генетического материала возбудителя (отрицательный результат) означает, что человек не инфицирован на момент взятия анализа. Для подтверждения или исключения наличия инфекции тест выполняется повторно через определенные промежутки времени.
ПЦР-диагностика используется для установления факта заболевания коронавирусом. Вирус можно обнаружить сразу после заражения, даже если у пациента еще нет проявлений болезни. Анализ уместно сделать, если вы контактировали с носителем инфекции или находились там, где было возможно заражение. Он также используется для подтверждения диагноза.
Однако молекулярные РНК-тесты не являются абсолютно надежными и могут у значительной части в действительности инфицированных пациентов дать отрицательный результат. Это зависит от достаточности содержания вируса в материале выбранной локализации на той или иной стадии инфекции, качества взятия материала, предела чувствительности теста, присутствия ингибиторов ПЦР и пр. Поэтому в диагностике особое значение придается характерной картине КТ. В дополнение к этим исследованиям и клинической оценке могут быть полезны исследования, направленные на выявление в крови специфических антител, вырабатываемых организмом против SARS-CoV-2.
Нет, мы не хотим вас запутать. Если тест отрицательный, но симптомы присутствуют, не надо читать статьи, нужно обратиться к врачу. Специфику течения любой инфекции никто не отменял. Врач будет использовать дополнительные методы исследования и ставить диагноз. Не занимайтесь самодиагностикой. Для этого нужно было закончить медицинский ВУЗ.
У нас в клинике вы можете пройти исследование РНК коронавирусов SARS-CoV-2 (COVID-19), SARS-CoV и MERS-CoV методом ПЦР (качественное определение). Тест-система разработана в ЦНИИ Эпидемиологии Роспотребнадзора. Чувствительность используемой тест-системы составляет 103 копии плазмид на миллилитр (10*3).
Кому сейчас делают тесты на коронавирус?
В России исследованию на COVID-19 подлежат определенные группы населения:
- люди с симптомами ОРВИ, которые за последние 2 недели пересекали границу или встречались с приехавшими из-за рубежа;
- пациенты с пневмонией;
- люди старше 60 лет, у которых появились признаки респираторной инфекции;
- пациенты с проявлениями ОРВИ и наличием хронических болезней;
- здоровые граждане, вернувшиеся в течение последних 14 дней из другой страны;
- пациенты с признаками ОРВИ.
Данные категории расположены в порядке убывания их значимости: сначала тестирование проводят для представителей первой группы риска, затем второй и т.д. Окончательное решение о направлении пациента на анализ принимает врач.
«В России проведено 1 млн 360 тыс. исследований», — заявила вице-премьер Татьяна Голикова 13 апреля на совещании у президента.
Можно ли пройти тест на коронавирус по собственному желанию?
С 6 апреля Центр молекулярной диагностики Роспотребнадзора начинает тестирование всех желающих без назначения врача. Такая информация указана на официальном сайте организации.
Для исследования Роспотребнадзор применяет современную тест-систему, которая соответствует европейским требованиям. Услуга проводится на коммерческой основе. Она доступна только для жителей Москвы и Московской области.
Дорогой читатель, мы собрали всю самую важную и актуальную информацию о COVID-19 на 1 странице — главное о коронавирусе.Также, доступна актуальная статистика по: России, Москве, Подмосковью и городам, СпБ и всем регионам РФ и странам мира.
Разрешение обследовать пациентов на коронавирус получили частные лаборатории (“Хеликс”, “Гемотест”). Здесь любой человек при желании может проверить себя. Есть важный нюанс: для этого необходимо покинуть дом, что для москвичей расценивается как нарушение условий самоизоляции — сдача анализа не приравнивается к экстренной медицинской помощи.
Стоит ли делать платный анализ?
Необходимость проведения такой процедуры находится под большим вопросом по ряду причин:
- Цена. По данным РИА Новости, стоимость теста Роспотребнадзора составляет 1250 рублей. В частных лабораториях процедура обойдется еще дороже.
- Долгое ожидание. Для взятия мазка нужно записываться за несколько дней или даже недель, поэтому ко времени наступления очереди исследование может быть неактуально.
- Риск заразиться по дороге. До лаборатории нужно как-то доехать, поэтому есть риск проконтактировать с вирусом на улице, в транспорте.
ВОЗ заявляют, что самый лучший способ избежать инфицирования — строго соблюдать самоизоляцию. Если появились симптомы ОРВИ, нужно звонить врачу, который расскажет, что делать дальше и при необходимости назначит анализ на COVID-19.
Тест на антитела к коронавирусу класса IgM
Для чего нужен: Диагностика COVID-19, предотвращение дальнейшего распространения инфекции.
Кто должен сдавать:
- Те, кто в настоящее время могут болеть инфекцией: лица с острыми симптомами или лица, имевшие достоверный контакт с инфицированным человеком или человеком с острыми симптомами. При этом мазок ПЦР не проводился, либо есть основания считать, что он мог быть ложноотрицательным
- Те, кто хотят узнать статус своего иммунитета к коронавирусной инфекции
Когда делать: Антитела IgM обнаруживаются в крови на второй неделе с момента контакта с вирусом SARS-CoV-2 (или примерно через 7-8 суток с момента появления симптомов).
Комментарий: IgM – это антитела, которые первыми появляются в организме в ответ на инфекцию. Соответственно, их высокий показатель будет указывать на то, что человек болеет в острой стадии. На сегодняшний день большинство исследователей указывают на то, что уровень антител класса IgM снижается к 7-8 неделе от появления симптоматики.
Что такое ПЦР-тест, и для чего его сдают
ПЦР – это тест, позволяющий определить или исключить наличие конкретной инфекции у пациента, то есть исследование представляет собой этиологическую диагностику патогенного возбудителя. В случае коронавируса анализ обладает высокой чувствительностью даже на самых ранних стадиях инфекционного процесса, когда признаки заболевания полностью отсутствуют. Подтвердить патогенного агента удастся и при бессимптомном течении заболевания.
Сроки проведения исследования несколько варьируют, в зависимости от выбранной тест-системы. Обычно постановка и учет результатов занимает несколько дней. При этом в заключении будет лишь указано, выявлен возбудитель или нет. Определить стадию и наличие антител, которые свидетельствуют о том, что человек уже переболел COVID-19, уточнить не удастся.
Основные проблемы, с которыми сталкиваются врачи на этом этапе – достоверность анализа, возможность получения ложноотрицательных результатов. Развитие технологии идет по пути повышения чувствительности исследования, минимальной концентрации РНК вируса в исследуемом образце, которую способна обнаружить тест-система. Хотя в этом направлении за последние месяцы отмечается явный прогресс, и большинство тест-систем характеризуются высокими показателями чувствительности, она не достигает 100%. По мнению специалистов, причина ложноотрицательных результатов может быть и в некорректном заборе материала для исследования.
Именно поэтому результат теста имеет диагностическую значимость в совокупности с другими данными, клиническими признаками, эпидемиологическим анамнезом, результатами рентгенологической диагностики или компьютерной томографии. Если при отрицательном результате подозрение на коронавирусную инфекцию сохраняются, врач назначает повторное обследование.
ПЦР-диагностика рекомендована таким категориям населения:
- людям, имеющим симптомы COVID-19, длительное время повышенную температуру, сухой кашель и пр.;
- пациентам с диагностированной пневмонией;
- находящимся в контакте с инфицированным;
- медработникам.
ПЦР-тест на коронавирус
Для чего нужен: Диагностика COVID-19, предотвращение дальнейшего распространения инфекции
Кто должен сдавать:
- Лица, которые регулярно контактируют с больными COVID-19 (врачи и работники медицинских служб)
- Те, кто наблюдают у себя симптомы коронавируса
- Те, кто контактировал с человеком, у которого подтверждена инфекция
Для бесплатного прохождения теста необходимо направление врача.
Когда делать: Рекомендуется проходить тест при появлении симптомов заболевания или через 5-7 дней после контакта с больным COVID-19.
Комментарий: Именно этот тест – на наличие вирусной РНК – ВОЗ рекомендует в качестве основания для постановки диагноза COVID-19. По словам Катрин Смолвуд, одного из главных специалистов ВОЗ, ПЦР-анализ является единственным способом достоверной диагностики коронавируса. При этом, по разным исследованиям, вероятность ложноотрицательных результатов колеблется от 5% до 40%. Зафиксирован случай, когда COVID-19 у пациента подтвердился только на пятый раз. Однако подобные исследования имеют серьезные ограничения, поскольку идеального стандарта для их проведения не существует.
Вирусолог клиники «Шарите» Кристиан Дростен сравнивает мазок на вирусную РНК с вылавливанием золотой рыбки сачком из аквариума: отрицательный результат не означает наверняка, что вируса в организме нет.
Если результат теста отрицательный, но есть подозрения на то, что он мог быть ложноотрицательным (были острые симптомы или достоверный контакт с инфицированным человеком или человеком с острыми симптомами), то рекомендуется придерживаться режима самоизоляции. Продолжительность изоляции в настоящее время пересматривается. К примеру, в Великобритании срок сокращен с 14 до 5 дней.