Потеря обоняния и ЛОР-симптомы при COVID-19
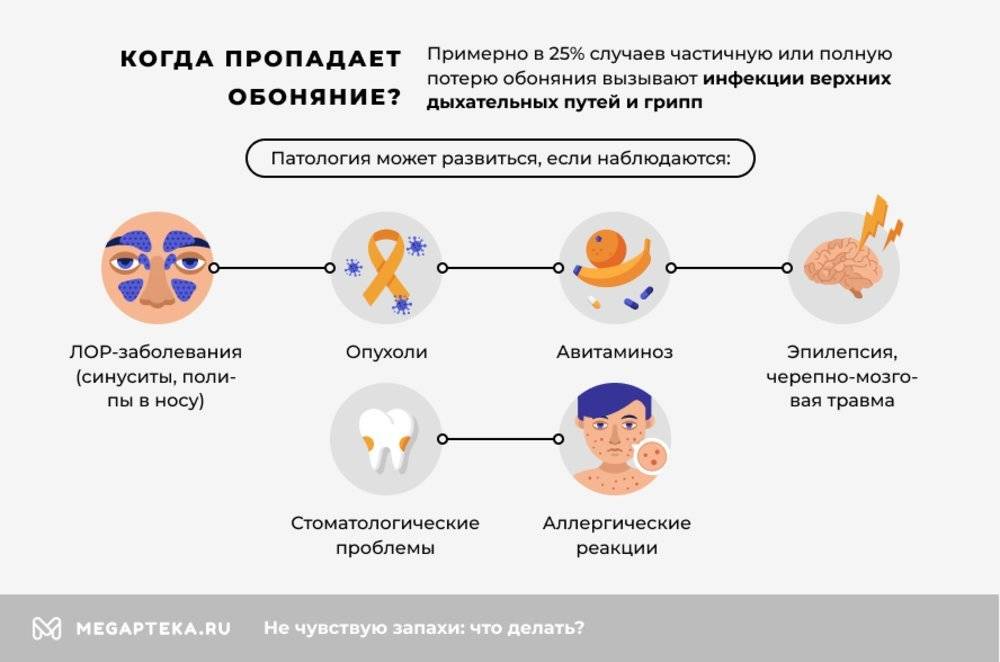
Нарушение обоняния после вирусной инфекции — не редкость в ЛОР-практике, оно встречается в среднем у 11% больных. В некоторых ситуациях длится долго и в 22-26% случаев становится причиной обращения к врачу.
Кроме коронавируса нарушение обоняния вызывают риновирусы, вирусы парагриппа и вирус Эпштейна — Барра.
Типы нарушения обоняния:
- аносмия — полная потеря запахов;
- гипосмия — частичная потеря запахов;
- паросмия — изменение восприятия запахов;
- фантосмия — восприятие различных запахов при их отсутствии;
- акосмия — извращенное восприятие запахов.
Опираясь на данные научных исследований, можно утверждать, что нарушение обоняния при вирусных инфекциях может возникать двумя путями.
Почему нарушается обоняние при вирусных инфекциях
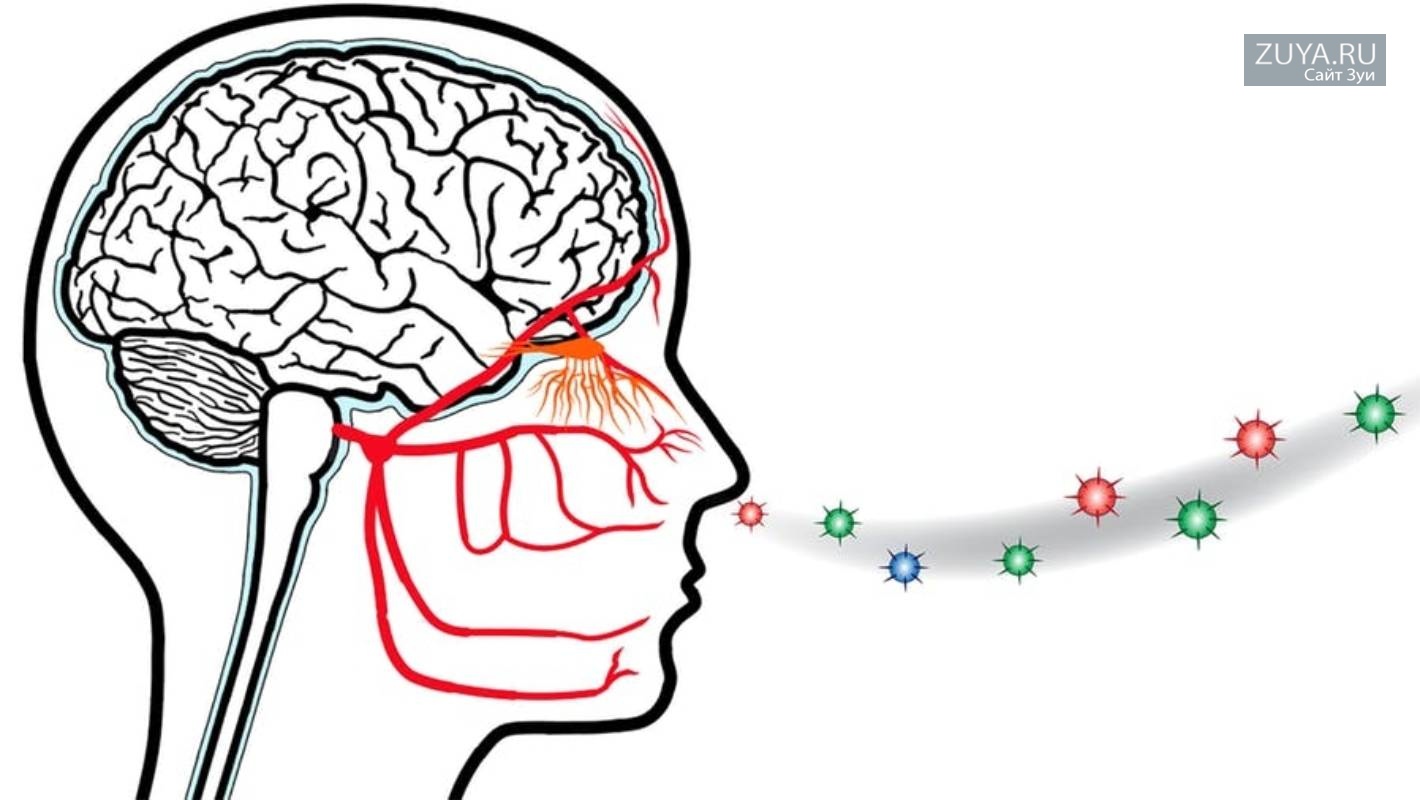
Первый механизм: повреждение клеток, окружающих (поддерживающих) обонятельный эпителий, или же повреждение самих обонятельных нейронов в полости носа. В этом случае также может наблюдаться более глубокое проникновение вирусов по нервным волокнам обонятельного пути вплоть до коры головного мозга.
Второй механизм: на фоне вирусной инфекции возникает отек слизистой оболочки, в результате чего нарушается нормальная работа обонятельной зоны.
Механизм нарушения обоняния при COVID-19 до конца не изучен, мнения специалистов разделились. Дело в том, что для проникновения вируса SARS-Cov-2 требуется наличие определенного белка — АПФ-2, который, в частности, активно выделяется на поверхности эпителия полости носа, и поддерживающих клеток обонятельной зоны. Сами обонятельные нейроны не синтезируют данный белок. Но не исключено, что вирус может мигрировать из этих клеток непосредственно в обонятельные нейроны, разрушая их и проникая в более глубокие отделы обонятельных путей в головном мозге.
Как проверить уровень иммунитета при COVID-19?
Метод мониторинга уровня иммунитета, полученного после COVID-19 или после вакцинации против SARS-COV-2 — измерение концентрации антител против SARS-CoV-2. Известно, что иммунитет пропорционален концентрации антител.
Некоторые тесты адаптированы для измерения антител, особенно важных в механизмах противовирусного гуморального иммунитета – антител, нейтрализующих IgG anti-S. Результат теста выражается в BAU/мл. Измерение концентрации антител дважды позволяет уловить скорость изменения концентрации с течением времени.
Сроки измерений антител жестко не фиксированы, но их однозначно не следует делать в первые 2 недели после вакцинации. Лучше дождаться второй бустерной дозы и сдать анализы через пару недель.
Зная уровень ранних антител – IgM и поздних – IgG можно оценить эффективность иммунной системы, т.е. справилась ли она с коронавирусом SARS CoV-2 после заражения или после вакцинации. Тестирование уровня антител к COVID-19 также позволяет оценить время, прошедшее с момента заражения или последнего контакта с вирусом.
На какой день исчезает вкус?
Вкус может исчезнуть в первые дни после заражения, но чаще он теряется на 6-7 сутки. Такое состояние в медицине называют агезией, а в случае сохранившегося, но измененного вкуса — дисгевсией (металлический, кислый привкус во рту). Врачи отвечают на вопрос, теряется ли вкус при коронавирусе. При коронавирусной инфекции изменений вкуса нет, а непосредственной причиной расстройства служит аносмия — потеря обоняния. Есть несколько объяснений тому, что нюх пропал:
- отечность слизистых носа;
- активное размножение вирусных частиц — вирионов — в носовой полости с повреждением обонятельных рецепторов. Предполагается, что эти повреждения являются следствием разрушения мелких капилляров;
- инфекция вместе с кровотоком или через решетчатую кость, отделяющую носовую полость от черепной, проникла в мозг с поражением обонятельных центров.
Полная либо частичная утрата вкуса наблюдается примерно у 33% заболевших. Ряд специалистов предполагает, что в реальности эта цифра больше, просто многие не обращаются с таким симптомом к врачам. Особенно если самочувствие нормальное, ничего не болит, температура не поднимается. Врачи американской клиники San Diego считают, что исчезновение вкуса указывает, как правило, на легкое течение инфекции. Пациент обычно не нуждается в госпитализации. Согласно результатам исследования, проведенного на основе историй болезни 169 человек, аносмией страдали 128 из них.
И лишь 12 позже потребовалась искусственная вентиляция легких по причине дыхательной недостаточности. На какой день при коронавирусе пропадает вкус напрямую зависит от тяжести заболевания. Ученые обосновали это тем, что Sars-CoV-2 попал на слизистые носа, где и началась активная реакция местного иммунитета. Другими словами, иммунная система быстро справилась с инфекцией и не дала ей распространиться по организму.
Пропадает ли вкус при коронавирусе?
При респираторных инфекциях присутствуют характерные симптомы: кашель, температура, заложенность носа. Но коронавирус, распространившийся по всей планете относительно недавно, имеет дополнительные признаки, которые могут показаться непривычными. Большинство зараженных COVID-19 жалуются на притупление обоняния либо его полную потерю, а также искажение вкусовых ощущений. Основные причины, почему у многих при коронавирусной инфекции пропадают обоняние и вкус:
- В первые дни болезни коронавирус поражает слизистые оболочки носа и глотки. По этой причине слизистая в них отекает. Одновременно с этим поражаются обонятельные и вкусовые рецепторы.
-
В редких случаях причиной может выступать повреждение той области мозга, которая отвечает за восприятие вкуса и запаха.
- Обоняние может пропасть в тех случаях, когда поражены нервные окончания, либо имеет место дисфункция нервных импульсов, которая носит преходящий характер.
Что влияет на сроки появления симптома:
- Форма болезни. Если приходится говорить о скрытом течении, отсчет можно вести с периода подтверждения заражения посредством теста.
- Индивидуальные особенности иммунной системы.
Рассматриваемый симптом может появиться внезапно. Но также пациенты отмечают случаи, когда проблемы со вкусом и запахом при коронавирусе нарастают постепенно. Если нет сопутствующих осложнений, в том числе заложенности носа, обоняние может восстановиться за сроки от 1 до 2 недель. Если наблюдалось осложненное течение, то на возвращение функции может потребоваться больше времени.
Тренировки для обоняния
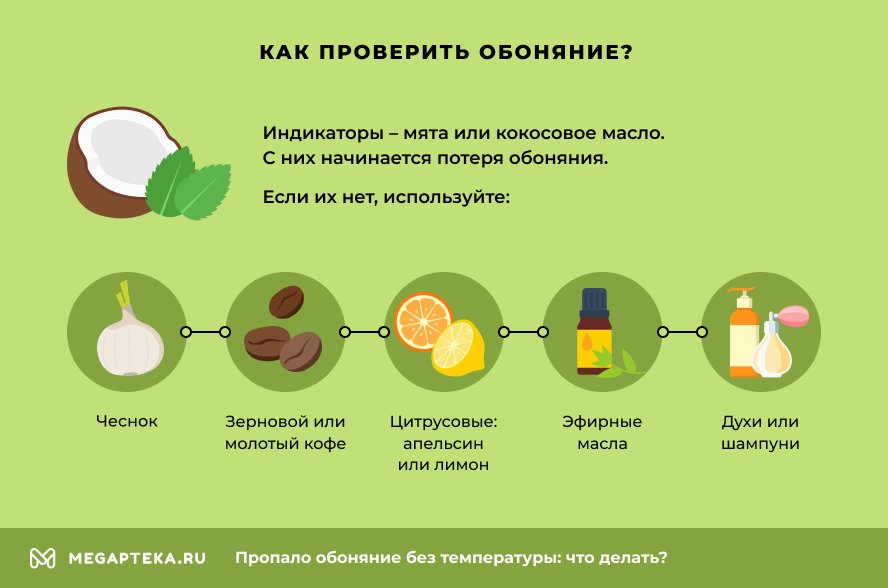
Ничего сложного — нужно просто пытаться вдыхать и угадывать запахи, даже если пока это не очень получается. Только не надо для тренировки нюхать нашатырный спирт или что-то еще агрессивное. Более пахучее вещество при ингаляции не вернет обоняние, а вот навредить может. В домашних условиях можно использовать эфирные масла. Возьмите 3-4 разных эфирных масла, нанесите пару капель на салфетки и понюхайте каждое.
Постарайтесь запомнить запахи и чему они принадлежат — лимону, пихте или чему-то еще. Когда будете хоть немного отличать один запах от другого, попробуйте перемешать образцы так, чтобы вы не знали, где что находится, и определить, чем именно пахнет та или иная салфетка. К тому же духи — это многокомпонентный аромат, это слишком сложно для обоняния, поэтому доктор рекомендует использовать именно эфирные масла. Продаются они в аптеках и некоторых магазинах косметики.
Ни в коем случае не нужно нюхать эфирное масло прямо из пузырька или тем более пытаться закапать его в нос. Самое главное: не лить и не капать в нос всё, что под руку подвернется. Не нужно самим готовить растворы, применять масла или использовать антисептики — это не помогает, а вот хуже сделать может. Очень много пациентов, перенесших COVID-19, начинают пытаться вернуть себе обоняние, промыв нос просто всем, включая агрессивные антисептики, которые вообще не предназначены для слизистой носа, — ими лечат воспалительную патологию глотки. В результате — ожог слизистой оболочки полости носа. Ее очень легко сжечь. Если потеря обоняния сильно беспокоит, после выздоровления от COVID-19 можно обратиться к профильному врачу. Вам понадобится оториноларинголог, он же лор.
Обоняние и вкус при коронавирусе
После объявленной ВОЗ пандемии коронавируса врачи из разных стран начали создавать базу его характерных клинических проявлений. Она постоянно пополняется новыми симптомами — конъюнктивитом, потерей вкуса, болезненностью горла. Все чаще у больных COVID-19 выявляется аносмия, или полная утрата чувствительности к запахам. Такой признак внедрения коронавирусов в дыхательные пути в последнее время служит диагностическим критерием опасной респираторной инфекции. Интересный факт — не только серьезно заболевшие утрачивали способность различать запахи. Врачи из Великобритании сообщали о стремительно растущем числе случаев, когда потеря обоняния у зараженного — единственный симптом. Именно из-за легкого течения инфекция у них не была диагностирована.
Они не обращались к врачу с вопросом: не чувствую запахи и вкусы коронавирусе, но при этом данные симптомы наблюдались. Тем не менее, этот симптом неспецифичен, характерен для многих острых респираторных инфекций и гриппа. Поэтому врачи имеют представление о механизмах развития аносмии.
А также более редко встречающейся гипосмии — снижения обоняния по отношению ко всем или лишь к некоторым запахам, которая может быть двусторонней или односторонней. Медики предполагают, что причиной отсутствия обоняния и вкуса при коронавирусе становится проникновение коронавирусов в слизистые носовых ходов. Они начинают внедряться в клетки, обманывая расположенные на их поверхности рецепторы с помощью имитации фальшивых молекул. В процессе репликации патогены выделяют в окружающее пространство токсичные вещества. Под их воздействием слизистые воспаляются с формированием отека. Это препятствует поступлению запахов в чувствительные к ним клетки.
Виды тестов на уровни антител при COVID-19 – от чего зависит интерпретация результатов анализов
Чтобы диагностировать COVID-19, используются разные виды тестов – генетические и антигенные, требующие мазка из носоглотки и анализы крови на наличие антител.
- Генетическое тестирование. Основано на методах молекулярной биологии, поэтому наиболее чувствительно. То есть COVID-положительные результаты обычно являются истинными (достоверными).
- Антигенные тесты. Это популярные кассетные тесты на SARS-CoV-2. Они менее чувствительны, но просты в использовании и результат получается быстро. Результат теста на COVID может быть положительным (была инфекция), отрицательным (вирус не обнаружен) или неубедительным (тест нужно повторить).
- Анализы на антитела. Обнаруживают COVID-специфические антитела IgG и антитела IgM. Это могут быть качественные тесты, т.е. оценка того, существуют ли вообще данные антитела. При интерпретации результатов тестов IgG и IgM результаты интерпретируются с использованием готовых, простых для понимания инструкций. Также доступны количественные тесты. В них уровень антител к COVID определяется числовым значением, выраженным в единице BAU/ml.
Восстановление после заболевания
Что делать, если пропал вкус и запах при коронавирусе, как восстановиться. Иногда звучат рекомендации тренировать вкусовые рецепторы, чтобы они вернули способность чувствовать. Для этого подходят продукты с достаточно яркими запахами и вкусами, такие как лук, горчица, кофе, хрен. А вот искусственных источников, таких как синтетические масла, духи, лучше избегать.
Быстрее восстановиться поможет чередование различных по вкусовым оттенкам продуктов, например, соленого и сладкого, за исключением блюд с искусственными консервантами и глутаматом натрия. Вкусы должны быть натуральными.
Помимо мер, указанных выше, специфического лечения не требуется. В отдельных случаях, после проведенного детального исследования обнаруживается потребность в медикаментозных препаратах и физиотерапии. Тогда пользу могут принести дыхательные практики. Если отечность слизистой сохраняется, следует использовать медикаменты, которые способны устранять воспалительные явления в носоглотке, такие как Хлоргексидин, Санорин.
Благотворным действием обладают орошение носовых ходов и полоскание горла. Для этого применяются дезинфицирующие составы. Очень рекомендуется и морская вода. Она борется с отеком слизистой оболочки, устраняет с ее поверхности продукты жизнедеятельности вируса. По данным, полученным со всего мира, около 68 % пациентов жаловались на потерю обоняния, тогда как проблемы со вкусовыми ощущениями отмечали лишь 17 % пациентов.
Особенности паросмии при коронавирусе
Полная потеря запаха и вкуса отличительные симптомы коронавирусной
инфекции. Большинство людей с полной потерей обоняния (называемой аносмией) из-за COVID-19 обнаруживают, что
работа их органов чувств со временем приходит в норму. Однако в некоторых случаях обоняние и вкус возвращаются,
но в искаженном виде, — это и есть паросмия после перенесенного заболевания.
Почти половина пациентов с COVID-19, принявших участие в одном исследовании,
сообщили о паросмии примерно через 2,5 месяца после первоначального заражения. По мнению многих, запахи был
отвратительными, похожими на гниющую плоть. Другое международное исследование
показало, что 7% пациентов сообщили об искажении обоняния сразу после заражения COVID-19. Срок, когда пройдет
паросмия после коронавируса, длится в среднем несколько недель.
Источники
- Peter Bützer. Geruchswahrnehmung Geruchserkennung Geruchswarnung // Spektrum der Wissenschaft, Dezember 1995.
- Marvin P. Fried. Verlust des Geruchssinns // Letzte vollständige Überprüfung/Überarbeitung, Apr 2020.
- Abigail Walker, Gillian Pottinger, Andrew Scott, Claire Hopkins. Anosmia and loss of smell in the era of covid-19 // The BMJ, 2020.
- Claire Hopkins, Mikkel Alanin, Carl Philpott. Management of new onset loss of sense of smell during the COVID-19 pandemic — BRS Consensus Guidelines // Clinical Otolaryngology, 2020.
- Thomas Hummel, Basile N. Landis, Philippe Rombaux. Disrupted Odor Perception // Odorant Sensing and Physiological Effects.
Запах в носу при коронавирусе
Через несколько недель и даже месяцев после перенесенного коронавируса некоторые люди отмечают жалобы на ужасные искажения запаха: кофе для них теперь пахнет помоями, а собственный пот — луком. Бывали случаи возникновения запах аммиака в носу при коронавирусе. Данные о том, что COVID-19 вызывает временную потерю обоняния у части заболевших, появились еще несколько месяцев назад. Первичные исследования и опросы жалоб помогли выявить этот распространенный симптом -; у некоторых пациентов он даже оказывался единственным проявлением нового коронавируса.
Но в последние несколько месяцев в сообществах, чатах и форумах стал все чаще упоминаться необычный симптом — сильное искажение запахов спустя несколько месяцев после выздоровления. Многие отмечают, что охарактеризовать новые запахи очень сложно: они совсем не похожи на привычные, знакомые. Но в одном все страдающие от непонятного симптома солидарны: эти запахи точно не назвать приятными. Интенсивность дискомфорта бывает разной: кому-то просто пришлось отказаться от кофейных напитков и сменить зубную пасту, а кто-то уже месяц практически не может есть.
Диагностика
При подозрении на паросмию надо обратиться к лор-врачу. Врач проведет
медицинский осмотр, спросит об истории болезни, чтобы проверить наличие серьезных проблем, таких как травмы
головы и опухоли головного мозга, проведет тест для проверки, насколько корректно вы улавливаете повседневные
запахи.
Врач также попытается исключить состояние, называемое фантосмией. В отличие
от паросмии, при которой нос улавливает запахи от конкретных вещей, просто искажая их, при фантосмии
обонятельные рецепторы галлюцинируют и улавливают запахи, которых нет. Запахи могут варьироваться
от хороших до неприятных. Фантосмия непостоянна, она может быть приходящей.
Чтобы исключить повреждение нервов или мозга, к диагностике могут быть
привлечены невролог и аллерголог.
Показания для исследования
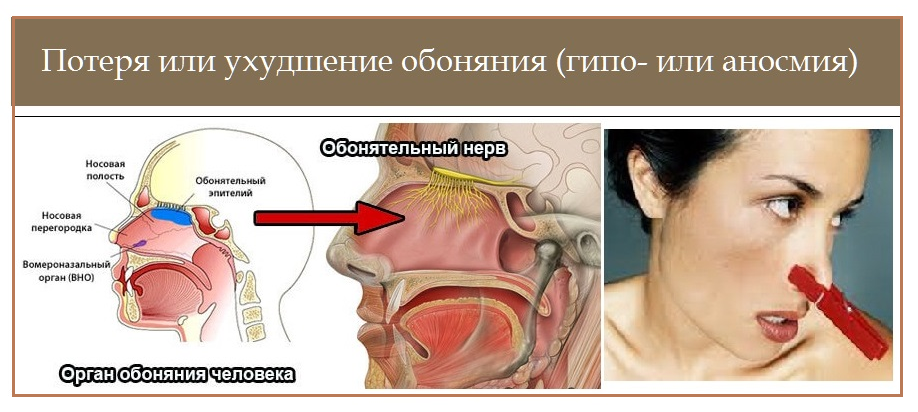
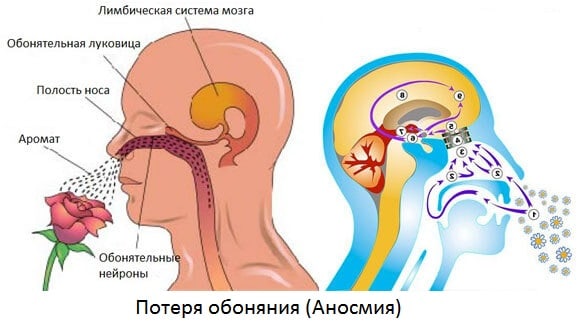
Восприятие запахов обеспечивается периферической и центральной нервной системой (ЦНС). Начинается этот процесс в носовой полости, в верхней части носовой перегородки, и в верхнем носовом ходе. Именно в этом участке слизистой носа находятся чувствительные рецепторы, контактирующие с молекулами летучих веществ.
Длинные отростки (аксоны) располагающихся здесь нервных клеток (нейронов) образуют парный обонятельный нерв (I пара черепных нервов). Следующим звеном обонятельной цепи является обонятельная луковица – парное образование, располагающееся в полости черепа. Отсюда идет сообщение с участками коры головного мозга и с подкорковыми структурами.
Благодаря этому мы не только воспринимаем запахи, но и осознанно дифференцируем их. Запоминание запахов способствует тому, что в последующем мы узнаем их. Кроме того, восприятие запахов сопровождается некоторыми вегетативными реакциями: выделением слюны, тошнотой, рвотой, сердцебиением, спазмом бронхов.
Дело в том, что обонятельная функция обеспечивается не только обонятельным нервом, но и другими парными черепными нервами – тройничным и языкоглоточным (V и IX пара соответственно). При этом восприятие осуществляется не только ортоназально, посредством вдыхания воздуха через нос, но и ретроназально, с поступлением душистых веществ в полость носа из носоглотки. Именно поэтому мы ощущаем запах во время приема пищи.
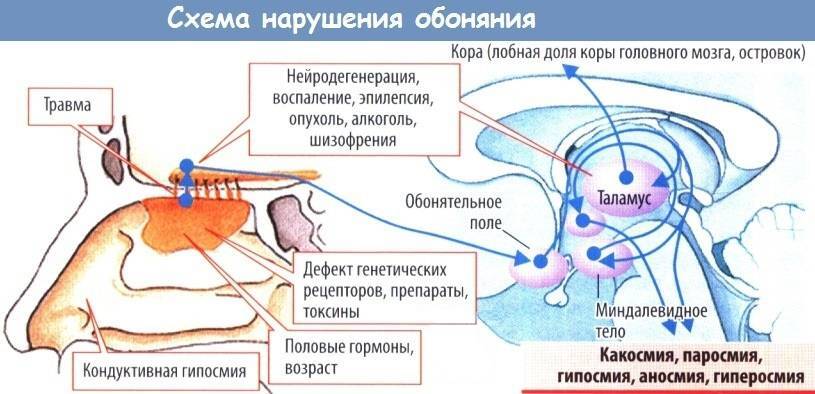
Таким образом, причины обонятельных нарушений разные: от местных изменений слизистой носа (воспалительный отек, полипы) до патологии ЦНС. Это могут быть последствия черепно-мозговых травм, мозговых инсультов, а также опухолевые процессы и психические расстройства. Воспалительные изменения, повреждения тройничного и языкоглоточного нервов тоже сопровождается обонятельными расстройствами.
Чаще всего в клинической практике приходится иметь дело с ухудшением обоняния (гипосмией) или даже его полным отсутствием (аносмией). В редких случаях, например, при истерии и некоторых видах наркомании, отмечается обостренное обоняние, гиперосмия. Паросмия, извращенное восприятие запахов, может наблюдаться при психических расстройствах или обменных нарушениях.
Специалисты нашего центра диагностируют обонятельные нарушения, и определяют их причину и степень выраженности. Кроме того, мы исследуем обонятельную функцию для определения профессиональной пригодности у некоторых категорий лиц.
Почему пропали запахи и вкус
Исследования продолжаются и однозначного ответа на вопрос пока не найдено. Среди версий наиболее популярная связана с отечностью слизистой с рецепторами, что и блокирует восприятие вкуса и запаха.
При попадании вируса на слизистые носа начинается активная реакция иммунной системы. Отечность — естественная реакция организма в ответ на болезнь.
Отмечается взаимосвязь между потерей обоняния и легким течением болезни. Большая часть вирионов COVID-19 погибает на начальном этапе распространения. Инфекция не проникает глубже в организм. Отсутствие оттенков запаха и вкуса — скорее положительный сигнал, но он не устраняет обычные меры по профилактике и лечении коронавируса.
Резюме интерпретации тестов на антитела против SARS-CoV-2 (серологические)
| Тесты | Положительный результат | Отрицательный результат |
| ПОСЛЕ COVID-19 | ||
| P-тело p/SARS-CoV-2 IgM полуколичественно (направлены против S-белка) | Указывает на раннюю или активную стадию инфекции SARS-CoV-2 | Отсутствие контакта с вирусом или серологическое окно*, или отсутствие образования антител организмом |
| P-тело p/SARS-CoV-2 IgG полуколичественно (направлены против N-белка) | Указывает на то, что заражение SARS-CoV-2 произошло в прошлом, по крайней мере, несколько недель назад. | Отсутствие контакта с вирусом или серологическое окно*, или отсутствие образования антител организмом |
| P-тело p/SARS-CoV-2 IgG и полуколичественный IgM (IgM направлен против белка S, IgG направлен против белка N) | Указывает на прошлую инфекцию или текущую инфекцию | Отсутствие контакта с вирусом или серологическое окно*, или отсутствие образования антител организмом |
| ПОСЛЕ ВАКЦИНАЦИИ ПРОТИВ COVID-19 | ||
| P-тело p/SARS-CoV-2 IgG количественно (оценка поствакцинального иммунного ответа) (направлен против rbD белка S коронавируса) | Определяет уровень защитных антител IgG против вируса SARS-CoV-2, вырабатываемого в результате вакцинации | Защитные антитела IgG против вируса SARS-CoV-2 не были выработаны в результате вакцинации** |
* Период, необходимый инфицированному организму для выработки антител, направленных против возбудителя – в этот ранний период инфекции антитела еще не обнаруживаются.
** Можно провести клеточный ответ.
Какой уровень антител защищает от болезни?
Каждый организм по-разному реагирует на болезнь и введение вакцины, поэтому уровень вырабатываемых антител не одинаков. Их количество может варьироваться от нескольких десятков до нескольких тысяч связывающих антител, т.е. BAU (Binding Antibody Units) на миллилитр (/мл).
Пока ученым не удалось определить уровень (титр) антител к COVID, являющихся нормой, защищающей от заболевания. Однако известно, что их уровень отражает реакцию иммунной системы на вакцинацию.
При интерпретации результата на уровне антител необходимо учитывать принимаемые препараты. Некоторые из них, например, глюкокортикостероиды, иммуносупрессивные и противоопухолевые препараты, ухудшают иммунный ответ. У принимающих их людей обычно вырабатывается меньше антител.
Со временем на основании результатов научных исследований и статистических данных, уровень антител, выше которого защита от болезни будет почти стопроцентной, будет установлен.
Осложнения
Депрессия чаще всего свойственна людям потерявшим обоняние. Лишение вкусовых радостей негативно сказывается на самочувствие больного и может отразиться на мозговой деятельности и нервной системе.
Подавленное настроение и тревога коррелируют с симптомами снижения обоняния и вкуса при COVID-19. Плохое настроение и подавленность для людей, которым трудно дышать, встречается не так часто, как у тех, у кого нарушилось восприятие вкусов и запахов.
Потеря обоняния может привести к другим негативным последствиям, таким как:
- негативное отношение человека к пище,
- беспокойство по поводу запаха тела.
- проблемы в интимной жизни.
Диагностика при потере запаха
Диагностика при аносмии или гипосмии сводится к проведению следующих исследований:
- Сбор анамнеза. На приеме врач поинтересуется, когда и при каких обстоятельствах пациент потерял обоняние; случались ли ранее эпизоды аносмии или гипосмии. Также пациента опросят относительно сопутствующих симптомов, чтобы сузить круг возможных заболеваний и состояний. Так, например, если пациент также жалуется на выделения из носа, то врач уточнит характер отделяемого — водянистый, слизистый или гнойный. Также при опросе врач захочет узнать о лекарствах, которые принимает или принимал пациент.
- Обонятельные пробы. Степень нарушения обоняния врач определяет с помощью специального прибора — ольфактометра. Пациенту закрывают глаза и дают понюхать стандартизированные пахучие вещества. После серии таких тестов оценивается чувствительность обонятельного анализатора.
- Обследование органов обоняния. При необходимости врач назначает обследование систем органов, в первую очередь — носоглотку, а также нервную систему. Осмотр носовой полости осуществляется путем риноскопии. Если имеются выделения из носа, то отделяемое берется для бактериологического исследования.
- Аллергологические пробы. При подозрении на аллергию пациента направляют к врачу-аллергологу, которые проводит аллергологические тесты.
- Другие исследования. В зависимости от подозрений врача, общего состояния и возраста пациента, также назначается ряд иных исследований, например, тесты, оценивающие умственную деятельность пациента.
Лечение паросмии
Для начала применяется медикаментозное лечение. В комплексе могут быть
назначены физиотерапевтические аппаратные методики.
Если лекарства не действуют, будет рассмотрен вариант операции по удалению
поврежденных сенсорных рецепторов (обонятельной слизистой оболочки) в полости носа.
При поиске альтернативных
консервативных способов, как лечить паросмию, можно попробовать обонятельные тренировки: вдыхание определенного
запаха и воспоминания о том, как этот запах должен пахнуть. Так, если вы вдыхаете аромат лимона, вы должны
думать о том, как пахнет настоящий лимон.
Отзывы показывают, что это может быть эффективным методом лечения
паросмии. В недавнем исследовании пациенты, которые занимались
тренировками в течение шести месяцев, показали клинически значимые улучшения в их способности
точно чувствовать запахи.
Что касается того, как лечить паросмию после ковида, не существует конкретной
специфической терапии. Она лечится по той же схеме, как и любая паросмия, вызванная вирусной инфекцией. Во
многих случаях паросмия после коронавируса может частично или полностью пройти без лечения вообще.
ЛОР клиника в Чертаново занимается лечением паросмии, в том числе вызванной
ковидом, задействуя весь спектр высокоэффективных методик консервативного лечения.
Особенности зáпаховой слепоты при COVID-19 и прогнозы выздоровления
Запаховая слепота при COVID-19 имеет ряд особенностей , . Например, на частоту ее возникновения влияет гендер: женщины страдают аносмией/гипосмией чаще мужчин . Помимо этого, обонятельная дисфункция встречается у пациентов с легкой или умеренной формами болезни. В 11,8% случаев аносмия возникает до, в 65,4% случаев — после, в 22,8% случаев — одновременно с общими или ЛОР-симптомами коронавирусной инфекции . В 18,2 % случаев аносмия наблюдается без назальных симптомов (нарушения носового дыхания, повышения назальной секреции). Большинство пациентов с нарушениями обоняния (79,6%) страдают аносмией, остальные 20,4% — гипосмией. Часть заболевших жаловалась на внезапное появление нетипичных запахов серы, нашатыря, уксуса, гари и т.д. Такие симптомы относят к фантосмии (то есть ощущению фантомных запахов, или обонятельным галлюцинациям) и паросмии (искаженному ощущению запаха) . К сожалению, обонятельные иллюзии говорят о повреждении центральных структур анализа запахов.
Многих волнует вопрос, как долго длится это состояние запаховой слепоты. К счастью, у большинства пациентов с COVID-19 работа обоняния восстанавливается спустя примерно 2–4 недели после нарушения или, по другим данным, в течение 8 дней после выздоровления (то есть при отсутствии общих и ЛОР-симптомов) . Для лечения обонятельной слепоты нос орошают физиологическим раствором и растворами кортикостероидов, принимают витамины и микроэлементы .
Быстрое избавление от аносмии указывает на то, что целью SARS-CoV-2 являются не сами обонятельные сенсорные нейроны, а стентакулярные клетки. Но все же остается небольшой процент пациентов, у которых нарушение обоняния длится месяцы. Пока нет однозначного ответа, почему у одних людей восстановление обоняния занимает несколько дней, а у других растягивается на месяцы, а возможно и годы. Также неясно, будут ли сохраняться нарушения обоняния у пациентов в течение жизни, и если да, то, как долго. Вероятно, при повреждении вирусом значительной части базальных клеток и/или обонятельных сенсорных нейронов, времени на восстановление обонятельного эпителия может понадобиться гораздо больше.