Противовирусные / иммуномодулирующие препараты
В качестве иммуномодулирующей терапии были предложены Хлорохин (500 мг каждые 12 часов) и гидроксихлорохин (200 мг каждые 12 часов). Следует отметить, что в нерандомизированном исследовании Gautret было показано, что гидроксихлорохин в значительной степени ассоциировался со снижением вирусной нагрузки до исчезновения вируса, и этот эффект усиливался макролидами азитромицином.
Использование комбинации гидроксихлорохина и азитромицина для лечения COVID-19
Исследования in vitro и in vivo действительно показали, что макролиды могут уменьшать воспаление и модулировать иммунную систему. В частности, эти препараты могут вызывать подавление молекул адгезии на поверхности клетки, снижая продукцию провоспалительных цитокинов, стимулируя фагоцитоз альвеолярными макрофагами и подавляя активацию и мобилизацию нейтрофилов.
Тем не менее, чтобы рекомендовать использование азитромицина, отдельно или в сочетании с другими лекарствами, такими как гидроксихлорохин, вне зависимости от бактериального дублирования, необходимы дальнейшие исследования
Опять же, следует обратить внимание на одновременный прием гидроксихлорохина с азитромицином, поскольку эта связь может привести к более высокому риску удлинения интервала QT и сердечных аритмий. Хлорохин также может вызывать удлинение интервала QT.
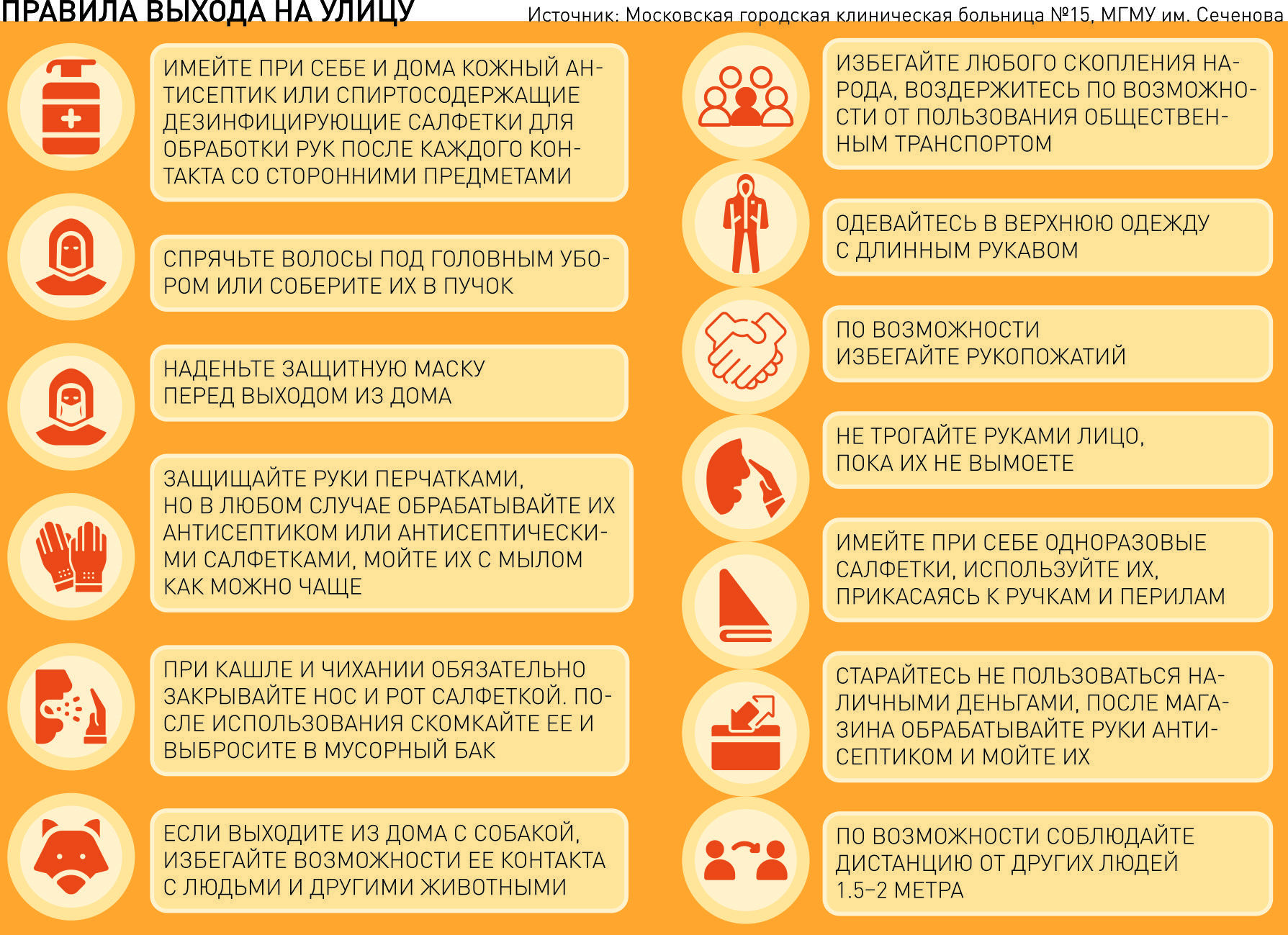
№11. Чего делать нельзя?
Желание отдохнуть летом вполне естественно, но купание в озёрах и реках не рекомендуется. Пока проходит реабилитация, в природных водоёмах можно намочить только ноги. Также нельзя ходить в бани и сауны. После болезни спина и лёгкие ещё очень чувствительны, поэтому малейшее охлаждение может снова привести к пневмонии.
Лучше быстро ополоснуться в тёплом душе и насухо растереться.
Опрометчиво ставить больному банки и горчичники. Делать себе массаж спины при помощи виброаккустических ручных массажёров также нельзя.
В остром периоде заболевания пульмонологи также запрещают проводить ингаляцию дома: таким образом идёт распространения частиц вируса, и могут заразиться другие члены семьи.
Врачи советуют больше гулять, особенно в сосновых парках.
№6. Как восстановить лёгкие после подключения к ИВЛ?
При тяжёлой стадии, когда в лёгких образовались тромбы, человек не может самостоятельно дышать. Поэтому его подключают к аппарату ИВЛ. Восстановление таких больных проходит по-разному: у кого-то быстро, у других – медленнее. Зависит от сопутствующих заболеваний лёгких: например, бронхиальная астма или хроническая обструктивная болезнь лёгких (ХОБЛ).
Таким пациентам после выписки требуется медикаментозная терапия, которая может длиться от одного до двух месяцев. Кроме этого человек может принимать разжижающие кровь препараты. При необходимости – в малых дозах сильные противовоспалительные препараты, но только по назначению врача.
Неинвазивная вентиляция легких
На ИВЛ должны быть более низкие дыхательные объемы (от 4 до 6 мл / кг расчетной массы тела, PBW) и более низкое давление на вдохе, достигающее давления плато (Pplat) <28–30 см H2O. ПДКВ должно быть как можно более высоким, чтобы поддерживать рабочее давление (Pплат-ПДКВ) на как можно более низком уровне (<14 см вод. ст.).
Искусственная вентиляция легких
Кроме того, следует избегать отключений от аппарата ИВЛ для предотвращения потери ПДКВ и ателектаза. Наконец, использование паралитических средств не рекомендуется, если PaO2 / FiO2 не <150 мм рт.
Особое внимание уделяется вентиляции в положении лежа >12 часов в день и использованию консервативной стратегии инфузии у пациентов с ОРДС без гипоперфузии тканей (настоятельная рекомендация). Защитная вентиляция легких также может снизить риск нового или обострения ОПП, предотвращая гемодинамические эффекты, вызванные вентилятором
Клеточная терапия
Другой подход — это использование мезенхимальных стволовых клеток (MSC), которые обычно получают из пуповинной крови и плаценты. MSC обладают противовоспалительными и иммуномодулирующими функциями. Их можно использовать при остром и хроническом повреждениях легких и при остром респираторном дистресс-синдроме: при внутривенном введении значительная доля MSC оказывается в легких и помогает защитить альвеолярные эпителиальные клетки, восстановить микросреду, предотвратить фиброз легких и вылечить их дисфункцию в дополнение к иммуномодулирующему воздействию. Учитывая развитие болезни и смертность, связанную с поражением легких, теоретически такая терапия могла бы стать очень полезной , . Тем не менее пока что стволовые клетки мало используются в медицине, в том числе потому, что несут риск развития онкологических заболеваний.
Виды тестов на наличие COVID-19
В настоящее время для диагностики COVID-19 применяют два вида тестов.
- Полимеразная цепная реакция (ПЦР), которую также называют молекулярным тестом. ПЦР-тесты очень точны, но на получение результатов может уйти несколько дней.
- Экспресс-тест — на антитела. На получение результатов экспресс-теста обычно требуется меньше часа. Однако для экспресс-тестов характерна большая вероятность ложноотрицательного результата, чем для ПЦР-тестов. Это означает, что экспресс-тесты с большей вероятностью покажут отсутствие COVID-19 тогда как оно у вас есть. Если у вас имеются симптомы COVID-19, и при этом результат экспресс-теста отрицательный, для уверенности лучше всего пройти ПЦР-тест.
При обоих видах тестов вы получаете либо положительный, либо отрицательный результат. Положительный результат означает, что вы больны COVID-19. Отрицательный результат означает, что тест не показывает заболевания COVID-19.
Что советуют врачи для профилактики?
Мойте руки и соблюдайте социальную дистанцию. Да, эти правила работают не только с Covid-19, но и с сезонными ОРВИ.
Правильный режим труд-сон-отдых. Вы высыпаетесь, не переутомляетесь, не подвергаетесь слишком сильному стрессу? Значит, у вас меньше шансов заболеть.
Когда мы находимся в помещении с другими людьми, то с большей вероятностью подвергаемся воздействию микробов. Организуйте комфортные температурные условия, постоянно проветривайте помещение и следите за работой батарей.
Люди, которые регулярно занимаются спортом, имеют более низкий риск заражения вирусной инфекцией, поскольку физическая активность укрепляет иммунную систему. Сгодится даже небольшая, но регулярная нагрузка.
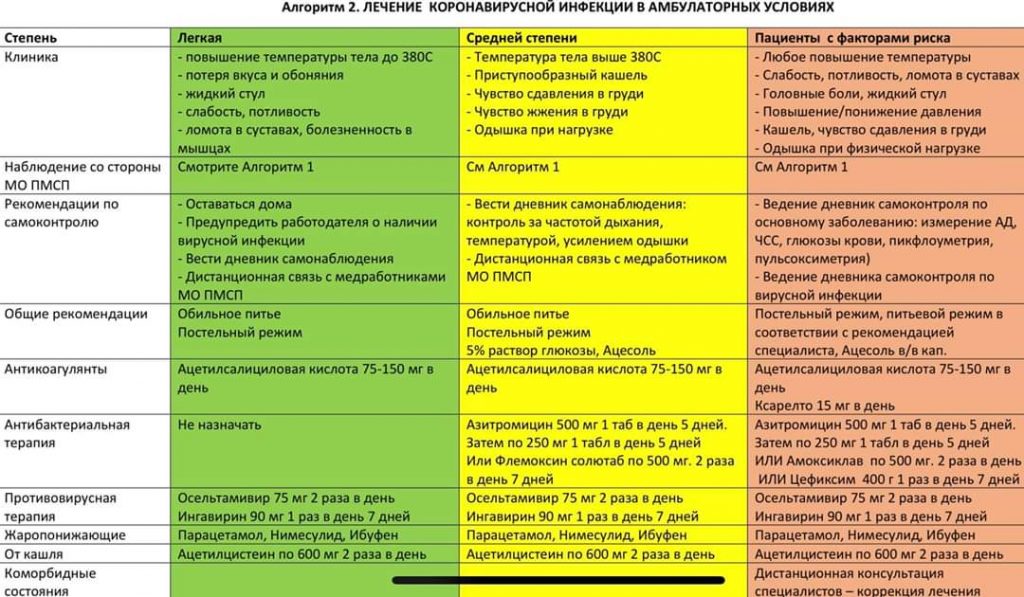
№2. Какие степени заболевания могут быть?
- На первом этапе, который обычно длится 5-7 дней, вирус находится в верхних дыхательных путях. Симптомы в этот период очень похожи на обычный грипп, поэтому его называют «гриппоподобный». При нём болит голова, заложен нос и наблюдается слабость.
- На следующей неделе болезни – на втором этапе – вирус опускается в лёгкие. Эта стадия так и называется – «лёгочный период», когда развивается повреждение лёгких.
- После этого развивается третий, самый тяжёлый этап. При нём больного могут подключить к аппарату искусственной вентиляции лёгких (ИВЛ) или доставлять воздух в лёгкие при помощи ЭКМО (экстракорпоральная мембранная оксигенация).
Но бывают случаи, когда пациенты не доходят до второго и третьего этапов. Таких называют бессимптомными, болезнь у них заканчивается на первом этапе. То есть пару дней была невысокая температура, и после этого они чувствуют себя нормально. В основном бессимптомная форма коронавируса встречается у молодых людей.
Это всё?
Помимо лекарств, рассмотренных в статье, ученые проверяют и другие препараты со сходными механизмами действия. Однако, к сожалению, этим дело не ограничивается. Как и часто в тревожных ситуациях, некоторые предлагают использовать нетрадиционную медицину. И если в одних случаях удается научно подойти к вопросу и, например, выделить действующее вещество из какого-нибудь растения, проверить его in vitro и in vivo и создать на его основе эффективное и безопасное лекарство, то в других (многих!) случаях этого не происходит. Поэтому редакция «Биомолекулы» призывает читателей внимательно относиться к своему здоровью и не употреблять самостоятельно никакие средства для лечения и профилактики COVID-19, не одобренные официально.
Наверняка список предлагаемых альтернативных лекарств гораздо больше, и он будет пополняться и пополняться. Однако доверяйте только официальным источникам, например, ВОЗ или CDC! Хотя мы и находимся в ситуации, когда препарата от SARS-CoV-2 еще нет, это не повод разрушать свое здоровье сомнительными травками, которые сами по себе могут оказаться опаснее коронавируса (напомним, что у большинства заражение проходит бессимптомно или в мягкой форме). Ученые сейчас рассматривают все варианты молекул, которые могут использоваться, и результаты клинических исследований не заставят себя ждать очень долго.
Берегите себя!
№3. Как восстановить лёгкие после первой стадии заболевания?
Срок реабилитации зависит от степени тяжести перенесённой болезни. У 80% заразившихся вирус в первую очередь поражает лёгкие. И даже если после недели заражения человек чувствует себя хорошо, то в результатах анализов и на рентген-снимках видно, что вирус оставил след в организме. И не только в лёгких.
Для человека, перенёсшего лёгкую степень, восстановление может занять от одного до трёх месяцев. Реабилитация без лекарств направлена на восстановление работы лёгких. Если по данным компьютерной томографии (КТ) лёгкие повреждены до 30%, то это считается лёгкой степенью поражения. При этом врач оценивает клиническое состояние пациента (одышку, слабость) и анализы.
№9. Что делать, если началась депрессия?
У большинства пациентов на фоне болезни, особенно средней и тяжёлой степени тяжести, развивается депрессия. При коронавирусе больной ощущает боль в груди, внезапно не может нормально дышать. От этого возникает паника и страх. Из-за недостатка кислорода могут мелко дрожать руки. Поэтому в таких случаях приходится назначать малые дозы успокоительного.
В дальнейшем людям нужна помощь психолога и групповая поддержка выздоровевших. Поэтому занятия дыхательной гимнастикой проводятся в группах при сохранении дистанции в 1,5 метра. Тем, кто пока не может передвигаться, медсёстры помогают делать гимнастику в палатах.
Когда следует обращаться к своему медицинскому сотруднику
Немедленно позвоните своему медицинскому сотруднику, если у вас:
- у вас затрудненное дыхание в состоянии покоя;
- у вас затрудненное дыхание при ходьбе на короткие расстояния (примером ходьбы на короткие расстояния может быть переход из одной комнаты в другую на расстояние около 25 футов );
- вы проходите курс химиотерапии, и у вас поднялась температура до 100,4 °F (38 °C) и выше;
- температура 102 °F (38,9 °C) и выше держится у вас в течение 24 часов и не снижается после приема acetaminophen;
- у вас появилась кровь в мокроте;
- вы испытываете боль в груди;
- у вас сильная головная боль;
- у вас возникли вопросы или опасения.
Для получения более подробной информации о том, что следует делать, если вы или кто-то из ваших домочадцев заболел COVID-19, посетите веб-сайт www.cdc.gov/coronavirus/2019-ncov/if-you-are-sick. Последняя информация о том, как центр MSK подготовлен к COVID-19, размещена на веб-сайте www.mskcc.org/coronavirus
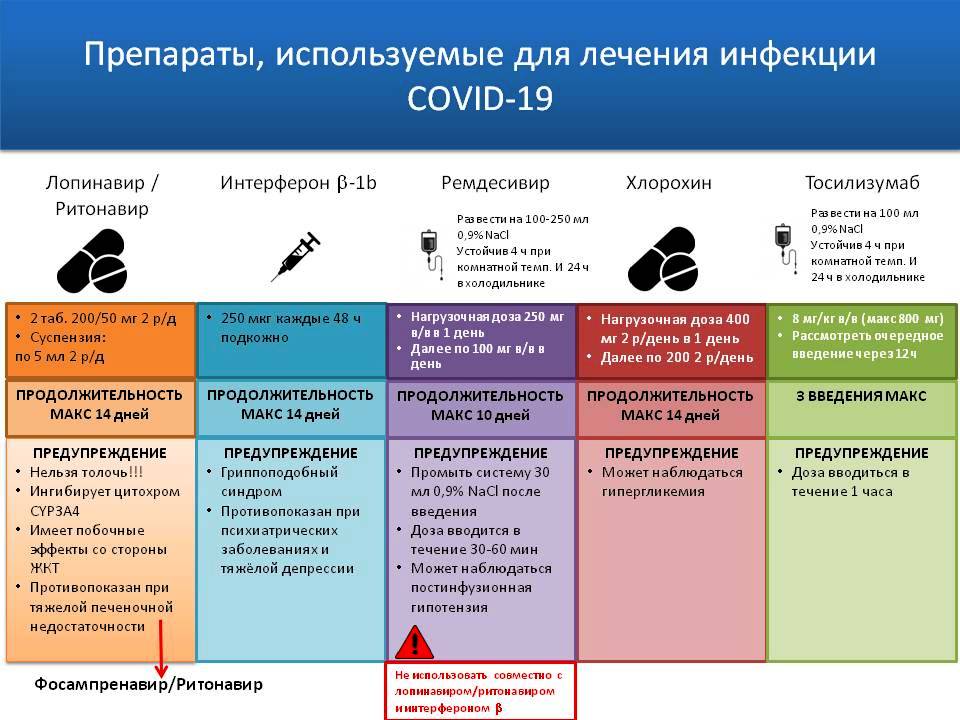
Что же это за лекарства?
В зависимости от стадии болезни сейчас используют препараты множества разных классов: антивирусные, иммуномодуляторы, антикоагулянты, муколитики, вазодилататоры, антиангиогенные лекарства и прочие (рис. 2) .
Рисунок 2. Терапии разных аспектов патогенеза COVID-19 и на какой стадии развития болезни их можно применять (результаты их исследований можно ждать в ближайшее время)
Цитокиновый шторм — это гиперреакция иммунной системы, когда происходит неконтролируемый массовый выброс активных молекул цитокинов, которые вместо защиты организма, разрушают его. Эта реакция наблюдается и при других болезнях — например, при рассеянном склерозе и панкреатите.
Рисунок 3. Воздействие SARS-CoV-2 на легкие
HFNO (оксигенация с подогревом и увлажнением) и неинвазивная вентиляция
Что касается HFNO или NIV, группа экспертов отмечает, что эти подходы, выполняемые системами с хорошей подгонкой интерфейса, не создают широкого рассеивания выдыхаемого воздуха, и их использование можно рассматривать как вариант с низким риском передачи по воздуху.
Но поскольку процедура HFNO сопряжена с повышенным риском образования аэрозолей, ее следует использовать в помещениях с отрицательным давлением.
Предлагаемые способы управления HFNO:
- Показания: когда трудно поддерживать SpO2> 92% и / или одышка не улучшилась с помощью стандартного кислорода.
- Настройка: 30-40 л / мин и FiO2 50-60%; скорректировать в соответствии с клиническим ответом.
- Переключитесь на НИВЛ, если симптоматика не улучшится через 1 час при потоке> 50 л / мин и FiO2> 70%.
- HFNO также может использоваться для перерывов в CPAP (между циклами CPAP) и для вспомогательной фиброоптической интубации трахеи у тяжелобольных пациентов.
- Противопоказание к HFNO: больной с гиперкапнией.
Ингибиторы воспаления
В Италии большое исследование, проведенное Istituto Nazionale Tumori, Fondazione Pascale di Napoli, было сосредоточено на использовании тоцилизумаба в дополнение к стандартным методам лечения. Это моноклональное антитело IgG1, направленное против рецептора IL-6 и обычно используемое при лечении ревматоидного артрита, ювенильного артрита, гигантоклеточного артрита, синдрома Кастлмана и для контроля токсичности, вызванной ингибиторами иммунных контрольных точек.
Также в США продолжается фаза 2/3 рандомизированного двойного слепого плацебо-контролируемого исследования сарилумаба, который является еще одним антителом против рецептора IL-6.
Были протестированы и другие аналогичные стратегии. Например, Анакинра представляет собой рекомбинантный антагонист рецептора IL-1, используемый для лечения аутовоспалительных заболеваний, таких как болезнь Стилла у взрослых, системный ювенильный идиопатический артрит и семейная средиземноморская лихорадка. Авторы ретроспективного анализа показали, что у пациентов с ОРДС средней и тяжелой степени и гипервоспалением (С-реактивный белок ≥100 мг / л, ферритин ≥900 нг / мл или и то, и другое) применение анакинры вызывало клиническое улучшение у 72% пациентов.
Нацеливание на чрезмерное воспаление у пациента также можно решить другим способом, например, применяя Акалабрутиниб – селективный ингибитор тирозинкиназы Bruton, регулирующий передачу сигналов и активацию макрофагов. Ученый Roschewski протестировал этот агент на 19 пациентах, госпитализированных с тяжелой формой COVID-19, в проспективном клиническом исследовании. Было доказано, что лечение улучшило оксигенацию у большинства пациентов, уменьшив показатели воспаления, такие как С-реактивный белок и IL-6.
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Как правило, все перечисленные симптомы и отклонения самостоятельно проходят при выздоровлении. Однако могут наблюдаться и осложнения -образование эрозий и язв, желудочные кровотечения и другие.
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
Как справиться с симптомами
Ведите дневной журнал, записывая в него симптомы и лекарства, которые вы принимаете для их устранения. Это поможет вам видеть, как меняются симптомы со временем. Это может пригодиться, если вам понадобится обратиться к вашему медицинскому сотруднику или прийти на прием.
Если вы пользуетесь устройством для профилактики приступов апноэ во сне (например, аппарат CPAP) или домашним небулайзером, проконсультируйтесь со своим медицинским сотрудником перед их использованием. Такие устройства могут распространять вирус, вызывающий COVID-19.
лекарства;
- От повышенной температуры, болей в теле и головной боли можно принять acetaminophen (Tylenol).
- Не принимайте больше 3 г acetaminophen в течение суток. Слишком большое количество вредно для печени.
- Acetaminophen — очень распространенный компонент многих безрецептурных и рецептурных лекарств. Всегда читайте этикетки принимаемых лекарств. Иногда на этикетке полное название acetaminophen не указывается. Список распространенных лекарств, содержащих acetaminophen, и сокращений, принятых для acetaminophen, приводится в нашем материале Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
- Безрецептурные лекарства от простуды не ускорят выздоровление от COVID-19, но они могут помочь вам при кашле, боли в горле или заложенности носа. Не принимайте противоотечное средство, если у вас высокое артериальное давление.
- Антибиотики не ускорят выздоровление от COVID-19. Не принимайте антибиотики, если их не назначил ваш медицинский сотрудник.
Если заболевание COVID-19 проходит бессимптомно, не принимайте лекарства от простуды, acetaminophen (Tylenol) или безрецептурные нестероидные противовоспалительные препараты (НПВП), такие как ibuprofen (Advil) и naproxen (Aleve). Эти препараты могут скрывать симптомы COVID-19.
Можно принимать aspirin в низкой дозировке (81 миллиграмм (mg) в сутки) после получения соответствующего указания от медицинского сотрудника. Если вы считаете, что дозу нужно увеличить, обратитесь к своему медицинскому сотруднику.
Отслеживайте температуру
- Измеряйте температуру ежедневно 2 раза в день — утром и вечером.
- Если вы проходите курс химиотерапии, и у вас поднялась температура до 100,4 °F (38 °C) и выше, позвоните своему медицинскому сотруднику.
- Если температура 102 °F (38,9 °C) и выше держится в течение 24 часов и не снижается после приема acetaminophen, позвоните своему медицинскому сотруднику.
Прием пищи и питье
- Еда должна быть легкой. К примеру, вместо 3 основных приемов пищи ешьте 6 раз в день небольшими порциями. Это поможет справиться с тошнотой и решит проблему потери аппетита.
- Выпивайте по 8–10 стаканов (объемом 8 унций ) жидкости каждый день. Это поможет вам предотвратить обезвоживание и вывести мокроту из носа и легких. Подойдет вода, спортивные напитки, газированные (шипучие) напитки без кофеина, соки, чай и суп.
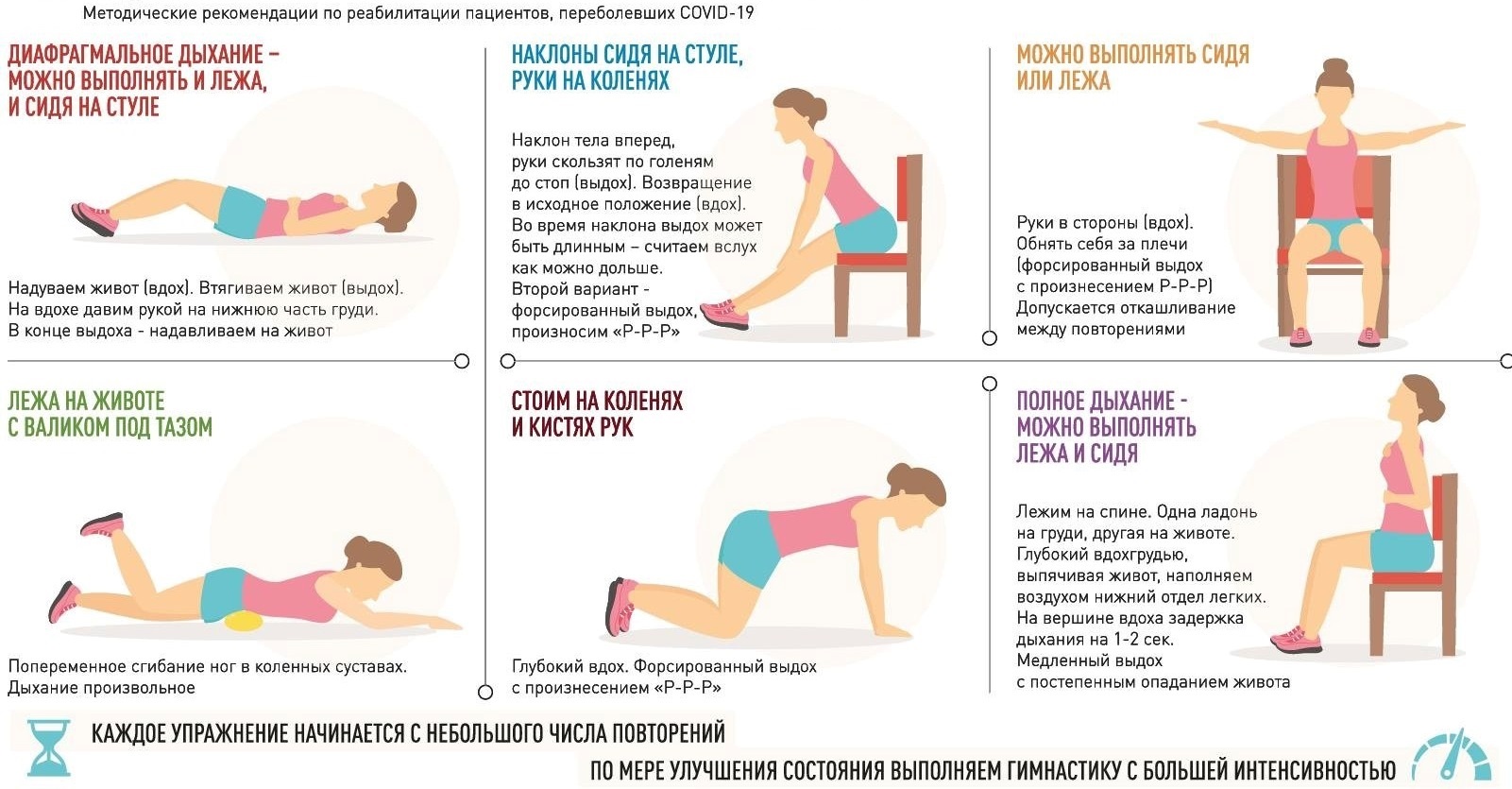
№8. Как делать дыхательную гимнастику?
Больные после коронавируса не могут глубоко дышать, поэтому врачи советуют дыхательную гимнастику – чем проще, тем лучше. Сразу браться за такие сложные упражнения как гимнастика имени Стрельниковой и похожие – не надо. Их лучше отложить на потом.
Лучше делать простые упражнения. Например, вдохнуть, по возможности задержать дыхание на 2-3 секунды, а выдох стараться растянуть подольше – секунд на 5-6. Можно сложить губы трубочкой.
Второй вариант – дышать животом: так называемое диафрагмальное дыхание.
Делать дыхательную гимнастику можно несколько раз в день в зависимости от состояния.
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
- пациенты с циррозом печени (особенно декомпенсированным), раком печени, пациенты после трансплантации печени
- пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивную (то есть подавляющую иммунные реакции) терапию
- пациенты с неалкогольной , поскольку у них, как правило, имеются такие факторы риска тяжелого течения COVID-19 как ожирение, , гипертония
- пациенты, имеющие тяжелые эрозивно-язвенные поражения слизистой оболочки пищевода, желудка
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Особую группу риска представляют больные жировой болезнью печени
Для них критически важно в период пандемии соблюдение диеты с ограничением простых углеводов (мучного, сладкого), соли, ограничение калорийности пищи, исключение алкоголя, регулярные физические нагрузки и продолжение тщательного контроля и , гипертонии
Пациентам, страдающим (), хроническим , язвенной болезнью, в условиях пандемии надо согласовывать с лечащим врачом возможность отложить проведение дополнительных (например, теста на хеликобактер) и плановых (в том числе ) исследований. Рекомендованная терапия антисекреторными и защищающими слизистую препаратами должна быть продолжена. Терапию, направленную на устранение хеликобактерной инфекции с применением антибактериальных препаратов, врач может назначить только по срочным показаниям. В большинстве случаев ее целесообразно отложить до разрешения эпидемиологической ситуации. Это связано с тем, что применение антибактериальной терапии связано с некоторым снижением иммунной защиты, с развитием устойчивости к антибиотикам, что в период пандемии нежелательно.
Неинвазивная вентиляция и постоянное положительное давление в дыхательных путях
NIV / CPAP играет ключевую роль в лечении дыхательной недостаточности, связанной с COVID-19.
Предлагаемые способы выполнения NIV / CPAP:
- Интерфейс: шлем предпочтительнее для минимизации риска аэрозолизации. В случае НИВ с лицевой маской (полнолицевой или ороназальной) рекомендуется использование встроенного клапана выдоха и не трубок с портом выдоха, а также установка антимикробного фильтра на клапан выдоха.
- Настройка: Постоянное положительное давление в дыхательных путях (CPAP) – начните с 8-10 смH2O и FiO2 60%. НИВЛ (например, вентиляция с поддержкой давлением, PSV): начните с PEEP 5 смH2O, проверяя переносимость пациента, и доведите до 8-10 смH2O, FiO2 60%, PS 8-10 смH2O.
- Управление: не вносить никаких изменений в первые 24 часа. Не менее чем через 4-6 часов, если состояние стабилизируется, отсоедините максимум на 1 час. В ночное время НИВ осуществляется непрерывно.
Особенности применения вентиляции легких при COVID-19
Что касается лечения ОРДС (острый респирато́рный дистре́сс-синдро́м), накопление знаний о патофизиологии поражения легких постепенно побудило врачей пересмотреть стратегии борьбы с дыхательной недостаточностью. Как отмечает ученый Gattinoni, предполагается, что ОРДС, вызванное COVID-19 (CARDS), не является «типичным» состоянием. Этот аспект болезни имеет фундаментальное значение и, вероятно, отрицательно повлиял на терапевтический подход на ранних стадиях пандемии.
Патогенез ОРДС
Действительно, несмотря на то, что в начале пандемии ранняя IMV была постулирована как лучшая стратегия для решения проблемы CARDS, при пневмонии COVID-19 типичная респираторная механика ARDS с пониженной эластичностью легких (то есть способностью растягивать и расширять легкие) не может быть обнаружена. Напротив, в CARDS может быть продемонстрирована хорошая податливость легких.
Как следствие, и в отличие от того, что изначально предполагалось, НИВ могут играть ключевую роль в терапии CARDS.