Могу ли я каким-либо образом предупредить или уменьшить побочные эффекты от вакцины?
Крайне важно, чтобы вы не принимали эти безрецептурные препараты перед вакцинацией, поскольку есть опасения, что некоторые обезболивающие лекарства могут повлиять на иммунный ответ на вакцину. Также неясно, действительно ли заблаговременный прием лекарств помогает уменьшить симптомы после вакцинации
Вам следует дождаться вакцинации, а затем наблюдать за своим самочувствием. При возникновении побочных эффектов можно принять безрецептурные препараты, например Advil или Tylenol, чтобы снизить температуру, уменьшить озноб или облегчить головную боль или ломоту в теле.
Вакцина от COVID-19: побочные эффекты, почему они возникают и как их устранить
Как снизить риск побочных эффектов вакцины у пожилых людей
Чтобы избежать побочных эффектов, люди старше 60 с хроническими заболеваниями должны ставить прививку во время ремиссии. Как заявил аллерголог-иммунолог Владимир Билибок, острая фаза болезни может ухудшить последствия вакцинации. Прививка противопоказана при иммунносупрессии и рассеянном склерозе, по словам доктора биологических наук Анчи Барановой.
Другое ограничение – ОРВИ. Во время инфекции организм уязвим, и для прививки нужно дождаться выздоровления.
Наконец, вакцина противопоказана людям, у которых положительный тест на коронавирус или есть антитела IgM. Это значит, что в организме формируется иммунный ответ к SARS-CoV-2. При наличии антител IgG вакцинация бессмысленна, поскольку иммунитет обеспечивает естественную защиту организма.
Анча Баранова считает, что среди пожилых вакцинироваться нужно людям в возрасте 65-80 лет. В 80-85 нужно решить самостоятельно, насколько прививка необходима. После 85 вакцина бессмысленна.
«Большинство производителей испытали вакцину в группе 65+, было показано, что она работает. И на этом и успокоились. Но у пожилых возраст имеет значение. Чем старше человек, тем хуже работает его иммунная система», – прокомментировала эксперт.
Таким образом, при соблюдении рекомендаций врачей вакцины от коронавируса не представляют угрозы для здоровья пожилых людей в возрасте 60-80 лет. Главная задача вакцины для этой возрастной группы – предотвратить тяжелую форму болезни, поскольку после прививки человек может заразиться
Поэтому после вакцинации важно и дальше следовать мерам предосторожности: носить маску, соблюдать дистанцию
Вам также может быть интересно:
- Мутации ДНК, аллергии и бесплодие: 7 главных мифов о вакцине от коронавируса
- Вакцина против COVID-19. Как долго сохраняется иммунитет и можно ли заразиться, если поставил прививку?
- Нужна ли прививка от коронавируса переболевшим COVID-19? Сравнение естественного иммунитета и защиты после вакцинации
Насколько эффективны вакцины против COVID-19?
Все три вакцины против COVID-19 обеспечивают надежную защиту, предотвращая тяжелое течение заболевания, риск госпитализации и смерти от коронавируса.
-
23 августа 2021 г. вакцина Pfizer-BioNTech (Comirnaty) против COVID-19 получила от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (US Food and Drug Administration (FDA)) полное разрешение на использование. Федеральное агентство приняло это решение после тщательного анализа обновленных данных клинических исследований вакцины Pfizer-BioNTech и технологических данных о вакцине, показавших 91%-ную эффективность вакцины в предотвращении развития инфекции, госпитализации и смерти от COVID-19. Ранее эту вакцину использовали в соответствии с разрешением на экстренное применение.
-
31 января 2022 г. вакцина Moderna (Spikevax) против COVID-19 получила от FDA полное разрешение на использование. Федеральное агентство приняло это решение после тщательного анализа данных клинических исследований и технологических данных, показавших 93%-ную эффективность вакцины в предотвращении COVID-19 и 98%-ную эффективность в предотвращении тяжелой формы болезни.
-
Вакцина Johnson & Johnson/Janssen (J & J) показывает 66%-ную эффективность.
Безопасность и эффективность иностранных вакцин для пожилых людей
Иностранные вакцины Pfizer и Moderna также прошли испытания на пожилых людях. Клинические исследования подтвердили их безопасность и эффективность более 90%. Во время испытаний британской вакцины AstraZeneca исследователи обнаружили, что пожилые участники легче переносят препарат: среди них было меньше побочных эффектов, чем у других возрастных групп.
Об эффективности Astra Zeneca для пожилых людей эксперты спорят. Разработчики вакцины заявляют, что смогут конкурировать с другими вакцинами, однако в Институте вирусологии Роберта Коха в Германии сомневаются в высокой эффективности препарата из-за недостаточных данных.
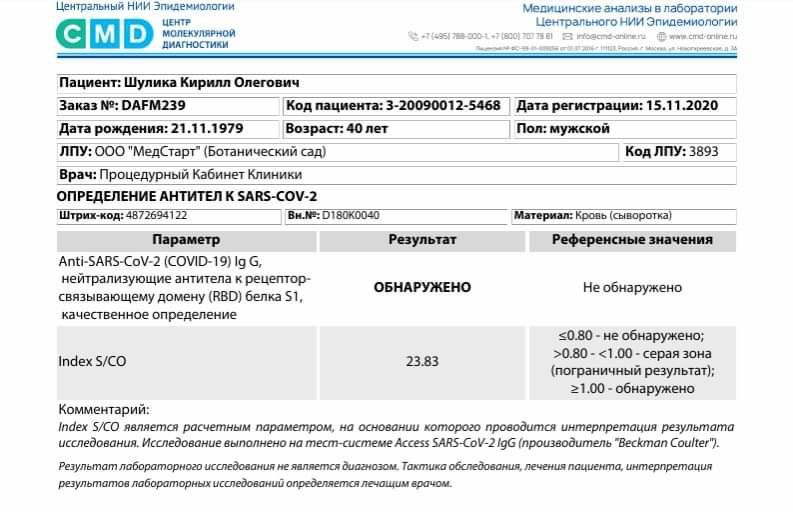
Как это антитела не говорят о защите?
Дело в том, что эффективно бороться с инфекцией способны не все антитела. Они бывают разными: одни хорошо связываются с вирусом и нейтрализуют его, а другие просто не умеют этого делать и ничем не помогут при встрече с «врагом». Об этом говорит заведующий отделом инновационных биотехнологических препаратов Центра имени Чумакова Илья Гордейчук. Когда мы проверяем в лабораториях уровень антител, нам выдают их общее количество, а вот узнать, сколько из них окажется нейтрализующими, можно лишь в научных институтах.
А вдруг все антитела «фальшивые» и не собираются бороться с вирусом? Фото: pronedra.ru
Илья Гордейчук и врач-инфекционист Первого Санкт-Петербургского медуниверситета Оксана Станевич уверены: вакцинация тех, кто уже имеет антитела после болезни, даёт ускоренный прирост антител, а значит, более эффективную нейтрализацию. Проще говоря, чем больше будет общее количество антител в крови, тем выше шанс, что среди них появится нужное количество нейтрализующих. Эксперты опираются на научные работы, выполненные в этом направлении.
Именно поэтому и рекомендуется прививаться даже переболевшим независимо от количества антител. Правда, помимо антител есть и ещё один фактор защиты — Т-клеточный иммунитет. Недавно в российских коммерческих лабораториях появилась услуга проверки крови и на Т-клетки, однако это не самое дешёвое удовольствие: анализ стоит около 10 тысяч рублей. И если вы попадаете под обязательную вакцинацию или вас не пускают в больницу из-за отсутствия прививки, то справка о Т-клеточном иммунитете вас никак не спасёт.
Примечательно, что переболевших вакцинируют и в других странах, где-то тоже через полгода, а где-то и спустя месяц после болезни. Иногда таким пациентам вводят лишь один компонент вакцины. Однако антителам тоже особого значения не придают и прививают независимо от их количества.
Закрыть
Как новые варианты вируса влияют на вакцины против COVID-19?
Предполагается, что разрабатываемые сейчас или уже одобренные вакцины против COVID-19 обеспечивают по меньшей мере некоторую степень защиты от новых вариантов вируса,
поскольку стимулируют широкий иммунный ответ с участием различных антител и клеток. Поэтому изменения, или мутации, вируса не должны свести на нет эффективность вакцин. Если какие-то из этих вакцин окажутся менее эффективными против одного или нескольких
вариантов, их состав можно будет модифицировать, чтобы поставить заслон этим вариантам.
В настоящее время продолжаются сбор и анализ данных о новых вариантах вирусного возбудителя COVID-19. ВОЗ поддерживает тесный контакт с учеными, исследователями и руководителями органов здравоохранения, чтобы понять, как выявленные новые варианты меняют
поведение вируса, в частности выяснить, влияют ли они на эффективность вакцин. Актуальную информацию о воздействии вариантов вируса, вызывающего COVID-19, на эффективность различных вакцин можно найти в публикуемых ВОЗ новостях о вспышках болезней. Имеющиеся исходные данные по этому вопросу пока что носят предварительный характер и постоянно уточняются.
Пока происходит изучение данного вопроса, нам следует делать все возможное для того, чтобы остановить распространение вируса и тем самым избежать мутаций, которые могут уменьшить эффективность существующих вакцин. Кроме того, эволюция вируса может потребовать корректировки
производства вакцин и внесения изменений в программы вакцинации, например, разработки вакцин сразу против нескольких штаммов, добавления бустерных доз и других корректировок. Возможность отслеживания любых изменений эффективности вакцин следует также
предусматривать при подготовке и проведении клинических исследований, масштабы и состав участников которых должны обеспечивать четкую интерпретацию результатов. Для понимания действенности вакцин их эффективность должна также изучаться в процессе
применения.
Вакцины против COVID-19 были разработаны слишком быстро. Как мне убедиться в том, что вакцины против COVID-19 безопасны?
Быстрая разработка вакцин против COVID-19 объясняется тем, что ученые имели фору. Технология их изготовления уже существовала, и ее использование для разработки вакцины против нового вируса стало первостепенной задачей для мирового сообщества, что позволило направить миллиарды долларов на обеспечение безопасности при осуществлении срочных мер по спасению жизней. Регулирующие органы упростили некоторые этапы процесса получения разрешения, при том, что вакцины по-прежнему должны были соответствовать строгим стандартам FDA в отношении безопасности и эффективности. CDC продолжает тщательно отслеживать все нежелательные реакции.
Выявлено и исследовано несколько очень редких случаев серьезных побочных эффектов, но ученые пришли к выводу, что риск развития серьезных осложнений вследствие заболевания COVID-19 намного выше, чем риск проявления этих побочных эффектов. Ниже приведены доказательства этого тщательного и постоянного изучения.
-
В середине июля 2021 года в Центре контроля и профилактики заболеваний (CDC) заявили, что примерно у 100 из 13 миллионов американцев, получивших вакцину J & J, появился синдром Гийена-Барре. Синдром Гийена-Барре — это редкое неврологическое заболевание, при котором иммунная система организма атакует нервные клетки. Более подробную информацию можно прочесть здесь »
-
В конце июня 2021 года центр CDC сообщил, что у более чем 1200 американцев наблюдалось поражение сердечной мышцы, возможно связанное с вакцинами Pfizer-BioNTech и Moderna. Проблемы с сердцем встречались очень редко — на каждый миллион введенных вторых доз вакцины приходится 12,6 случаев поражений сердечной мышцы. Более подробную информацию можно прочесть здесь »
-
Специалисты CDC и FDA заявляют, что на конец ноября 2021 г. выявлено 54 случая диагностирования нарушения свертываемости крови, называемого тромбоцитопенией, которое возникло после введения вакцины J & J (среди 16,4 миллиона доз). 16 декабря специалисты CDC порекомендовали американцам вместо вакцины J & J получать вакцину Pfizer-BioNTech или Moderna. Более подробную информацию можно прочесть здесь »
Нужно учитывать, что иРНК — это не ДНК, ее невозможно скомбинировать с ДНК, чтобы изменить ваш генетический код.
Механизм действия вакцин на основе иРНК следующий: они используют крошечный кусочек генетического кода коронавируса, чтобы научить вашу иммунную систему вырабатывать белок, который запустит иммунную реакцию в случае заражения.
Информационная РНК хрупкая, она передает инструкции вашим клеткам для выработки антител против SARS-CoV-2. иРНК не попадает в ядро клетки — ту часть, где содержится ДНК.
Вакцины не вызывают рак. Они не подвергают вас воздействию вируса, вызывающего COVID-19. Вы не можете заразиться COVID-19 или какой-либо другой инфекцией от вакцины. Более подробную информацию о принципе работы вакцин на основе иРНК можно прочесть здесь »
Вакцинация от коронавируса среди пожилых: мнение экспертов
В Британском обществе гериатрии заявляют, что вакцина от COVID-19 будет особенно необходима людям старше 60 с хроническими заболеваниями. «Пожилые люди и люди с тяжелой болезнью и множественными хроническими заболеваниями подвергаются повышенному риску смерти от COVID и получают наибольшую выгоду от вакцинации. Поэтому мы советуем пожилым людям принимать вакцину, когда им предлагают».
Не все эксперты оптимистично смотрят на вакцинацию пожилых людей, у которых имеются хронические заболевания.
«Мы не можем исключать, что относительно мягкие побочные эффекты, такие как утомление, жар и тошнота могут привести к более серьезному течению у ослабленных пациентов. <…> Для тех, у кого планируемая продолжительность жизни и без того мала, польза от вакцины может быть незначительной или несущественной», – заключили в Норвежском агентстве лекарственных средств.
Сомнения по поводу вакцинации пожилых людей объяснимы. Эти сомнения относятся ко всем вакцинам.
Исследователи из Университета Абердина и Университета Глазго в Великобритании отмечают, что эффективность вакцин у пожилых людей в целом недостаточно изучена. Из-за иммунного старения количество T-клеток, способных ответить на вакцину, в организме уменьшается. Вырабатывается меньше антител. О безопасности вакцин для людей старше 60 также существует мало данных. Из-за изменений в работе иммунной системы побочных эффектов, в теории, должно быть меньше (как показывают испытания AstraZeneca), однако ослабленный организм подвержен повышенному риску нежелательных побочных явлений.
Несмотря на недостаточное количество данных, эксперты приходят к выводу, что вакцинация пожилого населения оправдана.
«Быстро развивающаяся и разрушительная природа пандемии, возможно, оправдывает этот подход, и чиновники здравоохранения захотят исправить ошибки, допущенные в первой волне, когда политика выписки пациентов из домов престарелых с COVID-19, которые все еще были заразными, привела к вспышкам и унесла жизни».
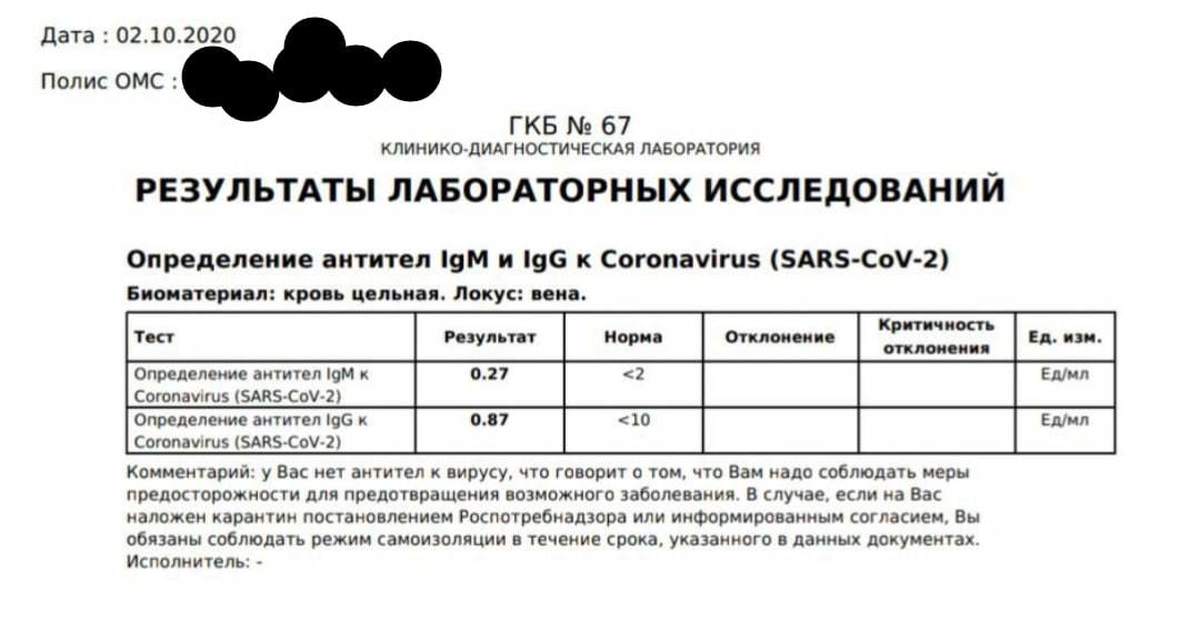
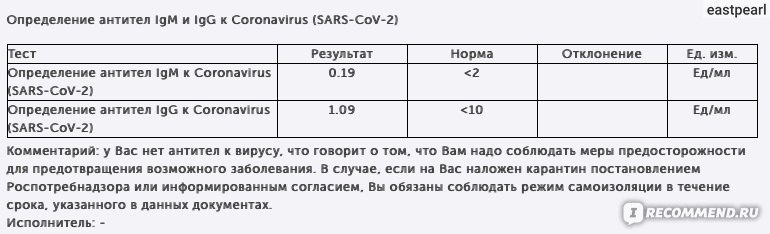
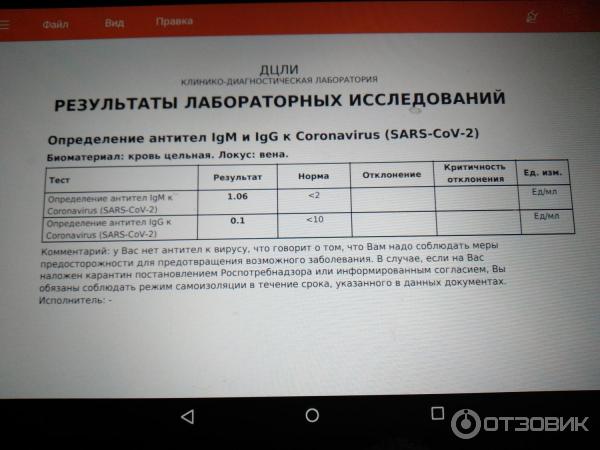
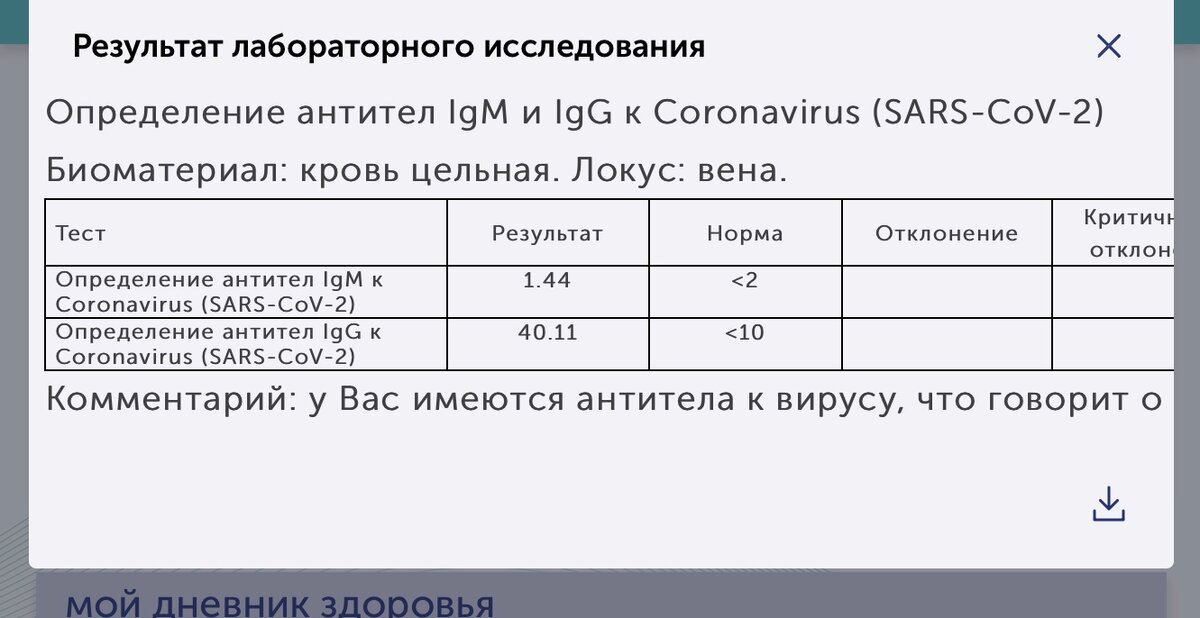
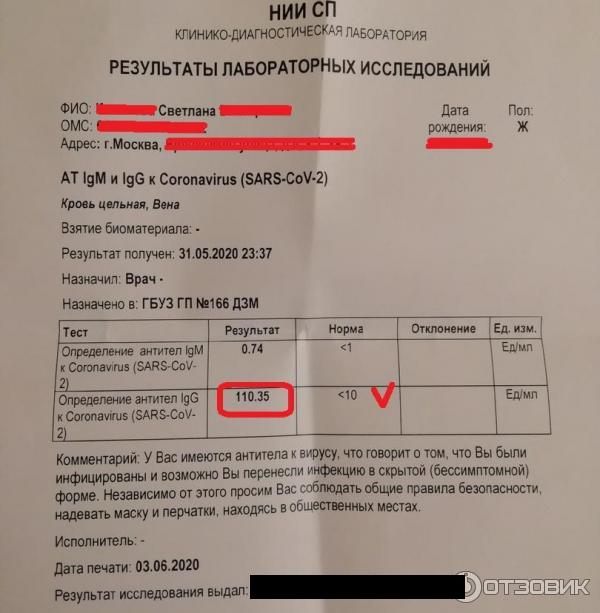
Когда появляются антитела?
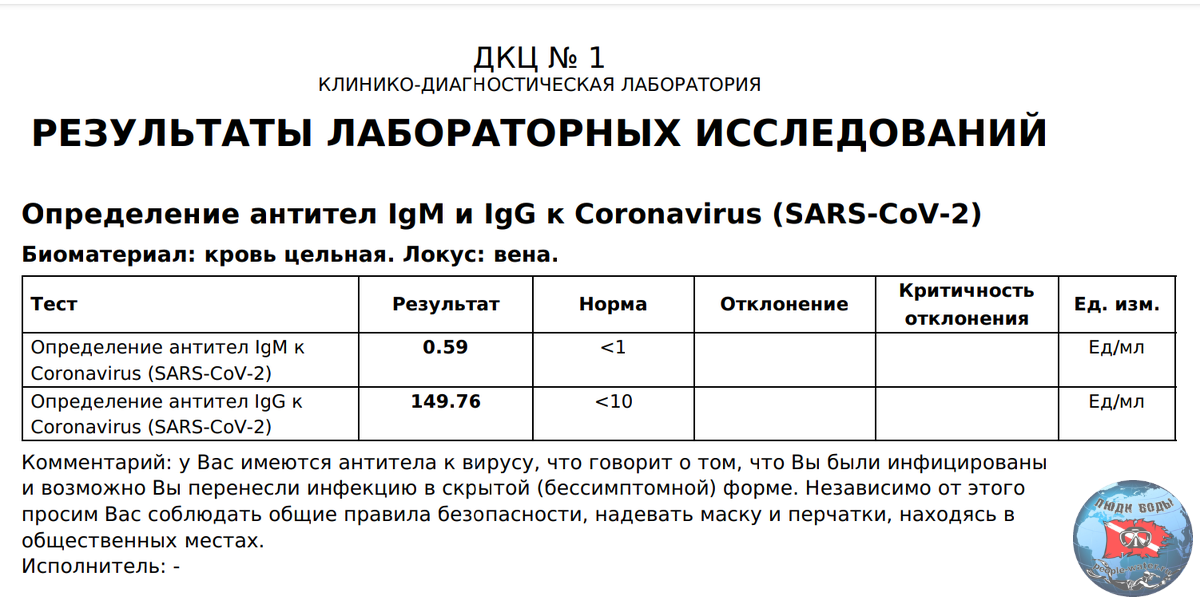
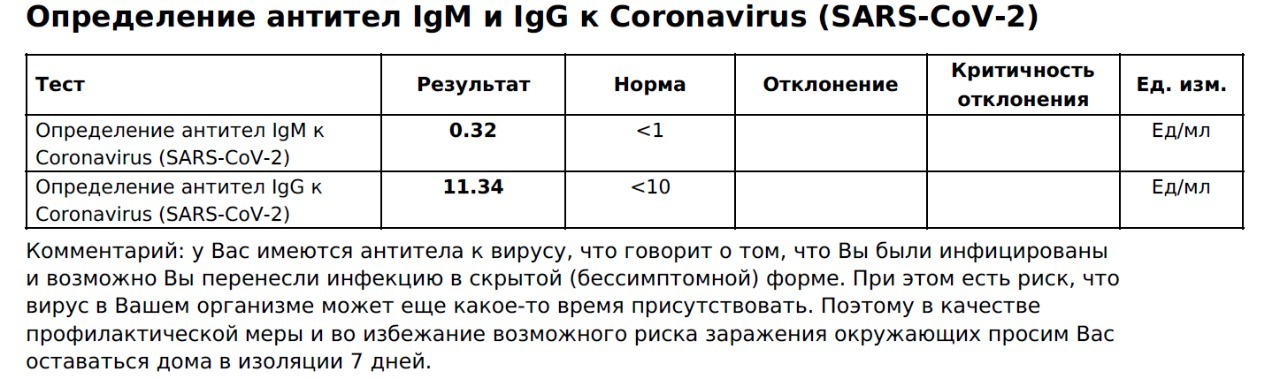
При контакте с вирусом или вакциной иммунная система вырабатывает вирус-специфические антитела, которые нейтрализуют или блокируют инфекцию. Первая линия защиты от инфекции — антитела IgA, которые содержатся в секретах тела и защищают слизистые оболочки: дыхательные пути, глаза, желудочно-кишечный тракт. В ответ на SARS-CoV-2 первыми для борьбы с инфекцией вырабатываются антитела IgM. Ни IgA, ни IgM не обеспечивают устойчивый иммунитет к коронавирусу. Последними вырабатываются антитела IgG. Именно они обеспечивают длительную защиту от вируса, так как могут оставаться в организме несколько лет.
У большинства людей, инфицированных SARS-CoV-2, ответ антител наблюдается в период с 10 по 21 день после заражения. В легких случаях выявление антител может занять больше времени — 4 недели и более. Иногда антитела IgM и IgG вообще не обнаруживаются. Антитела IgM и IgG к SARS-CoV-2 развиваются через 6-15 дней после начала заболевания. Среднее время выработки до обнаружимого уровня для суммарных антител, IgM и IgG составляет 11, 12 и 14 дней после появления симптомов, соответственно. Через сколько появляются антитела к коронавирусу. Давайте рассмотрим в процентах.
Присутствие антител было обнаружено у менее 40% пациентов в течение 1 недели от начала заболевания и быстро увеличилось до 100% (общие антитела), 94,3% (IgM) и 79,8% (IgG) с 15-го дня после начала заболевания. После контакта с коронавирусом организм вырабатывает 2 типа антител:
- Антитела к вирусному белку-шипу (S, антиспайковые антитела). S-антитела проявляют мощную нейтрализующую активность. Они используются для лечения пациентов с тяжелой формой COVID-19 и для создания вакцин.
- Антитела к вирусной РНК (N, антитела к нуклеокапсиду). N-антитела подтверждают факт перенесенного заболевания, но не гарантируют защиту от повторного заражения каронавирусом.
У инфицированных и выздоровевших пациентов с легкой формой заболевания были обнаружены S- и N-антитела.
Безопасны ли вакцины против COVID-19 для женщин в период беременности и грудного вскармливания?
Да, вакцины безопасны и рекомендованы для планирующих беременность, беременных или кормящих грудью женщин. В конце сентября 2021 г. специалисты CDC выпустили настоятельные рекомендации с призывом к беременным и планирующим беременность женщинам вакцинироваться. Причина этого в том, что беременные женщины подвержены повышенному риску развития тяжелой формы COVID-19 и неблагоприятных исходов беременности, включая преждевременные роды.
Доказательства того, что вакцины против COVID-19 вызывают какие-либо проблемы, связанные с беременностью, в том числе с развитием плаценты, не выявлены. По состоянию на 29 ноября 2021 г. более 177 000 женщин, зарегистрированных в CDC, указали, что были беременны на момент вакцинации. Одна такая группа находится под пристальным наблюдением, чтобы увидеть, как вакцина влияет на беременных. Никаких проблем по безопасности не возникло.
Исследования показали, что вакцинированные беременные женщины защищают не только себя, но и своих детей, передавая антитела через пуповинную кровь и грудное молоко.
В настоящее время нет доказательств того, что вакцины против COVID-19 вызывают женское или мужское бесплодие.
Заведующая отделением общей гинекологии центра MSK Дебора Голдфранк (Deborah Goldfrank) рассказывает о том, что нужно знать о безопасности и эффективности вакцин для беременных, кормящих грудью и планирующих родить детей.
Безопасность и эффективность вакцины «Спутник V» для пожилых людей
Российская вакцина «Спутник V» была проверена на 2144 участниках в возрасте от 60 до 87 лет. Об этом говорят результаты третьей фазы клинических испытаний, опубликованные 2 февраля в журнале Lancet.
Вакцину признали безопасной для пожилого населения. Побочные эффекты были легкими: гриппоподобные симптомы, головная боль, слабость и местные реакции. Эффективность вакцины среди участников старше 60 составила 91,8%. Это значит, что риск заболеть коронавирусом у них на 91,8% ниже.
У 98% участников появились антитела в крови и клеточный иммунитет. Даже если кто-то из них заболеет, COVID-19 пройдет в легкой форме. В декабре 2020 года Минздрав России разрешил применение вакцины «Спутник V» для пожилых людей.