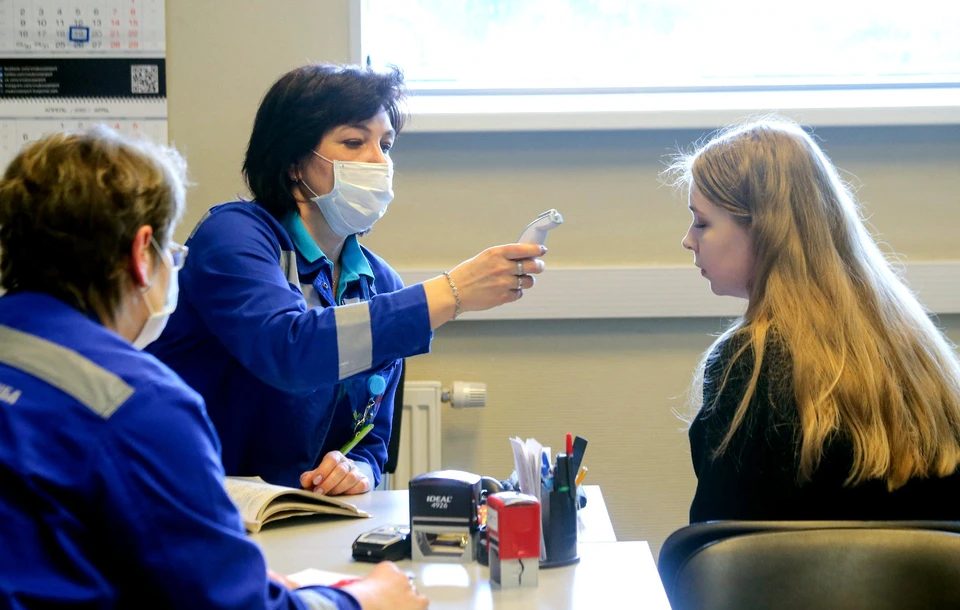
Почему риск появления новых эпидемий высок
Эпидемиологи Принстонского университета (США), проведя анализ того, как изменилась привычная жизнь человечества во время пандемии, пришли к выводу, что вскоре мир столкнется с новыми эпидемиями. И как ни парадоксально, причиной многих из них станет масочный режим и карантинные меры, которые помогали спасаться от COVID-19 .
Ученые проанализировали исторические данные, связанные с предыдущими пандемиями, и составили компьютерную модель потенциального развития событий после COVID-19. По мнению исследователей, пик новых эпидемических вспышек придется на зиму 2021-2022 годов.
Масочный режим, регулярное применение антисептиков, социальная дистанция, отказ от мероприятий с большим скоплением людей – все это является толчком к так называемым отложенным эпидемиям. Говоря простым языком, соблюдение карантинных мер во время пандемии послужило защитой не только от SARS-CoV-2, но и от возбудителей многих болезней, которые до COVID-19 регулярно атаковали людей. Однако эти бактерии и вирусы никуда не делись и после отмены масочного режима человеческие организмы снова станут для них мишенью. Но теперь уже более уязвимой.
Иммунитет к COVID-19
Иммунитет трудно измерить. Иммунная система сложна и плохо изучена. Имеет значение как количество, так и качество производимых ею антител.
Однако уровень антител не может служить показателем защищенности. «Люди заболевают COVID-19 даже при высоком уровне антител. Нет фиксированного уровня, гарантирующего защиту», — говорит эпидемиолог из Оксфордского университета Сара Уокер.
И всё-таки в масштабах всего населения мы можем утверждать, что высокий уровень антител означает меньше случаев заражения.
По мере распространения вируса среди населения иммунные системы переболевших укрепляются и начинают вырабатывать антитела для противодействия новому заражению. Защита, предоставляемая вакциной, постепенно ослабевает, однако иммунитет при этом крепнет.
Вакцина существенно снижает опасность тяжелой формы болезни. Она спасла сотни тысяч жизней и позволила многим системам здравоохранения нормально функционировать. Это первый случай, когда человек так быстро вмешался в борьбу между распространением вируса и развитием иммунитета.
Но подавляющее большинство тех, кто приобрел иммунитет с помощью вакцинации, живет в обеспеченных странах. В бедных регионах люди вынуждены будут приобретать иммунитет через заражение. Темпы вакцинации, которые в июне достигали 43 миллионов доз в день, к концу сентября снизились до 30 миллионов доз, хоть падение и обусловлено по большей части замедлением темпов вакцинации в Китае. Невероятно, что людей удается вакцинировать быстрее, чем вирус успевает передаться от человека к человеку, однако это верно лишь в отношении богатых стран.
Как помочь пациентам с постковидным синдромом
Вообще постковид — далеко не единое состояние, и в нем перемешаны различные патологии, различающиеся как по клиническим проявлениям, так и по причинам и механизму развития. Возможно обострение хронических или скрытых до ковида заболеваний различных органов и систем.
Не следует забывать и про ятрогенные (связанные с медицинской деятельностью) воздействия — побочные эффекты различных лекарств, применявшихся как обоснованно, для спасения жизни и здоровья, так и без всякого смысла — например, антибиотиков при отсутствии подтвержденной бактериальной инфекции. Патология кишечной микробиоты и выраженная иммуносупрессия — пожалуй, основные последствия фармакотерапии ковида.
Фото: shutterstock
Поскольку постковидный синдром — не однородное состояние, его лечение также включает в себя множество различных аспектов. Многие из них находятся в стадии изучения, и каких-либо высокоэффективных методов, применимых в большинстве случаев, просто нет
Важно признавать право пациентов, перенесших ковид, на различные болезненные состояния и обеспечивать их всеми доступными методами медицинской помощи. В том числе психологической поддержкой.
С постковидными больными должны работать мультидисциплинарные команды специалистов, включающих врачей различного профиля и психологов. Осталось только создать такие команды и сделать их помощь доступной всем, кто в этом нуждается.
Можно надеяться на то, что более глубокое и точное понимание механизмов патологии при постковиде позволит в обозримом будущем применить эффективные методы лечения, влияющие на эти механизмы и способные восстановить здоровье огромного количества людей.
Я переболел коронавирусом — как восстанавливаться?
У кого возникает постковидный синдром
Синдром получил название «постковидный», или просто «постковид». Другое его обозначение — «лонг-ковид». Оно указывает, что болезнь продолжается и после окончания острой фазы.
Первое — патологическая симптоматика сохраняется далеко не у всех, кто перенес COVID-19. Выздороветь без последствий — вполне реальная перспектива. То есть постковид не является фатальным и все-таки отмечается у меньшинства, если рассматривать всех переболевших (большинство из них, более 80%, болело не тяжело).
Второе — выраженность и частота постковидных симптомов напрямую зависит от тяжести перенесенной болезни.
Тем, кто длительное время находился в реанимации, выжил после ИВЛ (механической вентиляции) или ЭКМО (экстракорпоральной мембранной оксигенации), различные проблемы со здоровьем почти гарантированы. Это связано с тем, что в крайне тяжелых, критических случаях патологические процессы охватывают различные органы и системы, нередки септические процессы, почечная недостаточность, другие опасные для жизни ситуации — понятно, что организм выходит из этого с большим трудом и постепенно. Развивается так называемый постреанимационный синдром.
Во многих пораженных при тяжелом ковиде органах — прежде всего в легких, но не только — формируются фиброзные, соединительнотканные структурные изменения, приводящие к нарушению их функции. Истощенный тяжелой болезнью и столь же тяжелым лечением организм требует длительного восстановления.
У тех, кто болел чуть менее тяжело, но также с выраженной симптоматикой, дыхательной недостаточностью и был госпитализирован, последствия ковида дают знать о себе тоже достаточно часто. Через пять месяцев после выписки из стационара более чем у 70% пациентов (только 27% из них были на механической вентиляции) отмечаются нарушения физического и/или психического здоровья, многие стали нетрудоспособными или потеряли работу, по данным исследования британского фонда исследования постковида PHOSP-COVID.
Фото: gettyimages
Среди перенесших ковид легко, кому госпитализация не потребовалась, все тоже не очень благополучно. И это — один из ключевых вопросов, связанных с постковидом.
Казалось бы — серьезных поражений органов не было, цитокиновый шторм не развился, температура нормализовалась, ПЦР-тест стойко отрицательный. Но через три и более недель после клинического выздоровления около 35% пациентов не восстановили свое обычное состояние здоровья, по данным проведенного в США опроса.
В то же время вопрос о том, может ли нетяжелый ковид серьезно ухудшить здоровье, долго оставался открытым.
Фарма против COVID-19
Со временем, когда достаточное количество людей приобретет иммунитет, COVID-19 станет сезонным заболеванием, наряду с другими эндемическими респираторными инфекциями. Рэйчел Бэйкер из Принстонского университета, которая изучает реакцию вирусов на условия окружающей среды, ожидает завершения этого процесса в течение пяти-шести лет.
Превращение COVID-19 в болезнь, с которой человечество сможет жить, будет обеспечиваться не только вакцинами, но и новыми методами лечения. Антивирусный препарат ремдесивир позволяет сократить количество госпитализаций среди пациентов группы высокого риска на 87%, если прописывается на начальной стадии заболевания. Но он должен вводиться внутривенно и в больничных условиях. Лечение антителами также показывает высокую эффективность, но и оно проводится в стационаре.
Отчасти решить проблему может препарат AZD7442 компании AstraZeneca — его вводят в кабинете врача. Стоит отметить, что он, скорее всего, будет дорогим, поэтому не найдет широкого применения. Тем не менее он позволяет быстро получить порцию антител и дает дополнительную защиту даже после вакцинации. Порция антител также будет полезна в профилактических целях как тем, кто подвержен высокому риску заражения (например, сотрудники сферы здравоохранения), так и тем, у кого болезнь может протекать в особо тяжелой форме (например, больные раком или диабетом, а также пожилые люди).
Разрабатываются и более дешевые противовирусные пероральные препараты. Самый многообещающий из них — это молнупиравир от Merck и Ridgeback. При приеме в течение пяти дней с начала появления симптомов он снижает вероятность госпитализации на 50%.
Merck рассчитывает поставить 10 миллионов курсов препарата к концу 2021 года. Аналогичные препараты от Pfizer, Roche и Atea Pharmaceuticals помогут расширить наш антиковидный арсенал. Средства вроде молнупиравира не лечат от COVID-19, но делают его намного менее опасным. Есть опасения, что вирус эволюционирует и тогда противовирусная терапия не будет работать.
Новые препараты позволят жить с COVID-19, но правительства и министерства здравоохранения всё равно должны будут предпринимать шаги, чтобы дальнейшие вспышки не застали систему врасплох. Каждую зиму задача будет усложняться эпидемией гриппа. Возможно, придется принимать дополнительные меры для сокращения передачи заболевания. В обеспеченных странах люди, жалующиеся на плохое самочувствие, будут оставаться дома, а ежегодные бустеры и прививки от гриппа помогут уберечь наиболее уязвимые категории населения.
В то же время коронавирус неизбежно продолжит эволюционировать. Новые варианты, скорее всего, возникнут на основе варианта «дельта», который к настоящему моменту вытеснил почти все остальные. Если возникнет более заразный штамм, чем «дельта», он со временем распространится по всему миру. Вариант «бета», который ныне почти полностью исчез, успешнее преодолевал защиту иммунной системы, но медленнее распространялся, поэтому не закрепился.
Коронавирус поражает мозг и нервную систему?
Другой возможный механизм длительного подострого течения ковида — продолжение воспалительной реакции (на что может указывать длительное повышение лабораторных показателей воспаления), в том числе как проявление гипериммунной реакции. Уровень активации иммунитета не достигает критических величин цитокинового шторма, несущего угрозу жизни человека, но также несет в себе разрушительный потенциал.
Близко к этому представление о развитии при постковиде аутоиммунных процессов в организме — таких, как синдром Гийена-Барре (аутоиммунная периферическая нейропатия). Другой аутоиммунный процесс, встречающийся после ковида — мультисистемный воспалительный синдром, первоначально описанный у детей, но иногда поражающий и взрослых.
Центральная нервная система, которая обычно хорошо защищена от проникновения вредоносных факторов, может оказаться уязвимой, и если вирус попадает в нее, то покидает с трудом. Есть много данных о том, что SARS-CoV-2 является нейротропным вирусом, а его «входными воротами» в головной мозг могут быть как раз обонятельные нервы и обонятельные луковицы.
Поражением головного мозга могут быть обусловлены часто наблюдаемые при постковиде хроническая усталость, снижение когнитивных функций и «туман в голове» (brain fog), депрессия, тревога, бессонница.
Да, нарушение психических функций может быть связано и с переживаниями пациентов, последствиями тяжелых состояний и психических травм — нередко отмечается и посттравматическое психическое расстройство.
Свой негативный вклад вносят социальные и финансовые факторы: длительная нетрудоспособность, потеря работы, снижение доходов.
Психосоматические расстройства, которые в целом очень распространены, вполне могут развиваться и у людей, перенесших COVID-19 и связанный с ним стресс.
И здесь лечащий врач оказывается перед непростой дилеммой. Утомляемость, непереносимость физических и психических нагрузок, «туман в голове» — все это не имеет никакого объективного подтверждения, основывается на ощущениях пациента и не верифицируется. Обследование в таких случаях может не выявить никакой патологии, а пациент не способен работать и начисто выбит из нормального образа жизни.
Результатом может стать конфликтная ситуация между врачом и пациентом, и мы нередко видим негативные отзывы страдающих от постковида в адрес медицинских структур и врачей на постковидных форумах. Мне кажется, в нынешнее время следует использовать своеобразную «презумпцию болезни» и не пытаться убедить больного человека в том, что он на самом деле здоров и все это ему только кажется. Вреда от признания серьезно больного человека здоровым и трудоспособным будет на порядок больше, чем от ошибки противоположного свойства.
COVID-19 и его последствия
Что будет с теми, кто переболел ковидом — выздоровел после тяжелой болезни или же перенес инфекцию легко, будут ли у них какие-либо последствия?
Ближайшие «родственники» COVID-19 — атипичная пневмония (SARS-CoV) и ближневосточный респираторный синдром (MERS), также вызываемые коронавирусами, внушали те же опасения. Эти тяжелые болезни, к счастью, не получившие широкого распространения, оставляли после себя стойкие симптомы: хроническую усталость, нарушения сна, когнитивную дисфункцию, депрессию, тревогу, дыхательные и неврологические расстройства.
Вскоре оказалось, что и от COVID-19 не приходится ждать ничего хорошего в плане «долгоиграющих» симптомов и патологических процессов. К июлю 2020 года было опубликовано несколько работ, продемонстрировавших высокую частоту различных симптомов у тех, кто вышел из острого состояния, перестал выделять генетический материал вируса и, казалось бы, должен был выздороветь и вернуться к нормальной жизни.
Многие из перенесших ковид пациентов жаловались на самые различные симптомы: те же усталость и утомляемость, головную боль, бессонницу, боли в мышцах и суставах, одышку, кашель, головокружение, диарею. Достаточно специфические и ставшие характерной меткой ковида потеря и/или извращения обоняния и вкуса также у многих сохранялись достаточно долго или не проходили совсем. Большинство симптомов напоминали те, что были у пациентов в острой фазе болезни и как бы задержались с исчезновением.
Но вскоре стало понятно, что это не просто остаточные явления.
Введут ли осенью новый карантин
Смысл жесткого карантина заключается в том, чтобы как можно быстрее остановить быстрое заражение людей. Но специалисты считают, что во вторую волну коронавируса вряд ли введут строгий карантин на долгий период.
Вероятнее всего, будет действовать плавающий режим ограничений. Это когда самоизоляция будет обязательна только в выходные дни. Или карантин будет вводиться на короткие сроки и в зависимости от региона.
По оценке вирусологов масочный режим продлится как минимум до февраля 2021. На сегодняшний день единственными мерами защиты является социальное дистанцирование и ношение масок.
Отличие коронавируса от ОРВИ
На начальной стадии проявления коронавирусная инфекция имеет схожие симптомы с острыми респираторными вирусными инфекциями. Человека беспокоит слабость в теле, общее недомогание, отсутствие высокой температуры. Легкая форма проявления Covid19 характеризуется потерей обоняния и вкуса, общей слабостью, недомоганием при отсутствии резко болевых симптомов. ОРВИ легкой степени длится 3−5 дней, а коронавирус может беспокоить от 3 дней до 3 недель. Респираторные вирусные инфекции проявляются обильными катаральными явлениями: насморком, слезотечением, чиханием першением в горле.
Часто присутствуют боли в мышцах, суставах, ломота в теле. В некоторых людей также наблюдается нарушение стула, диарея. При этом повышение температуры и кашель возникают крайне редко. При коронавирусной инфекции не беспокоит насморк, чихание, метеоризм, расстройство кишечника. Заболевания имеют следующие отличия по симптомам:
- Высокая температура при простуде бывает редко, при коронавирусе часто;
- Сухой кашель при простуде — иногда, при Ковид — часто;
- Затрудненной дыхание не бывает, при Ковид — часто, это основной симптом;
- Мышечные боли при ОРВИ — часто, при вирусе — иногда;
-
Головные боли — редко, при ковид — иногда;
- Боль и воспаление горла при простуде — часто, при коронавирусе — иногда;
- Диарея при орви не возникает, при вирусе — в редких случаях
Основным отличительным симптомом китайского вируса является сухой кашель, который проявляется приступами. За сутки у больного наблюдается 3-4 приступа кашля, которые длятся до часа. С каждым днем усиливается интенсивность кашля, который измучивает больного. Через 5-7 дней может появляться одышка, затрудненное дыхание и развиваться атипичная пневмония.
Стадии коронавируса у людей по дням
Врачи выделяют четыре стадии коронавируса:
- первая — острое респираторное заболевание с характерными признаками простуды;
- вторая — пневмония с нарастанием симптомов;
- третья — осложнения при воспалении легких;
- четвертая — дыхательная недостаточность и респираторный дистресс-синдром.
При легком протекании болезни пациент сталкивается только с 1-м этапом, а после этого наступает улучшение и выздоровление. Некоторые люди доходят до 2-го уровня развития инфекции, но также успешно преодолевают недуг. Ниже представлены этапы развития коронавируса по дням у человека.
Первая стадия. Начальным этапом развития принято считать фазу острой респираторной инфекции. В частности, для данного уровня характерны:
- сухой кашель;
- невысокая температура;
- слабость и утомляемость;
- небольшие затруднения в дыхании.
Подавляющее большинство пациентов на 1 стадии коронавируса отмечает температуру до 38 °С, которая удерживается около 3-5 дней.
2 стадия коронавируса. При среднем течении заболевания на 5-7 день у человека развивается пневмония. Симптомы при этом наблюдаются такие:
- температура возрастает до 38,5-39 °С;
- становится заметнее слабость;
- нарастает одышка;
- появляется озноб;
- может повышаться давление, иногда возникает тахикардия.
Также на данном этапе развития сохраняется кашель, причем обычно он становится сильнее и сопровождается болью в груди. При второй стадии коронавируса человека чаще всего помещают в стационар.
3 стадия коронавируса. Вскоре после возникновения пневмонии состояние больного может усугубиться до тяжелого уровня. Таковой характеризуется:
- ощущением удушья;
- невозможностью полноценно втянуть воздух;
- частым поверхностным дыханием;
- чувством сдавливания в груди.
На 3 стадии коронавируса пациента могут поместить на ИВЛ.
4 стадия коронавируса. Самым тяжелым считается последний этап COVID 19. Он выражается в развитии дистресс-синдрома, при котором:
- снижается уровень кислорода в крови и повышается содержание углекислоты;
- падает до критических значений артериальное давление;
- появляются сбои сердечного ритма и свертывание крови внутри сосудов, или ДВС-синдром;
- отказывают внутренние органы.
Человек впадает в кому и чаще всего умирает, несмотря на усилия врачей.
Коронавирус: протекание болезни по дням
В среднем первые симптомы заболевания появляются через 5-7 дней после попадания вируса в организм. У преобладающего большинства людей (98%) продолжительность инкубационного периода не превышает 11 дней. Но необходимо учесть, что близкий контакт с больным человеком способствует попаданию в дыхательные пути и на кожу значительного количества возбудителей, ускоряя появление признаков болезни. В этом случае они отмечаются иногда уже на 3-й день с момента заражения.
Легкое течение болезни встречается у значительного количества (до 80%) инфицированных. Симптомы этой формы коронавируса похожи на проявления обычной ОРВИ, имея некоторые отличия. Наиболее характерные из них — длительное незначительное повышение температуры тела (она колеблется в пределах 37-37,5°С) и потеря способности ощущать запахи и вкусы.
Первый день. Первые симптомы при легкой форме коронавируса у многих заболевших следующие:
- немного повышена температура тела (от 37.1 до 37.5), ухудшение самочувствия (часто);
- тупые тянущие боли или слабость мышц;
- заложенный нос (довольно часто).
Второй и третий день.
- Отмечается легкий поверхностный кашель (часто);
- отсутствие обоняния (этот симптом встречается очень часто), в то время как характерных для насморка обильных выделений из носа также нет;
- одновременно с обонянием или чуть позже пропадает способность к ощущению и различению вкусовых качеств пищи (часто);
- температура тела сохраняется в значениях 1-го дня (часто);
- отмечаются изменения в работе пищеварительного тракта, возникает тошнота и диарея (часто).
Пятый-шестой день. Симптомы заболевания становятся менее выраженными. Улучшается общее состояние пациента, но температура иногда еще немного повышена и запахи пока не ощущаются.
С 10-го по 14-й день. Наступает выздоровление.
Будет ли вторая волна COVID-19 в России и когда она начнется
Относительно прогнозов по России мнения специалистов расходятся. Одни считают, что новый всплеск заражения неизбежен, другие, что вторая волна маловероятна
Люди снова могут начать заражаться из-за халатного отношения к мерам предосторожности. Многие уже расслабились и не соблюдают всех положенных мер
Предположительно начало второй волны эпидемии будет осенью, поскольку люди с улицы вновь переместятся в закрытые помещения. Плюс ко всему осенью иммунитет всегда становится слабее, в сырую погоду инфекции развиваются сильнее. В ноябре-декабре будет пик заболеваемости коронавирусом в России.
Основные симптомы болезни
При стандартных типах вируса инкубационный период длится 1-10 дней, при инфекции COVID-19 — до 14 дней (в среднем 5-7 дней). Чаще всего типичная коронавирусная инфекция протекает бессимптомно или приводит к развитию малозаметных симптомов по типу ОРЗ с поражением носовой полости и глотки. Наблюдается слезотечение, щекотание в носу, насморк с необильным слизистым отделяемым, нарушение обоняния, першение или лёгкие боли в горле, сухой кашель (спустя время — с небольшим количеством мокроты). Больной чувствует недомогание, слабость, познабливание, возможны умеренные головные боли, повышение температура тела не более чем на 38°С.
У детей ко всем перечисленным симптомам могут присоединиться признаки поражения пищеварительного тракта в виде дискомфорта в животе, неустойчивого стула и тошноты. В течение недели выраженность симптоматики снижается и наступает выздоровление. Иногда заболевание проявляется лишь небольшой слабостью даже при поражении около 25 % лёгких, которое визуализируется только на КТ органов грудной клетки.
В отличие от круглогодичных форм коронавирусной инфекции высокопатогенные формы болезни проявляются гораздо тяжелее, их прогноз в 20 % очень серьёзен. Наиболее распространённые признаки COVID-19:
- увеличение температуры тела до 38 градусов С;
- повышенная утомляемость;
-
потливость;
- сухой кашель;
- потеря вкуса и обоняния;
- тошнота;
- диарея.
У части больных могут отмечаться боли в мышцах и суставах, насморк, заложенность носа, снижение или исчезновение обоняния, першение в горле, умеренная диарея. Обычно эти симптомы развиваются постепенно и выражены неярко. У большинства инфицированных не возникают какие-либо серьёзные симптомы или плохое самочувствие, как и при остальных формах коронавирусной инфекции. В 80 % болезнь заканчивается полным выздоровлением.