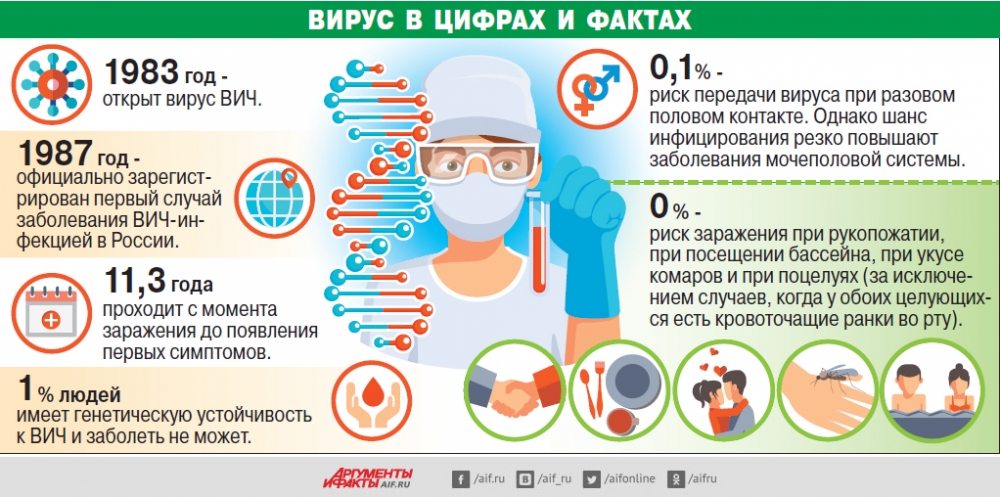
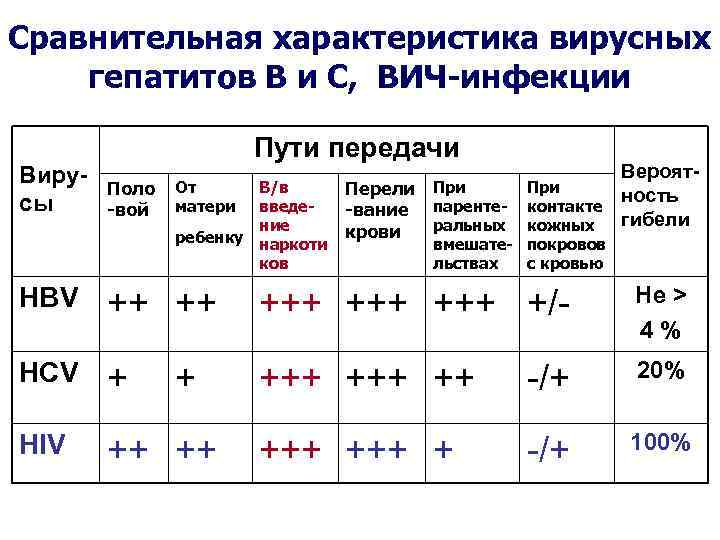
Что не так с вакциной Johnson & Johnson
HVTN 705 — это мозаичная аденовирусная векторная вакцина, которая включает фрагменты белков основных штаммов вируса. Схема введения препарата предполагает четырехкратную вакцинацию в течение года, и в состав третьего и четвертого компонента входит адъювант — ингредиент, усиливающий иммунный ответ. В клинических испытаниях Imbokodo участвовали около 2,6 тысячи молодых женщин из пяти стран южной части Африки, где на женское население приходится до 63% новых случаев ВИЧ. Участницы были разделены на две группы, половина из них получила плацебо.
Первичный анализ был проведен через 24 месяца после введения первого компонента прививки. После оценки уровня заражения в обеих группах ученые выяснили, что эффективность вакцины составила всего 25,2%. При этом у препарата не выявлено серьезных побочных эффектов, все женщины хорошо перенесли вакцинацию.
Эти показатели существенно ниже ожидаемых, поскольку в доклинических исследованиях на резус-макаках в 2018 году вакцина HVTN 705 эффективность в 67%. Разработчики приняли решение не продолжать испытания Imbokodo, говорится в сообщении Johnson & Johnson.
Как выбрать тест на ВИЧ-инфекцию?
Разбираемся, какая технология надежнее и кому стоит провериться как можно скорее.
Читать статью
Однако надежды на получение эффективной и безопасной вакцины против ВИЧ еще остаются: в настоящее время компания проводит третью фазу клинических испытаний Mosaico вакцины HVTN 706, которая создана по той же технологии, но предполагает другой состав препарата и схему введения. Исследования проводятся в странах Северной и Южной Америки и Европы с участием мужчин-гомосексуалов и трансгендеров.
В начале 2020 года в Южно-Африканской Республике было остановлено клиническое исследование вакцины против ВИЧ. В нем принимали участие более 5 тысяч жителей жителей ЮАР. В результате вакцина продемонстрировала защиту от вируса всего на 30% у привитых по сравнению с группой плацебо.
Проблемы и успехи лечения ВИЧ-инфекции
Помимо способности к мутациям, вирус обладает высокой резистентностью по отношению к препаратам антиретровирусной терапии. Если лекарство неправильно подобрано, или принимается нерегулярно, или не в тех дозах, то вирус становится устойчивым к препарату и дальнейший его прием не дает положительного результата. Резистентность ВИЧ приводит к появлению штаммов вируса, изначально устойчивых к ВААРТ. Постепенно мутации резистентности накапливаются и активно распространяются, что затрудняет проведение терапии и ускоряет наступление стадии СПИД.
Учитывая резистентность вируса, тритерапия проводится по четкому графику, который предполагает, что ВИЧ-инфицированный пациент должен принимать лекарство несколько раз в сутки, в строго определенное время. Любые отклонения от графика, самостоятельное увеличение или снижение дозы недопустимы! Естественно, что соблюдать данный режим под силу не каждому пациенту, что значительно снижает эффективность терапии и ставит под сомнение все лечение. Поэтому активно разрабатываются новые схемы ВААРТ, предполагающие однократный прием препарата в сутки. Для однократного приема уже одобрены препараты: Атазанавир, Абакавир, Диданозин, Тенофовир, Ламивудин, Эмтрицитабин, Эфавиренз и другие антиретровирусные средства.
Побочные эффекты антиретровирусных препаратов – еще одна проблема, с которой сталкиваются специалисты и их пациенты. Часть побочных эффектов проявляется практически сразу, что позволяет провести корректировку ВААРТ, а другая часть приводит к тяжелым последствиям. Патология может развиваться скрытно, на протяжении нескольких лет. Всего несколько примеров препаратов и их побочных эффектов.
- Невирапин – может провоцировать развитие цирроза печени и синдрома Стивенса.
- Ставудин – может вызвать развитие лактатацидоза, гиперлипидемии и липодистрофии.
- Зидовудин – провоцирует панкреатит, угнетение функций костного мозга, анемии, расстройства ЖКТ.
Побочные эффекты создают дополнительную нагрузку на организм пациента. Чтобы избежать этого, необходимо регулярно обследовать все органы и системы ВИЧ-инфицированного и при необходимости корректировать ВААРТ.
Доступность ВААРТ – глобальная для всех пациентов проблема. Лекарство от ВИЧ-инфекции в свободную продажу не поступает. Оно выдается в специализированных медицинских учреждениях. Все расходы на лечение оплачиваются средствами из федерального и регионального бюджета. Пациенты получают препараты бесплатно, однако из-за проблем финансирования и сложности процедуры закупок, периодически возникают перебои с поставками необходимых лекарств. А учитывая тот факт, что они должны приниматься пациентом ежедневно и в строго определенное время, складывается ситуация при которой эффективность ВААРТ значительно снижается. Пропустив всего 1-2 приема препарата, пациенту необходимо корректировать тритерапию — назначать другие лекарства, зачастую более сильного действия и по более высокой стоимости.
От каких еще заболеваний до сих пор нет вакцин?
Клещевой боррелиоз (болезнь Лайма). Инфекция широко распространена в Сибири и западной части России. В отличие от клещевого энцефалита, боррелиоз хорошо поддается лечению, но риск заражения им в три раза выше. Поздно начатая терапия может привести к поражению костей и суставов. Болезнь Лайма способна также поражать разные органы на разных стадиях заболевания, включая сердце и головной мозг.
В 1998 году в США одобрили рекомбинантную вакцину против болезни Лайма LYMErix, которая по результатам клинических испытаний снизила заболеваемость среди привитых почти 80%. Но спустя три года разработчики добровольно сняли вакцину с рынка на фоне многочисленных заявлений в СМИ о тяжелых побочных эффектах у привитых. По мнению некоторых ученых, шумиху спровоцировали активисты антипрививочных организаций.
В 2018 году появились новости о том, что еще одна эффективная вакцина против болезни Лайма на подходе, однако до сих пор о ней нет никаких данных, и единственный способ уберечься от боррелиоза — это тщательный осмотр после прогулки в лесу.
Геморрагическая лихорадка Эбола. Это смертельное заболевание родом из Африки сопровождается сильным кровотечением и полиорганной недостаточностью, а шансов выжить у зараженных очень мало. И хотя с 2014 года произошло уже две мощные эпидемии Эболы в странах Африки, а спорадические вспышки регистрируются почти каждый год, ни один препарат не был сертифицирован для лечения лихорадки. Все вакцины, включая те, которые разрабатывались в России, еще не прошли полный цикл клинических исследований.
Современные методы лечения ВИЧ-инфекции
Своевременная и грамотная ВААРТ позволяет увеличить продолжительность жизни ВИЧ-позитивного пациента и даже сравнять ее с показателями ВИЧ-отрицательного населения, а это – 70-80 лет. Терапия анти-ВИЧ направлена на решение трех важных задач.
- Остановка самовоспроизведения вируса в организме и снижение вирусной нагрузки.
- Нормализация функций иммунной системы и формирование адекватного иммунного ответа на ВИЧ.
- Повышение качества жизни ВИЧ-инфицированного пациента.
Для их решения, пациент должен пожизненно принимать антиретровирусные препараты, действие которых блокирует внедрение вирионов ВИЧ в клетки иммунной системы и снижает способность вируса к репликации.
До недавнего времени с этой целью использовался всего один препарат. Но проблема в том, что ВИЧ обладает высокой мутагенностью, что позволяет ему достаточно быстро приспосабливаться к неблагоприятным условиям и производить жизнеспособные мутации, продолжая атаковать здоровые клетки иммунной системы. Для решения этой проблемы была разработана тритерапия – комбинация трех-четырех лекарственных средств, действие которых подавляет вирус на всех стадиях развития, в том числе и его мутации.
Тритерапия предполагает комбинацию препаратов следующих групп.
- Ингибиторы обратной транскриптазы двух видов — нуклеозидные и ненуклеозидные.
- Ингибиторы протеазы.
- Ингибиторы интегразы.
- Ингибиторы слияния.
- Ингибиторы рецепторов.
Сегодня ведутся активные исследования по созданию еще одной группы лекарственных средств. Она пока не имеет названия, но планируется, что это будут мутагены для ВИЧ, которые будут вызвать накопление ошибок в геноме вируса, тем самым нарушая его жизненный цикл и вызывая преждевременную гибель. Возможно, перепрограммирование вируса даст ключ к полному излечению инфекции.
Последние новости о лечении ВИЧ
В ближайшее время российские ученые планируют создать вакцину от ВИЧ – об этом летом 2018 года сообщил руководитель отдела молекулярной диагностики и эпидемиологии ЦНИИ эпидемиологии Роспотребнадзора Герман Шипулин. Это не означает, что ВИЧ будет излечим в 2019 году, поскольку речь идет только о втором этапе доклинических испытаний. Эксперименты с будущей вакциной будут проводиться на мышах, которым трансплантирован костный мозг человека. Согласно прогнозам, новое вещество должно блокировать рецепторы белка CCR5, тем самым препятствуя проникновению вируса в клетки иммунной системы. Это поможет не только остановить прогрессирование инфекции у ВИЧ-позитивных пациентов, но и исключить возможность инфицирование здоровых людей. Ориентировочные сроки создания вакцины – 5 лет.
Не менее обнадеживающие новости о лечении ВИЧ поступают и от зарубежных коллег. Так, специалисты Пенсильванского университета (США) предлагают лечить инфекцию с помощью методики «цинковых пальцев». Ее предполагаемая эффективность основана на уже знакомой нам невосприимчивости мутаций CCR5-Δ32 к вирусу. Но поскольку она встречается далеко не у каждого человека, американские ученые предлагают подвергать белок CCR5 генной терапии, добиваясь искусственной мутации и получения необходимой CCR5-Δ32. Методика «цинковых пальцев» уже была опробована на добровольцах. Ее результаты подтверждают снижение уровня вирусной ДНК в крови пациентов до незначительных или неопределенных показателей.
Немецкие ученые оповестили мировую общественность о создании принципиально нового препарата для лечения ВИЧ. Разработанный ими Brec1 способен вырезать вирусную ДНК из пораженных клеток иммунной системы. Успешные эксперименты с новым препаратом проводились in vitro и на животных. Но об испытаниях на добровольцах пока речь не идет, поскольку разработчики Brec1 опасаются, что вместе с уничтожением вируса, может пострадать и иммунная система человека. Чтобы развеять все сомнения, немецкие специалисты планируют провести дополнительные тесты препарата на животных.
На 2019 год команда ученых Калифорнийского института (США) во главе с Д.Балтимором запланировала провести интересный и многообещающий эксперимент на добровольцах. Его концепция принципиально нова – для уничтожения вируса предлагается использовать не возможности иммунной системы, а клетки мышц человека, способные синтезировать антитела к ВИЧ. Для получения таких способностей, мышечные клетки предварительно подвергают генной терапии. Ее успешность подтвердили опыты на мышах. Теперь очередь за испытаниями на добровольцах.
Помимо создания лекарства и вакцины, ученые совершенствуют и методы профилактики ВИЧ. В середине 2016 года завершился масштабный эксперимент, проводимый специалистами Национальных институтов здравоохранения (США). Они разработали вагинальное кольцо с Дапивирином, который должен снизить риск инфицирования ВИЧ во время незащищенного полового акта. В проводимом специалистами исследовании, приняли участие жительницы Южной Африки, Уганды, Зимбабве и Малави – страны, в которых традиционные методы профилактики ВИЧ не имеют успеха. Для участия в эксперименте были отобраны женщины, входящие в группу риска. Для чистоты эксперимента их разделили на 2 группы, одна из которых получила вагинальное кольцо с Дапивирином, а другая – плацебо. По результатам исследования было установлено, что использование кольца с препаратом снижает риск заражения на 27%. Разработку американских ученых планируют запустить в массовое производство. Ожидается, что стоимость вагинального кольца с Дапивирином составит не более 5$.
Можно ли вылечить ВИЧ-инфекцию?
Высокая мутагенность, резистентность и появление новых штаммов вируса значительно усложняют борьбу с ВИЧ-инфекцией. Конечно, на сегодняшний день она не является смертельным заболеванием и перешла в разряд хронических болезней, специалисты знают, как лечить инфекцию, вернее, управлять скоростью ее развития, но она по-прежнему остается неизлечимой.
По сути, сложилась ситуация, в которой вирус всегда оказывается на шаг впереди науки. Сегодня проводимое лечение не предвосхищает поведение ВИЧ, а лишь устраняет последствия его репликаций, мутаций, резистентности и появления новых штаммов. И только «выиграв эту гонку на опережение», специалисты смогут сказать, что ВИЧ излечим.
Лечится или нет ВИЧ-инфекция в принципе?
Безусловно, лечится! Яркий пример тому «Берлинский пациент» — первый в мире человек, полностью вылеченный от инфекции. Этим прозвищем нарекли американца Тимоти Рэй Брауна, которому в 1995 году был поставлен диагноз ВИЧ. Спустя 12 лет у него была диагностирована лейкемия, и пациенту пришлось проводить трансплантацию стволовых клеток костного мозга. Из числа подходящих доноров, специалисты выбрали человека с редкой мутацией мембранного белка CCR5 — CCR5-Δ32. Находясь на поверхности Т-лимфоцитов, макрофагов и дендритных клеток, белок CCR5 обеспечивает адгезию (сцепление) вирионов вируса с клеткой-мишенью, тем самым создавая благоприятные условия для ее заражения. Однако его мутация — CCR5-Δ32 — не обладает высоким уровнем адгезии и способна блокировать проникновение ВИЧ в клетки. Ученые предполагают, что данная мутация появилась естественным образом примерно 2500 лет назад. Со временем она распространилась среди людей, что связывают со средневековой эпидемией бубонной чумы, поскольку CCR5-Δ32 повышает сопротивляемость организма человека по отношению к чумной палочке. Сегодня она встречается у жителей Европы и Северной Америки. При этом чаще всего она обнаруживается у русских и украинцев – около 10-15% людей имеют мутацию. А бесспорными лидерами по мутациям CCR5-Δ32 являются поморы – порядка 33%.
Возвращаясь к истории «Берлинского пациента» отметим, что спустя три года после трансплантации донорских стволовых клеток от человека с мутацией CCR5-Δ32, у Тимоти Рэй Брауна не удалось выявить ВИЧ. И это при том, что в указанный период ВААРТ не проводилась по вполне понятным причинам. Несмотря на это, уровень ВИЧ-специфических антител в крови «Берлинского пациента» снизился до минимума, что указывает на полное излечение от ВИЧ-инфекции.
История Тимоти Рэй Брауна показательна, но не однозначна. Некоторые специалисты считают, что излечение пациента не связано с характером введенных в его организм стволовых клеток. При этом они признают тот факт, что существующая мутация CCR5-Δ32 делает организм человека естественно устойчивым к инфицированию ВИЧ.
Помимо генетически измененного варианта CCR5, существуют и другие естественные «защитники» организма от ВИЧ.
- Мутация в гене CCR2 — снижает вероятность инфицирования и тормозит развитие СПИД.
- Антивирусный белок APOBEC3G – провоцирует реакции замещения и приводит к мутациям вирусной ДНК.
- Белок TRIM5a – способен распознавать вирионы ВИЧ и препятствует их репликации.
Таким образом, как бы пафосно это не звучало, но ответ на вопрос лечится ли ВИЧ, скрыт в организме самого человека – в его способности адаптироваться к неблагоприятным условиям внешней и внутренней среды и выживать любой ценой.
Вылечат ли ВИЧ – дело времени. Гораздо важнее двигаться сразу в трех направлениях – проводить профилактику, создавать эффективное лекарство от вируса и разрабатывать вакцину, препятствующую инфицированию. В противном случае эпидемия неизбежна.