3.Симптомы и диагностика
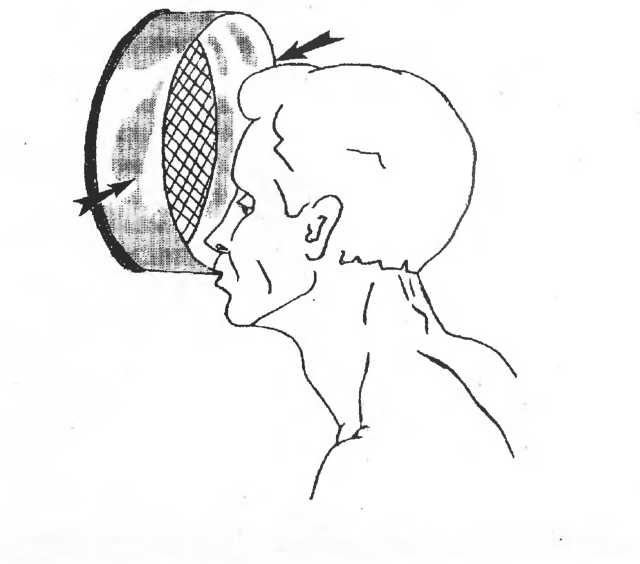
В свою очередь, от ряда факторов зависит клиническая картина, развивающаяся в каждом конкретном случае: интенсивность удара, глубина проникновения костных отломков в мозговое пространство, наличие и состав патогенного микробиома, проникающего в рану через утратившие целостность кожно-волосяные покровы, общее состояние и возраст больного (напр., в зависимости от состояния тканей при одном и том же ударе у лиц разного возраста плотные мозговые оболочки могут оказаться прорванными или остаться интактными за счет «молодой» эластичности, прочности и упругости), а также, разумеется, локализация поражения мозга.
Таким образом, реактивное состояние в непосредственном периоде травмы может быть самым разным: отмечаются контралатеральные параличи в конечностях, утрата сознания, аллопсихическая дезориентация или, напротив, сравнительно адекватное осмысление происходящего, интенсивная боль в пораженном участке, оглушенность, реже эпилептический припадок. При скальпировании кожи в месте удара или повреждении цереброваскулярных артерий может развиться сильное кровотечение с быстрой кровопотерей, что чревато гиповолемическим шокоми либо острой ишемией мозга. В зависимости от локализации, может наблюдаться раздражение или выпадение каких-либо функций (например, слуховых, зрительных и т.д.). Быстро нарастающий отек мозга может привести к дыхательной недостаточности, коматозному состоянию и летальному исходу еще до прибытия помощи. Однако «центральная» (мозговая, общеневрологическая симптоматика) может быть выражена слабо или отсутствовать вовсе.
В диагностическом плане важны максимально точные анамнестические сведения (о том, когда и как получена черепно-мозговая травма, в каком состоянии пребывал больной, что делал и т.д.). На месте производится клинический осмотр с экспресс-диагностикой рефлексов, основных психических функций, общего психического и соматического статуса
Из инструментальных методов важно как можно быстрее произвести КТ или МРТ, при отсутствии такой возможности – рентгенографию в нескольких проекциях, общеклинические лабораторные анализы для своевременного выявления признаков инфицирования, латентного кровотечения и т.д
Последствия инсульта
Патология опасна именно последствиями, степень которых зависит от оперативности первой помощи. Статистика говорит, что каждый второй пациент, которого доставили при первых признаках надвигающегося приступа, его избегает. У второй половины последствия сводятся к минимуму, особенно если речь идет об ишемическом типе, когда на устранение патологии есть несколько часов.
Если не оказать больному помощь при ишемическом инсульте в ближайшие 3-4 часа после приступа, последствия непредсказуемы — от паралича, психических расстройств, потери памяти до комы и гибели. При обширном геморрагическом инсульте помощь наиболее эффективна в первые 15-60 минут.
В чем опасность травмирования головы?
Если травма тяжелая, последствия будут обязательно. Они зависят от поврежденного участка мозга, проявляются в том, что нарушаются определенные функции организма. Наиболее опасными считают проблемы, связанные с дыханием либо глотанием. В таких случаях лечение будет проводиться в реанимации с подключением к аппарату искусственного дыхания. Питание в это время через зонд либо внутривенно. В особо тяжелых случаях даже такие меры не помогут, и пациент может умереть.
После перенесения тяжелой черепно-мозговой травмы у ребенка могут диагностировать посттравматическую энцефалопатию. Проявления заболевания зависят от степени его тяжести, в частности, проблемы со сном, судороги, психозы, снижение интеллекта и др. Нередко развивается эпилепсия. При таких состояниях назначается противосудорожное лечение, которое будет проводиться постоянно.
Вследствие менее тяжелых травм могут нарушиться двигательные или когнитивные функции. Ребенок может перестать говорить, снижаются интеллектуальные способности. Успех выздоровления во многом зависит от правильности выбора реабилитационных мероприятий.
Иногда последствия травмирования головы проявляются даже через несколько лет. Учитывая то, что лобные доли головного мозга развиваются до 16-летнего возраста, когда в раннем возрасте ребенок получает ЧМТ, через достаточно большой промежуток времени могут появиться проблемы с функциями речи и мелкой моторикой.
Независимо от того, какими будут последствия полученной травмы головы, нельзя отказываться от наблюдения у невролога, который должен контролировать, как развивается ребенок, чтобы своевременно выявить отклонения от нормы
Это очень важно, чтобы своевременно подобрать корректирующие методы
Лечение посттравматической энцефалопатии. Лечение в клинике «Эхинацея»
Лечением последствий черепно-мозговой травмы занимается врач-невролог, иногда совместно с психотерапевтом и врачом-остеопатом. Лечение последствий черепно-мозговой травмы (ЧМТ) проводится в нескольких направлениях:
- Нормализация внутричерепного давления. Для черепно-мозговой травмы характерно избыточное скопление жидкости в полости черепа, это ведет к повышению внутричерепного давления, т.е. жидкость, в избытке скопившаяся в полости черепа давит на головной мозг, ухудшая его работу. В зависимости от степени тяжести черепно-мозговой травмы лечение может проводиться с применением лекарственных препаратов или без, с помощью остеопатии.
- Улучшение оттока венозной крови и притока артериальной. Если повышено внутричерепное давление – больше актуально нарушение оттока венозной крови, поэтому лекарства, улучшающие приток крови, после ЧМТ могут вызывать переполнение кровяного русла мозга и ухудшение самочувствия.
- Стимуляция роста и обновления клеток мозга (нейронов). В течение первого года после травмы восстановление пострадавших участков мозга идет более активно, затем скорость восстановления снижается. Поэтому такое лечение мы рекомендуем активно проводить в первые 1-2 года после травмы головы.
- Антиоксиданты. Эти лекарства делают клетки мозга более «выносливыми» и устойчивыми к нарушению кровообращения и повышенному внутричерепному давлению.
- Лечение депрессии и эпилепсии. Возникновение депрессии и/или эпилепсии является частым последствием черепно-мозговой травмы, поэтому необходимо их своевременное выявление и лечение.
- Восстановлению нормального сна отводится важная роль в лечении черепно-мозговых травм. Обновление нервной ткани и восстановление клеток головного мозга происходит, преимущественно, во время сна. Если глубокий сон сокращен или фрагментарен – восстановление мозга после черепно-мозговой травмы идет медленнее. Бессонница или неглубокий сон – обычные явления после ЧМТ, но они обычно довольно просто поддаются лечению.
 Лечение посттравматической энцефалопатии может начинаться с курса внутривенного введения лекарств. В этом случае результат наступает быстрее
Лечение посттравматической энцефалопатии может начинаться с курса внутривенного введения лекарств. В этом случае результат наступает быстрее
Часто задаваемые вопросы
Как часто можно проводить сеансы мануальной терапии?
Желательно проводить сеансы не чаще двух раз в неделю. Однако бывает нужно делать процедуры через день. Курс может включать от 3 до 15 сеансов.
Сколько длится сеанс мануальной терапии?
В зависимости от индивидуальных особенностей, от 15 до 30 минут.
Можно ли проводить мануальную терапию при месячных?
Во время менструации проводить сеансы нежелательно. Любое рефлекторное воздействие в этот период может быть опасным. Когда идет воздействие на нервные окончания в области поясницы и позвоночника в целом, может измениться сосудистое русло, отвечающее за снабжение органов малого таза. Это вызывает избыточный прилив крови.
Почему хрустят суставы при мануальной терапии?
Это связано с гидроударами синовиальной жидкости о стенки капсулы, в которой она находится. В этот момент пациент чувствует облегчение боли, потому что высвобождаются эндорфины. Хруст – не обязательное явление и не показатель качества работы специалиста. Он может быть, а может и нет, то и другое – норма.
Другие статьи по теме:
- Профилактика инсульта
- Нарушения сна
- Диагностика и лечение эпилепсии
- Направления деятельности
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Клинический Институт Мозга не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте neuro-ural.ru.
Методы диагностики
В домашних условиях измерить внутричерепное давление невозможно. Единственное, чем может себе помощь пациент — вовремя обнаружить симптомы и обратиться к врачу для детальной диагностики. Стоит понимать, что процедуры измерения ВЧД сложные, требуют специальной аппаратуры и достаточной квалификации медицинского персонала. Все эти условия есть в Клиническом институте мозга, который специализируется на проблемах диагностики и лечения патологий нервной деятельности.
Единственный способ точно определить показатель внутричерепного давления — это пункция спинномозговой жидкости. Методика инвазивна и применяется только в сложных случаях. Для этого необходимо сделать прокол в области поясницы (в канал спинного мозга) либо желудочков головного мозга. Ликвор, который постоянно циркулирует в этих пространствах, начнет вытекать, и можно будет измерить его давление. Величина измеряется в мм водного столба, а ее норма составляет от 60 до 200 мм. Эти данные показательны, если пациент находится в положении лежа.
Также существуют дополнительные диагностические методики, которые позволяют оценить состояние головного мозга, его желудочков и сосудистого русла без инвазивного вмешательства. К ним относятся:
- УЗИ мозга — процедура проводится только детям, у которых не произошло сращение родничка, а у взрослых она невозможна из-за плотности костей черепа;
- КТ либо МРТ мозга — анализ можно сделать в любом возрасте, при этом данные достаточно информативны и позволяют получить полное трехмерное изображение любого исследуемого участка;
- эхоэнцефалография — разновидность ультразвукового обследования, с помощью которого можно определить степень наполнения и пульсации мозговых артерий.
Что такое повышенное внутричерепное давление?
Внутри головного мозга есть система, сообщающихся между собой желудочков, которые также заполнены цереброспинальной жидкостью (ликвором). Это защищает головной мозг человека от травм, сотрясений, на столько, на сколько это возможно. Давление ликвора на структуры мозга и называется внутричерепным давлением. Превышение допустимых норм которого, влечет за собой ряд последствий.
Основной вопросу родителей — это какие признаки внутричерепного давления у ребенка, и какую угрозу для ребенка это представляет?
Какие могут быть осложнения у детей?При отсутствии лечения повышенное внутричерепное давление может приводить к следующим последствиям: возникновение эпилептического синдрома, ухудшение зрения, нарушение психики, инсульты, расстройство сознания, нарушение дыхания, слабость в конечностях и др.
Что следует знать родителям ребенка с таким диагнозом? ВЧД — не заболевание, а лишь симптом, следствие различных заболеваний. Существует несколько заблуждений у родителей относительно повышенного внутричерепного давления. К примеру, то, что это — неизлечимое состояние. Однако, при своевременном лечении возможно выздоровление ребенка. Главное, что необходимо делать, — это вовремя обратиться к специалисту и следовать указаниям врача.
Симптомы повышенного внутричерепного давления
Повышенное внутричерепное давление у детей, симптомы которого могут проявиться в первые минуты и часы после рождения, нередко приводит к развитию серьезных осложнений.
Когда родители могут заподозрить неладное:
У детей младшего возраста:
- Малыш постоянно плачет и не успокаивается;
- Отсутствие жажды у ребенка, нежелание пить;
- Малыша раздражают яркий свет и резкие звуки;
- Ребенок часто и обильно срыгивает;
- Происходит выбухание родничка у малыша;
- У ребеночка трясется подбородочек;
- Быстрый рост головы (это связано с застоем венозной крови);
- Ребенок запрокидывает голову.
У детей старшего возраста
- Сильные головные боли;
- Тошнота, рвота;
- Повышенная утомляемость, слабость;
- Сонливость;
- Плаксивость, раздражительность;
- Апатия;
- Двоение в глазах.
Зная ключевые признаки заболевания, можно на ранних стадиях установить верный диагноз и назначить ребенку правильное лечение. Даже при наличии только одного из перечисленных симптомов вам необходимо немедленно обратиться к специалисту-неврологу! Чем быстрее ваш малыш получит помощь, тем меньше последствий для организма ребенка будет в будущем.
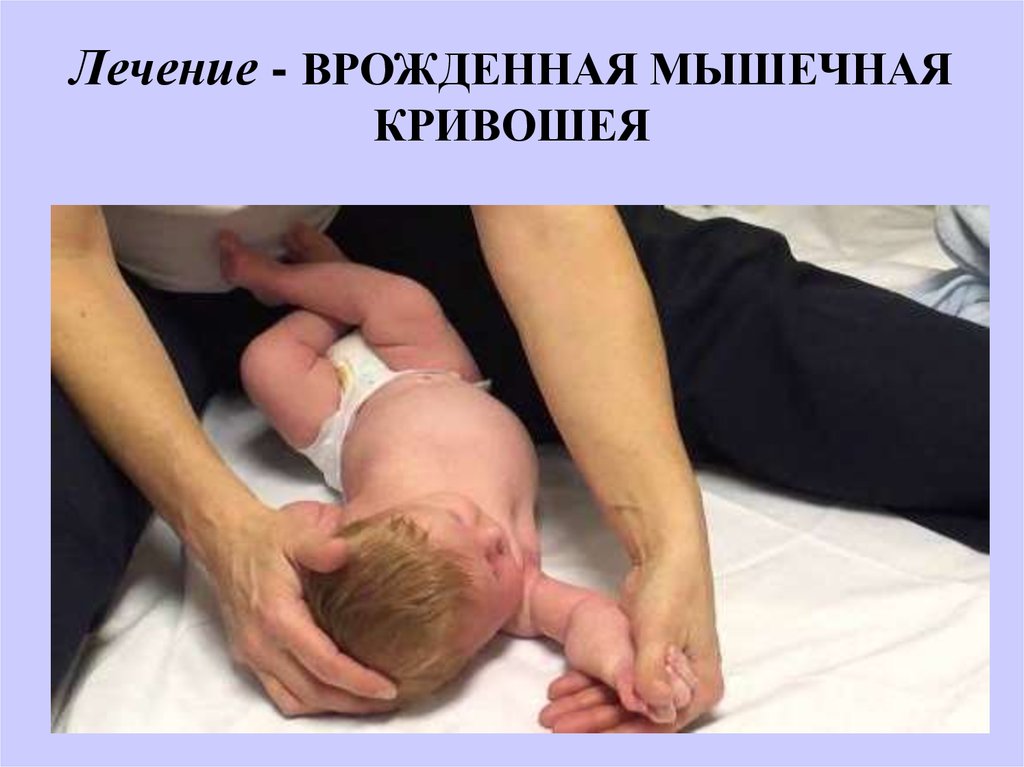
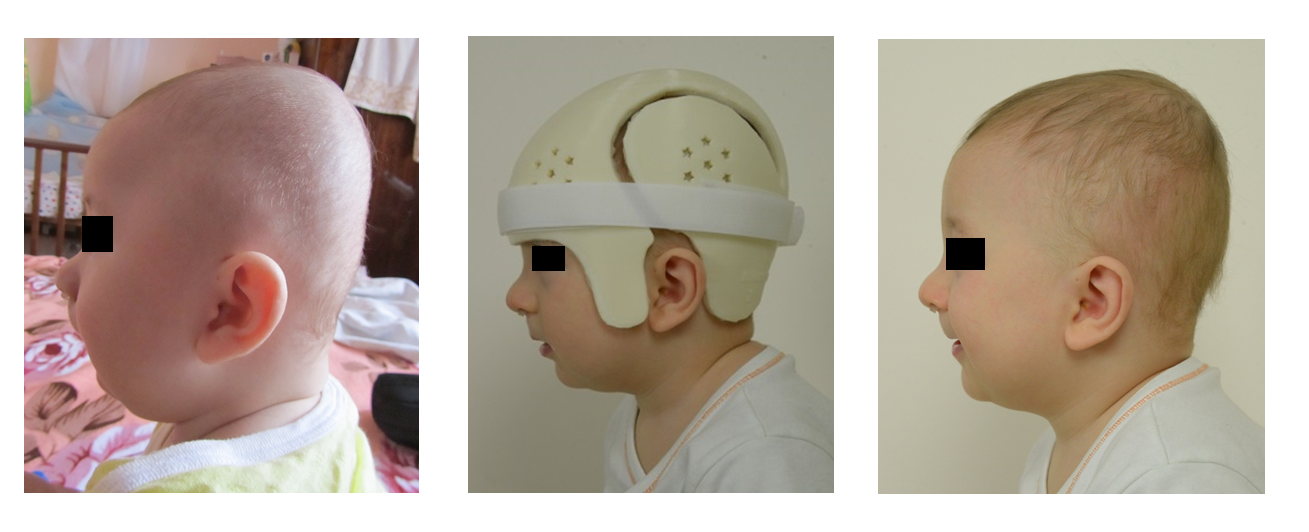
Клиническая картина. Симптомы подвывиха головки лучевой кости
Какова бы ни была причина, вызвавшая повреждение, по словам окружающих, ребенок вскрикивает от боли, после чего сразу перестает двигать рукой и держит ее с тех пор в вынужденном положении, вытянув вдоль туловища и слегка согнув в локтевом суставе. При попытке заставить ребенка подвигать рукой он протестует и жалуется на боль в локте, а иногда и в области запястья.
Собирая анамнез, всегда надо стараться уяснить механизм травмы и помнить о том, что подвывих происходит при резком растяжении вдоль оси конечности. Если удается установить факт такого растяжения, врач сразу, получает очень ценное указание для диагностики.
Клиническая картина при подвывихе головки лучевой кости всегда типична. Рука свисает вдоль туловища подобно парализованной, в положении легкого сгибания в локтевом суставе и пронации. Попытка произвести движения в локтевом суставе вызывает у ребенка плач, так как движения болезненны
Однако можно осторожно произвести медленное сгибание и разгибание в локте, в то время как ротационные движения невозможны (боль!). При пальпации иногда удается определить, что болезненно надавливание на головку лучевой кости, но видимых изменений в этой области не отмечается
На рентгенограммах патологических изменений не видно.
Лечение внутричерепного давления
Для лечения наших маленьких пациентов мы применяем только безболезненные, мягкие способы лечения, которые не приносят дискомфорта малышу.
Мы используем методы:
- Транскраниальная микрополяризация (ТКМП) — воздействие постоянного электрического тока небольшой силы (менее 1 мА) на ткани головного мозга с целью активизации отдельных центров головного мозга (речевых, моторных, психомоторных и др.);
- Мануальная терапия;
- Остеопатия — лечение руками доктора, мягкое воздействие на костно-мышечную систему, нервную и сосудистую системы, внутренние органы;
- Иглорефлексотерапия — воздействие на биологически активные точки микроиглами;
- Фармакопунктура — введение лечебных препаратов натурального происхождения в очаг проблемы;
- Изометрическая кинезиотерапия — индивидуальные гимнастические техники/упражнения, по показаниям с элементами суставного массажа;
- Изометрическая кинезиотерапия на установке «Экзарта»;
- Озонотерапия — лечение активным кислородом;
- Физиотерапия;
- Физиотерапия с ферментными препаратами;
- Медицинский массаж;
- Лечебные капельницы;
- Гирудотерапия — лечение пиявками;
- Ботулинотерапия — лечение препаратом ботулинического токсина;
- Цуботерапия — мягкое воздействие на рефлекторные точки организма.
Помните, что при повышенном внутричерепном давлении у детей, лечение должно быть комплексным, индивидуальным и проходить под контролем врача.
Лечение и прогноз
Терапевтические мероприятия назначаются по результатам диагностики
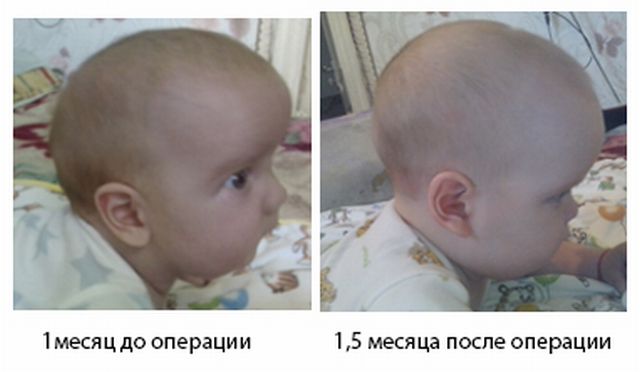
В первую очередь, важно избавиться от причины, которая провоцирует чрезмерное давление жидкости на черепную коробку. Если это явление вызвано черепно-мозговыми травмами, больному показан полный покой, щадящее питание, прием противовоспалительных препаратов
В некоторых случаях необходимо оперативное вмешательство (при наличии гематом между оболочками головного мозга, а также при наличии повреждений, которые требуют хирургического лечения). Операция также назначается при обнаружении различных новообразований в тканях головного мозга, склонных к быстрому росту.
Отдельный комплекс мер проводится при диагностике гидрофецалии у ребенка. Для удаления лишней жидкости устанавливается шунт, через который она стекает в брюшную полость, и давление нормализуется. Операция проводится повторно по мере роста ребенка, а пациент постоянно находится под наблюдением. У некоторых детей потребность в искусственном удалении жидкости постепенно исчезает.
Медикаментозная терапия при патологиях ВЧД вторична. Однако, препараты назначаются для устранения симптомов и для облегчения самочувствия больного. Полезными могут оказаться следующие лекарственные средства:
- гормональные противовоспалительные препараты;
- нейропротекторы и вещества для стимуляции кровообращения в головном мозге — эффективность этой группы не доказана, несмотря на ее широкое применение;
- петлевые диуретики (мочегонные) — лекарства, которые стимулируют выведение лишней жидкости;
- осмодиуретики — в том числе снижают продукцию спинномозговой жидкости.
Преимущества
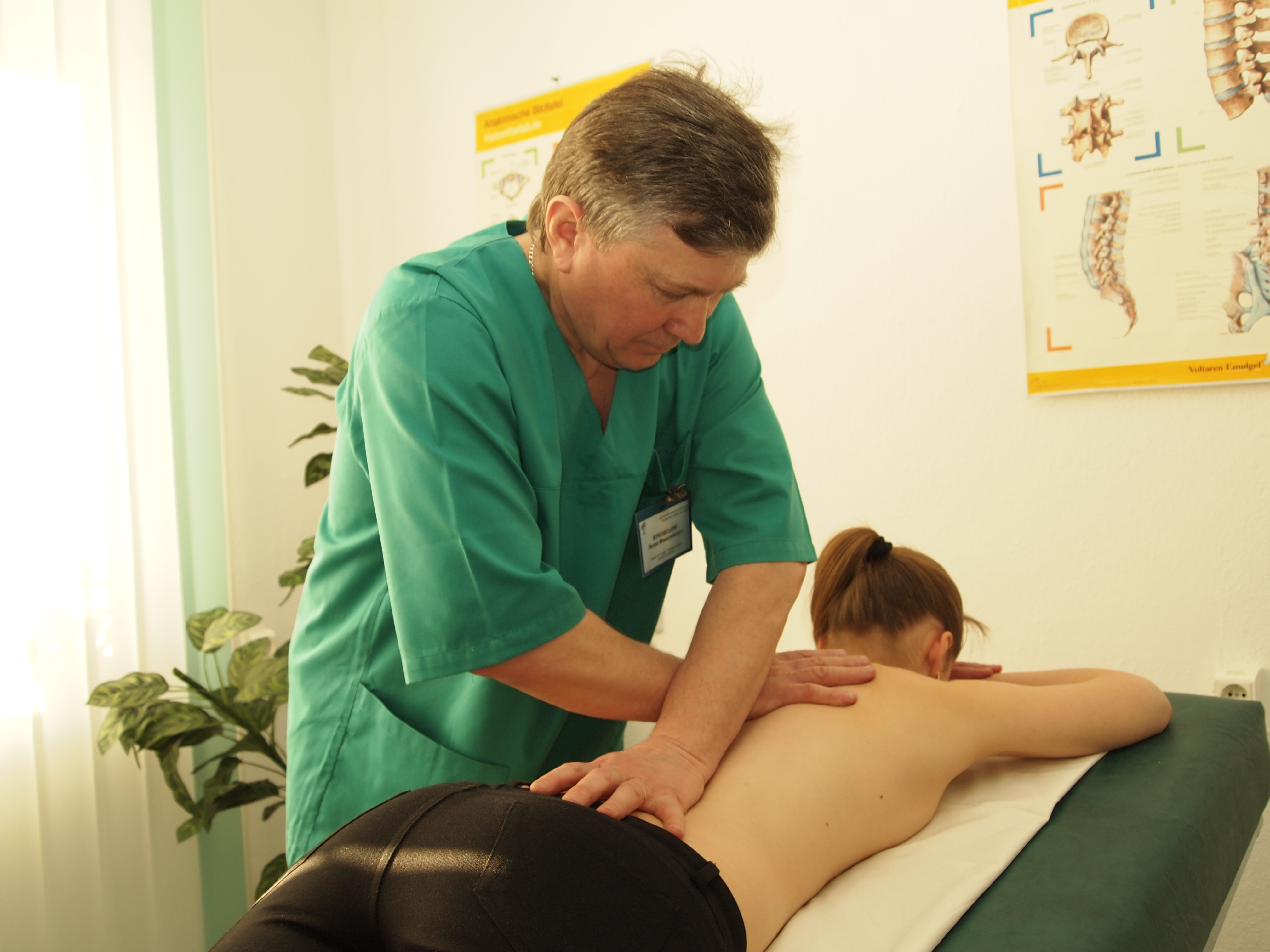
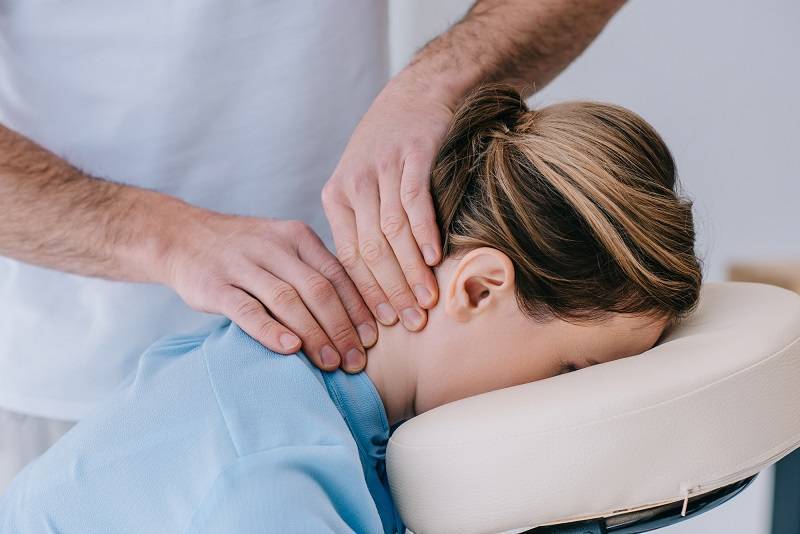
Преимущество и отличие мануальной терапии от других методов состоит в том, что лечения не просто убирает болевые ощущения, а происходит воздействие на причину заболевания. Методика развивалась на протяжении более ста лет. Начиная с девяностых годов прошлого века, мануальная терапия официально признана Всемирной организацией здравоохранения. Действие мануальной терапии направлено на устранение болевых ощущений и восстановление функции мышц, повышая подвижность позвонков и суставов, укрепляя мышечный корсет, устраняя деформацию позвоночника. Как следствие равномерно перераспределяется мышечный тонус, формируется правильная осанка, устраняется сдавление нервов и сосудов, проходит головная боль, онемение в пальцах и другие неприятные ощущения. Общее состояние здоровья значительно улучшается.
Мануальную терапию от массажа отличает предварительная работа врача с межпозвонковыми суставами и комплексная оценка двигательного аппарата пациента, сравнивая состояние перед началом и после лечения. Выполняя основные манипуляции, врач работает только с поверхностными мышцами.
4.Лечение
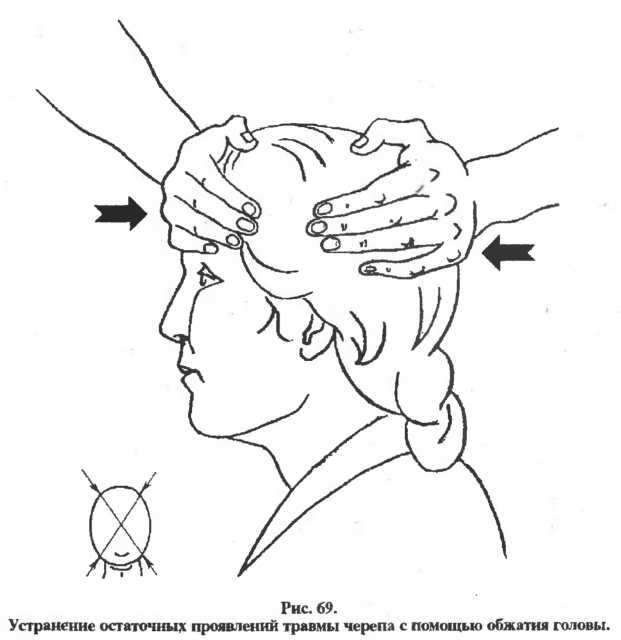
Любой вдавленный перелом костей черепа является однозначным и абсолютным показанием к нейрохирургическому вмешательству. Как правило, такая операция весьма сложна технически и может длиться несколько часов. В первую очередь необходимо устранить механическую компрессию вещества мозга; производится антисептическая и гемостатическая обработка поврежденных участков, репозиция костных фрагментов или реконструктивная пластика. Купируется отечность, развитие церебральных инфекций блокируется ударными дозами антибиотиков широкого спектра действия. Дальнейшие реабилитационные мероприятия, поддерживающая и профилактическая терапия зависят от характера и выраженности посттравматического синдрома.
Лечение при подвывихе головки лучевой кости
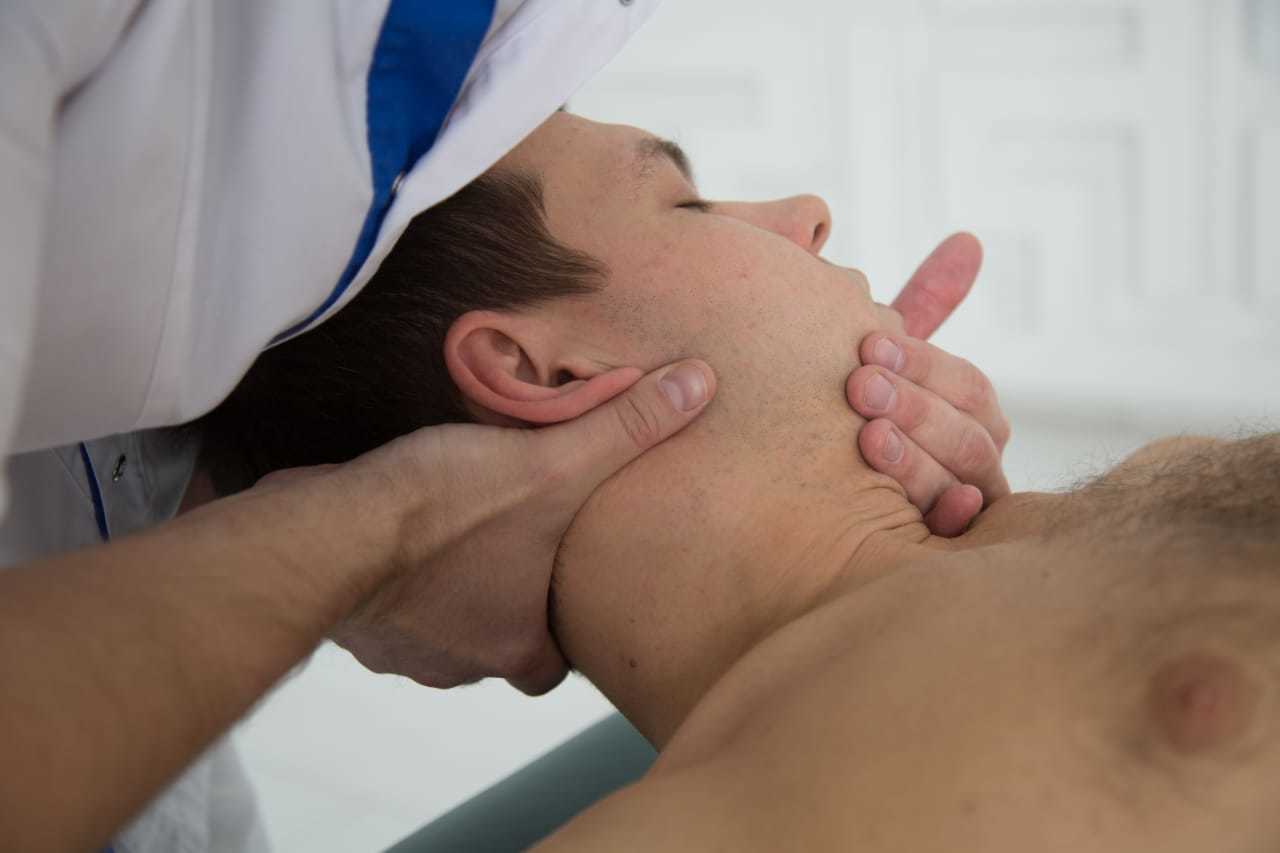
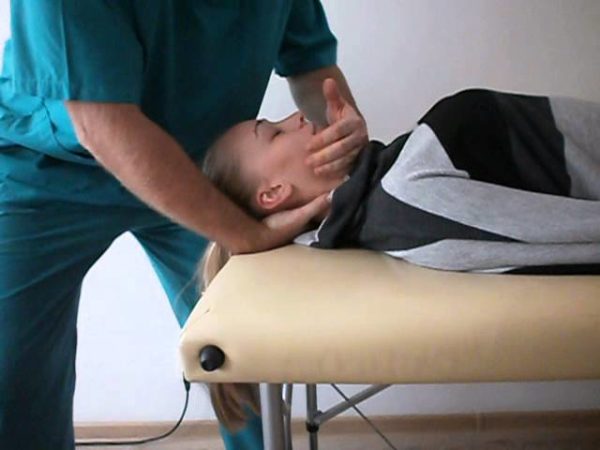
Вправление подвывиха головки лучевой кости в 1-е сутки проходит обычно легко (без предварительного обезболивания).
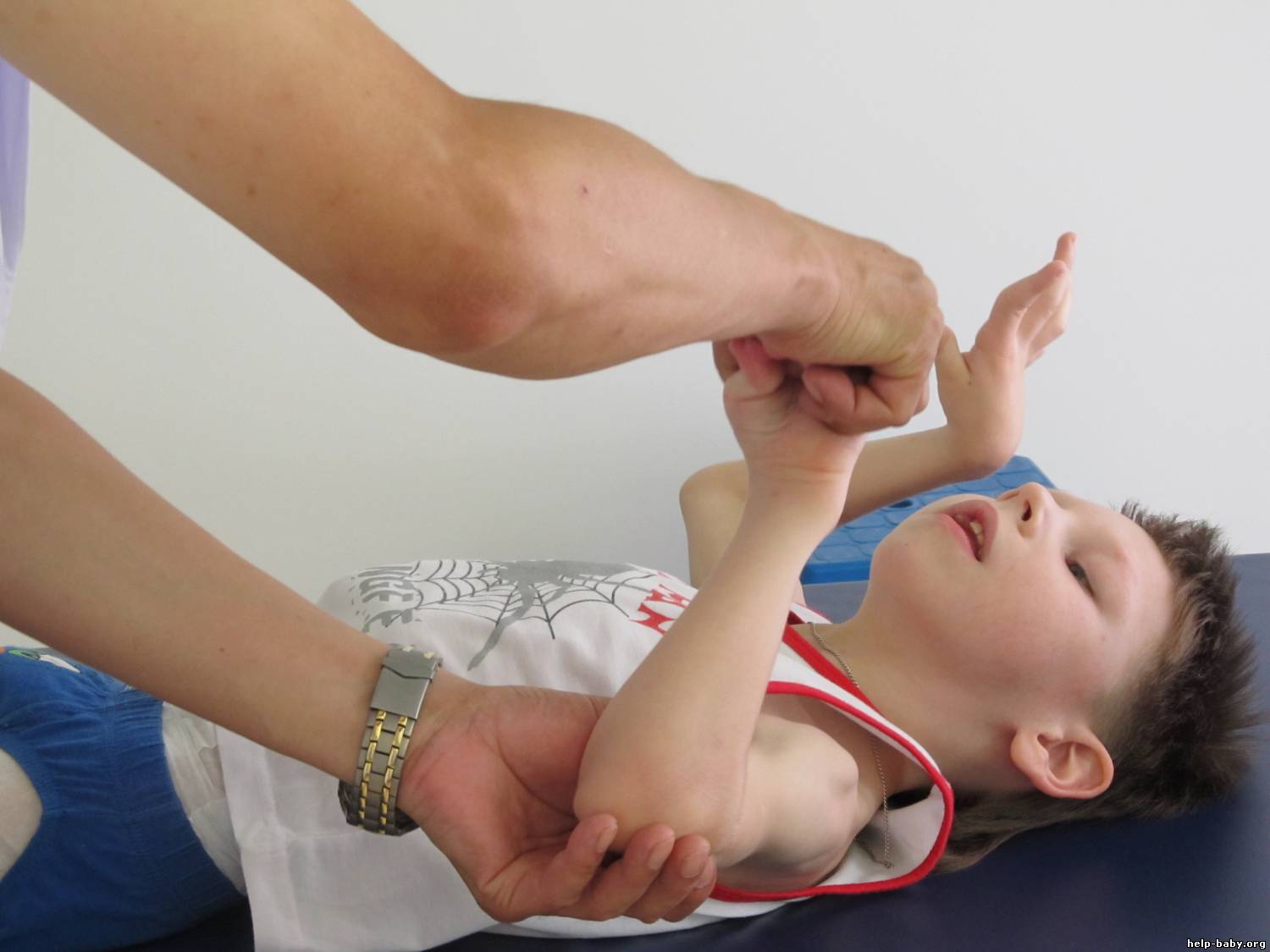
Техника вправления. подвывиха головки лучевой кости у детей: Одной рукой фиксируют плечо в области локтевого сустава, I палец устанавливают в проекции головки лучевой кости
Другой рукой осторожно сгибают предплечье в локтевом суставе под прямым углом при одновременной супинации и давлении пальцем хирурга на головку. Все движения производятся плавно, однако без перерыва и с некоторой силой
В момент вправления при переходе в супинацию ощущается щелчок. Ребенок вскрикивает, затем быстро успокаивается, и через несколько минут восстанавливаются свободные активные движения. В некоторых случаях вправление сразу не удается, и указанный прием приходится повторить несколько раз. Неудача происходит обычно от неправильной фиксации и недостаточного сгибания руки или от неполно произведенной супинации. После вправления иммобилизация не нужна. Следует лишь объяснить родителям механизм повреждения во избежание нередких рецидивов. Целесообразно рекомендовать применение «вожжей» при прогулках с детьми ясельного возраста. После манипуляции руку на 3-5 дней подвешивают на косынке.
Диагностика инсульта: если приступ уже начался
Если помочь человеку до приступа не удалось, нужно знать, как отличить инсульт от других опасных состояний по симптомам. Распознать у человека инсульт позволяет правило “УЗП”, что расшифровывается:
- У — улыбнуться. При просьбе больного улыбнуться его улыбка получится кривой, а лицо перекошенным таким образом, что уголок губы с одной стороны останется направленным вниз.
- З — заговорить. Больной не сможет произнести любое простое предложение четко.
- П — поднять две руки одновременно. Больной при инсульте не сможет это сделать, потому что одна из рук точно не сможет подняться вслед за другой.
Убедившись, что перед вами пострадавший от инсульта, нужно выявить тип патологии. Различают следующую симптоматику:
При ишемическом инсульте по нарастанию наблюдаются:
- сильная боль в голове;
- головокружение;
- затрудненная речь;
- шаткость в движениях;
- тошнота и рвота;
- онемение рук и ног.
При геморрагическом инсульте отмечаются:
- резкая боль в глазах и часто потеря зрения;
- онемение правой или левой части лица;
- сложность в восприятии речи;
- потеря равновесия;
- покраснение кожи на лице по причине повышения давления в артериях;
- беспорядочное движение зрачков;
- онемение ног и рук с одной стороны тела;
- затрудненность дыхания;
- обвисшая щека.
При микроинсульте характерны общие симптомы, характеризующиеся сильной болью в лобной части головы и в висках, чувством оглушенности, тошнотой, слабостью, обездвиживанием.
При транзиторных ишемических атаках симптомы схожи с симптомами при других видах инсульта и выражаются дополнительно в: головокружении, нечеткости речи, недолгой потере зрения на один глаз, утрате краткосрочной памяти на полчаса или даже час, дезориентации в пространстве.
В клинике диагностика инсульта будет профессиональной и точной. Доктор немедленно измерит давление и направит пациента на МРТ (магнитно-резонансную томографию). Также обязательно у больного возьмут анализ крови на биохимию и свертываемость.
Обследование после травмы головного мозга, при посттравматической энцефалопатии
- МР-томографимя и КТ (копьютерная рентгеновская томография) позволяет увидеть жидкостные полости (в т.ч. признаки повышенного внутричерепного давления), глиальные рубцы мозга (следы травмы) и дефекты костей черепа.
- Офтальмологическое обследование необходимо при диагностике последствий черепно-мозговой травмы, т.к. зачастую при травме страдают зрительные нервы и отслаивается сетчатка. Кроме того, офтальмолог видит при осмотре вены и артерии глазного дна, а они отображают состояние всех мозговых сосудов. По картине глазного дна можно судить об отёке мозга и повышении внутричерепного давления после сотрясения мозга и других черепно-мозговых травм, об эффективности проводимого лечения.
- ЭЭГ (электроэнцефалография) отражает электрические потенциалы коры головного мозга и общее состояние мозговой коры. Электроэнцефалография (ЭЭГ)- самый диагностически верный способ выявления посттравматической эпилепсии.
Виды и техники исполнения
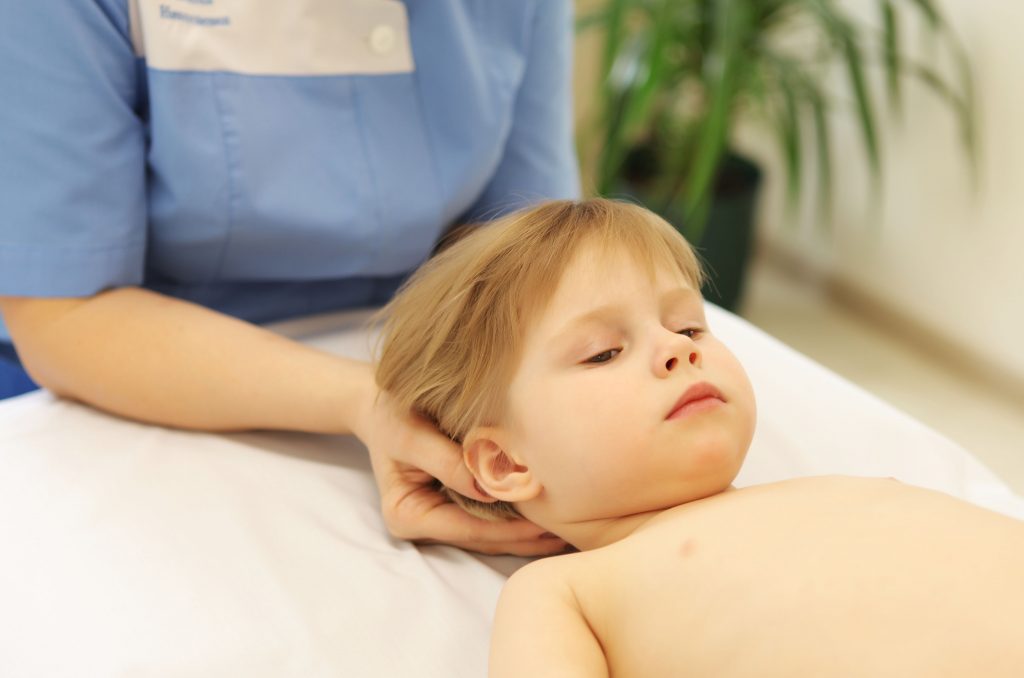
В основе лечения применяются древние восточные техники для лечения с использованием рук: техника для воздействие на мягкие ткани, суставная техника, специфические манипуляции родом из остеопатии, висцеральная терапия и работа с крестцом, черепом и шейным отделом.
Мануальный терапевт при первичном осмотре на основании жалоб больного подбирает подходящую технику мануальной терапии, с помощью которой пациент сможет скорейшим образом устранить и избавиться от болевых ощущений и вернуться к нормальной жизни. Во время данного курса процедур врач использует только воздействие руками.
Мягкая техника направлена на придание эластичности и подвижности, снижение напряжения в мышцах и болевых ощущений с помощью бережных и плавных движений, исключая толчки, сильные нажимы и т.п.
Мобилизационная техника направлена на восстановление кровообращения, подвижности суставов, снижению отечности, снижению боли вследствие расслабления мышц и увеличения подвижности позвонков.
Манипуляционная техника способствует восстановлению подвижности в межпозвонковых суставах, суставах таза и конечностей с помощью безболезненных, толчкообразных движений.
Артро-вертебральная техника позволяет купировать спастику мышц, устранять блоки. Выполнение мануальной терапии нормализует движение нервных импульсов по проводящим нервным путям, приводя в норму процессы возбуждения и торможения.
Висцеральная техника направлена на лечение заболеваний внутренних органов путем изменения их расположения при помощи мануальной терапии.
Возможные осложнения после мануальной терапии
Некоторые осложнения – это последствия непрофессионализма врача. Однако часто дискомфортные ощущения в первые дни после сеансов – это норма. Разберемся подробнее.
Болевой синдром
После сеансов может болеть спина и голова. Это нормально. Спина болит, потому что врач перед этим хорошо проработал связки и мышцы, они меняют свое положение и восстанавливаются. Нужно 2-3 дня, чтобы структуры «встали на место». Лучше на период курса лечения ограничить физическую активность и общую нагрузку на организм. Можно делать ЛФК или ходить на массаж.
Головная боль может возникать, потому что после процедуры идет восстановление сосудов. Когда закончится курс, она больше не будет беспокоить.
Головокружение
Такая реакция возникает у одного пациента на тысячу. Это временное побочное явление, которое связывают с перераспределением крови. Если симптом ярко выражен и мешает нормально жить, нужно обратиться к врачу.
Повышенная температура тела
Это возникает крайне редко. Причина – хронические воспалительные процессы в организме, которые при мануальном воздействии обостряются. Чтобы уточнить природу этого недомогания, лучше обратиться к терапевту.
Другие последствия
Если процедуру делает неквалифицированный врач, то возможны:
- переломы позвоночных отростков;
- переломы ребер;
- излишняя подвижность позвоночника;
- отсутствие улучшений или ухудшение состояния;
- разрывы мышц, позвоночных артерий, связок;
- мигрени;
- боли в пояснице;
- снижение зрения.
Важно! В течение года можно проходить не более 15 сеансов
Патофизиологические изменения и интенсивная терапия при черепно-мозговой травме
- Ауторегуляции мозгового кровотока является одной из важнейших систем сохранения баланса внутримозгового давления. Мелкие сосуды головного мозга реагируют на гидростатическое давление и регулируют свой тонус для поддержания постоянства мозгового кровотока в пределах среднего артериального давления от 60 до 160 мм рт. ст. Как только при тяжелой травме мозга кривая регулирования давления смещается вправо, случайные изменения системного артериального давления могут привести к тяжелым и линейным изменениям мозгового кровотока, которые приводят к патологическим и необратимым состояниям, таким как мозговая гипоперфузия (ишемия мозга) или гиперперфузия (гиперемия мозга).
- Изменения объема мозгового кровотока и системного артериального давление приводят к расширению (вазодилятация) или сужению (вазоконстрикция) сосудов головного мозга. Церебральная вазодилятация (расширение просвета сосудов) может привести к снижению системного артериального давления. Это вызывает увеличение церебрального объема крови и подъем внутричерепного давления. Подобная сосудистая реакция также может быть инициирована гипоксемией, дегидратацией, или гипокапнией (вследствие гипервентиляционной терапии).
- Снижение церебрального перфузионного давления вызывает вазодилятацию (расширение) мозговых сосудов и последующее увеличение объема церебральной крови. Снижение церебрального перфузионного давления часто связано со снижением системного артериального давления. Превысив возможности авторегуляции, гиперперфузия может повысить риск гиперемии мозга. И наоборот, при падении системного артериального давления ниже границы возможностей по его коррекции организмом, возможно снижение церебрального перфузионного давления и возникновение ишемии головного мозга.
- Избыточная гипервентиляция вызывает сужение сосудов (вазоконстрикцию) и снижение мозгового кровотока, что приводит к ишемии головного мозга. В результате цереброваскулярной чувствительности к уровню CO2 в крови, дилатации (расширение) кровеносных сосудов мозга, вызванная повышением парциального давления углекислого газа (PaCO2), может повышать внутричерепное давление и способствуют увеличению объема крови в головном мозге (отёк мозга). Если это происходит, то исход для пациентов с тяжелой черепно-мозговой травмой может быть плохим. С другой стороны, когда парциальное давление углекислого газа (PaCO2) в крови падает, сосуды головного мозга сжимаются (вазоконстрикция), что приводит к уменьшению объема крови и, в конечном счете, к снижению внутричерепного давления.
- Увеличение эндогенных катехоламинов (индуцированный симпатической системой выброс катехоламинов) вызывает сужение (вазоконстрикцию) периферических сосудов, что повышает системное артериальное давление (нейрогенная гипертония) после черепно-мозговой травмы. Как результат, системное артериальное давление будет сохраняется, даже несмотря на наличие гиповолемии. Маннит, как осмотический диуретик, исторически применялся у пациентов с повышенным внутричерепным давлением. При использовании не по назначению, однако, маннит вызывает чрезмерное внутрисосудистое обезвоживание (дегидратацию). В результате обезвоживания и нарушения гемодинамики формируется неустойчивое состояние мозгового кровотока с эпизодами внезапной гипотензии. Для предотвращения внезапных катастрофических падений артериального давления (гипотензии) после черепно-мозговой травмы (ЧМТ), следует избегать рутинного применения маннита и внутрисосудистого обезвоживания (дегидратации).
- Гипергликемия также часто развивается после тяжелого повреждения головного мозга или похожего стрессового для организма события. Высокий уровень глюкозы в крови после черепно-мозговой травмы (ЧМТ), по-видимому, связан с более высокой степенью тяжести травмы мозга и неблагоприятным неврологическим исходом для пациента. До сих пор мало известно о роли глюкозы в крови в формировании вторичных механизмов повреждения нейронов после травмы мозга. Лучшее время для начала применения глюкозо-содержащих жидкостей для поддержания питания тоже под вопросом, так как острая гипергликемия (повышенный уровень глюкозы в крови) может изменить неврологический исход для пациента. Остается выяснить, способна ли лишь одна гипергликемия вызвать воспаление тканей головного мозга при острых критических состояниях с участием накопления нейтрофилов.