Алкогольный цирроз печени – хроническое поражение клеток-гепатоцитов в связи с токсическим свойством спирта. Болезнь вызывает гибель функционирующей ткани органа и ее замещение на фиброзные рубцы. Признаки цирроза печени у алкоголиков возникают в связи с нарушением детоксикационной функции, формированием печеночной недостаточности, гипертензией в портальной венозной системе, гепаторенальным синдромом (подключения поражения почек).
Половина всех случаев цирроза печени подтверждается алкогольным генезом заболевания. Большая часть пациентов – мужчины 40–60 лет. Распространенность на 100 тыс. населения составляет от 7 до 15 случаев. Смертность остается высокой.
Заболеваемость в разных странах
Частота распространения алкогольного цирроза печени не имеет национальных особенностей, но зависит от культуры употребления спиртных напитков. Страны мира делятся на уровни потребления на душу населения:
- минимальным считается до 5 л в год — такая ситуация сложилась в Юго-Восточной Азии, Индии, Китае, Саудовской Аравии, Турции, из европейских стран самая «непьющая» – Норвегия, здесь распространенность цирроза печени алкогольной этиологии очень мала;
- низкий уровень составляет 10 л в год – характерен для Канады, Стран Южной Америки, Швеции, Финляндии, Японии, Италии, Австралии, США, соответственно у них заболеваемость циррозом на нижнем уровне;
- высоким уровнем употребления (15 л/год) отличаются Молдова, Дания, Франция, Португалия, Гренландия, здесь распространенность относится к средним цифрам;
- самый высокий уровень потребления алкоголя (19 л/год и более) на человека держится в России, Белоруссии, Украине, эти страны имеют максимально высокую распространенность цирроза печени.
Причины
Основной причиной развития алкогольного цирроза печени является длительный «стаж» потребления спиртосодержащих напитков, до 10–15 лет. Имеет значение не вид напитков, а дозировка в перерасчете на чистый спирт и регулярность приема. Для мужчин она составляет 40–60 г/день, для женщин достаточно 20 г.
Запойное пьянство приводит постепенно к разрушению гепатоцитов печени. Сначала развивается жировая дистрофия, затем алкогольный гепатит, как крайний вариант — некроз клеток и цирроз. При некрозе более 50–70% клеток печени с заменой на соединительную ткань формируется печеночная недостаточность необратимого характера.
Все болезни печени, возникшие от приема алкоголя согласно международной классификации объединены в одну группу – в которой цирроз представлен как конечная стадия и кодируется К70.3. 
Обменные процессы этанола в печени
Биохимики выделяют 3 этапа взаимодействия клеток гепатоцитов и спирта (этанола). Они определяются вовлечением в процесс определенных ферментов печени. Установлено решающее значение генов в образовании и активации белков-ферментов, участвующих в метаболизме спирта.
- I этап — действие алкогольдегидрогеназы начинается с желудочного сока. Здесь трансформируется в ацетальдегид до 25% этанола. У женщин наблюдается низкая активность этого фермента в связи с недостатком выработки в желудке, поэтому они более чувствительны даже к небольшим дозам алкоголя.
- II этап — этанол поступает с кровотоком в печень и здесь встречается с печеночной алкогольдегидрогеназой, активируемой коферментом никотинамиддинуклеотидом (NAD+), в результате реакции образуется ацетальдегид и восстановившийся кофермент. Работа алкогольдегидрогеназы контролируется тремя генами, их активность приводит к большему или меньшему образованию ацетальдегида. Выявлены наиболее усиленные процессы в печени у лиц монголоидной расы. Эти люди более чувствительны к алкоголю.
- III этап — заключается в трансформации ацетальдегида в уксусную кислоту под воздействием микросомальной окислительной системы цитоплазмы клеток и фермента каталазы. Микросомы — это комплексы окислительных ферментов, не требующие участия и энергии АТФ. Они по массе составляют до 20% клеток.
Механизм развития
В патогенетических изменениях печени имеет значение соотношение коферментов. Они вызывают повышенный синтез триглицеридов снижающих распад жирных кислот.

Нарушение продукции коферментов приводит к отложению жировых включений в гепатоцитах (жировой дистрофии печени), затем к циррозу
Токсичность ацетальдегида заключается в нарушении функции мембран гепатоцитов. Образуется комплекс с белком тубулином (алкогольный гиалин), который разрушает структуру гепатоцитов, прекращает внутриклеточный транспорт белков и молекул воды. Изменяется баланс биохимических реакций, обеспечивающих функционирование клетки.
Усиление продукции цитокинов способствует трансформации в фибробласты и дальнейшему синтезу в печени коллагена. Этому процессу помогает повышенная выработка ангиотензиногена II. Большое значение имеют иммунные нарушения. Резкий рост сывороточных иммуноглобулинов вызывает образование антител к ядрам клеток печени, алкогольному гиалину и отложение их в печеночных структурах. Вырабатываемые ими противовоспалительные цитокины приводят к нарушениям в других органах.
Стоит отметить, что у больных выявляют лишний рост бактерий в тонком кишечнике. Они синтезируют внутренний особый токсин, который также усиливает в печени процесс фиброзирования.
Симптомы алкогольного цирроза печени
Все проявления алкогольного цирроза можно разделить на общие и специфичные для заболевания печени. Начало заболевания заметить сложно. Чаще всего оно длительно не имеет выраженной симптоматики. Первым признаком может стать выявление на приеме у врача увеличенной печени, плотного края и бугристой поверхности.
Общими (неспецифическими) проявлениями считаются:
- неожиданное небольшое повышение температуры;
- жалобы на слабость, повышенную усталость от работы;
- отсутствие аппетита;
- раздражительность;
- плохой сон;
- умеренные проблемы с памятью;
- невозможность длительно сохранять внимание в разговоре;
- летучие боли в суставах;
- депрессия.
У 75% пациентов клиническую картину называют «малыми печеночными знаками». К ним относятся:
- телеангиэктазии (сосудистые «звездочки») на коже;
- покраснение ладоней (пальмарная эритема).
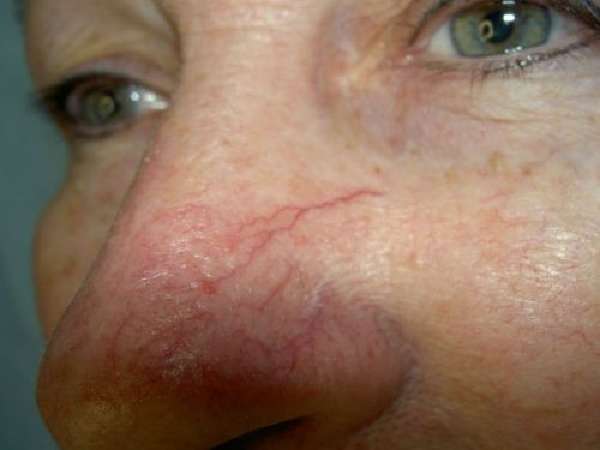
Телеангиэктазы на коже — причина постоянно красного носа у алкоголиков
Специфическими симптомами нарастания печеночно-клеточной недостаточности являются:
- метеоризм;
- тошнота;
- тупые боли и постоянная тяжесть в правом подреберье;
- приступы рвоты;
- желтуха кожи, склер, слизистых;
- увеличение печени с последующим уменьшением;
- повышенное жироотложение на бедрах и внизу живота;
- формирование «барабанных палочек» на пальцах рук;
- темная моча;
- обесцвеченные каловые массы.
К признакам печеночной энцефалопатии относятся:
- нарушение ориентации во времени и месте;
- потеря чувства самокритичности;
- чередование возбуждения и сонливости;
- в последней стадии – полное слабоумие.
Симптомами цирроза печени у мужчин могут быть:
- атрофия яичек;
- отсутствие полового влечения (либидо);
- редкий рост волос под мышками и на лобке;
- увеличение молочных желез (гинекомастия).
Признаки портальной гипертензии развиваются при нарушении венозного оттока из системы сосудов воротной вены, сеть которых распространяется на кишечник, часть желудка и пищевода, поджелудочную железу. К ним относятся:
- асцит (увеличение живота) из-за накопления жидкости в брюшной полости;
- «голова медузы» – расходящаяся картина расширенных подкожных вен вокруг пупка;
- рвота с примесью темной крови, называемой «кофейной гущей» при кровотечении из вен желудка;
- черный жидкий стул – если кровотечение локализуется в кишечнике;
- свежая кровь поверх каловых масс при кровотечении из геморроидальных вен;
- увеличенная селезенка.
Признаки полинейропатии появляются в связи с общей интоксикацией организма:
- в руках и ногах нарушается болевая и тактильная чувствительность, пациент не чувствует разницы между горячими и холодными предметами;
- уменьшается сила в мышцах конечностей, сокращается объем движений;
- наступает атрофия мышц;
- падает зрение и слух.
Со стороны сердечно-сосудистой системы присоединяются признаки недостаточности кровообращения:
- на нижних конечностях появляются отеки;
- пациента беспокоит одышка даже при небольшой нагрузке;
- артериальное давление понижается;
- увеличивается частота сердечных сокращений (тахикардия);
- возможны приступы мерцательной аритмии, частые экстрасистолы;
- временами беспокоят колющие боли в области сердца.
Стадии болезни
К алкогольному циррозу применяется классификация по степени поражения печени и устанавливаются следующие стадии заболевания:
- Компенсации – симптомы не проявляются, печень справляется со своими функциями, подтверждается только при биопсии.
- Субкомпенсации — начальные явления недостаточности печени, при лабораторных исследованиях выявляют нарушение печеночных проб.
- Декомпенсации – наступает полное нарушение работы с поражением других органов.
Как подтвердить диагноз?
В диагностике самое сложное – исключить неалкогольный цирроз печени. За алкогольную этиологию говорят сведения из анамнеза (истории заболевания) о длительном алкоголизме и отрицательные реакции на вирусы.
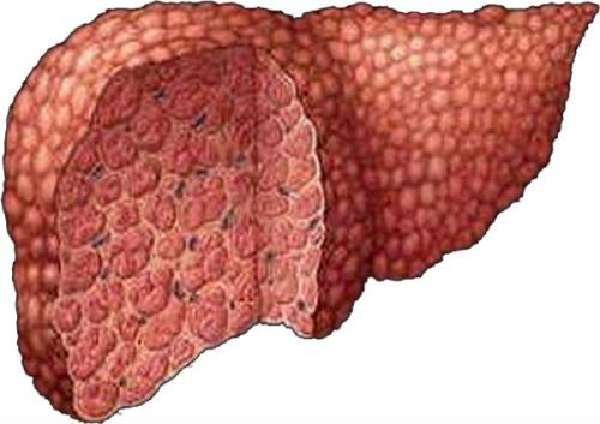
С помощью УЗИ удается зафиксировать переход цирроза из микронодулярного (узлы до 3 мм) в макронодулярный с наличием жировых отложений в печени
В лабораторных анализах находят патологические изменения. В клиническом анализе крови:
- низкое количество эритроцитов, тромбоцитов и гемоглобина;
- значительное ускорение СОЭ;
- отсутствие лейкоцитоза, но рост удельного веса ретикулоцитов в формуле.
В анализе мочи:
- снижение удельного веса;
- изменение реакции на нейтральную или щелочную;
- протеинурия;
- повышенное количество лейкоцитов, эритроцитов и эпителиальных клеток.
Большое значение имеют биохимические тесты крови. В них отмечается:
- падение общего белка, в том числе альбуминовой фракции;
- гипогликемия;
- рост креатинина, мочевины.
Электролитные нарушения обнаруживают у всех пациентов:
- гипокалиемию;
- гипонатриемию;
- сдвиг кислотно-щелочного баланса в сторону алкалоза у 33% больных.
Специфическими печеночными пробами, указывающими на нарушенную функцию гепатоцитов, считаются:
- увеличение общего билирубина за счет «прямого» в 4 и более раз;
- значительный рост ферментов аланинаминотрансферазы, аспартатаминотрансферазы, щелочной фосфатазы, лактатдегидрогеназы;
- рост биохимической тимоловой пробы.
В коагулограмме замечают снижение протромбинового индекса, уменьшение содержания фибриногена.
В результате инструментального исследования обнаруживают:
- на УЗИ печени – изменение строения паренхимы, размеров органа, участки склероза, наличие мелких узелков;
- при компьютерной и магниторезонансной томографии, кроме нарушенной структуры, жировые включения.
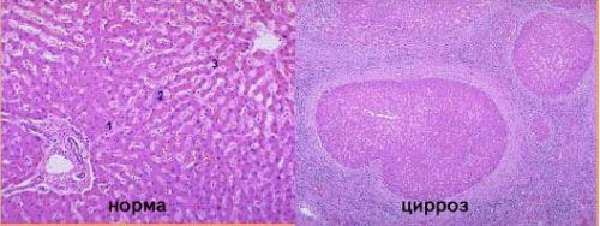
Биопсия части печеночной ткани помогает убедиться в окончательной причине нарушений
Для выявления портальной гипертензии пользуются дополнительными методами:
- фиброгастродуоденоскопия – позволяет визуально обнаружить расширение вен желудка и пищевода, диагностировать степень застоя и наличие кровотечения;
- ректороманоскопия – метод осмотра прямой и части толстой кишки, при котором врач оценивает состояние вен.
Лечение
Лечение алкогольного цирроза печени невозможно без отказа пациентов от любых видов алкоголя, коррекции питания и соблюдения строгой диеты. Возврат к пьянству может вызвать значительное прогрессирование, дополнительно воспаление (гепатит) на фоне уже имеющегося цирроза. Об этом врач предупреждает каждого больного прежде, чем лечить заболевание.
Диета не является средством излечения, но она может затормозить негативное влияние общего нарушения пищеварения.
Пациенту категорически противопоказаны:
- жирные мясные продукты в жареном, копченом и консервированном виде;
- острые приправы, соусы, соленья;
- грибы любого приготовления;
- использование бобовых культур;
- кофе, крепкий чай, какао;
- конфеты и шоколад;
- сдобная выпечка;
- магазинные соки с консервантами;
- газированные напитки.
Разрешены:
- супы из нежирного мяса курицы, овощей, молочные;
- каши на воде или разбавленном молоке, особенно овсянка, гречневая, рисовая, манная;
- отварное мясо, рыба, их можно тушить или запекать, но нельзя жарить;
- обезжиренные творог и кефир;
- тосты из белого хлеба;
- яичный белок;
- фруктовые и ягодные компоты, морсы, отвар шиповника.
Стандарт питания определяется столом №5 по Певзнеру.
Лечение медикаментами
Применение лекарственных препаратов в лечении алкогольного цирроза не должно сопровождаться дополнительной нагрузкой на печень. Для снятия интоксикации назначают:
- внутривенное капельное введение жидкости (глюкоза, раствор Рингера), Реосорбилакта;
- внутрь – энтеросорбенты (Энтеросгель или Полисорб).

Полисорб выводит внутренние токсины из кишечника
С целью подавления распада гепатоцитов и иммунных механизмов применяют глюкокортикостероиды (Дексаметазон, Метилпреднизон) в зависимости от состояния пациента внутрь или внутривенно. Препараты из группы гепатопротекторов (Урсосан, Эссенциале, Урсофальк) показаны для защиты и восстановления части клеточного состава, которая еще не подверглась фиброзу.
Ферменты поджелудочной железы (Креон, Панзинорм) способствуют поддержке пищеварительного процесса. Чтобы снизить давление в портальной вене, используют Анаприлин, Нитросорбид. При значительных отеках и асците пациент нуждается в мочегонных средствах. Используют Фуросемид, Верошпирон, Трифас по индивидуальной схеме.
С целью замещения назначают:
- витамины группы В;
- Стимол;
- капельно внутривенно вводят раствор Альбумина, эритроцитарную и тромбоцитарную массу.
Определить длительность курса лечение и конкретные показания может только лечащий врач.
Применение хирургических методов
Хирургическое лечение заключается в борьбе с осложнениями:
- При пищеводных кровотечениях вводится резиновая трубка с раздуваемой манжеткой (зонд Блэкмора). Она накачивается воздухом, в результате вены прижимаются к стенкам. Через полую середину пациента можно кормить.
- Для снижения напряженности асцита жидкость выводят способом парацентеза (проколом брюшной стенки).
- Если имеется кровотечение из геморроидальных вен, выполняется ушивание врачом-проктологом.
Способы лечения не позволяют полностью излечить пациента, но продлевают и улучшают качество жизни. Единственная возможность избавиться от цирроза – трансплантация печени, но при алкогольном виде, ее не проводят.
Прогноз
Гепатологи и гастроэнтерологи считают, что прогноз при алкогольном виде цирроза печени более благоприятен, чем при других, в случае выявления в первых двух стадиях и при полном отказе от алкоголя.

Существенное улучшение метаболических процессов в печени наблюдается от прекращения поступления этанола в организм
При компенсированном состоянии пациент на фоне правильной диеты и лечения живет не меньше семи лет. Но, если патология выявлена в стадии декомпенсации, трехлетний барьер выживания проходят только от 11 до 41% пациентов. Присоединение энцефалопатии сокращает срок жизни человека до года.
Алкогольный цирроз печени – болезнь, которую «держит в руках» сам заболевший. Склонность к алкоголизму и ненормальному питанию — проблемы, вполне решаемые в обществе. Врачи очень сожалеют, когда понимать это больной начинает с большим опозданием.