Виды аппликационной анестезии
На сегодняшний день стоматологии предлагают несколько видов процедуры:
| Название | Суть метода |
| Прижигание | Использование карболовой кислоты, нитрата серебра или жидкого азота. Средство наносится ватной палочкой или тампоном, и оставляется на несколько секунд. Минус – риск серьезного ожога пульпы или слизистой, если препарат передержать лишнюю долю секунды. |
| Обезвоживание | Тампон пропитывается гидрокарбонатами калия, натрия или магния. За счет химического уменьшения жидкости в слизистой оболочке, десна теряет чувствительность. Не подходит для обработки твердых тканей дентина. |
| Физиологическая анестезия | Препарат в форме густой пастообразной массы, основные действующие вещества – сульфиды, глицерофосфаты и стронций. За счет консистенции достигается больший эффект и повышается длительность «замораживания». |
| Полное местное обезболивание | Используются те же самые составы, которые вводятся инъекционно – лидокаин, бензокаин, ультракаин. Сложность заключается в правильном подборе дозировки и способе аппликации – через компресс или спрей. |
Проведение внутривенной анестезии
При тотальной внутривенной анестезии препараты вводятся капельно в вену. Чаще всего для обезболивания применяются два типа лекарственных веществ: анальгетики и гипнотики.
Вначале вводится небольшая нагрузочная доза, а после того, как больной засыпает, осуществляется поддерживающее инфузионное введение препаратов. Как правило, скорость введения одного из компонентов остается неизменной, а другого — варьируется. Это дает возможность намного шире и эффективнее применять внутривенный наркоз.
Для обезболивания при проведении недлительных операций и болезненных процедур препараты вводятся в вену однократно. Такая методика называется моноанестезией.
После введения препарата врач постоянно контролирует все, что происходит с пациентом. Современная аппаратура, отслеживает параметры состояния организма: сердцебиение, давление, температуру, сатурацию (кислородное насыщение) мозга и т.д. Специальные датчики сообщат о любых изменениях, и анестезиолог немедленно примет меры.
Физиология эпидуральной анестезии
ЭП заполнено рыхлой соединительной тканью, которая окружает эпидуральные вены и корешки спинномозговых нервов. При введении раствора местного анестетика в ЭП имеет место диффузия через муфты твердой мозговой оболочки спинномозговых нервов в цереброспинальную жидкость.
При ЭА возможны варианты от анальгезии со слабой двигательной блокадой до глубокой анестезии с полной двигательной блокадой. Необходимая интенсивность анестезии достигается подбором концентрации и дозы анестетика.
Нервный корешок составляют волокна различных типов, поэтому начало действия анестезии не будет одномоментным. Существует 3 типа волокон: А (α, β, γ, δ), В и С.
Первыми блокируются волокна типа В и С (т.к. они более тонкие), а затем А. При этом миелинизированные волокна блокируются раньше, чем немиелинизированные.
Поскольку имеет место диффузия и разведение местного анестетика, то полная блокада наиболее резистентных волокон может и не наступить.
В результате граница симпатической блокады (о которой судят по температурной чувствительности) может проходить на 2 сегмента выше, чем граница сенсорной блокады (болевая и тактильная чувствительность), которая, в свою очередь, на 2 сегмента выше границы двигательной блокады.
| Тип волокна | Функция | Диаметр, мкм | Миелинизация | Чувствительность к блокаде |
| Аα | Проприоцептивная чувствительность, двигательная активность | 12-20 | полная | + |
| Аβ | Тактильная чувствительность | 5-12 | полная | ++ |
| Аγ | Контрактильная чувствительность | 3-6 | полная | ++ |
| Аδ | Температурная чувствительность, быстрое проведение боли | 2-5 | полная | +++ |
| В | Симпатические преганглионарные волокна | 1-3 | слабая | ++++ |
| С | Симпатические постганглионарные волокна, медленное проведение боли | 0,3-1,3 | нет | ++++ |
Возможные побочные эффекты спинального наркоза
В первую очередь необходимо отметить, что количество побочных действий при данном виде наркоза намного меньше, нежели после общей анестезии. Поэтому риск осложнений сводится к минимальному количеству и встречается крайне редко.
Не стоит забывать и о том, что все манипуляции в анестезиологии, вплоть до установки обычной капельницы, несут в себе определенный риск. Однако, строго придерживаясь всех назначений врача, человеку в большинстве случаев удается избежать негативных последствий.
К возможным осложнениям после анестезии можно отнести:
- головную боль. Данное негативное последствие чаще всего появляется вследствие того, что после анестезии человек начинает активно двигаться. Статистика приводит данные в 1% от общего количества осложнений. Такой болевой синдром проходит сам через пару дней. Однако в этот период не лишним будет измерить АД и действовать, опираясь на показатели тонометра. Главное правило в данном случае – это соблюдение постельного режима в послеоперационный период;
- понижение АД. Данный негативный фактор вызван введением анестетика. Как правило, продолжается совсем недолго. Для нормализации давления вводят специальные внутривенные растворы и рекомендуют пить больше жидкости. Такое состояние встречается у 1% пациентов;
- боль в зоне прокола анестезии. Дискомфортное состояние проходит в течение суток и не требует дополнительного лечения. Если пациент не может вытерпеть болевые ощущения, то можно принять таблетку «Парацетамола» или «Диклофенака»;
- задержка процесса мочеиспускания. Частое явление, не требующее терапии и обычно проходящее на второй день после операции;
- неврологические осложнения. Крайне редкое явление, характеризующееся потерей чувствительности, мышечной слабостью и покалываниями в нижней части тела продолжительностью до двух суток. Если такая проблема не покидает более трех дней, стоит обратиться за консультацией к врачу.
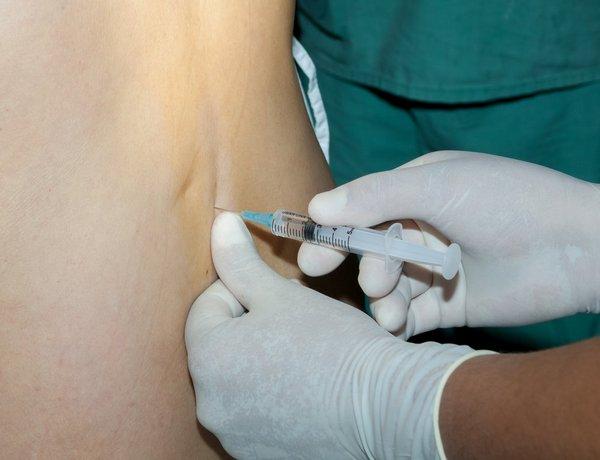
Всегда есть определенный риск появления осложнений после спинальной анестезии, однако, к счастью, он крайне мал
Подготовка к внутривенной анестезии
Перед проведением наркоза больного консультирует и осматривает анестезиолог. Врач подбирает оптимальную дозу обезболивающих препаратов и определяется с методом анестезии.
В тот день, когда будет даваться наркоз, с утра нельзя принимать пищу. Назначаются очистительные клизмы. Для предотвращения осложнений, связанных с задержкой дыхания, из полости рта удаляют съемные протезы.
Перед внутривенной анестезией проводится дополнительная медикаментозная подготовка, называемая премедикацией. Благодаря приему специальных препаратов:
- уходят страх и нервозность, способные повлиять на самочувствие перед операцией;
- улучшается действие анестетиков, обеспечивается легкое вхождение в сон;
- исключается выделение избыточного количества слюны.
Схема подготовки может включать несколько видов препаратов, например, врач может назначить:
- вечером накануне операции: снотворные лекарства внутримышечно или в таблетках;
- за 2-3 часа до оперативного вмешательства — диазепам и дроперидол;
- за 30-40 минут до наркоза — промедол, сульфат атропина, димедрол.
При экстренных вмешательствах премедикацию проводят сразу на операционном столе. Внутривенно вводятся М-холинолитики, анальгетики и антигистаминные препараты. Их дозировка зависит от веса человека.
Что такое каудальная анестезия?
Каудальная анестезияПоказания к проведению каудальной анестезии
- операции в области промежности, на прямой кишке и анусе;
- анестезия в акушерстве;
- пластические операции в гинекологии;
- эпидуральная анестезия в педиатрии: каудальная анестезия лучше всего подходит для детей;
- ишиалгии – пояснично-крестцовый радикулит;
- хирургические вмешательства на органах живота и малого таза, расположенных ниже уровня пупка.
Преимущества и недостатки каудальной анестезии
| Преимущества | Недостатки |
|
|
Фармакологические средства для обезболивания при родах
В том случае, если врач сочтет, что вы излишне утомлены, ваши нервы находятся на пределе, а выносить боль становится для вас невозможным, а все вышеперечисленные методы вам не помогли, он может назначить вам одно из тех лекарств, которые применяются в акушерской практике.
В современной медицине для этих целей используется несколько групп фармакологических препаратов, в зависимости от того, какие виды обезболивания при родах применяются:
Главной задачей транквилизаторов является успокаивающее действие на нервную систему рожающей женщины. Они устраняют панику, чувство тревогу, притупляют обостренное восприятие болевых ощущений. Женщина даже может поспать в перерывах между схватками, что позволит набраться ей сил перед самым ответственным и энергоёмким этапом родов – перед потугами. Это и есть так называемый акушерский сон.
Релаксанты оказывают несколько иное воздействие на организм рожающей женщины. Они вызывают сильнейшее и стойкое расслабление всех мышц, что позволяет шейке матки раскрываться более эффективно и быстро.
Данные фармакологические препараты оказывают на организм женщины глубокое комплексное воздействие: расслабление мышц, подавление чувствительности болевых рецепторов, угнетение сознания. Используются эти препараты для введения женщину в наркоз в том случае, если в ходе родового процесса что-то пойдет не так.
Используются в крайнем случае, так как оказывают сильнейшее воздействие не только на организм матери, но и на плод.
Недостатки и осложнения внутривенного наркоза
Внутривенный метод анестезии имеет определенные ограничения:
- не может применяться в виде самостоятельного обезболивания при длительных и обширных хирургических вмешательствах. В этих случаях его сочетают с масочным или эндотрахеальным наркозом;
- внутривенный наркоз должен выполнять только опытный специалист: передозировка препарата приводит к угнетению работы нервной и дыхательной систем.
Осложнения при внутривенном обезболивании достаточно редки. Чаще всего наблюдаются непереносимость препаратов и удлинение посленаркозного сна, вызванное неправильной дозировкой.
Аппликационная анестезия в детской стоматологии
Ребенок часто боится уколов, поэтому такой метод обезболивания хорошо зарекомендовал себя при работе с маленькими пациентами
Независимо от диагноза, перед детским врачом состоит непростая задача, и требуется уделять внимание большому количеству нюансов:
Большая часть современных препаратов имеет строгие возрастные ограничения – их вообще не рекомендуется применять в возрасте до 4 лет.
Нужно точно рассчитать дозировку и время воздействия состава со слизистой оболочкой.
Не все дети могут спокойно сидеть в кресле стоматолога – одно неосторожное движение ватным тампоном приведет к сильнейшему ожогу.
Аллергия у ребенка проявляется не так, как у взрослого пациента.
Применять аппликационную анестезию можно при следующих ситуациях:
- Удаление молочных зубов с рассосавшимися корнями.
- Необходимость «заморозить» место будущего укола.
Препараты для аппликаций, рекомендованные детскими врачами:
Топикал-Гель – состав на основе 20% бензокаина, поставляется в клиники с фруктовым вкусом, чтобы сгладить у пациента ощущение лекарства во рту.
Топикал-Гель
Лидоксор – используется при удалении молочных зубов и хирургическом вскрытии флюса. Существенный минус – основное действующее вещество лидокаин, что крайне не рекомендуется для частого применения у детей до 10 лет.
Лидоксор
X’Ogel – специально разработанное средство на водной основе. 5% лидокаин сочетают с добавлением цетримида, что дает хороший антисептический и высушивающий эффект без спиртосодержащих добавок. Рекомендован для подростков старше 12 лет.
Комбинированные методики обезболивания также активно используются в детской стоматологии, но уже с применением специфических инструментов:
Инъекторы без игл – «ручка» с крохотным отверстием диаметром 0.1 мм, через которое препарат подается под высоким давлением. За счет импульсной подачи ребенок даже не успеет почувствовать прокола, а действие анестетика начнется в считанные секунды.
Инъектор без игл
Карпульные шприцы – несмотря на «угрожающий» вид и большие габариты, в металлический поршень погружается сверхтонкая игла и заранее рассчитанная доза препарата в капсуле. Укол таким шприцом практически не ощущается, если область предварительно «заморожена» аппликацией.
Карпульный шприц
Компьютерный шприц – инновационная технология, при которой инъекция и дозировка контролируется электронным датчиком. Обезболивание при этом максимально точное, у ребенка нет онемения губ и других осложнений.
Компьютерный шприц
Преимущества эпидуральной анестезии при родах (кесаревом сечении)
- Роженица находится в сознании, для того чтобы получить удовольствие, при первом крике её малыша;
- Обеспечивает относительную стабильность сердечно — сосудистой системы, в отличие от общего наркоза, при котором во время введение в анестезию или при низкой дозе анестетика давление и пульс повышаются;
- Можно использовать в некоторых случаях при полном желудке, общий наркоз при полном желудке не используется, так как может быть заброс желудочного содержимого в дыхательную систему;
- Не раздражает дыхательные пути (при общем они раздражаются интубационной трубкой);
- Используемые препараты не оказывают токсического влияния на плод, так как не попадает анестетик в кровь;
- Не развивает гипоксию (недостаток кислорода) роженицы, в том числе и плода, в отличие общего наркоза, при котором может развиться гипоксия, в результате многократного интубирования, неправильная настройка аппарата для искусственной вентиляции лёгких;
- Длительная анестезия: сначала эпидуральную анестезию можно применять для ослабления боли при родах, в случае осложнённых родов, при увеличении дозы анестетика, можно провести и кесарево сечение;
- В хирургии эпидуральную анестезию, используют против послеоперационной боли (с помощью введения анестетика, в эпидуральное пространство через катетер).
Противопоказания к применению спинальной анестезии
Полным противопоказанием для спинального наркоза являются:
- непосредственный отказ человека от проведения процедуры;
- проблемы со свертываемостью крови – чтобы исключить объемную кровопотерю;
- инфекция или воспаление в месте будущей инъекции наркоза;
- критические состояния пациента в виде шока, большой кровопотери, сепсиса, дисфункции легких и сердца;
- аллергия на все виды анестетиков, используемых при пункции;
- менингит и другие инфекционные болезни нервов;
- гипертония;
- герпес;
- аритмия.
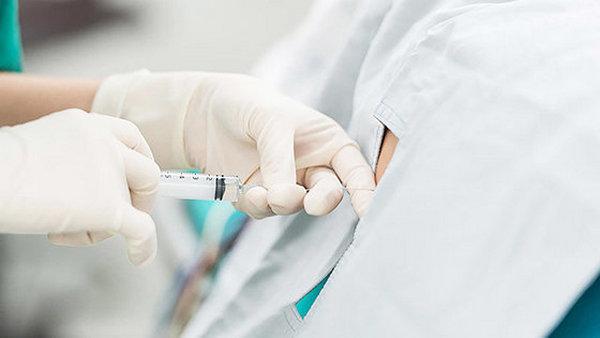
При наличии абсолютных противопоказаний к спинальной анестезии врачам придется использовать иной метод обезболивания
К относительным противопоказаниям, когда польза значительно превышает вред, наносимый пациенту спинальной анестезией, относятся:
- изменение структуры позвоночника, как врожденное, так и приобретенное вследствие травм;
- пациенту был заранее дан прогноз на обильную кровопотерю во время хирургической операции;
- жар, связанный с инфекционными заболеваниями;
- рассеянный склероз, эпилепсия и другие болезни нервной системы;
- психические отклонения (когда есть вероятность, что пациент не сможет лежать неподвижно во время операции);
- применение аспирина незадолго до назначения спинального наркоза по причине повышения риска кровопотери ввиду свойств данного препарата;
- вероятность увеличения времени оперативного вмешательства;
- детский возраст.
Этапы проведения эпидуральной анестезии
- Подготовка пациентки (роженицы): психологическая подготовка, предупредить, чтобы в день операции, пациентка ничего не кушала и не пила (при плановой операции), дать выпить успокоительные, выявить на какие препараты у неё аллергия;
- Обследовать пациентку:
- измерение температуры тела, давление, пульс;
- сделать общий анализ крови (эритроциты, гемоглобин, лейкоциты, тромбоциты), группа крови и резус фактор, коагулограмма (фибриноген, протромбин);
- Проведение эпидуральной анестезии:
Подготовка пациентки: пункция периферической вены с введением катетера, подключить к системе для инфузии, поставить манжетку для измерения давления, пульсоксиметр, маску с кислородом;
- Подготовка нужного инструментария: тампоны со спиртом, анестетик (чаще используют Лидокаин), физиологический раствор, специальная игла с проводником для пункции, шприц (на 5 мл), катетер (при необходимости), лейкопластырь;
- правильная позиция пациента: сидя или лёжа на боку с максимальным наклоном головы);
- Определение нужного уровня позвоночного столба, где будет, производится эпидуральная анестезия;
- Обработка (дезинфекция) участка кожи, на уровне которого будет производиться эпидуральная анестезия;
- Пункция эпидурального пространства с введением препарата Лидокаина;
- Контроль гемодинамики (давление, пульс) и дыхательной системы.
Используемые препараты
Современная стоматология предлагает широкий выбор марок препаратов и активно действующих веществ, которые рекомендуются для обезболивающих аппликаций:
Лидокаин – поставляется, как в жидком виде в ампулах, так и в качестве основного состава мазей, спреев и гелей. Он надежен в плане быстрого эффекта, но длительность «заморозки» редко превышает 25-30 минут. Категорически противопоказан при беременности, кормлении грудью и в возрасте до 10 лет.
Лидокаин
Десенсетин – гель на основе 15% гидрохлорида лидокаина, начинает действовать через 10 секунд после нанесения. Хорошо зарекомендовал себя при удалении зубного камня и лечении области пародонта. При случайном попадании на язык не вызывает жжения, есть ароматические добавки, притупляющие вкусовые рецепторы.
Десенсетин
- Бумекаин – выпускается в виде мази или ампул для приготовления суспензии. Один из немногих препаратов, который разрешен для использования у пациентов, недавно переживших инфаркт миокарда. Состав действует максимально мягко, но при этом с хорошей продолжительностью – нервные окончания «глушатся» на 40-45 минут.
- Тетракаин – по силе воздействия на обработанную область состав аналогичен Бумекаину, но отличается высокой токсичностью. Не рекомендуется людям со слабым иммунитетом и пациентам до 18 лет. При передозировке приводит к формированию грубых келоидных рубцов на внутренней поверхности щек и на деснах.
Тетракаин
Дисилан – относительно недорогой, но эффективный анестетик в форме спрея. Основа – 30% маслянистый раствор бензокаина, действует в течение 45 секунд, после чего участок замораживается на 15-20 минут, в зависимости от чувствительности. У него минимум побочных проявлений, чем активно пользуются детские стоматологи.
Дисилан
Диплен ЛХ – самоклеящиеся двухслойные полоски, образующие легко удаляемую пленку. Первый слой – хлоргексидин, за счет которого обезвоживается участок десны, анестетиком выступает гель с лидокаином. Полоски подходят для комбинированных методов обезболивания – через них можно вводить иглу для последующей инъекции
Диплен ЛХ
Особенности внутривенного наркоза: параметры выбора
Каждый вид анестезии имеет свои характеристики, которые в одних условиях могут быть преимуществами, в других — недостатками.
Если мы говорим о внутривенной анестезии, ее, в отличие от масочной и эндотрахеальной (подача газа через трубку напрямую в легкие) анестезии, можно делать пациентам, страдающим заболеваниями дыхательных путей. Препараты, вводимые внутривенно, не вызывают посленаркозного раздражения трахеи. Кроме этого, при ряде операций не допускается, чтобы внутри тела пациента имелись заполненные воздухом пространства — здесь опять подходит внутривенный наркоз.
В то же время такой тип анестезии не подходит для сложных операций, так как он не дает длительного сна, а передозировка вызывает серьезные проблемы со здоровьем. Поэтому его рекомендуют для обезболивания при несложных хирургических вмешательствах и болезненных диагностических процедурах.
При грамотном расчете дозы гарантировано:
- легкое и быстрое наступление наркоза;
- отсутствие периода возбуждения — состояния, которого так боятся некоторые пациенты, при котором возможна бесконтрольная речь;
- легкий выход из наркоза.
За счет ограничения действия препаратов по времени происходит минимальное угнетение работы сердца, с чем и связан минимальный набор противопоказаний.
Чем опасна эпидуральная анестезия во время родов?
Около 3% смертей рожениц в мире связано с осложнениями анестезиологических пособий. Как и любое вмешательство, эпидуральная анестезия имеет ряд противопоказаний и побочных эффектов, поэтому решение об обезболивании родов определяется индивидуально для каждой женщины и клинической ситуации совместно акушером-гинекологом и анестезиологом-реаниматологом с учетом всех факторов риска:
- Информированный отказ женщины.
- Недостаточная компетентность врача в технике обезболивания.
- Значительно снижение АД вследствие геморрагического шока, дегидратации.
- Нарушение свертывающей системы крови, повышенная кровоточивость.
- Гнойное поражение кожных покровов в месте пункции.
- Непереносимость, аллергические реакции на обезболивающие препараты.
- Тяжелая печеночная недостаточность.
- Татуировка в месте пункции.
Кроме того, к противопоказаниям следует относить и выраженное ожирение, когда у стандартной иглы не хватает длины. Относительно новым противопоказанием является татуировка в месте пункции. Согласно опросам медицинского сообщества, большинство анестезиологов считают наличие татуажа в поясничной области противопоказанием. Считается, что анаэробные бактерии, живущие под линиями татуажа, могут привести к серьезным последствиям после родов для мамы при попадании в эпидуральное пространство.
Методы анестезии при родах
Акушеры – гинекологи используют несколько видов анестезии:
При местной анестезии обезболивающий препарат вводится в мягкие ткани на входе во влагалище. Как правило, она используется перед рассечением промежности или как обезболивание после родов – при последующем накладывании швов. Главным противопоказанием является индивидуальная непереносимость препарата – анальгетика.
Спинальная или, как ее еще называют, эпидуральная анестезия в последнее время приобретает все большую популярность, как среди рожениц, так и самих врачей – гинекологов. При этом виде анестезии специальными препаратами блокируется срамный нерв. В итоге наступает полная потеря чувствительности влагалища, кроме наружных половых органов.
Кроме того, анестезия подразделяется на несколько подвидов, в зависимости от места введения препарата:
- Трансмежпромежностная анестезия – лекарство вводится через промежность.
- Трансвлагалищная анестезия – лекарство вводится через промежность. Как правило, она применяется во втором периоде неосложненных родов. А иногда и при наложении щипцов. Этот вид анестезии может вызывать такие осложнения, как занесение инфекции или токсический шок, если лекарство попадет в кровеносный сосуд.
Региональная спинальная анестезия – это полное обезболивание всей нижней части туловища. Как правило, она применяется в том случае, если роды принимают затяжное течение, либо в качестве хорошей альтернативы обыкновенной общей анестезии.
Существует ряд прямых показаний к проведению подобной анестезии:
- Гестоз – токсикоз второй половины беременности, сопровождающийся повышенным давлением и отеками.
- Нефропатия – тяжелая патология почек.
- Пороки сердца – как врожденные, так и приобретенные.
- Миопия и прочие повреждения сетчатки глаза.
- Неправильное предлежание плода.
- Преждевременные роды.
Анестетики для наркоза
Для спинальной анестезии применяют средства, обладающие различными свойствами. Каждый из этих препаратов дает отличный по длительности воздействия эффект. Пациентам с аллергическими заболеваниями не стоит волноваться: вариантов вводимых лекарств достаточно много, и врач обязательно заменит непригодный для индивидуального организма препарат на аналогичный по воздействию. Вот некоторые из лекарств, которые используют для спинального наркоза: «Наролин», «Новокаин», «Мезатон», «Фраксипарин», «Лидокаин», «Бупивакаин» и многие другие.

«Мезатон»
В таблице ниже для ознакомления указаны действующие вещества, используемые в препаратах для спинальной анестезии, их дозировки и продолжительность действия каждого из них. Благодаря этой таблице пациент может определить, есть ли у него аллергия на тот или иной препарат и подходит ли для него дозировка.
| Лекарственное средство | Концентрация растворов, (%) | Максимальная доза, (мг) | Длительность действия (минуты) |
|---|---|---|---|
| Прокаина гидрохлорид | 0,25 или 0,5 | 500 | 40-60 |
| Лидокаин | 2-5 (гипербарический раствор) | 15-100 | 60-90 |
| Тетракаина гидрохлорид | 0,5 (гипобарический, изобарический или гипербарический раствор) | 5-20 | от 180 (гипербарический раствор) до 270 (гипобарический раствор) |
| Бупивакаина гидрохлорид | 0,5 (изобарический или гипербарический раствор | 10-20 | 90-150 |
| Артикаин | 5 (гипербарический раствор) | 100-150 | до 120 |
Показания и противопоказания
Ключевые показания для обезболивания без укола:
Гиперестезия или повышенная чувствительность зубов – частая проблема, с которой сталкиваются пациенты старше 30-40 лет. В связи с возрастными изменениями в структуре эмали, даже при отсутствии кариеса возможны болезненные реакции на холодную, горячую пищу и химические раздражители.
Противопоказания аппликационного метода обезболивания:
- Аритмия, тахикардия и другие сердечнососудистые заболевания.
- Недавно перенесенный инфаркт или инсульт.
- Сахарный диабет любой формы.
- Индивидуальная непереносимость компонентов препарата.
Беременность и период кормления грудью остаются спорными моментами при проведении такого способа анестезии
Известные исследования не доказывают негативное влияние препарата на мать и ребенка, но применяют их с осторожностью.