Атипичное воспаление лёгких в последнее время у пациентов все чаще встречается. Признаки болезни вводят в заблуждение даже новичков пульмонологов и терапевтов. Чтобы не ошибиться с постановкой диагноза, врачу приходится очень внимательно собирать анамнез патологии, изучать все симптомы и назначать необходимые анализы. Итак, как распознать воспаление легких, чтобы не запустить воспалительный процесс? 
Анализ причин болезни
Пневмония представляет собой инфекционную патологию легочных тканей. При проникновении возбудителей в легкие, патологический процесс затрагивает альвеолы, бронхи, и происходит изменение их функций. 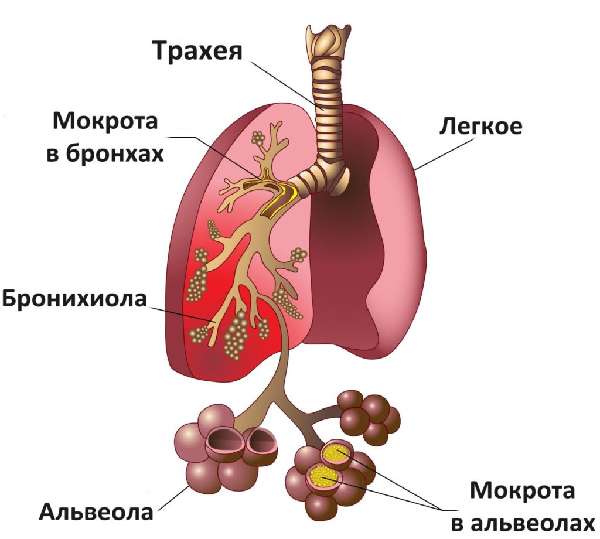
Понять, что у человека воспаление легких, можно произведя анализ факторов, которые предшествовали появлению симптомов. Причин возникновения пневмонии несколько, если человек входит в группу риска, высока вероятность развития воспаления легких и у него. Основными причинами воспалительного процесса в легких являются: 
- Сильное охлаждение организма.
- Аутоиммунные реакции, выражающиеся через аллергию.
- Травмирование грудной клетки.
- Хроническая инфекция в организме.
- Лежачий образ жизни.
- Попадание в дыхательные пути инородного тела.
Патология легочной ткани возникает также после перенесенных вирусных болезней. Если у пациента есть какой-либо фактор из перечисленных выше, при постоянном кашле можно заподозрить наличие пневмонии.
Анализ симптоматики
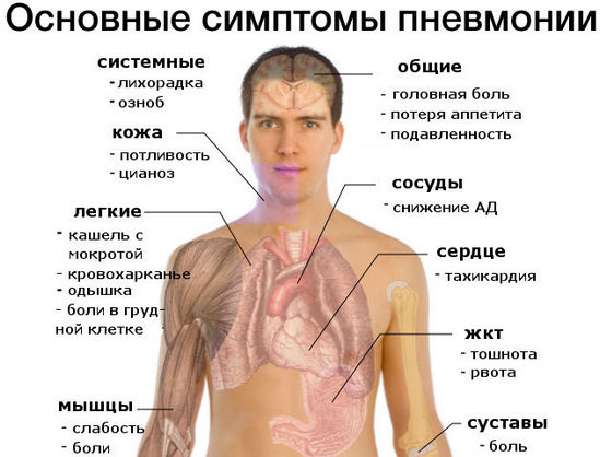
Пневмония – коварная патология, легочные ткани поражаются, а внешне это может слабо проявляться. По этой причине происходит поздняя диагностика, что приводит к плачевным, а иногда и фатальным последствиям. Узнать о развитии пневмонии можно по основным симптомам, которые делятся на две группы:
-
Общие симптомы (возникают из-за воспалительного процесса в организме) – человек быстро утомляется, не может долго и плодотворно работать, слабый, у него гипертермия, постоянный озноб и лихорадка, одышка даже в спокойном состоянии, возникают боли в мышцах, человек сильно потеет, возможны высыпания на коже.

-
Легочные симптомы (проявляются, когда уже началось поражение легочной ткани) – продуктивный кашель, выделение большого количества слизи, иногда мокрота выделяется с кровянистыми прожилками или гноем, при глубоком вдохе человек чувствует боль в грудной клетке.
Анализ симптомов в зависимости от формы пневмонии
Как определить воспаление легких в домашних условиях, поможет анализ клинической картины конкретной формы заболевания. Окончательный диагноз ставит врач, и затем назначает лечение. У малышей проявление пневмонии может сопровождаться поверхностным дыханием, отхаркиванием кровянистых прожилок, одышкой. Узнать о наличии разных форм пневмоний помогут специфические симптомы. 
Наличие крупозной пневмонии
Из всех видов воспаления легких эту форму болезни легче всего определять. Она проявляется следующими симптомами:
- Резко поднимается температура тела до таких значений, как 39 -39,5 градусов. Использование жаропонижающих средств в большинстве случаев не дает результата.
- У больного постоянно одышка.
- Сухой кашель в начале болезни, а после 5 дней становится мокрым. Выделение мокроты рыжего цвета, напоминающего ржавчину.
- Головные боли и болевые ощущения в груди.

Наличие очаговой пневмонии
Возникает после бронхита, фарингира, ларингита, трахеита. Развивается медленнее, чем предыдущая форма.
- Температура тела поднимается до 38,8 максимум.
- Кашель сухой, изматывающий пациента, иногда выделяется мокрота, но ее не много. Она зеленоватого цвета.
- Повышенная утомляемость, вялость и слабость.
Остальные симптомы не проявляются. Опасность данной формы в том, что многие переносят болезнь без какого-либо лечения. Это может привести к серьезным осложнениям. 
Наличие атипичного воспаления легких
Атипичная пневмония возникает при проникновении разных возбудителей, от размножения конкретного возбудителя будет зависеть симптоматика развития болезни. Основными симптомами этой формы являются:
- Диспепсические расстройства, боли в суставах и груди, постоянный сухой кашель, снижение частоты сокращений сердца при проникновении опасной легионеллы.
- Першение в горле, боли в мышцах, ринит, увеличенные лимфатические узлы при проникновении хламидий и микоплазмы.

Анализ физикального осмотра
Специалист помимо сбора информации о симптомах знает, как определить разные формы воспаления легких, с помощью трех основных манипуляций физикального осмотра:
- Перкуссия (определение патологического процесса в организме при постукивании) – при пневмонии звук в легких укорачивается.
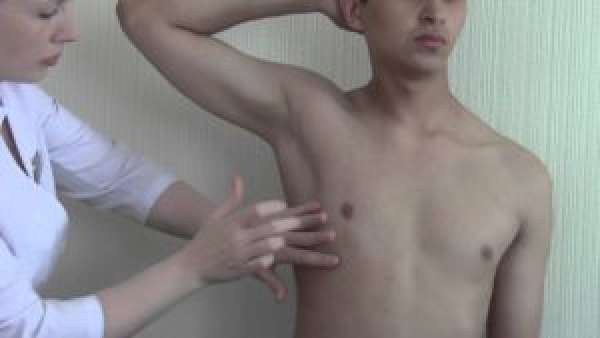
- Пальпация (диагностическое ощупывание тела пациента) – при воспалении легких иногда происходит межреберное втяжение при вдохе и кашле.
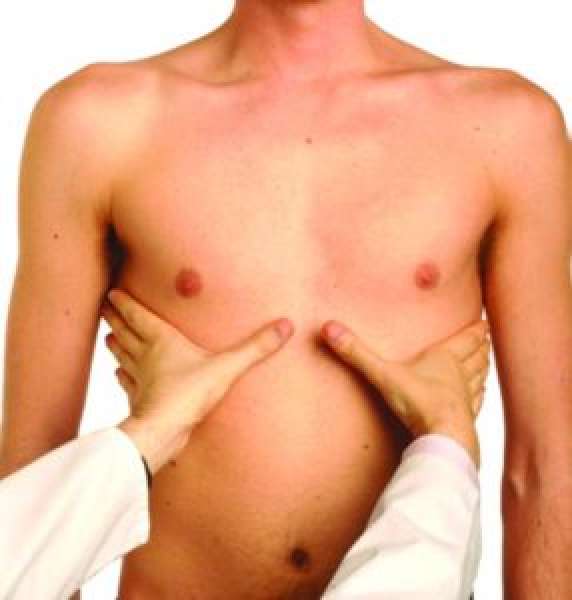
- Аускультация (прослушивание пациента) – это наиболее информативная манипуляция для определения воспалительного процесса в легких. Врач определяет отставание дыхания в пораженной стороне, крепитация (звук во время вдоха) напоминает треск, голос дрожит, прослушиваются мелко-, средне-, крупнопузырчатые хрипы (в зависимости от калибра пораженных бронхов), жесткое дыхание, прослушиваются дыхательные шумы, дыхание ослаблено.

Нужно понимать всю ответственность при постановке диагноза. Чтобы не пропустить важные детали при прослушивании или анализе симптоматики, полная клиническая картина составляется еще благодаря лабораторным исследованиям.
Анализ лабораторных данных и других видов обследования
Для окончательного подтверждения диагноза назначается проведение лабораторного исследования и аппаратной диагностики состояния человека.
- Анализ крови – основным показателем в этом анализе является количество лейкоцитов. Проводится также биохимический анализ на определение белка, уровня глюкозы. При развитии пневмонии изменяется лейкоцитарная формула: уровень лейкоцитов возрастает до 20х10ᶿ/л. Вся формула сдвигается влево, значительно увеличиваются палочкоядерные нейтрофилы. Наоборот, уменьшается количество эозинофилов, тромбоцитов и лимфоцитов. Происходит ускорение скорости оседания эритроцитов (СОЭ).
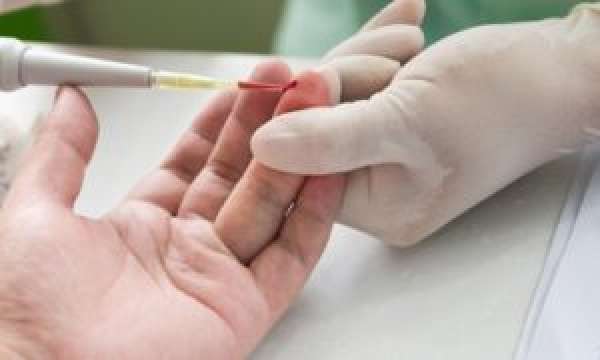
- Посев мокроты – это специфическое исследование, необходимо для определения возбудителя болезни, а также выявления его устойчивости к тем или иным антибактериальным препаратам.
- Рентгеноскопия или лучевое обследование – снимок показывает конкретную пораженную зону патологическим процессом.
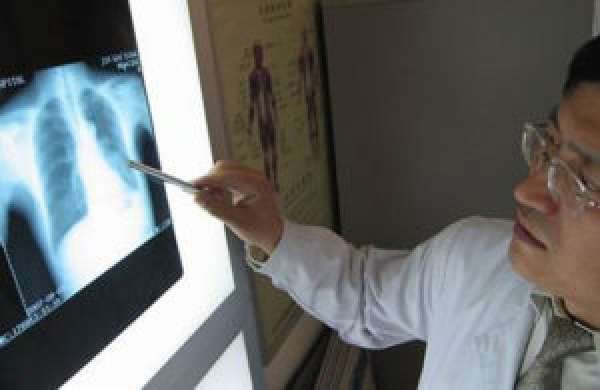
- Компьютерная томограмма – показывает состояние легких, дополняет результаты рентгеновского снимка. Часто врачи назначают это исследование, когда подозревают развитие патологического процесса возле корней легких.
- Бронхоскопия – этот метод позволяет достоверно определить наличие пневмонии. Процесс довольно неприятный, так как трубочки для исследования бронхов проводятся через нос. На конце трубки видеокамера, которая позволяет рассмотреть бронхи. Можно также этой трубкой отщипнуть кусочек слизистой бронхов для определения характера патологического процесса.
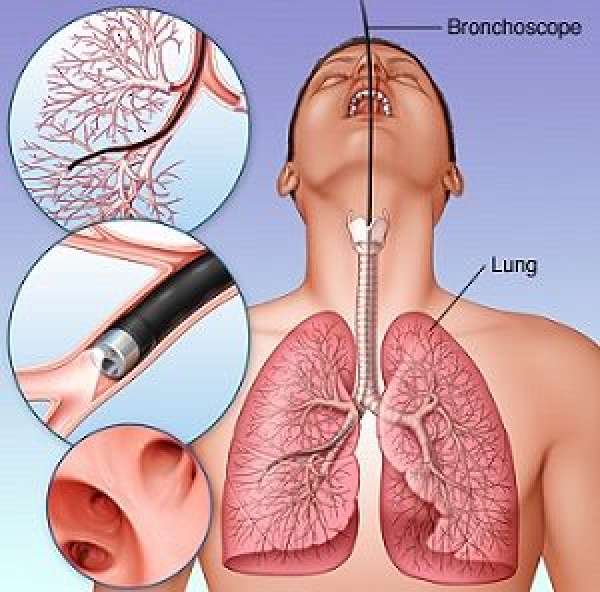
- Серологическое исследование – информативный метод при наличии атипичной пневмонии. Проводится исследование сыроватки крови. В ней определяют специфические антитела.
- При анализе газового состава крови врач может определить, есть ли у человека дыхательная недостаточность.
Если специалисту необходимо исключить туберкулез, проводится проба Манту, диаскинтест. После окончательного диагноза и определения возбудителя врач назначает лечение.
Для лечения этой болезни назначают антибактериальные препараты, противовирусные средства, отхаркивающие лекарства. Для поддержки местного иммунитета назначают пробиотики, чтобы сохранить флору кишечника. Возможны дополнительные методы терапии.