Респираторный дистресс-синдром (РДС) – критическое состояние, которое наиболее часто встречается в неонатологической практике (т. е. у новорожденных и младенцев). Подобные патологические нарушения возникают и у лиц старшей возрастной категории. Термин РДС указывает на тяжелые изменения со стороны легочной ткани, сопровождаемые дисфункцией других органов и систем вследствие прогрессирования дыхательной недостаточности и кислородного голодания.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
Особенности развития РДС
Респираторный дистресс-синдром у взрослых и детей развивается на фоне увеличения проницаемости легочно-альвеолярного барьера вследствие воздействия одного из возможных факторов:
- воспаления легких различной этиологии (бактериальной, вирусной, грибковой, аутоиммунной);
- попадания в трахеобронхиальное дерево жидкости, желудочного содержимого, рвотных масс;
- травм грудной клетки, длительного сдавления (краш-синдрома);
- переливания крови в большом объеме, сопровождаемого микротромбозом сосудов легких;
- тромбоэмболии легочной артерии;
- системного воспаления, связанного с циркуляцией в крови бактерий и/или их токсинов;
- длительного или чрезмерно выраженного шока;
- нарушенного свертывания крови при ДВС-синдроме;
- метаболических нарушений, протекающих с накоплением в кровеносном русле мочевины и кетоновых тел;
- длительного проведения аппаратной искусственной вентиляции легких;
- наличия чрезмерного объема внутритканевой и/или внутрисосудистой жидкости, в том числе из-за неадекватной инфузионной терапии;
- вдыхания раздражающих и токсических химикатов;
- баротравмы.
Дыхательная система плода остается незрелой до возраста 36–38 недель. У малышей, рожденных в срок, альвеолы выстилает особое соединение (сурфактант), которое позволяет в полной мере сделать вдох и наполнить легкие воздухом. Недоношенные дети находятся в группе очень высокого риска по развитию респираторных нарушений. РДС новорожденных также встречается при аспирации околоплодных вод и мекония.
Воздействие предрасполагающих факторов приводит к массивному выбросу биологически активных веществ. Медиаторы способствуют увеличению проницаемости барьера между сосудистой стенкой и альвеолами. На этом фоне возрастает просачивание жидкости из кровеносного русла в легкие. Развивается отек, не связанный с повышением давления в легочном стволе. Увеличивается привлечение в зону поражения различных клеток с последующим разрастанием соединительной ткани. Отек легких с сопутствующим повреждением сурфактанта (вещества, препятствующего слипанию альвеол) оборачивается уменьшением дыхательного объема и появлением участков спадения легочной ткани.
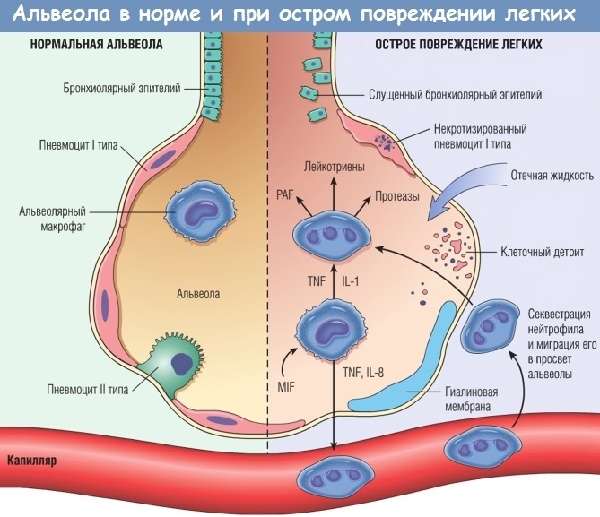
С момента пропотевания жидкой части крови начинаются функциональные респираторные нарушения. Кислород перестает эффективно поступать в организм пациента. Дыхательная гипоксия в конечном счете приводит к изменению метаболизма в тканях.
Как проявляется
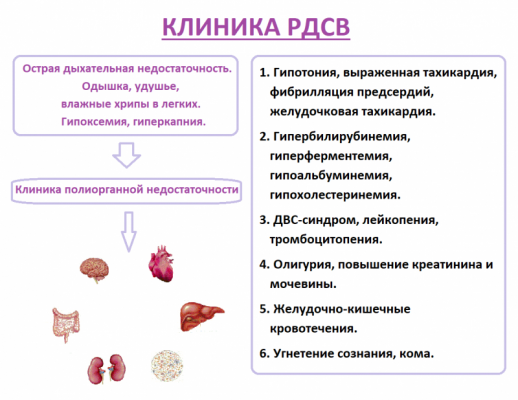
Основу острого респираторного дистресс-синдрома (ОРДС) составляет дыхательная недостаточность. К важным диагностическим симптомам состояния относят:
- Выраженную одышку. У пациентов наблюдается затруднение дыхания смешанного характера. Объективно выявляют выбухание межреберных промежутков, раздувание крыльев носа. Постепенно нарастает ригидность грудной клетки.
- Кожные покровы становятся бледными либо приобретают синюшный оттенок.
- В легких сначала определяется жесткое дыхание с сухими хрипами во всех выслушиваемых отделах. По прошествии некоторого времени хрипы становятся влажными.
Клинические признаки указывают на наличие отека легких. Для уточнения диагноза больному показано проведение рентгенодиагностики. На обзорной рентгенограмме органов грудной полости выявляют усиление легочного рисунка, снижение воздушности, инфильтраты.
Дополнительно измеряют несколько показателей:
| Критерий | Норма | При ОРДС |
| Насыщенность артериальной крови кислородом | 80 мм рт. ст. и более (у людей старше 80 лет — от 75 мм рт. ст.) | Обычно менее 50 мм рт. ст. |
| Конечное систолическое давление в легочной артерии | 25–30 мм рт. ст. | Свыше 30 мм рт. ст. |
| Давление заклинивания легочной артерии | 6–12 мм рт. ст. | Менее 15 мм рт. ст., что указывает на отсутствие венозного застоя. Подтверждает некардиальное происхождение отека легких |
| pH артериальной крови | 7,3–7,5 | Меньше 7,3 |
Варианты патологического состояния
Респираторный дистресс-синдром проходит несколько стадий развития. В соответствии с классификацией принято выделять:
- I ст. — латентная, длится до 24 часов от начала патологических изменений. Происходят патофизиологические процессы в легких. Отсутствуют явные клинические проявления. Возможно учащение дыхания (более 20 дыхательных движений в минуту).
- II ст. — проистекает из первого периода и продолжается до двух суток после манифестации. Состояние пациента обычно среднетяжелое. Наблюдается одышка с включением вспомогательной мускулатуры. Нередко больной находится в приподнятом настроении вследствие отсутствия критики на фоне гипоксии мозга. Кожа бледная с серо-землистым оттенком. Со стороны легких определяется ослабление звука в нижних отделах, рассеянные сухие хрипы, жесткое дыхание. Пульс учащен, выявляется аускультативный феномен (усиление II тона над легочной артерией). Рентгенологически в легких по периферии выявляют двусторонние размытые затемнения до 0,3 см. Воздушность снижена, усилен легочный рисунок. Показатель насыщения крови кислородом умеренно падает. Возможна незначительная гипокапния (увеличивается выведение углекислот за счет гипервентиляции).
- III ст. — развернутая, начинается спустя 24–48 часов от начала РДС. Пациент находится в тяжелом состоянии. Одышка выраженная, частота дыхательных движений превышает 40 в минуту. Из-за нехватки воздуха больной с трудом отвечает на вопросы. Отмечается синюшность кожных покровов. Пульс частый, тоны сердца приглушены, выражен акцент над легочной артерией. Перкуторно выявляются участки притупления в легких. В нижних отделах появляются влажные хрипы. Рентген показывает затемнения средних размеров по всем полям легких с особенным преобладанием по периферии. Увеличено правое предсердие и контуры легочной артерии.
- IV ст. — терминальная. Больной находится в сопоре или коме, нуждается в постоянной искусственной вентиляции легких. Сохраняется дыхательная недостаточность, цианоз. В легких дыхание вслушивается только спереди, выявляются разнокалиберные влажные хрипы. На рентгенограмме сплошные затемнения легочных полей (симптом «снежной бури»). Развивается полиорганная недостаточность, особенно критическими становятся нарушения в работе сердца и почек.
Ведение пациентов
Согласно клиническим рекомендациям, больным с респираторным дистресс-синдромом показано проведение многокомпонентной терапии. Лечение обязательно включает в себя:
- Искусственную вентиляцию легких.
- Нормализацию легочного кровотока (реополиглюкин, трентал, гепарин).
- Улучшение состояния мембран альвеолоцитов (глюкокортикоиды).
- Дезинтоксикацию (инфузии, оптимально — гемосорбция).
- Снижение давления в малом круге кровообращения (спазмолитики, эуфиллин).
- Симптоматическую терапию в соответствии с клинической картиной (использование кардиотропных средств, диуретиков и др).
Выделение РДС новорожденных и взрослых в отдельные формы имеет определенное значение для клиницистов. Недоношенным детям необходимо введение аналогов сурфактанта через трахею. Для взрослых пациентов первоочередным становится устранение этиологического фактора, использование дыхательной смеси с кислородом (оксигенация) и адекватная инфузионная терапия. Локализовать первичный очаг инфекции или баротравму позволяет проведение компьютерной томографии. При установлении бактериального либо вирусного поражения легких дополнительное введение экзогенного сурфактанта на фоне основного лечения у взрослых пациентов с РДС также способствует улучшению состояния.
Внутривенные вливания проводятся под контролем уровня давления заклинивания в легочной артерии (ДЗЛА). Повышение показателя более 12 мм рт. ст. говорит о нецелесообразности инфузии в конкретный момент времени. ДЗЛА меньше 6 мм рт. ст. требует активного введения растворов.
Прогноз заболевания часто неблагоприятный. Последствия во многом зависят от времени начала лечения и адекватности терапии. Большинство летальных случаев связаны с последствиями сепсиса и развитием полиорганной недостаточности.