Для пациентов название и описание исследования звучит устрашающе, и они задаются вопросом, бронхоскопия легких — что это такое? Это сложная процедура с большими диагностическими и лечебными возможностями. Бронхоскопия сопряжена с определенным риском, но при правильном проведении он минимален, поэтому процедуру можно считать безопасной. Она проводится почти в таких же условиях, что и настоящая операция, с такими же мерами предосторожности.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
Показания и противопоказания
Бронхоскопию делают в тех случаях, когда необходимо определить степень поражения бронхиального дерева при различных заболеваниях легких и бронхов, для диагностики заболеваний и эндоскопических операций. Бронхоскопию назначают:
- при распространенном патологическом процессе на рентгенографии легких;
- при подозрении на опухоль трахеи или бронхов;
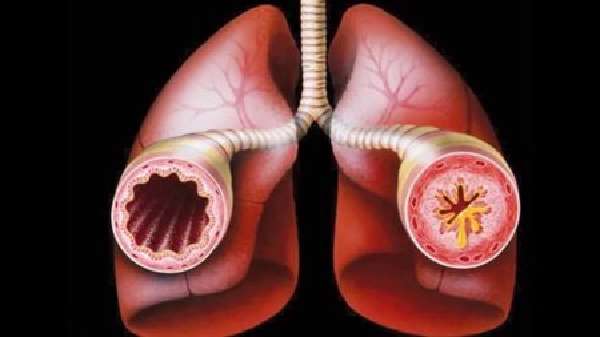
- для дифференциальной диагностики бронхиальной астмы и хобл;
- для определения причин воспаления бронхов, рецидивирующих пневмоний, кровохарканья;
- для удаления инородного тела из бронхов;
- для диагностики аномалий строения бронхиального дерева;
- как часть подготовки к операции на легких.
Также бронхоскопия позволяет вводить растворы и аэрозоли лекарственных препаратов, оценивать эффективность оперативного лечения, проводить эндоскопические операции, при необходимости используется в реанимационных мероприятиях.
Бронхоскопия сопряжена с большим риском — ее последствия могут оказаться опасными для здоровья пациента. Эта манипуляция требует местной или общей анестезии, которую не все пациенты переносят легко. При неправильном проведении процедуры возможен рвотный рефлекс, повреждение слизистой оболочки бронхов вплоть до кровотечения. Возможна остановка дыхания во время процедуры. После бронхоскопии, если пациент не соблюдает правила проведения исследования, возможны кровотечения и резкое ухудшение состояния.
Бронхоскопию нельзя проводить, если:
- имеется стеноз (сужение) гортани или бронхов;
- во время приступа бронхиальной астмы или обострения хобл;
- при тяжелой дыхательной недостаточности;
- после недавно перенесенного инфаркта или инсульта;
- при аневризме или коарктации верхних отделов аорты;
- при нарушениях свертываемости крови;
- при непереносимости препаратов для анестезии;
- при тяжелых психических заболеваниях.
Пожилой возраст тоже может оказаться противопоказанием к проведению бронхоскопии — многие пожилые люди плохо переносят препараты, применяемые для анестезии.

Как подготовиться к процедуре?
Проведение бронхоскопии — сложный и длительный процесс, требующий соблюдения определенных правил, высокой квалификации врача, правильной подготовки пациента, соблюдения осторожности во время процедуры и врачебного наблюдения после нее.
Обычно перед бронхоскопией делают рентгенографию легких, на которой видны патологические изменения — очаги поражения, распространенные по всем легким, усиление легочного рисунка, появление участков ателектаза или эмфиземы. По результатам рентгенографии решается вопрос о необходимости бронхоскопии.
Как подготовиться к процедуре?
Проведение бронхоскопии — сложный и длительный процесс, требующий соблюдения определенных правил, высокой квалификации врача, правильной подготовки пациента, соблюдения осторожности во время процедуры и врачебного наблюдения после нее.
Обычно перед бронхоскопией делают рентгенографию легких, на которой видны патологические изменения — очаги поражения, распространенные по всем легким, усиление легочного рисунка, появление участков ателектаза или эмфиземы. По результатам рентгенографии решается вопрос о необходимости бронхоскопии.
Перед тем как назначить бронхоскопию, врач направит пациента и на другие исследования — ЭКГ, коагулографию, биохимический анализ крови. Эти исследования нужны для того, чтобы выяснить, безопасно ли для пациента проводить бронхоскопию. Врач проведет предварительную беседу, выясняя, какими хроническими заболеваниями страдает пациент. Особенно важно узнать о наличии заболеваний сердца, нарушениях свертываемости крови, аллергических и аутоиммунных заболеваниях, о переносимости различных препаратов.
После того, как учтены показания и противопоказания, врач назначает бронхоскопию. Перед исследованием на ночь можно принять снотворное, поскольку манипуляция связана со стрессом, а недосып может его усугубить. Поесть необходимо за 8 часов до процедуры, курить в день исследования нельзя. Утром в день процедуры или вечером накануне, если бронхоскопия назначена на утро, необходимо очистить кишечник. Допустим прием слабительных или постановка очистительной клизмы. Непосредственно перед процедурой необходимо сходить в туалет. На процедуру нужно взять с собой полотенце или салфетки.
Пациентам, страдающим бронхиальной астмой, необходимо иметь при себе ингалятор. При патологии сердечно-сосудистой системы, если бронхоскопия не противопоказана, перед ней обязательно назначаются следующие препараты:
- антиаритмики;
- гипотензивные препараты;
- бета-адреноблокаторы;
- антиагреганты и антикоагулянты;
- седативные препараты.
Эта лечебная методика позволяет снизить риск возможных осложнений со стороны сердечно-сосудистой системы.
Техническая сторона
Бронхоскопия — сложная манипуляция, ее можно проводить только в специально оборудованном для этого кабинете с соблюдением условий асептики и антисептики, как в операционной. Врач, проводящий исследование, должен иметь высокую квалификацию, чтобы не допустить повреждения бронхов во время манипуляции. Алгоритм выполнения бронхоскопии:
- Премедикация.
Пациенту вводятся атропин, эуфиллин и сальбутамол — в виде аэролозей или подкожных инъекций. Они расширяют бронхи и способствуют поддержанию постоянной ширины их просвета. При необходимости вводятся успокоительные препараты (назначаются за несколько часов до начала манипуляции).
- Анестезия.
В зависимости от вида бронхоскопии и особенностей психики пациента используется либо местная анестезия, либо общая. Общий наркоз назначают детям, пациентам с неустойчивой психикой и непереносимостью препаратов для местной анестезии. Она используется и при бронхоскопии с помощью жесткого бронхоскопа. Для местной анестезии используется раствор лидокаина в виде спрея, которым по очереди сбрызгивают полость носа, носоглотку, гортань, трахею и бронхи по мере продвижения бронхоскопа. Побочные эффекты анестезии — чувство заложенности носа, затруднение глотания, осиплость голоса, онемение неба и языка. Местная анестезия подавляет кашлевой и рвотный рефлексы, которые могут нарушить проведение бронхоскопии. Местную анестезию назначают в том случае, если используется мягкий бронхоскоп, пациент в состоянии перенести процедуру без общей анестезии или, напротив, не сможет перенести общий наркоз (пожилой возраст, тяжелые заболевания сердечно-сосудистой системы).
- Проведение манипуляции.
После премедикации и введении анестезии можно приступить к эндоскопическому исследованию бронхов. Пациент должен сидеть или лежать на спине, эндоскоп вводится через ноздрю при общей анестезии или выраженном рвотном рефлексе или через рот, если этому нет никаких препятствий. Трубки эндоскопа достаточно тонкие, поэтому они не препятствуют дыханию. Во время манипуляции врач видит изображение на мониторе.
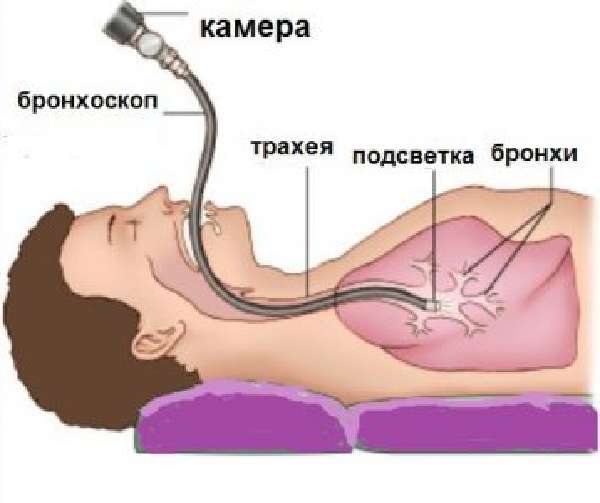
Бронхоскопия позволяет обследовать гортань, голосовую щель, трахею, бронхи крупного и среднего диаметра.
Недоступными остаются мелкие бронхи, бронхиолы и альвеолы. При необходимости через бронхоскоп можно ввести инструменты для эндоскопических операций и провести удаление инородных тел, опухоли, взять биопсию, остановить кровотечение, расширить просвет бронхов.
- Послеоперационный период.
Желательно оставаться в стационаре под наблюдением медицинского персонала в течение 2 часов после проведения бронхоскопии.

Бронхоскопия позволяет обследовать гортань, голосовую щель, трахею, бронхи крупного и среднего диаметра.
Недоступными остаются мелкие бронхи, бронхиолы и альвеолы. При необходимости через бронхоскоп можно ввести инструменты для эндоскопических операций и провести удаление инородных тел, опухоли, взять биопсию, остановить кровотечение, расширить просвет бронхов.
- Послеоперационный период.
Желательно оставаться в стационаре под наблюдением медицинского персонала в течение 2 часов после проведения бронхоскопии.
Если подготовка пациента была проведена правильно, то после бронхоскопии не наблюдается никаких отрицательных эффектов, послеоперационный период протекает без осложнений и на следующий день пациент уже готов вернуться к своей обычной жизни.
Что делать после?
После проведения бронхоскопии необходимо оставаться под наблюдением медицинского персонала. В послеоперационный период может наблюдаться незначительное кровохарканье, оно считается нормальным. У пациентов с бронхиальной астмой возможен приступ, поэтому необходимо иметь при себе ингалятор. Могут возникнуть неинтенсивные давящие боли в сердце, если пациент страдает заболеваниями сердечно-сосудистой системы.

После местной анестезии сохраняются нарушения речи, глотания и чувствительности, это может длиться в течение 2-3 часов после операции. Пока не пройдут эти остаточные явления, не рекомендуется принимать пищу и пить воду — это может привести к попаданию кусочков пищи в дыхательные пути. Седативные препараты, которые применяются при бронхоскопии, замедляют реакцию, поэтому в течение 8 часов не следует садиться за руль и выполнять любую работу, связанную с риском для жизни и здоровья, требующую сосредоточения и повышенного внимания. От курения тоже необходимо воздерживаться в течение суток.
Если бронхоскопия проводилась под общим наркозом, то после выведения пациента из этого состояния ему необходимо оставаться в стационаре как минимум сутки, чтобы избежать негативных последствий наркоза — внезапного падения артериального давления, астматического приступа и других проявлений. Если состояние пациента позволяет, его выписывают из стационара на следующие сутки. Тем не менее, все равно могут наблюдаться явления ортостатической гипотензии, головокружения и слабости, которые будут длиться в течение нескольких дней. Желательно в это время воздержаться от любой деятельности, связанной с риском для жизни.
Если после бронхоскопии возникает один или несколько из следующих симптомов, необходимо немедленно вызвать «скорую»:
- кровохарканье после бронхоскопии длится более 5 часов, не ослабевает или усиливается;
- ощущается боль в груди;
- появились хрипы, дыхание затруднено;
- тошнота, рвота;
- после процедуры повысилась температура, начался озноб.
Перечисленные выше симптомы — признаки развития инфекции или кровотечения в бронхах. Необходимо вовремя обратиться к врачу, чтобы эти осложнения не стали опасными для жизни.

После местной анестезии сохраняются нарушения речи, глотания и чувствительности, это может длиться в течение 2-3 часов после операции. Пока не пройдут эти остаточные явления, не рекомендуется принимать пищу и пить воду — это может привести к попаданию кусочков пищи в дыхательные пути. Седативные препараты, которые применяются при бронхоскопии, замедляют реакцию, поэтому в течение 8 часов не следует садиться за руль и выполнять любую работу, связанную с риском для жизни и здоровья, требующую сосредоточения и повышенного внимания. От курения тоже необходимо воздерживаться в течение суток.
Если бронхоскопия проводилась под общим наркозом, то после выведения пациента из этого состояния ему необходимо оставаться в стационаре как минимум сутки, чтобы избежать негативных последствий наркоза — внезапного падения артериального давления, астматического приступа и других проявлений. Если состояние пациента позволяет, его выписывают из стационара на следующие сутки. Тем не менее, все равно могут наблюдаться явления ортостатической гипотензии, головокружения и слабости, которые будут длиться в течение нескольких дней. Желательно в это время воздержаться от любой деятельности, связанной с риском для жизни.
Если после бронхоскопии возникает один или несколько из следующих симптомов, необходимо немедленно вызвать «скорую»:
- кровохарканье после бронхоскопии длится более 5 часов, не ослабевает или усиливается;
- ощущается боль в груди;
- появились хрипы, дыхание затруднено;
- тошнота, рвота;
- после процедуры повысилась температура, начался озноб.
Перечисленные выше симптомы — признаки развития инфекции или кровотечения в бронхах. Необходимо вовремя обратиться к врачу, чтобы эти осложнения не стали опасными для жизни.
Виды исследования
Существует 2 вида бронхоскопии, отличающиеся используемым оборудованием — бронхоскопия при помощи твердого или мягкого бронхоскопа. Каждый из них имеет свои преимущества и недостатки, и свои показания, когда необходимо проводить каждый из них.
Твердый бронхоскоп выявляет патологии крупных бронхов — средние остаются для него недоступными. Он позволяет расширять просвет бронхов, извлекать крупные инородные тела, может использоваться для реанимационных мероприятий при утоплении. Также через жесткий бронхоскоп можно вводить мягкий при необходимости.
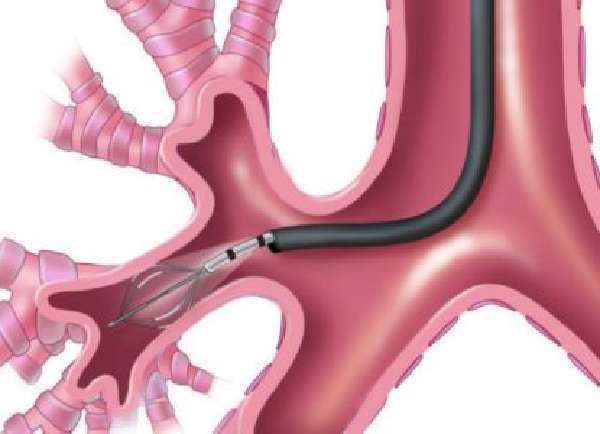
Жесткий бронхоскоп используется для установки стентов, мешающих бронхам спадаться, удаления крупных опухолей, рубцов, инородных тел, промывания бронхов растворами лекарственных препаратов, удаления жидкости из бронхов при утоплении. Его применение требует обязательной общей анестезии. Жесткий бронхоскоп неприменим для детей.
Мягкий бронхоскоп (фибробронхоскопия) позволяет проникать в более мелкие бронхи, чем жесткий, не травмирует слизистую бронхов, может применяться в педиатрии. Он используется для визуализации нижних отделов бронхов, взятия биопсии, удаления мелких инородных тел, подробного исследования слизистой оболочки бронхов и трахеи. Эта процедура может проводиться под местной анестезией, общий наркоз необязателен. Мягкий бронхоскоп можно при необходимости вводить через жесткий, чтобы осмотреть те участки бронхов, которые остаются недоступными для жесткого бронхоскопа.
После выполнения бронхоскопии врач заполняет протокол манипуляции — документ, в котором подробно описываются показания для назначения бронхоскопии у этого пациента, особенности проведения манипуляции, результаты и возникшие побочные реакции.

Жесткий бронхоскоп используется для установки стентов, мешающих бронхам спадаться, удаления крупных опухолей, рубцов, инородных тел, промывания бронхов растворами лекарственных препаратов, удаления жидкости из бронхов при утоплении. Его применение требует обязательной общей анестезии. Жесткий бронхоскоп неприменим для детей.
Мягкий бронхоскоп (фибробронхоскопия) позволяет проникать в более мелкие бронхи, чем жесткий, не травмирует слизистую бронхов, может применяться в педиатрии. Он используется для визуализации нижних отделов бронхов, взятия биопсии, удаления мелких инородных тел, подробного исследования слизистой оболочки бронхов и трахеи. Эта процедура может проводиться под местной анестезией, общий наркоз необязателен. Мягкий бронхоскоп можно при необходимости вводить через жесткий, чтобы осмотреть те участки бронхов, которые остаются недоступными для жесткого бронхоскопа.
После выполнения бронхоскопии врач заполняет протокол манипуляции — документ, в котором подробно описываются показания для назначения бронхоскопии у этого пациента, особенности проведения манипуляции, результаты и возникшие побочные реакции.
Что покажет диагностика?
Результаты бронхоскпии необходимы для постановки диагноза или его подтверждения, поэтому правильное описание результатов, когда выполняется диагностическая процедура, предельно важно.
При туберкулезе бронхи и голосовая щель отечны, сужены, часто пройти сквозь них, не травмируя, может только мягкий бронхоскоп. На стенках бронхов наблюдаются плотные инфильтраты и небольшие участки бледно-розового отека. На поздних стадиях туберкулеза эти участки кровоточат, могут наблюдаться свищи.
При эндобронхите — воспалении слизистой оболочки бронхов — наблюдаются разннобразные изменения слизистой. Она может быть истончена, иметь розовый или красный цвет, легко кровоточить при контакте, может быть отечной с плохо просматриваемыми сосудами, или гипертрофированной, увеличенной, сужающей просвет бронхов и препятствующей дыханию. При гнойной форме заболевания гной активно выделяется при контакте бронхоскопа со слизистой, может находиться на ее поверхности или скапливаться в нижних отделах бронхов.
Муковисцидоз (патология желез внешней секреции) проявляется сужением просвета гортани, трахеи и бронхов, отечностью и кровоточивостью слизистой. Характерный симптом — скопление густой вязкой мокроты, закупоривающей просвет мелких, а иногда и средних и даже крупных бронхов. Такие сгустки мокроты не могут выйти самостоятельно и выключают из дыхания участки легких. Бронхоскопия позволяет удалить их.
Бронхоэктатическая болезнь — образование «карманов» на стенках бронхов — проявляется расширением просвета некоторых участков бронхов, которое имеет форму мешка или веретена. Слизистая рядом с бронхоэктазом тонкая, отечная, легко повреждается и кровоточит. Внутри бронхоэктаза может скапливаться мокрота или гной.
При бронхиальной астме имеются признаки дегенеративного эндобронхита (истончение слизистой), обильное выделение светлого секрета без примеси гноя, выбухание отдельных участков слизистой в просвет бронхов. Сама слизистая имеет синюшный или красноватый оттенок.
Инородное тело хорошо заметно при бронхосокпии, оно перекрывает просвет бронха, если находится длительно — покрыто волокнами фибрина. Слизистая вокруг инородного тела отечная, при длительном пребывании воспаленная, гипертрофированная, может легко кровоточить.
Врожденные аномалии бронхиального дерева. При этом видны участки расширения или сужения бронхов, истончения или искривления их стенки, свищи, различные полости, наполненные слизистым секретом, гноем или воздухом.
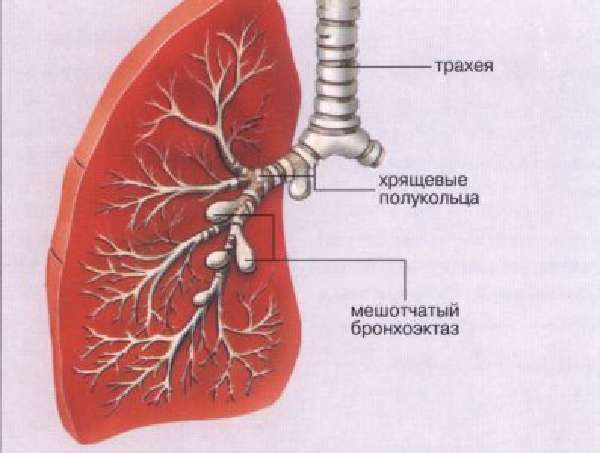
Бронхоэктатическая болезнь — образование «карманов» на стенках бронхов — проявляется расширением просвета некоторых участков бронхов, которое имеет форму мешка или веретена. Слизистая рядом с бронхоэктазом тонкая, отечная, легко повреждается и кровоточит. Внутри бронхоэктаза может скапливаться мокрота или гной.
При бронхиальной астме имеются признаки дегенеративного эндобронхита (истончение слизистой), обильное выделение светлого секрета без примеси гноя, выбухание отдельных участков слизистой в просвет бронхов. Сама слизистая имеет синюшный или красноватый оттенок.
Инородное тело хорошо заметно при бронхосокпии, оно перекрывает просвет бронха, если находится длительно — покрыто волокнами фибрина. Слизистая вокруг инородного тела отечная, при длительном пребывании воспаленная, гипертрофированная, может легко кровоточить.
Врожденные аномалии бронхиального дерева. При этом видны участки расширения или сужения бронхов, истончения или искривления их стенки, свищи, различные полости, наполненные слизистым секретом, гноем или воздухом.
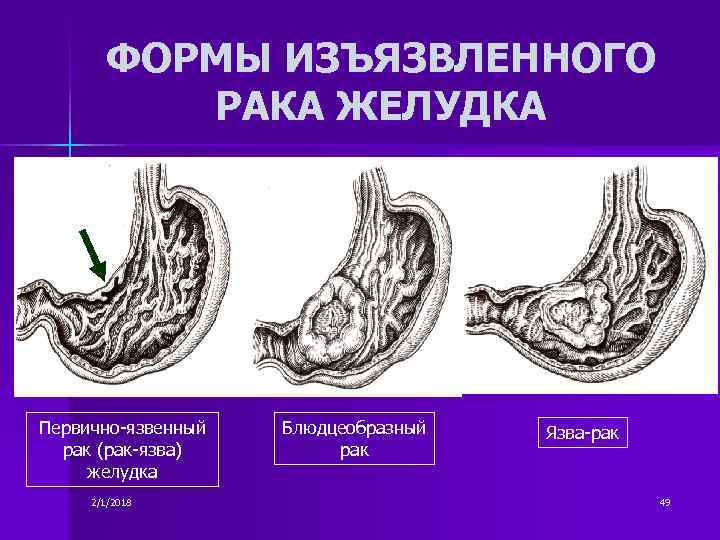
Раковые опухоли проявляются по-разному в зависимости от специфики новообразования. Экзофитные опухоли имеют широкое основание, четкие границы, неправильные контуры, цвет здоровой слизистой или покраснение. Поверхность опухоли покрыта эрозиями, очагами некроза, другими патологическими образованиями. Вокруг опухоли неизменная или гиперемированная слизистая. Опухоль с инфильтрирующим ростом, напротив, почти не выступает в просвет бронха. Она располагается на стенке в виде небольшого утолщения, ее границы могут быть четкими или размытыми. Поверхность гладкая или шероховатая, но всегда покрыта гнойным налетом и мелкими эрозиями. Цвет может быть синюшным или не отличаться от здоровой слизистой. Слизистая вокруг опухоли отечна, хрящевая основа бронха и сосудистый рисунок не видны, просвет сужен. Если опухоль растет снаружи бронха, то слизистая остается неизменной, но просвет бронха сужается, стенка его становится твердой и отечной, может появиться выпячивание стенки бронха внутрь просвета.
Особенности проведения у детей
Проведение бронхоскопии у детей сопряжено с различными отрицательными последствиями, поэтому должно проводиться строго по показаниям, к которым относятся:
- наличие инородного тела в бронхах;
- врожденные аномалии бронхиального дерева;
- ателектаз — выпадение из дыхания участка или целого легкого;
- туберкулез;
- муковисцидоз;
- абсцессы легкого;
- нарушения проводимости бронхов неясной этиологии.
Такая бронхоскопия проводится только мягким бронхоскопом, иногда, если ребенок очень возбужден, требуется общий наркоз. В кабинете должна обязательно присутствовать укладка для искусственной вентиляции легких в случае развития отека. После процедуры обязательно назначаются антибиотики, поскольку риск развития у детей инфекционных осложнений намного выше, чем у взрослых.
Возможные осложнения
При правильно проведенной бронхоскопии осложнения развиваются редко, но тем не менее они возможны. Самое частое осложнение — отек и спазм дыхательных путей. При этом дыхание резко затрудняется вплоть до астматического приступа или остановки дыхания. Если после бронхоскопии наблюдается затруднение дыхания и оно не проходит или усугубляется, необходимо сразу же сказать об этом врачу, поскольку это может быть признаком отека.
Инфицирование дыхательных путей происходит, если имеются очаги воспаления — гайморит, тонзиллит, ларингит, скопления гноя в бронхоэктазах. Бронхоскопия может способствовать занесению инфекции из верхних отделов в нижние. Инфекционные поражения возможны при нарушении правил обработки хирургического инструмента, но это более редкий случай.
Кровотечение из бронхиальных сосудов возможно в том случае, если слизистая повреждается бронхоскопом. Это бывает при выраженном воспалении слизистой, при повреждении ее инородным телом во время его извлечения, а также при нарушении процедуры бронхоскопии — слишком резкие движения бронхоскопа, попытка продвинуть бронхоскоп в более мелкие бронхи, не соответствующие его диаметру, или изменение позы пациента во время манипуляции. При кровотечении отделяется большое количество мокроты с кровью (розового или красного цвета, вспененная), состояние пациента быстро ухудшается. В норме кровохаркание после бронхоскопии прекращается в течение 2 часов, как правило — быстрее. Более длительное кровохарканье, а тем более его усиление — опасный симптом.