Заболевания бронхолегочной системы могут давать различную клиническую картину. Как правило, при каждом из них наблюдаются воспалительные изменения бронхов. Один из наиболее распространенных недугов, с которым обращаются к пульмонологу, – это бронхит. Часто эта патология имеет хроническое течение.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
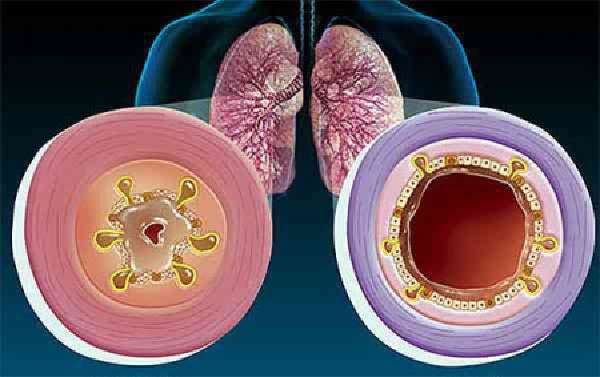
Для уточнения диагноза и выбора наиболее верной тактики лечения пациенту назначают бронхоскопию. Это исследование позволяет оценить состояние слизистой бронхиального дерева. При обследовании пациентов с диагнозом «хронический бронхит» часто выявляется атрофический эндобронхит различной интенсивности. Попробуем разобраться в терминологии.
- Длительный (хронический) кашель или кашель, который невозможно объяснить существующими у пациента симптомами.
- Затруднение дыхания, нарушение вдоха и подозрение на инородное тело бронха.
- Наличие у пациента выраженой одышкаи, которую невозможно объяснить существующими симптомами.
- Легочное кровотечение, кровохарканье.
- Резкое и внезапное изменение количества мокроты в динамике.
- При подозрении на онкологическое заболевание.
- Для забора на исследование материала (биопсия, смыв с бронхов).
- Для уточнения диагноза при обнаружении на рентгеновских снимках сомнительных изменений (например, участков ателектаза, гиповентиляции и так далее);
- Частое воспаление легочной ткани в одном и том же сегменте (сегментах).
- Подозрение на туберкулез (особенно, кавернозный, туберкулез бронхов и так далее).
- Подозрение на диссеминированные заболевания легочной ткани (например, саркоидоз).
- Остановки кровотечения;
- Удаления инородных тел, слизи, иного обтурирующего (закрывающего просвет) агента;
- Санации бронхиального дерева (гнойный бронхит);
- Аспирации из полостей в легочной ткани (абсцесс, каверна и так далее);
- Лечения свищей бронхиального дерева;
- Удаления слизи при астматическом статусе (только в специализированных отделениях);
- Устранения обструкции при ожогах дыхательных путей разной этиологии.
- Инфаркт миокарда, перенесенный ранее чем 6 мес. назад;
- Острый инсульт и нарушения сердечного ритма (больше 3 степ.);
- Гипертония с ДАД более 100 мм рт. ст.;
- Выраженный стеноз гортани;
- Бронхиальная астма в период обострения;
- Психические расстройства, эпилепсия;
- Сердечная и дыхательная недостаточность (или их сочетание) больше 3 степ.;
- Крайне тяжелое состояние пациента, когда от проведения бронхоскопии уже ничего не зависит.
- Катаральный эндобронхит – он характеризуется гиперемией (покраснением) и незначительным отеком слизистой бронхиального дерева. Может наблюдаться кровоточивость. Локализоваться может как слева, так и справа.
- Атрофический эндобронхит – наблюдаются отдельные участки гиперемии и истончения слизистой, усиление хрящевого рисунка и заострение межбронхиальных шпор. Локализация бывает справа или слева.
- Гипертрофический эндобронхит – наблюдается равномерное сужение бронхиальных просветов, утолщение слизистой, дифференцировка бронхиальных хрящей затруднена, заметно расширение межбронхиальных шпор. Локализация может быть справа или слева.
- Гнойный эндобронхит – четко выражены гиперемия и отечность слизистой, могут быть отдельные изъязвления, наблюдается отделение обильного гнойного секрета. Хронический процесс редко протекает в этой форме, даже в периоды обострения. Чаще всего локализуется сразу с обеих сторон (справа и слева).
- Диффузный эндобронхит представляет собой неспецифический процесс воспаления, который распространяется на слизистую поверхность всего бронхиального дерева. Чаще всего процесс локализуется сразу с обеих сторон (справа и слева).
- Диффузный частичный эндобронхит – воспаление распространяется на бронхиальные стенки ниже верхнедолевых отделов.
- Локальный или сегментарный эндобронхит – обычно процесс воспаления затрагивает только одну ветвь, он ограничен четко сформированной локализацией либо справа, либо слева. Границы воспаления отчетливо видны.
- переохлаждение и внезапный перепад температур;
- загрязненный воздух, например, присутствие в нем оксида углерода, аммиака, сероводорода, кислотных испарений или щелочей, а также задымлений и пыли;
- злоупотребление алкоголем и табакокурением;
- застойные явления в малом круге кровообращения, например, при сердечных патологиях;
- хронический воспалительный процесс в полости носа или рта, например, аденоидит, тонзиллит или синусит;
- аллергические реакции;
- вирусные инфекции.
- муколитиков-мукорегуляторов. Так как количество слизи невелико, но выделение ее затруднено в силу снижения кашлевого рефлекса, оптимальным будет назначение данных препаратов, способных восстанавливать нормальную секрецию слизистой. Например, карбоцистеина («Флюдитек», «Флуифорт», «Бронхобос»);
- бронхолитиков (преимущественно сочетаний препаратов двух групп, например, «Беродуал», «Ипратерол», а также «Спирива» и др.), что связано с нарушением тонуса бронхов;
- проводится антибактериальная терапия, в ходе которой используют антибиотики широкого спектра действия, важно учитывать чувствительность микрофлоры к антибиотикам;
- лечение этого заболевания часто проводят комбинированными препаратами, например, используют «Эреспал», он обладает одновременно отхаркивающим и противовоспалительным действием.
Для уточнения диагноза и выбора наиболее верной тактики лечения пациенту назначают бронхоскопию. Это исследование позволяет оценить состояние слизистой бронхиального дерева. При обследовании пациентов с диагнозом «хронический бронхит» часто выявляется атрофический эндобронхит различной интенсивности. Попробуем разобраться в терминологии.
Бронхоскопия как метод диагностики
Бронхоскопия – это эндоскопическое обследование, которое проводится при различных заболеваниях трахеобронхиального дерева. Оно имеет огромное диагностическое значение при воспалительных, аллергических и опухолевых заболеваниях трахеи и бронхов. Позволяет визуально оценить состояние слизистой этих органов.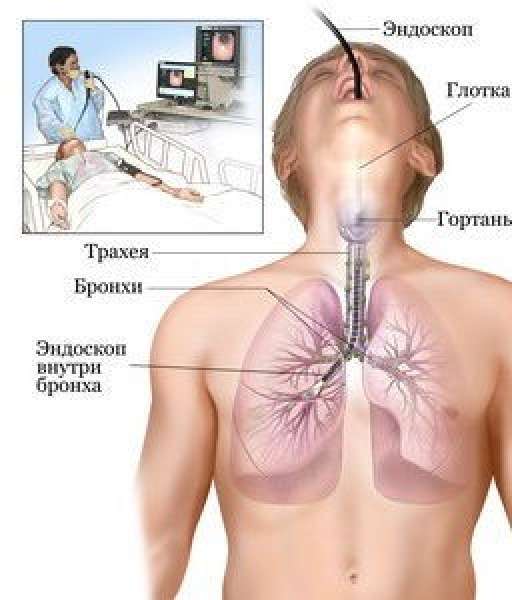
Когда назначается бронхоскопия
Нужно понимать, что бронхоскопия может быть как лечебной, так и диагностической. Разница в том, что диагностическую используют для установления, подтверждения или опровержения определенного диагноза, лечебная бронхоскопия предназначена для облегчения состояния пациента с уже известным диагнозом.
Показания для проведения бронхоскопического исследования:
Лечебную бронхоскопию могут назначить для:
Помимо показаний, существуют и противопоказания к проведению данной процедуры.
Противопоказания к бронхоскопии:
Кроме абсолютных противопоказаний, существует также дополнительный список относительных противопоказаний, которые также зависят от вида бронхоскопии (ригидная или фибробронхоскопия).
Эндобронхиты: классификация
Итак, после проведения исследования врач в заключении пишет диагноз «эндобронхит». Что же это такое? По большому счету в нескольких словах врач-эндоскопист делает заключение о видимом ему состоянии слизистой оболочки бронха, а также об отклонениях от нормы. Эндобронхит – это воспалительное изменение слизистой оболочки бронха, наблюдаемое врачом в процессе бронхоскопии.
Удобная классификация подобного состояния слизистой бронхов была опубликована в 1967 году В. А. Герасиным.
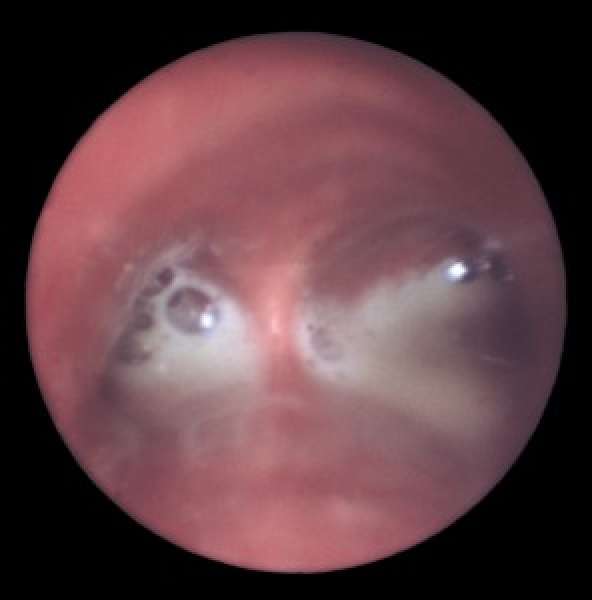
Существует и другая классификация эндобронхита, которую часто используют специалисты. Ее описал в 1965 году Лемуан.
В подобной классификации различают три степени интенсивности:
Первая степень – наблюдается незначительная отечность слизистой и размытость сосудистого и хрящевого рисунка. Секреция умеренная. Сегментарный эндобронхит чаще всего характеризуется именно этой степенью.
Вторая степень – отек и гиперемия четко выражены, бронхиальный просвет сужен, сосудистый рисунок не виден глазу, хрящевой рельеф сглажен. При контакте со слизистой наблюдается незначительная кровоточивость. Выделяемый секрет слизисто-гнойный.
Третья степень – хорошо заметен синюшно-багровый оттенок утолщенной слизистой стенок бронхов, отек сильно выражен, сосудистый рисунок отсутствует. Устья бронхов как сегментарных, так и долевых резко сужены. Наблюдается обильный вязкий гнойный секрет. Бронхоскопия затруднена.
По клиническому течению различают острый и хронический эндобронхит.
В настоящее время врачи-эндоскописты используют несколько классификаций, так как только их сочетание может в полной мере отразить патологические процессы в стенке бронхов.
Причины возникновения заболевания
Причины, вызывающие подобное состояние бронхиального дерева, могут быть самые разнообразные. Здесь приведены основные:

Особенности клинической картины
При атрофическом эндобронхите пациенты жалуются на ухудшение общего состояния, слабость, одышкау. При выраженой атрофии (истончении слизистой оболочки) у пациентов может снижаться кашлевой рефлекс, наблюдаться нарушение эвакуации слизистого отделяемого из дыхательных путей, количество отделяемого при этом умеренное. Часто атрофический эндобронхит сопровождает пылевой (профессиональный) хронический бронхит.
Процесс может располагаться справа или слева или одновременно с обеих сторон. При аускультации выслушиваются хрипы со стороны поражения, преимущественно сухие (на фоне атрофии количество бокаловидных клеток, продуцирующих слизь, уменьшается). Если воспалительный процесс расположен слева, то и хрипы будут выслушиваться там же. Диффузный эндобронхит характеризуется обычно хрипами с обеих сторон.
Лечение
Атрофический эндобронхит обычно хорошо поддается контролю при правильном подходе. Лечение назначает врач в соответствии с заболеванием, которое вызвало подобное состояние слизистой бронхиального дерева (особенно, если основное заболевание – пылевой бронхит, бронхит курильщика или связано с профпатологией, ХОБЛ). Так, например, при атрофическом эндобронхите возможно применение:
Лечение нередко дополняют народными средствами, но их использование может быть только вспомогательным, а не основным методом. Особенно если заболевание имеет гнойный характер. Чем быстрее начать лечение, тем быстрее наступит выздоровление.