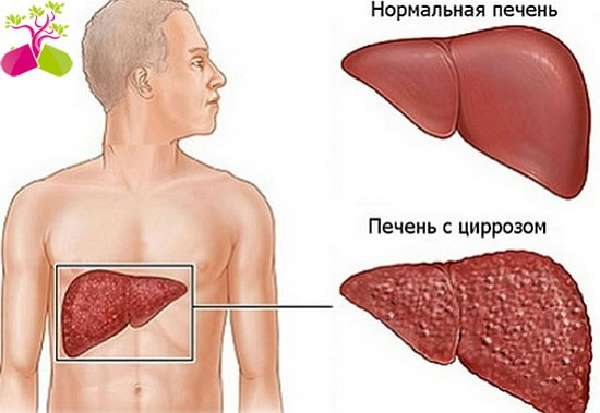
Пневмония или воспаление легких – это острое инфекционное поражение легочной ткани, характеризующееся наличием воспалительного экссудата в альвеолах.
ИВЛ-ассоциированная пневмония входит в группу нозокомиальных пневмоний и является второй по частоте внутрибольничной инфекцией. Данная патология составляет примерно 15-20% от числа внутрибольничных пневмоний.
Пневмония возникает после длительного периода использования искусственной вентиляции легких (ИВЛ) для поддержания функции дыхания. Риск возникновения вентиляционной пневмонии возрастает в 20 раз после 3 дней ИВЛ, а риск инфицирования дыхательных путей увеличивается на 1% каждый день после начала ИВЛ.
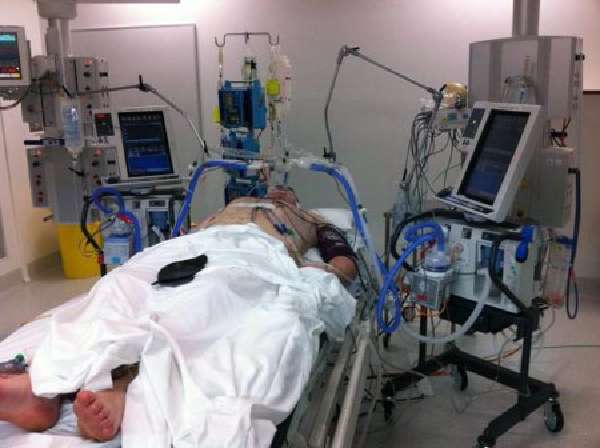
Как искусственная вентиляция легких становиться причиной воспаления
VILI (или вентилятор-ассоциированное повреждение легких) связано, в первую очередь, со следующими особенностями:
- увлажнение смеси – при недостаточно увлажненной дыхательной смеси происходит повреждение ресничек дыхательного эпителия и испарение сурфактанта, что способствует некрозу альвеол и образованию мелких ателектазов;
- давление – при осуществлении искусственного вдоха аппарат создает определенное давление в дыхательных путях. При неправильном подборе параметров давления может возникнуть баротравма, угрожающая разрывом альвеол и бронхов;
- кислород – при использовании в виде дыхательной смеси 100-процентного кислорода происходит формирование свободных радикалов, повреждающих мембраны легких.
Также к факторам риска возникновения воспаления легких во время и после ИВЛ относятся сложная интубация, реинтубация, во время которых происходит обсеменение дыхательных путей микроорганизмами с полости рта и рук анестезиолога.
К менее значащим причинам относятся:
- трахеостомия;
- хирургические вмешательства в грудную полость;
- аспирация желудочного содержимого при сложной интубации;
- сопутствующие хронические заболевания легких (хронический бронхит, муковисцидоз), курение в анамнезе;
- снижение уровня кашлевого рефлекса после ИВЛ;
- врожденные пороки развития дыхательных путей;
- очаги хронической инфекции (возможен вариант гематогенного пути распространения инфекции);
- пожилой возраст (старше 60 лет).
В различных клинических исследованиях было доказано, что риск возникновения пневмонии после ИВЛ существенно снижается при переводе больных из отделений интенсивной терапии.
Возбудители ИВЛ-ассоциированной пневмонии

Среди микроорганизмов, вызывающих воспаление легких после длительной ИВЛ, лидирующую позицию (примерно 60%) занимают грамотрицательные бактерии: Pseudomonasaeruginosa, Klebsiellapneumoniae, Escherichiacoli, Hemophilusinfluenzae и Proteusmirabilis.
Грамположительные инфекции, такие как Staphylococcusaureus, Streptococcuspneumoniae, вызывают примерно 20% данной патологии. Оставшиеся 20% делят между собой грибы (Candidaalbicans, Aspergilusspp), вирусы (грипп, аденовирус) и атипичные организмы (Legioneitapneumophila, Chlamydiapneumoniae, Mycoplasmapneumoniae).
Диагностика заболевания
Диагноз ИВЛ-ассоциированного воспаления легких ставится на основе жалоб больного, если таковые возможно собрать (кашель с выделением мокроты, боль в грудной клетке, признаки общей интоксикации, появление одышкаи), анамнеза заболевания (состояние после ИВЛ) и данных физикального осмотра (притупление перкуторного звука, аускультативно: крепитации, шум трения плевры, влажные разнокалиберные и сухие хрипы).
Подтверждение диагноза происходит после бактериального исследования крови и мокроты для выявления возбудителя и рентгенографии органов грудной клетки (определение наличия инфильтратов, их локализации, распространенности, плеврального выпота или образования патологических полостей в легких).
Лечение и профилактика
Основным методом лечения данного заболевания является антибиотикотерапия. Врач назначает антибиотик эмпирически, то есть до результатов бактериологического исследования.
При выборе эмпирической терапии доктор должен учитывать аллергологический анамнез больного (наличие в истории болезни непереносимости антибиотиков) и специфические для лечебного учреждения возбудители.
Наиболее эффективными для лечения данной патологии считаются карбапенемы (Тиенам, Меронем), Ванкомицин, аминогликозиды (Амикацин, Тобрамицин), линкозамиды (Клиндамицин) и цефалоспорины 4-го поколения (Цефепим, Эмцеф).
Что нужно для профилактики:
- Необходимо менять интубационные трубки хотя бы каждые 48 часов.
- Использование назогастрального зонда (для предупреждения аспирации) и препаратов, снижающих желудочную секрецию; тщательная санация зондов.
- Санация трахеобронхиального дерева перед и после экстубации трахеи.
- Комбинация энтерального и парентерального питания.
- Санация аппарата искусственного дыхания после каждого пациента.