Пневмония — острое инфекционное заболевание у взрослых и детей, возникающее в результате поражения легочной ткани (альвеол и мелких бронхов). Чаще всего пневмония имеет бактериальное происхождение, но может быть вызвана вирусами, грибами, простейшими, реже влиянием токсических веществ. Тяжелая пневмония приводит к развитию дыхательной недостаточности — угрожающему жизни состоянию.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
Распространенность пневмонии в различных возрастных и социальных группах существенно варьирует. Заболеваемость и смертность наиболее высоки в детском и пожилом возрасте — периодах человеческой жизни, когда иммунная система максимально уязвима. В формировании заболевания играют роль также наличие вредных привычек и хронических заболеваний, условия труда, географическое расположение региона.
- люди пожилого и старческого возраста;
- пациенты с сердечной недостаточностью;
- пациенты отделений интенсивной терапии и реанимации;
- страдающие ожирением высокой степени;
- любые случаи длительной вынужденной иммобилизации (состояние после операции, инсульт, травмы и переломы).
- сахарный диабет;
- прием глюкокортикоидов;
- хроническая обструктивная болезнь легких;
- ВИЧ-инфекция в стадии СПИД;
- алкоголизм.
- сопутствующий септический шок и/или ИВЛ, интубация трахеи — это абсолютные показания;
- соотношение PaO2/FiO2 ≤ 250;
- анемия менее 80 гл;
- острая почечная недостаточность, полиорганная недостаточность;
- одышкаа свыше 30 в 1 минуту у взрослых;
- снижение артериального давления (САД менее 90, ДАД менее 60 мм рт. ст.);
- нарушение сознания, сопор, дезориентация;
- гипотермия, снижение уровня лейкоцитов и тромбоцитов в ОАК.
- распространение инфекционного процесса на 50% за четыре часа (шкала Европейского РО).
- люди пожилого и старческого возраста;
- пациенты с сердечной недостаточностью;
- пациенты отделений интенсивной терапии и реанимации;
- страдающие ожирением высокой степени;
- любые случаи длительной вынужденной иммобилизации (состояние после операции, инсульт, травмы и переломы).
- сахарный диабет;
- прием глюкокортикоидов;
- хроническая обструктивная болезнь легких;
- ВИЧ-инфекция в стадии СПИД;
- алкоголизм.
- сопутствующий септический шок и/или ИВЛ, интубация трахеи — это абсолютные показания;
- соотношение PaO2/FiO2 ≤ 250;
- анемия менее 80 гл;
- острая почечная недостаточность, полиорганная недостаточность;
- одышкаа свыше 30 в 1 минуту у взрослых;
- снижение артериального давления (САД менее 90, ДАД менее 60 мм рт. ст.);
- нарушение сознания, сопор, дезориентация;
- гипотермия, снижение уровня лейкоцитов и тромбоцитов в ОАК.
- распространение инфекционного процесса на 50% за четыре часа (шкала Европейского РО).
- Катетеризация периферической вены и медленная инфузия физиологического раствора со скоростью 10-20 капель в минуту.
- Проведение пульсоксиметрии и измерение сатурации артериальной крови. При сатурации менее 90% — кислород через маску или носовые катетеры.
- Измерение артериального давления. При низком артериальном давлении — быстрое капельное введение физиологического раствора со скоростью 100 капель в минуту, срочная госпитализация.
- Измерение температуры. При температуре более 38 градусов — введение жаропонижающих средств (см. таблицу 2).
- Подсчет частоты дыханий. При частоте свыше 30 в 1 минуту — кислород через маску или носовые катетеры, срочная госпитализация.
- Нормализация температуры и частоты дыхательных движений.
- Сатурация свыше 90%.
- Уменьшение размера инфильтрата на рентгенограмме.
- Улучшение сна и аппетита.
- Нормализация лабораторных показателей: количества лейкоцитов в общем анализе крови, лейкоцитарной формулы, исчезновение токсической зернистости нейтрофилов.
Распространенность пневмонии в различных возрастных и социальных группах существенно варьирует. Заболеваемость и смертность наиболее высоки в детском и пожилом возрасте — периодах человеческой жизни, когда иммунная система максимально уязвима. В формировании заболевания играют роль также наличие вредных привычек и хронических заболеваний, условия труда, географическое расположение региона.
Клиническая картина
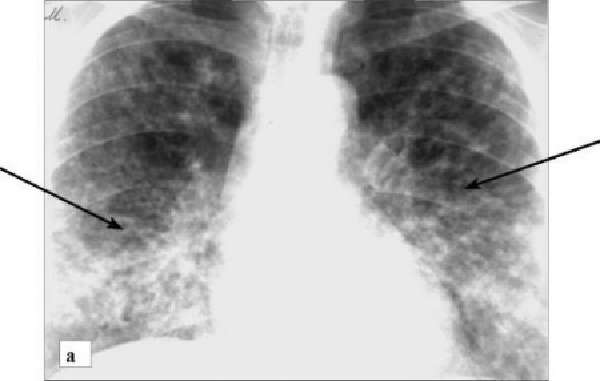
Двусторонняя нижнедолевая пневмония — одна из наиболее частых форм пневмонии, по поводу которой пациенты госпитализируются в стационар. О ней говорят в случае образования воспалительного инфильтрата в нижних долях правого и левого легкого.

Симметричность поражения и одновременное формирование заболевания с двух сторон означает, что для развития этой формы необходимо наличие системных нарушений. Действительно, нижние доли легкого — это области, в которых чаще всего возникают т. н. застойные явления — ухудшение кровоснабжение в результате недостаточно эффективной работы сердца или же снижения вентиляции. По этой причине двусторонняя пневмония с поражением нижних долей чаще всего наблюдается у следующих категорий пациентов:
Поскольку для развития пневмонии также необходимо снижение функции иммунитета, то любые состояния, протекающие с его нарушением, также потенциально опасны в плане формирования этого заболевания. Сюда относятся:
То, что в патологический процесс вовлекается большой объем легочной ткани, а также достаточно серьезные причины возникновения двусторонней пневмонии, часто приводит к формированию тяжелой дыхательной недостаточности у таких пациентов.
Следует сказать, что по современным представлениям, наличие воспалительного поражения легких с обеих сторон является абсолютным показанием для госпитализации в стационар.
Это правило распространяется как на взрослых, так и на детей. Наиболее тяжелых больных необходимо лечить в условиях отделения интенсивной терапии. Показаниями для перевода в реанимационное отделение являются (шкала ATS, США, 2007):

Симметричность поражения и одновременное формирование заболевания с двух сторон означает, что для развития этой формы необходимо наличие системных нарушений. Действительно, нижние доли легкого — это области, в которых чаще всего возникают т. н. застойные явления — ухудшение кровоснабжение в результате недостаточно эффективной работы сердца или же снижения вентиляции. По этой причине двусторонняя пневмония с поражением нижних долей чаще всего наблюдается у следующих категорий пациентов:
Поскольку для развития пневмонии также необходимо снижение функции иммунитета, то любые состояния, протекающие с его нарушением, также потенциально опасны в плане формирования этого заболевания. Сюда относятся:
То, что в патологический процесс вовлекается большой объем легочной ткани, а также достаточно серьезные причины возникновения двусторонней пневмонии, часто приводит к формированию тяжелой дыхательной недостаточности у таких пациентов.
Следует сказать, что по современным представлениям, наличие воспалительного поражения легких с обеих сторон является абсолютным показанием для госпитализации в стационар.
Это правило распространяется как на взрослых, так и на детей. Наиболее тяжелых больных необходимо лечить в условиях отделения интенсивной терапии. Показаниями для перевода в реанимационное отделение являются (шкала ATS, США, 2007):
Среди множества возбудителей этого заболевания лишь три встречаются с такой частотой, которая позволяет считать их главными виновниками пневмонии. К ним относятся пневмококк, гемофильная палочка и микоплазма (микроорганизмы перечислены в порядке уменьшения вероятности инфицирования). Если пневмония возникла в стационаре, особенно в отделении реанимации, то наиболее вероятным возбудителем будет являться четвертый микроб — синегнойная палочка.
Двусторонняя нижнедолевая вирусная пневмония наиболее часто встречается в период эпидемий, таких как грипп (в том числе свиной грипп). Грибковая флора вызывает развитие этой формы заболевания лишь у лиц с резко сниженным иммунитетом — например при СПИДе.
Медикаментозное лечение
В основе лечения лежит антибактериальная терапия, направленная против основных возбудителей пневмонии. Большое значение в выборе антибиотика играет место возникновения инфекции — в стационаре или же дома, поскольку пневмония тогда будет вызвана разными микробами.
Антибиотиками выбора при внебольничной пневмонии являются три группы препаратов — полусинтетические пенициллины, в т. ч. защищенные, макролиды и фторхинолоны. При нозокомиальной инфекции препараты выбора — антисинегнойные антибиотики. В таблице приводится пример назначения в скобках даны торговые названия препаратов.
| Внебольничная пневмония | Нозокомиальная пневмония | |
| Препарат выбора | Защищенные пенициллины: амоксициллин/клавуланат (Амоксиклав, Аугментин), ампициллин/сульбактам (Уназин, Амписульбин) в комбинации с макролидом (азитромицин (Сумамед), кларитромицин (Клацид)) — все формы в виде инъекций. Вторая комбинация, одобренная для лечения двусторонней нижнедолевой пневмонии: цефалоспорины (третьего поколения), например, Цефотаксим, Клафоран, Цефтриаксон, в комбинации с инъекционными макролидами. В условиях реанимационного отделения: Амикацин (Амикин) в сочетании с цефтазидимом (Цефтум, Фортум) или цефепимом, ципрофлоксацин (Ципринол, Цифран) в сочетании с цефтазидимом или цефепимом, вместо ципрофлоксацина может быть использован левофлоксацин (Таваник). Возможна трехкомпонентная схема при доказанной синегнойной инфекции. | Амоксициллин/клавуланат (Амоксиклав, Аугментин), ампициллин/сульбактам (Уназин, Амписульбин), цефтриаксон, цефтазидим (Цефтум, Фортум) У пациентов на ИВЛ более пяти дней (или имеющих факторы риска в обычном отделении): меропенем, имипенем, амикацин в сочетании с ванкомицином. |
| Альтернативный препарат | Левофлоксацин (Таваник, Локсоф) и моксифлоксацин (Авелокс), в условиях реанимации к фторхинолону может быть добавлен амоксиклав. Макролиды в инъекционной форме, амикацин и левофлоксацин при доказанной синегнойной инфекции. | Комбинации амикацина или гентамицина с фторхинолонами: (левофлоксацин (Таваник), моксифлоксацин) или цефепимом. У пациентов на ИВЛ более пяти дней (или с факторами риска в профильном отделении): фторхинолоны (третье-четвертое поколение) в сочетании с тикарциллином, амикацином или гентамицином. |
| Препарат резерва | Эртапенем (Инванз), левофлоксацин (Таваник), а также комбинация этих групп при условии тяжелого течения | Меропенем (Меронем), имипенем (Тиенам), дорипенем (Дорибакс). |
| Грибковая пневмония | Флуконазол (Дифлюкан) | Флуконазол (Дифлюкан) |
| Вирусная пневмония | Осельтамивир (Тамифлю), занамивир | Осельтамивир (Тамифлю), занамивир |
К дополнительным, но не менее важным направлениям лечения нижнедолевой двусторонней пневмонии относится использование противокашлевых и бронхолитических препаратов, кислородотерапия, при необходимости — проведение дезинтоксикации, снижения температуры. В таблице торговые названия препаратов начинаются с прописной буквы.
| Группа | Препараты | Цель применения |
| Отхаркивающие средства | АЦЦ, Лазолван, Бронхолитин, бромгексин, препараты термопсиса, гидрокарбонат натрия, корень солодки, корень алтея, выбор препарата от кашля определяет только врач, исходя из клинической картины и частоты приступов кашля. | Уменьшить вязкость мокроты и улучшить возможность ее отхождения при кашле. |
| Бронхолитики | сальбутамол (Вентолин), фенотерол (Беротек), Беродуал, ипратропия бромид, эуфиллин, теофиллин | Расширить бронхи и тем самым улучшить отхождение мокроты. |
| Жаропонижающие | метамизол (Анальгин), парацетамол (Инфулган, Панадол), ацетилсалициловая кислота (Аспирин), ибупрофен (Нурофен), при белой лихорадке в сочетании с ношпой, папаверином, супрастином (у детей), с димедролом (у взрослых) | Снизить температуру до допустимых и переносимых цифр. |
| Препараты для инфузионной терапии | физиологический раствор, раствор Рингера, трисоль, растворы глюкозы, растворы коллоидов — Рефортан, Гелофузин | Восполнение дефицита жидкости, дезинтоксикация, повышение артериального давления. |
Алгоритм оказания первой медицинской помощи
Все больные с двухсторонней нижнедолевой пневмонией подлежат обязательной госпитализации в терапевтический или пульмонологический стационар.
Критерии эффективности терапии