Пневмоцистная пневмония – болезнь, возникающая только у людей с поврежденной иммунной системой, особенно инфицированных ВИЧ, без лечения имеет фатальные последствия.

Причины болезни
Пневмоцистоз вызывает условно-патогенный микроорганизм пневмоциста, который имеет много общих черт, как с простейшими, так и с грибами. До последнего дня идут споры о его классовой принадлежности.
Возбудитель повсеместно распространен в окружающей среде, однако при сохранных естественных защитных механизмах не вызывает никаких изменений. Наибольшую опасность вызывает контакт больных с подтвержденными инфицированием ВИЧ.
Источником является больной человек, выделяющий цисты в окружающую среду при кашле, что способствует развитию вспышек инфекции в закрытых коллективах, особенно больницах.
Научные исследования по выявлению зараженных ВИЧ и больных без ВИЧ инфекции в пульмонологических стационарах, а также медицинских работников показали удручающие результаты. В связи с тем, что практически все обследованные были носителями и выделяли в окружающую среду цисты, пневмоцистоз стали относить к внутрибольничной инфекции с воздушно-капельных механизмом передачи.
Описаны несколько случаев вертикального заражения от больной матери к плоду, которые заканчивались мертворождением. Также раннее появление клинических проявлений пневмонии у новорожденных подтверждает возможность внутриутробного заражения.
Основные группы риска среди взрослых и детей:
- ВИЧ-инфицированные;
- лица с системными заболевания соединительной ткани и крови;
- пациенты с онкологическими заболеваниями;
- реципиенты с трансплантированными органами;
- люди, принимающие любую иммуносупрессивную терапию или облучение;
- лица пожилого возраста, страдающие диабетом;
- курильщики;
- контактирующие с опасными и вредными веществами.
Пневмоцистная пневмония наиболее часто регистрируется у детей с несовершенством иммунной системы в раннем возрасте, обусловленной недоношенностью, пороками развития, наличием цитомегаловирусной инфекции.
Патогенез пневмоцистоза
Пневмоцистная пневмония развивается через несколько недель после контакта с носителем инфекции. Инкубационный период сокращается у инфицированных ВИЧ.
Пневмоцисты, попадая через бронхиальное дерево в альвеолы, начинают активно размножаться и вызывать местные реакции воспаления. В результате разрушающих воздействий на клетки хозяина они уменьшают площадь здоровой поверхности альвеол за счет выработки пенистого экссудата и приводят к альвеолярно-капиллярному блоку.
Чем ниже иммунный ответ организма, тем быстрее происходит диссеминация возбудителя по легким с нарастанием симптомов легочной недостаточности. Нарушение целостности мембраны капилляров способствует дальнейшему проникновению возбудителя в кровь, а также присоединению вторичной инфекции.
Симптомы поражения легких
Пневмоцистная пневмония проявляет себя по-разному в зависимости от иммунного статуса инфицированного.
У детей начало может быть стертым, характерными легочными симптомами являются следующие:
- Грубый, лающий кашель, непродуктивный, коклюшеобразный;
- Приступы затрудненного дыхания вплоть до удушья, чаще по ночам;
- Небольшое количество серой пенистой мокроты.
У взрослых начало чаще острое, с повышения температуры тела, интоксикации, боли в груди, надсадного кашля. Резко нарастают явления дыхательной недостаточности:
- тахипноэ;
- цианоз и акроцианоз;
- резкая одышкаа.
Пневмоцистная пневмония у инфицированных ВИЧ, в особенности с яркими проявлениями СПИДа может развиваться постепенно. На протяжении нескольких месяцев отмечается повышение температуры тела выше 38°С, постепенное похудание. Затем присоединяется сухой кашель и явления легочной недостаточности.
Распространение и генерализация пневмоцистоза приводит к поражению других органов (кожи, ЦНС, печени, почек, сердца и других), где выявляют очаги некроза с пенистым содержимым.
Диагностические процедуры
К сожалению, все вышеописанные изменения не являются патогномоничными, что затрудняет своевременную диагностику специфического поражения легочной ткани.
Врачи отталкиваются от данных анамнеза, выявления возможных причин снижения иммунной активности и атипичного течения пневмонии. Настораживают скудные клинические симптомы на фоне выраженой одышкаи.
Пневмоцистная пневмония при рентгенологических исследованиях дает мозаичную картину:
- инфильтративные затемнения от милиарных до диффузных;
- перибронхиальная инфильтрация;
- участки повышенной и сниженной пневматизации – «матовое стекло», «вуаль»;
- расширение тени средостения;
- наличие полостей распада;
- плевральный выпот;
- спонтанный пневмоторакс.
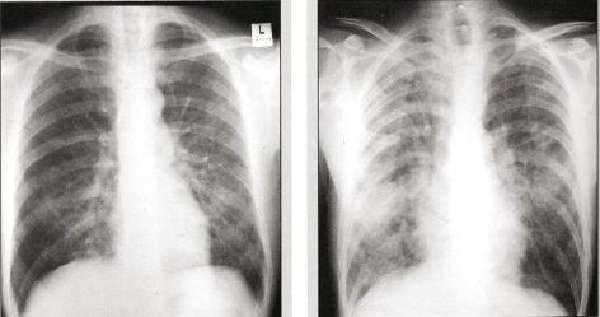
В 10% у лиц с тяжелыми проявлениями инфекции, вызванной ВИЧ, при явной клинической картине рентгенологические изменения могут отсутствовать. Чтобы исключить внелегочные проявления, необходимо проведение компьютерной или магнитно-резонансной томографии.
В лабораторных анализах крови чаще всего отмечается панцитопения, характерная для иммуносупрессивных состояний. Проявлением выраженой дыхательной недостаточности служит повышение активности лактатдегидрогеназы.
Основным критерием является выделение возбудителя из мокроты или крови с помощью паразитологических, иммунологических, молекулярно-биологических методик. Однако выявление цист без количественных характеристик в смывах бронхов, мокроте, а также оценке иммуноглобулинов не является доказательством пневмоцистоза.
Особенности терапии
Лечение должно начинаться как можно раньше специфическими химиопрепаратами. У больных с ВИЧ инфекцией необходимо сочетание комбинированной противоретровирусной терапии с патогенетической, а также симптоматической.
Патогенетическое лечение направлено на устранение недостаточности со стороны сердечно-сосудистой и дыхательных систем.
Одним из методов, способствующих уменьшению гипоксии, является назначение кортикостероидов. Однако, применять гормональные препараты надо с осторожностью и короткими курсами. Симптоматическое лечение включает противовоспалительную, жаропонижающую, муколитическую и бронхолитическую терапии.
Прогноз и профилактика пневмоцистной пневмонии у ВИЧ инфицированных
Прогноз при пневмонии такого рода зависит от состояния иммунной системы и тяжести течения. Без лечения летальность у различных групп населения может достигать 100%. Пневмоцистная пневмония может рецидивировать даже после полного выздоровления уже через несколько недель. Поэтому большая роль отдается профилактическому лечению.
Меры, направленные на ограничение распространенности заболевания сводятся к выявлению источников инфекции среди людей из групп риска и медицинских работников в специализированных стационарах и контактирующих с ВИЧ инфицированными.
Профилактика пневмоцистной пневмонии химиопрепаратами проводится у людей, зараженных ВИЧ, и делится на первичную и вторичную. Первичная профилактика проводится пациентам без выявленных ранее симптомов пневмоцистоза.
Показаниями являются:
- CD4-лимфоцитов в крови менее 0,2 Х 109/л;
- больным с IIIБ стадией и легочными проявлениями неясной этиологии;
- всем больным IIIВ стадии;
- температура неясного генеза на протяжении 2 недель;
- кандидоза полости рта.
Первичная профилактика также показана новорожденным, матери которых являются инфицированными ВИЧ. Проводится непрерывно в течении нескольких месяцев пока не будет исключено носительство ВИЧ у ребенка.
Вторичная профилактика начинается после перенесенного острого процесса на протяжении от 4 недель и иногда пожизненно.