Рак слепой кишки (РСК) – злокачественное новообразование, которое поражает отделы толстого кишечника. РСК может приводить к гибели пациента при несвоевременной терапии. В статье мы разберем рак слепой кишки, первые симптомы и методы лечения.
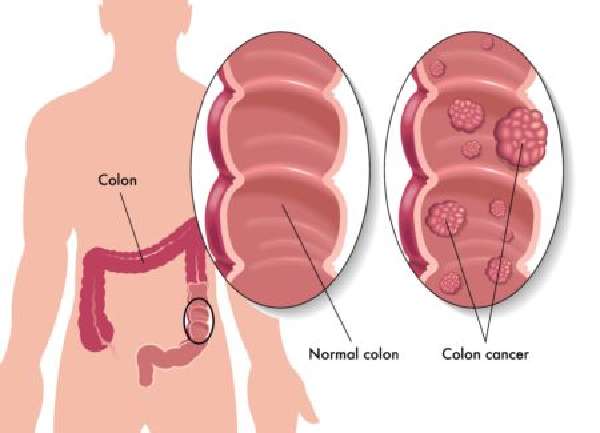
Внимание! В международной классификации болезней (МКБ) 10-го пересмотра рак слепой кишки обозначают кодом C18.0.
Причины развития патологии
Человеческая кишка состоит из разных областей, которые отличаются по своей структуре и функции. В каждой из этих областей клетки слизистой кишечника могут стать раковыми и размножаться неконтролируемо. Полученные опухоли, если они злокачественные, могут распространяться по всему телу и образовывать вторичные новообразования (метастазы).
Различные факторы играют определенную роль в развитии заболевания. Неправильная диета, нездоровый образ жизни и воспалительное заболевание кишечника могут способствовать развитию болезни. Некоторые формы РСК наследуются.
Опухоли толстой кишки (ободочной, слепой или др.) растут медленно и обычно проявляются поздно. Жалобы обычно возникают только тогда, когда рак широко распространился. Шансы на выздоровление зависят в значительной степени от размера опухоли.
В России РСК является вторым по распространенности у женщин и третьим наиболее распространенным среди мужчин раком. Ежегодно в России заболевают 70 000 человек и умирает около 30 000 человек. Мужчины чаще погибают от рака, чем женщины. Большинство опухолей кишечника возникают в толстой кишке (чуть менее 95%), только 2-5% формируются в тонком. Обычно рак толстой кишки развивается без видимых причин. Наследственные факторы играют ключевую роль в развитии определенных типов рака кишечника.
РСК может возникать вследствие определенных генетических дефектов. Родственники первой степени у пациентов с колоректальным раком примерно в два раза чаще болеют раком. Изменения в генотипе приводят к РСК в 90% случаев. По этой причине семейная история учитывается во время профилактических осмотров.
Семейный аденоматозный полипоз (САП)
Болезнь возникает у каждого третьего пациента до 30 лет. В 20-30% случаев болезнь возникает с течением времени даже у тех людей, которые не предрасположены к ней.
Если не лечить аденомы, практически у всех пациентов развивается рак примерно через 30 лет. Лечение выбора – это профилактическое хирургическое удаление (операция) всей кишки.
Синдром Линча
Синдром Линча – наследственная форма, которая встречается у 80% пациентов в возрасте 45 лет. Опухоли часто бывает в правой части кишки. Кроме того, существует повышенный риск других видов рака.
Другие причины
Младенческие полипы в основном являются пороками развития эмбриональной ткани и могут быть как спонтанными, так и вызванными наследственностью. В целом, пациенты с наследственными синдромами полипоза уже подвергаются высокому риску появления рака в молодом возрасте.
Возраст также делает незначительный вклад в развитие колоректального рака. С 50 лет риск значительно увеличивается. 90% случаев РСК возникает после 50 лет.
Недавние исследования показывают связь между увеличением долгосрочного потребления никотина и алкоголя и колоректального рака. Оба стимулятора содержат вещества, которые повреждают кишечные клетки (энтероциты).
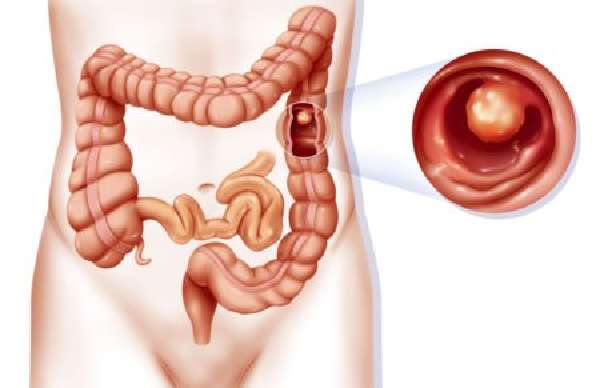
У менее 1% пациентов РСК является результатом хронического воспалительного заболевания кишечника (ХВЗК).
Симптомы и признаки
Зачастую рак слепой кишки обнаруживается в ходе стандартного медицинского обследования. В редких случаях раковое заболевание сопровождается следующими симптомами и признаками:
- Железодефицитной анемией,
- Ректальным кровотечением,
- Болью в животе,
- Инсультом,
- Изменением частоты дефекации,
- Обструкцией кишечника или перфорацией.
Физические данные могут включать следующее:
- Ранние стадии: неспецифические признаки (усталость, потеря веса),
- Поздние стадии: появление «жесткости» в абдоминальной области, макроскопическое ректальное кровотечение, гепатомегалия, асцит.
Стадии
Текущая классификация этапов развития опухоли по TNM выглядит следующим образом:
- Tx – нет описания степени опухоли,
- Тис – карцинома in situ, опухоль включает только мускулатуру слизистой оболочки,
- T1 – рак пророс через слизистую оболочку мускулатуры и простирается в подслизистую,
- T2 – рак распространился через подслизистую и расширился в muscularis propria,
- T3 – рак вырос через muscularis propria и во внешние слои толстой кишки, но не через них. Также рак не достиг каких-либо близлежащих органов или тканей,
- T4a – рак вырос через сероз (висцеральная брюшина),
- T4b – рак пророс через стенку толстой кишки и распространился на другие органы,
- Nx – нет описания возможного участия лимфатических узлов из-за неполной информации,
- N0 – нет рака в соседних лимфатических узлах,
- N1a – раковые клетки, обнаруженные в 1 соседнем лимфатическом узле,
- N1b – раковые клетки, обнаруженные в 2-3 соседних лимфатических узлах,
- N1c – небольшие отложения раковых клеток, обнаруженные вблизи лимфоузлов,
- N2a – раковые клетки, обнаруженные в 4-6 близлежащих лимфоузлах,
- N2b – раковые клетки, обнаруженные в 7 или более соседних лимфатических узлах,
- M0 – не видно дальнего распространения,
- M1a — рак распространился на один отдаленный орган или набор отдаленных лимфоузлов,
- M1b — рак распространился на более чем один отдаленный орган.
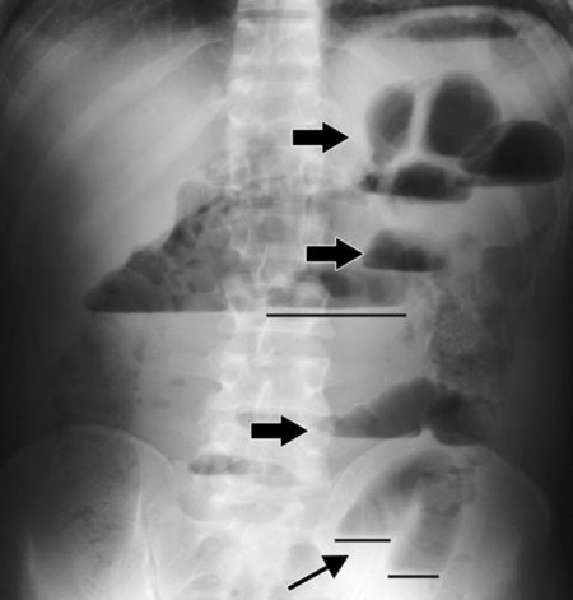
Диагностика
Базовые лабораторные исследования, которые используются для диагностики ракового заболевания слепого кишечника:
- Общий анализ крови,
- Биохимический анализ кровеносного русла,
- Тест на сывороточный карциноэмбриональный антиген,
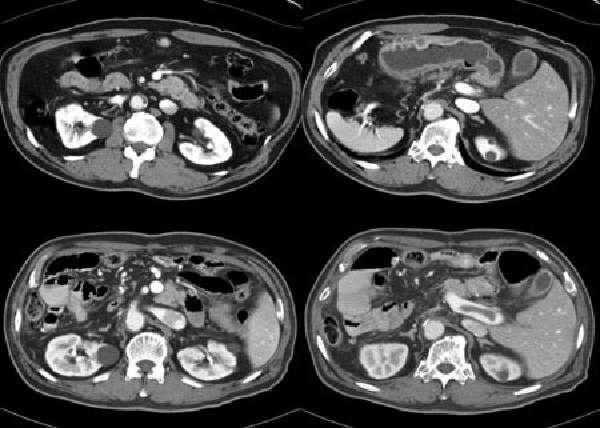
Методы визуализации, которые могут облегчить постановку диагноза:
- Рентгенография грудной клетки,
- Компьютерная томография,
- Ультразвуковое исследование брюшной полости,
- Контрастная ультрасонография печени,
- Брюшная МРТ,
- Позитронно-эмиссионная томография,
Другие процедуры, которые могут помочь в дифференциальной диагностике врачу:
- Колоноскопия,
- Ректороманоскопия,
- Биопсия подозрительных повреждений.
Поскольку болезнь на начальных стадиях обычно протекает бессимптомно, обследования играют важную роль в диагностике излечимых раковых поражений, а также в выявлении предраковых заболеваний (аденоматозных полипозов). Снижение заболеваемости раком и смертности за последние десятилетия в значительной степени объясняется широким распространением диагностических процедур.
Рекомендации Американского института гастроэнтерологии рекомендуют проходить колоноскопию каждые 10 лет, начиная с 50-летнего возраста. Колоноскопия является превентивной диагностической процедурой, которая позволяет выявлять рак на ранних стадиях.
При подозрении на рак нужно пройти сначала ректальное исследование, а потом колоноскопию с биопсией. Национальная комплексная онкологическая ассоциация рекомендует, чтобы все пациенты в возрасте до 70 лет с диагнозом колоректальный рак обследовались на наличие или отсутствие синдрома Линча. Пациенты в возрасте 70 лет и старше должны проходить обследование каждые полгода.
Тактика лечения
Специалист может удалить рак хирургическим путем или с помощью лекарств или уничтожить его радиоактивным излучением. Часто методы лечения также объединяются для повышения эффективности лечения.
Благодаря новым хирургическим методам, улучшенным лекарствам и более целенаправленной радиации, шансы на восстановление значительно улучшились в последние годы. Кроме того, побочные эффекты этих методов лечения резко снизились.
Лечение рака зависит от расположения опухоли, ее распространения и наличия метастазов. В основном, при раке кишечника пораженный кишечный компонент удаляется хирургическим путем на безопасном расстоянии. Различные хирургические процедуры доступны для различных отделов кишечника.
Любая хирургическая процедура на кишечнике может первоначально вызвать паралич кишечника. Если паралич не проходит в течение нескольких дней, может возникнуть кишечная непроходимость (илеус) с запорами. При обструкции пациенты могут страдать от сильной боли в животе, икоты и рвоты. Сильная дегидратация, нарушения электролитного баланса или инфекции могут в конечном итоге вызвать опасные для жизни состояния.
Также для терапии рака используют следующие терапевтические (нехирургические) методы:
- Криотерапия,
- Радиочастотная абляция.
Лекарственные средства, которые используются для системной химиотерапии:
- 5-Фторурацил (5-ФУ),
- Капецитабин,
- Оксалиплатин,
- Иринотекан.
Биологические вещества, которые применяются для лечения рака:
- Бевацизумаб (Авастин),
- Цетуксимаб,
- Ниволумаб,
- Панитумумаб,
- Пембролизумаб,
- Рамукирумаб,
- Регорафениб.
В последние годы лечение колоректального рака лекарственными средствами достигло огромного прогресса. Новые препараты улучшают шансы на выздоровление и имеют меньше побочных эффектов.
В течение десятилетий 5-фторурацил был стандартным методом лечения колоректального рака во всем мире. Препарат блокирует образование новой ДНК и тем самым ингибирует неконтролируемый клеточный рост опухоли. Комбинация с фолиевой кислотой усиливает этот эффект. Многие побочные эффекты после введения 5-фторурацила осложняли жизнь пациентам. После непрерывных вливаний в течение 24 часов 5-ФА может привести к болезненному покраснению ног и рук.
В настоящее время используются новые препараты, которые хорошо переносятся пациентами, например, иринотекан или оксалиплатин. Типичным побочным эффектом иринотекана является диарея, при этом у оксалиплатина часто возникают сенсорные нарушения, (покалывание на коже, движение муравьев), гиперчувствительность и ограничения подвижности конечностей.
В проспективном когортном исследовании, которое включало 1575 специалистов здравоохранения, исследователи обнаружили, что темпы смертности от колоректального рака (CRC) и общая смертность были ниже у пациентов, принимающих много пищевого волокна. Частота выживаемости была выше у пациентов, которые добавили большое количество клетчатки в рацион питания.
Потребление 5 г клетчатки в сутки уменьшает риск развития осложнений при раке на 20%. Взаимосвязь между потреблением волокон после постановки диагноза и РСК-специфической смертностью достигала максимума, если пациенты потребляли 24 г волокна в сутки. Это означает, что волокно имеет важное значение в профилактике рака. Клетчатка позволяет пациентам прожить дольше.

4 стадия: прогноз
С последней стадией рака 5-летняя выживаемость составляет 20%. Пациенты зачастую погибают от метастазов, нежели от опухоли в кишечнике. Многие спрашивают: сколько живут с 3 стадией. Пятилетняя выживаемость при раке III степени составляет 40%. Продолжительность жизни при онкологии и исход болезни (даже при четвертой стадии) зависит от многих факторов.
Меры профилактики
Профилактика основана на понимании колоректального канцерогенеза и доступности фармакологических препаратов, которые являются эффективными, но минимально токсичными. Эффективность этих веществ обычно сначала тестируют в группах высокого риска.
Целекоксиб – селективный ингибитор циклооксигеназы-2, который был впервые испытан на пациентах с САП. Целекоксиб уменьшает количество и размер полипов, поэтому должен использоваться в качестве профилактики при САП. Препарат был одобрен для пациентов с САП, хотя пока не ясно, влияет ли на злокачественное перерождение доброкачественной опухоли.
Также здоровый образ жизни (ЗОЖ) снижает риск колоректального рака. Основные факторы, которые снижают вероятность формирования рака:
- Сбалансированная диета с большим количеством фруктов, овощей, рыбы, птицы и продуктов с низким содержанием полинасыщенных жирных кислот,
- Своевременная дефекация,
- Нормальная масса тела,
- Физическая активность,
- Воздержание от алкоголя и никотина.
Поскольку рак толстой кишки может вызывать множество различных признаков заболевания и не имеет единой клинической картины, он часто диагностируется на поздних стадиях. Основной вклад в раннее выявление РСК обеспечивают регулярные обследования пациентов старше 45 лет. В контексте этого положения лечащий терапевт может оценить риск РСК у пациента и провести дальнейшие исследования в случае подозрения.

Важным риском РСК является наличие родственника первой степени с колоректальным раком. Такой пациент должен ежегодно проходить РИ в рамках общего физического обследования. Кроме того, требуется исследовать стул на наличие крови (фекальный анализ крови) каждые 3-5 лет. Полную колоноскопию нужно проводить каждые 4-6 лет в зависимости от анамнеза пациента. Даже если колоноскопия несет риски (инфекции или кровотечения), ее требуется проводить у пациентов старше 55 лет. Кроме того, удаление аденомы может предотвратить образование опухоли.
Каждый законно застрахованный имеет право не менее чем на 2 колоноскопии. Расходы на колоноскопию берут на себя медицинские страховые компании. Пациенты в возрасте от 50 до 55 лет имеют право на ежегодную оценку фекалий на наличие прожилок крови. Если результат положительный, пациент может потребовать полное обследование. С 55 лет пациенты могут выбирать между анализом фекалий каждые 2 года или колоноскопией каждые 10 лет. Конечно, пациенты с повышенным риском освобождаются от этого правила и контролируются очень часто.
Следует отметить, что рак не может быть полностью предотвращен этими мерами, потому что помимо наследственных причин также играют роль другие неизвестные факторы.
Совет! Нельзя лечить рак народными средствами, поскольку это может привести к непредсказуемым последствиям. В некоторых случаях народные методы приводили к смерти пациента.