Норовирусы – характеристики семейства калицивирусов
Норовирусы относятся к семейству калицивирусов (Calciviridae), включающему в себя различные типы одноцепочечных РНК-вирусов. К ним относятся:
- Норовирусы, вызывающие острый вирусный гастроэнтерит (неправильно называемый желудочным гриппом) у людей всех возрастов;
- Саповирусы, вызывающие острую диарею преимущественно у детей.
Семейство калицивирусов также включает лаговирус и пузырчатый вирус — непатогенные для человека.
Норовирусы не связаны с вирусами гриппа, но симптомы которые они вызывают, часто называют «кишечным гриппом», «энтеральным гриппом» или «желудочным гриппом».
Симптомы норовирусной инфекции
Случаи норовирусных инфекций возможны в течение всего года, но в умеренном климате они увеличиваются в период с ноября по апрель.
Симптомы обычно появляются внезапно, через 24-48 часов после воздействия норовируса, но также могут возникать в течение 12-72 часов. У большинства пациентов они длятся от 1 до 3 дней, однако могут быть и дольше.
Норовирусы вызывают острый гастроэнтерит. Основные симптомы:
- тошнота, рвота (чаще, чем при гастроэнтерите, вызванном другими вирусами);
- диарея (обычно умеренная – 4-8 раз за 24 часа) без крови и слизи в кале;
- слабость;
- схваткообразные боли в животе;
- реже лихорадка, озноб, мышечные и головные боли.
Симптомы обезвоживания включают в себя:
- снижение частоты мочеиспускания;
- сухость во рту и горле;
- головокружение при вставании.
Симптомы могут проявляться в разной комбинации: у некоторых пациентов, например, наблюдается только диарея, у других только рвота или только боли в животе. У детей обезвоживание проявляется рядом симптомов:
- плач без слез;
- сонливость;
- капризы;
- отсутствие мочеиспускания более 3 часов;
- изменения ритма дыхания — глубокое, ускоренное дыхание;
- сухость слизистых оболочек
Норовирусы называются норуолковскими, так как впервые вспышка острого гастроэнтерита была замечена в школе в Норуолке, штат США. Все люди, заболевшие в то время, имели одинаковые симптомы норовирусной инфекции: диарея, рвота, тошнота, лихорадка. У всех них симптомы исчезали в течение 2 дней.
Комментарии экспертов
Директор НИИ эпидемиологии и микробиологии Александр Семенов полностью поддерживает введенные меры. В марте он побывал в Китае, где ознакомился с карантинными мерами и особенностями противодействия вирусу. По мнению специалиста, борьба с эпидемией в Китае стала возможна благодаря правильному поведению населения.
“Вот эта тотальная дисциплина, выполнение элементарных санитарно-гигиенических предписаний, изоляционных мероприятий, строгое соблюдение карантинных мероприятий — все это дало свои плоды”, — сказал Александр Семенов в интервью, опубликованном в “Российской газете”.
Дорогой читатель, мы собрали всю самую важную и актуальную информацию о COVID-19 на 1 странице — главное о коронавирусе.Также, доступна актуальная статистика по: России, Москве, Подмосковью и городам, СпБ и всем регионам РФ и странам мира.
Норовирусы – лечение
Симптомы норовирусной инфекции сохраняются в течение 1–3 дней и обычно проходят самостоятельно. Противодиарейные препараты и антибиотики в этом случае не применяют. В тяжелых случаях врачи назначают противорвотные средства.
Лечение норовирусной инфекции заключается в обеспечении адекватной гидратации организма. Особенно опасно обезвоживание для маленьких детей. Для обеспечения эффективной гидратации во время диареи рекомендуется гипоосмолярный пероральный регидратационный раствор со сбалансированной концентрацией глюкозы и электролитов. В первые 3-6 часов после каждой рвоты или жидкого стула следует вводить 50 мл приготовленного раствора на килограмм массы тела и дополнительно 5-10 мл/кг массы тела.
Если возникает рвота, регидратационные жидкости вводят часто, но в небольших объемах, например, по 5 мл каждые 5 минут. Если рвота сохраняется, необходимо внутривенное введение. Стационарное лечение для внутривенной регидратации следует проводить, если у пациента наблюдается сильное обезвоживание, нарушение сознания или постоянная рвота, препятствующая пероральной регидратации.
Когда симптомы стихнут, следует продолжить гидратацию и вернуться к питанию. Диета должна быть легкоусвояемой, можно давать рисовую кашу или постные бульоны с белым измельченным мясом. Нельзя пить молоко, колу, фруктовые соки и газированные напитки.
У детей нормальное питание следует возобновить не позднее, чем через 4 часа. В случае младенцев, находящихся на грудном вскармливании и искусственном вскармливании, рекомендуется продолжать текущее кормление. Детям постарше можно давать без ограничений, например, отварной картофель, рис, каши, нежирное мясо и йогурт, фрукты и овощи.
Могут использоваться в качестве дополнения штаммы пробиотиков с документированной эффективностью, т.е. препараты, включающие живые бактерии, сходные с таковыми из физиологической флоры.
Реабилитация после коронавируса
В Центре восстановительной медицины в Набережных Челнах специалисты успешно проводят всестороннюю реабилитацию после ковида на протяжении всей пандемии. Определение терапевтической тактики осуществляется на первой консультации с врачом. На основании данных выписки из стационара специалист оценивает актуальное состояние пациента.
Для начала врач подробно разъяснит, какие анализы крови сдать после коронавируса. Возможно, понадобятся дополнительные лабораторные исследования при наличии специфических жалоб. Полученные показатели крови после коронавируса позволяют точно определиться с назначением лекарственной терапии, в которую входят:
-
гепатопротекторы – для восстановления структуры специфических клеток (гепатоцитов), нормализации функций печени;
-
адсорбенты – способствуют детоксикации организма;
-
антикоагулянты – исключают тромбообразование;
-
противофиброзные препараты – способствуют рассасыванию рубцов, образованных из соединительной ткани в печени, легких;
-
средства для поддержания микрофлоры кишечника;
-
мультивитаминные, минеральные комплексы – для достижения общеукрепляющего эффекта, противодействия свободным радикалам, оздоровления сосудов, повышения общего тонуса;
-
препараты, стабилизирующие психоэмоциональное состояние больного, купирующие приступы паники, тревоги, нормализующие ночной сон.
В комплексную реабилитацию после коронавируса обязательно входят курсы физиотерапии, массажа и лечебной физкультуры, рекомендации диетолога.
Физиотерапевты Центра восстановительной медицины разработали специальные программы, направленные на восстановление иммунной системы и физической активности, усиление обменных процессов, купирования остаточных очагов воспаления. С этой целью назначают процедуры:
-
магнитного воздействия;
-
фонофореза;
-
прессотерапии;
-
лазерного лечения;
-
электротерапии;
-
воздействия микротоками.
Программа лечебной физкультуры после перенесенного коронавируса состоит из специальных упражнений. Особое место в реабилитации пациентов занимает дыхательная гимнастика, необходимая для:
-
облегчения выделения легочного секрета;
-
восстановления функций диафрагмы;
-
нормализации работы дыхательных мышц;
-
восстановления физиологического объема легких;
-
устранения гипоксии;
-
избавления от одышки.
Подробно о курсе ЛФК после коронавируса можно почитать здесь – https://cvm-med.ru/serviceindividualnye-kursy-lfk.
Профессиональный лечебный массаж ускоряет восстановление пациента даже после тяжелого течения ковида. Грамотное мануальное воздействие на грудную клетку, спину, верхнюю часть тела, конечности способствует:
-
облегчению выделения мокроты;
-
насыщению внутренних органов и тканей кислородом;
-
улучшению кровоснабжения;
-
поступлению необходимых питательных веществ в поврежденные органы-мишени;
-
устранению симптомов застоя;
-
расслаблению;
-
нормализации режима сна и отдыха;
-
улучшения психоэмоционального состояния.
Ознакомиться с особенностями массажа можно здесь https://cvm-med.ru/servicemeditsinskiy-massazh.
Записаться на консультацию специалиста Центра восстановительной медицины можно по телефонам +7 (8552) 78-09-35, +7 (953) 482-66-62). Уточнить стоимость услуг клиники можно у оператора или в прайсеhttps://cvm-med.ru/price.
Если нарушить режим изоляции
Наблюдение за людьми, помещенными на карантин, осуществляют по-разному. В Москве работает приложение “Социальный мониторинг” для смартфона, которое помогает отслеживать перемещения. Домой могут позвонить медработники, сотрудники полиции, чтобы проверить соблюдение предписанных ограничений.
Согласно существующим законам, максимальный штраф для обычного гражданина за нарушение условий карантина составляет 500-1000 рублей. Такая сумма предусмотрена за несоблюдение ч.1 ст. 19.4 КоАП РФ (неповиновение законному распоряжению).
Нарушения карантинных мер подпадают под еще 2 статьи Кодекса РФ об административных правонарушениях: ч.1 ст. 19.4, ст. 6.3. Штраф за несоблюдения этих законов составляет 300-500 рублей и 100-500 рублей соответственно. В ближайшем будущем планируется ужесточение системы наказаний.
Если нарушение изоляции повлекло за собой массовые заражения коронавирусом, предусмотрена уголовная ответственность.
В случае инфицирования большой группы лиц и наличия хотя бы одного летального исхода нарушителю грозит тюремное заключение сроком до 5 лет. Если смертельных случаев не наблюдалось, человек заплатит штраф 80 тыс. рублей или проведет за решеткой 1 год.
Штрафы за нарушение карантина в Подмосковье
В Подмосковье с 3 апреля установлены более высокие суммы штрафов. Для физических лиц — 4000 рублей за первое нарушение, 5000 рублей за повторное. При несанкционированном использовании транспортного средства штраф за первое нарушение составляет 5000 рублей.
Для должностных лиц штраф составляет 30-40 тыс. рублей за первое нарушение, 40-50 тыс. за повторное. Для юридических лиц: 200-300 тыс. рублей и 300-500 тыс. рублей соответственно.
Как не заразиться гриппом, если дома болеют
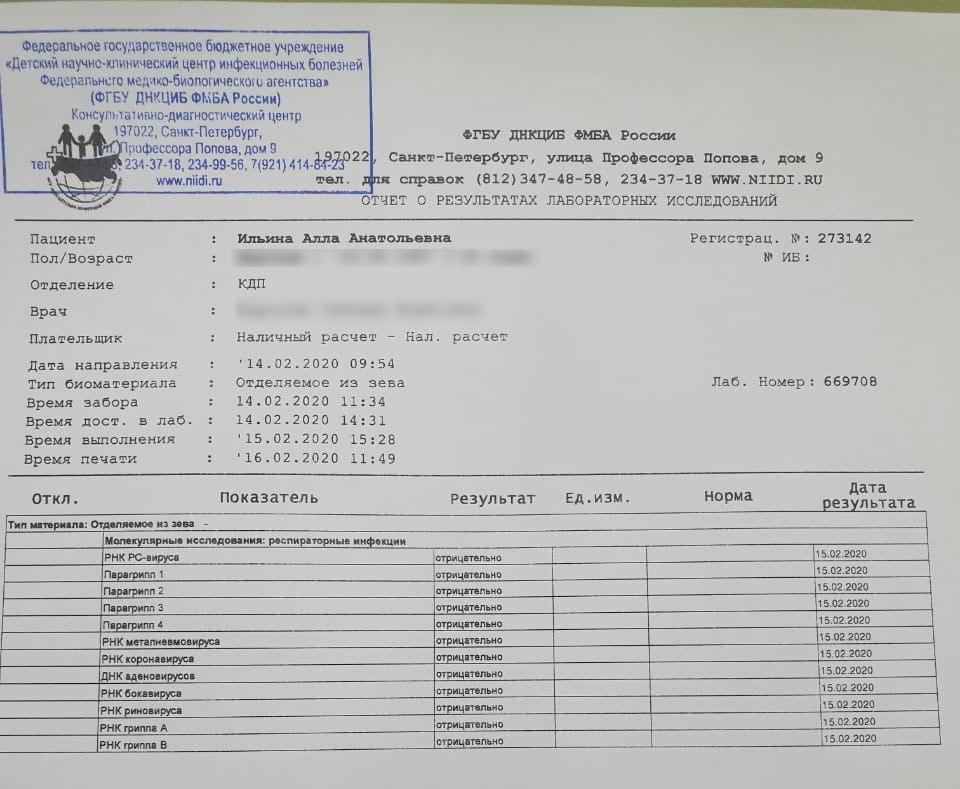
Вирус гриппа попадает в организм через слизистые верхних дыхательных путей, где он внедряется в клетки эпителия и начинает разрушать их. Инкубационный период – это время от момента заражения до возникновения первых симптомов – у гриппа 12-48 часов.
Путь распространения вируса – воздушно-капельный, когда вместе с частичками слизи, слюны во время разговора, кашля, чихания больного, он попадает в окружающую среду. Вероятность заболеть здоровому человеку, находящемуся рядом и не имеющему специфической защиты против этого вируса (иммунизация) приближается к 100%.
К предрасполагающим факторам, способствующим быстрой передачи вируса, относятся скученность людей, высокая влажность, низкая температура, плохие гигиенические условия проживания.
Если в квартире находится больной гриппом, то необходимо:
- Изолировать больного в отдельную комнату. Желательно, чтобы в нее не заходил никто из домочадцев, кроме ухаживающего члена семьи.
- После контакта с больным или с предметами, которыми он пользовался, тщательно мойте руки с антибактериальным мылом.
- Постельное белье и личные вещи больного, на которых остаются биологические выделения, стирают отдельно.
- Всем членам семьи необходимо носить одноразовые маски защищающие нос и рот. Не забывать вовремя их менять, так как обсемененность ее микроорганизмами через 2 часа достигает 90%.
- Часто проветривать не только комнату больного, но и другие помещения в квартире. Вирусы хорошо сохраняются в сухом теплом воздухе, но быстро разрушаются под действием влажных прохладных воздушных потоков.
- В комнате у больного следует поддерживать оптимальные параметры температуры окружающего воздуха – около 20 градусов, а влажность в пределах 50-70%.
- Тщательное соблюдать правила личной гигиены: частое мытье рук с мылом.
- Рекомендуется пить много жидкости: чай, компоты, соки. Исключение составляют газированные напитки и крепкий кофе.
Вирусы оседают на одежде, мебели, предметах быта, игрушках и через грязные руки могут попасть в рот. Поэтому необходима ежедневная влажная уборка не только пола, но и других поверхностей, на которых могут оказаться вирусные частицы
Особенно обратите внимание на дверные ручки, краны, на кнопку сливного бачка унитаза. Выделить для больного индивидуальный набор посуды (тарелку, чашку, ложку, вилку), после использования которой мыть с использованием дезинфицирующих средств.
Как распространяется норовирусная инфекция?
Норовирусом можно заразиться очень легко:
- капельно при контакте с больным человеком;
- с плохо вымытой или загрязненной на этапе приготовления пищей;
- при прикосновении к загрязненным поверхностям и переносе вируса грязными руками в рот (фекально-оральный путь).
Источником заражения также — загрязненные дверные ручки, телефоны, краны. Заражение также может произойти в результате употребления загрязненной норовирусом воды или случайного проглатывания воды из бассейна.
Продукты, обычно связанные с передачей инфекций:
- листовые овощи;
- свежие фрукты;
- ракообразные, особенно устрицы;
- салаты, бутерброды;
- размороженные фрукты и овощи.
Рост заболеваемости норовирусной инфекцией в мире наблюдается сезонно, зимой и летом. В северном полушарии наибольшее число случаев кишечного гриппа, вызванного норовирусом, наблюдается в зимние месяцы, с ноября по апрель, а в странах южного полушария с мая по сентябрь.
Норовирусом чаще всего заражаются дети и взрослые со сниженным иммунитетом, но «желудочный грипп» может поражать и здоровых людей с нормальным иммунитетом. Чаще всего вспышки норовирусной инфекции происходят в детских учреждениях, домах престарелых, среди путешественников, заключенных, медицинского персонала, в ресторанах. Инфекция может затрагивать до нескольких сотен человек одновременно.
Норовирусы распространяются легко и быстро: для заражения достаточно следового количества инфекционного материала – 10-100 вирионов (вирусных частиц). Источник инфекции в первую очередь — больные люди, выделяющие огромное количество вирусных частиц.
От заражения до появления первых симптомов проходит 12-48 часов. Период наибольшей заразности приходится на время появления симптомов норовирусной инфекции, поскольку вирус присутствует в кале и рвотных массах больных людей. Время выведения вируса составляет около двух недель после исчезновения симптомов. У людей с ослабленным иммунитетом и детей вирусная экскреция в стуле может сохраняться гораздо дольше.
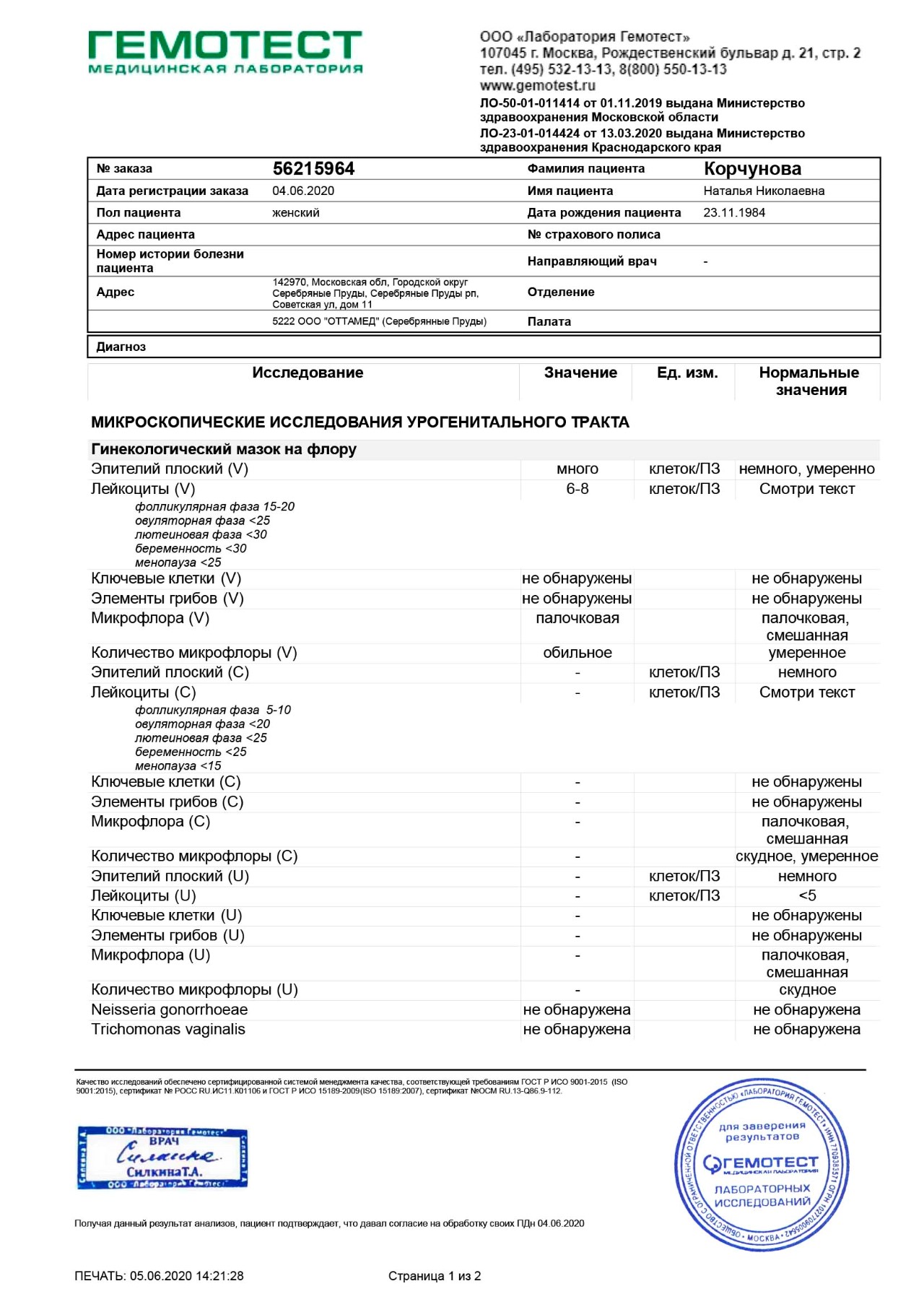
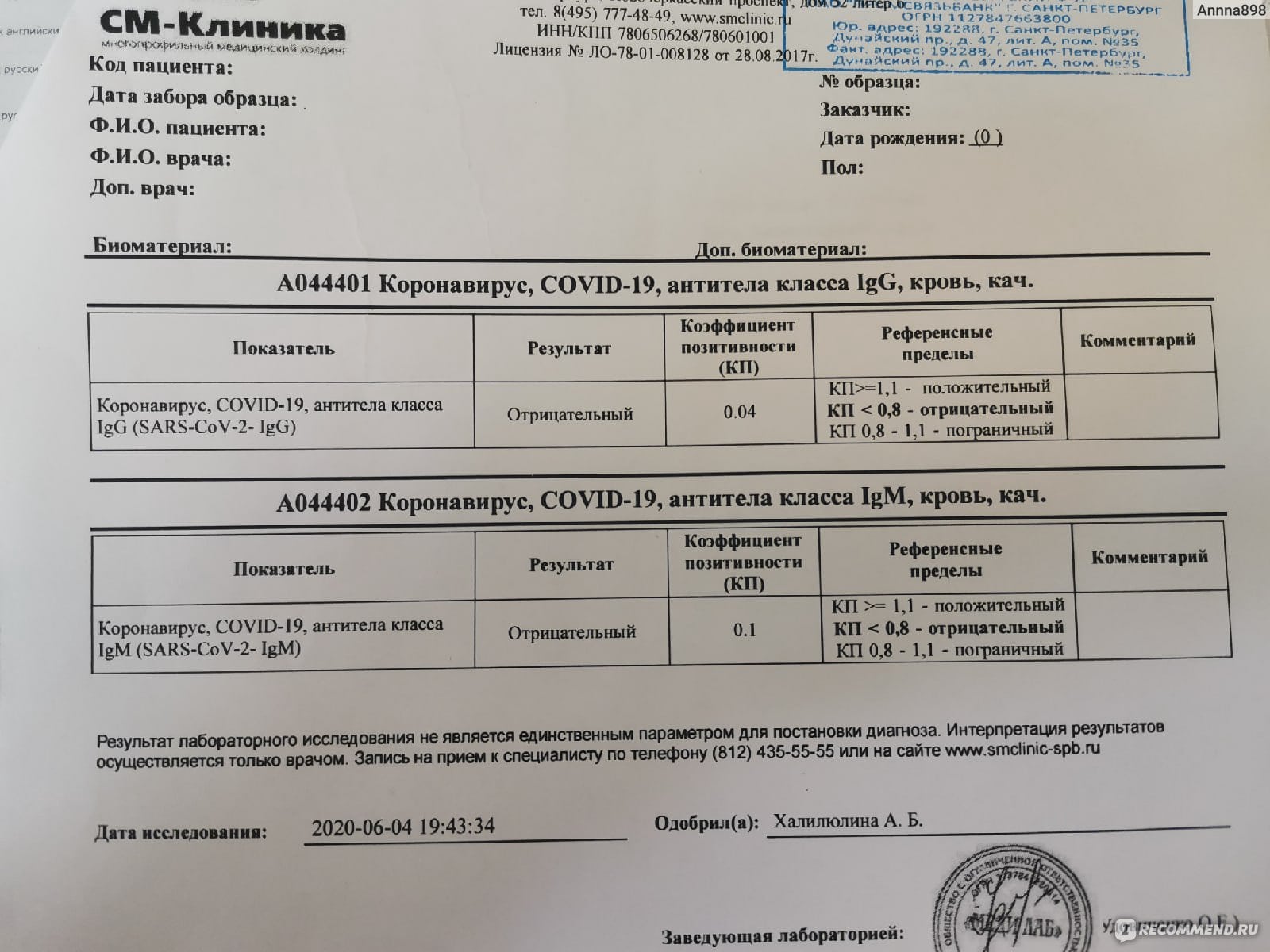
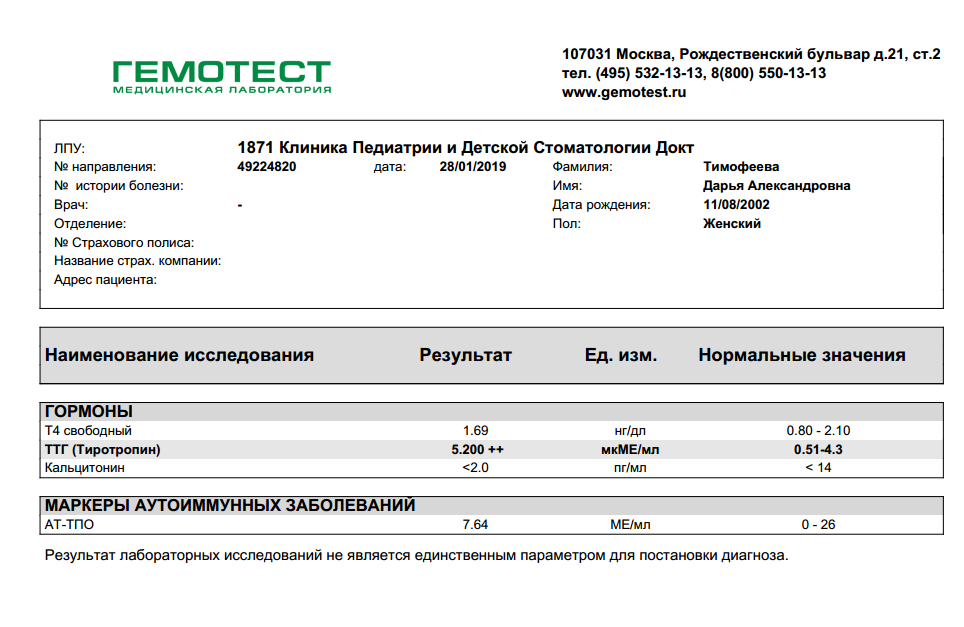
Какие анализы сдать после ковида
Лабораторные анализы после коронавируса назначает терапевт, кардиолог, невролог или реабилитолог. Можно выделить несколько так называемых пакетов анализов, выполнение которых показано при определенной специфической симптоматике. Из множества лабораторных обследований выделяют ключевые, которые исключают прогрессирование заболевания, развитие всевозможных осложнений. На этапе реабилитации выполняется диагностический комплекс, которые проясняет картину изменений в строении и функционировании внутренних органов.
Рассмотрим, какие следует сдать анализы после коронавируса, чтобы убедиться в благоприятном исходе заболевания:
-
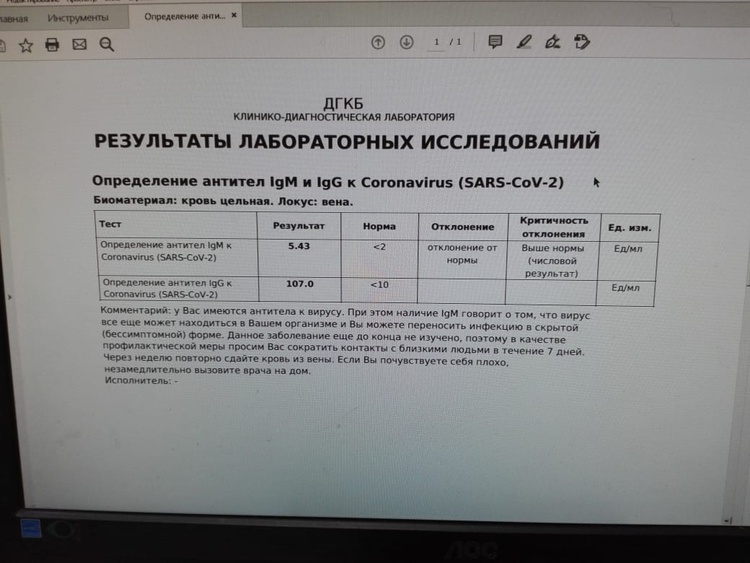
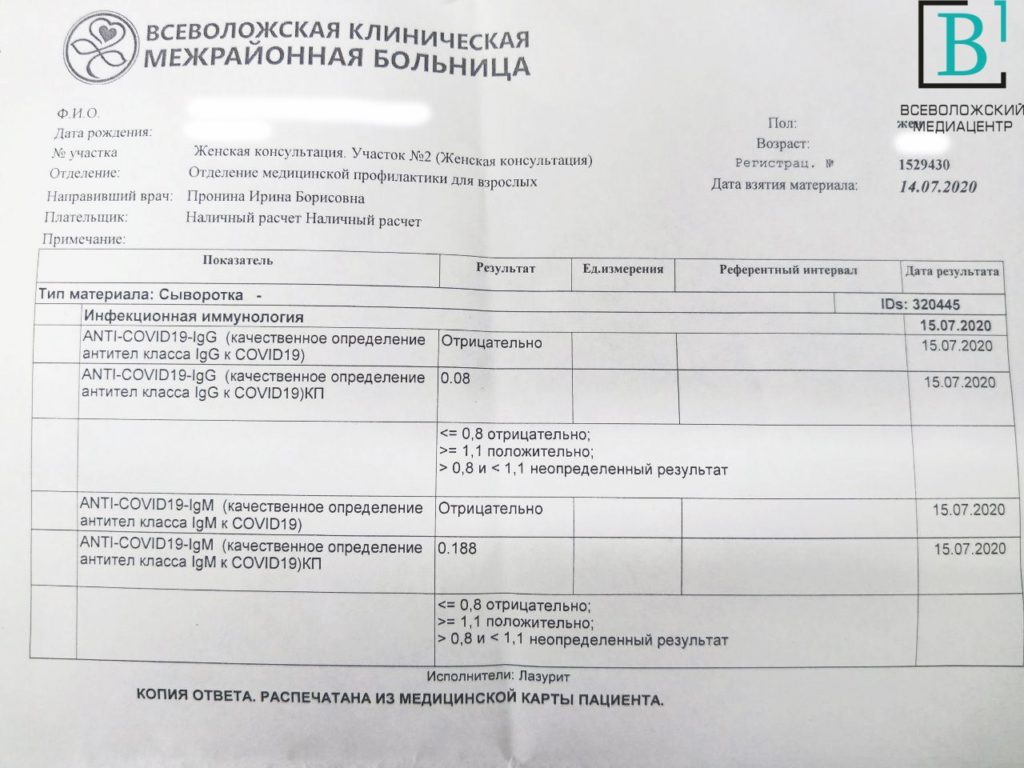
Антитела класса IgM и IgG – устанавливают факт выздоровления или продолжающейся инфекции. Определение уровня антител обязательно перед планируемой вакцинацией для подтверждения иммунного статуса.
-
Лейкоцитарный профиль – лабораторным методом подсчитывается числовое и процентное соотношение лейкоцитов разного типа. Для анализа берут образец периферической крови. У больных коронавирусом определяется падение показателей лейкоцитов, тромбоцитов, лимфоцитов.
-
Скорость оседания эритроцитов (СОЭ) – специфический показатель, снижение которого говорит о развитии тяжелых физиологических осложнений. Нарастание уровня СОЭ у коронавирусных больных является признаком присоединения бактериальной инфекции.
-
Уровень ферритина – показатель основного протеинового соединения, которое отвечает за транспорт и депонирование железа в организме. Высокий уровень ферритина говорит о том, что больной испытал респираторный дистресс-синдром или перенес коронавирус в тяжелой форме.
-
С-реактивный белок – специфический маркер воспалительных реакций. В норме маркеры С-реактивного белка отсутствуют. Показатели С-реактивного белка резко возрастают на фоне инфекций, поражения внутренних органов. При коронавирусе он может повышаться более чем в сто раз. Высокий уровень С-реактивного белка регистрируется при тяжелых легочных осложнениях, после масштабной пневмонии.
-
D-димер – основной показатель тромбообразования. Высокие цифры говорят о риске тромбоэмболии легочной артерии, тромбозах магистральных сосудов.
-
Лактатдегидрогеназа – особый фермент, который присутствует во внутренних тканях. Его повышение подтверждает развитие осложнений.
-
Уровень цинка – устанавливают для установления иммунного статуса. Ценный микроэлемент напрямую связан с качеством лимфоцитов, ответственных за ликвидацию вирусных и бактериальных агентов. После перенесенного коронавируса цинк фиксируется на крайне низком уровне.
-
Витамин Д – необходимый элемент для поддержания иммунной защиты организма. После определения уровня холекальциферола врач рассчитывает лечебную дозировку, необходимую для восполнения дефицита и достижения необходимого эффекта в терапии коронавируса и посткоронавирусных осложнений.
Для определения осложнений, а также с целью их исключения через 4 недели после второго отрицательного теста на коронавирус устанавливают уровень следующих показателей:
-
мочевина, креатинин – выявляют проблемы с почками. Если показатели мочевины и креатинина высокие, рассматривают нарушения почечной дисфункции;
-
глюкоза – на протяжении заболевания может варьировать несколько раз. В связи с резкими скачками сахара больным регулярно измеряют его уровень. Опубликованы результаты наблюдений, которые говорят о том, что после Covid-19 часто развивается сахарный диабет, либо имеющееся эндокринное заболевание входит в стадию декомпенсации;
-
креатинфосфокиназа – высокий уровень фермента говорит о развитии поражений миокарда или присутствии явных коронарных рисков;
-
высокий уровень общего белка указывает на продолжающийся воспалительный процесс. Общий белок – маркер состояния печени, функционирования почек;
-
фибриноген – белковое соединение, связанное с тромбообразованием.
-
На основании данных анализов врач составляет реабилитационную программу. Только грамотно проведенный период восстановления может избежать развития вторичных инфекционных процессов, стабилизировать работу внутренних органов, нормализовать основные функции и вернуть больного к прежней жизни, работе, физической активности.