«Спит и не понимает, что умирает»
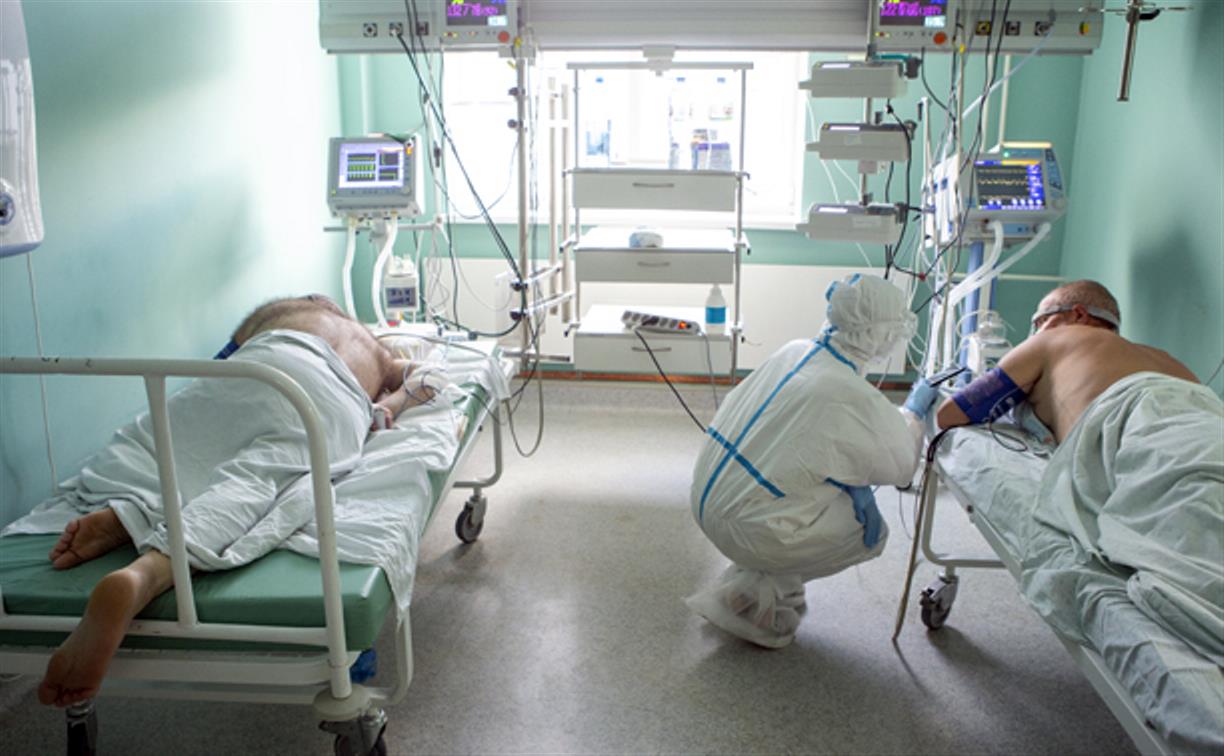
— Но есть и другой сценарий: несмотря на лечение, несмотря на усилия врачей, несмотря на СРАР и ИВЛ, состояние пациента продолжает ухудшаться, поражение лёгких прогрессирует, сатурация продолжает падать, и падать, и падать. И сделать уже нельзя ничего. «Положительный» (не то слово, совсем не то, но другого подобрать не могу) момент во всем этом лишь тот, что пациент при этом находится с медикаментозном сне, не чувствует невыносимой одышки и вообще ничего не чувствует, не страдает. Он спит и не понимает, что умирает. А он умирает.
Из-за недостатка кислорода в первую очередь отмирают клетки мозга, потом отказывают другие органы, и под конец происходит остановка сердца, и «завести» его уже не удается даже во время реанимации. Человек умер, для него страдания закончились.
А для дежурного врача наступает один из самых тяжёлых (по моему мнению) моментов: он берет телефон, набирает записанный в истории номер, и…
— Здравствуйте, вам звонит врач из реанимации по поводу пациента *******, кем вы ему приходитесь? К сожалению, вынужден сообщить, что ваша мама (ваш папа, ваша бабушка, ваш дедушка, ваша сестра, ваш брат, ваш сын, ваша дочь) скончалась…
Как реагируют люди на такой звонок? Рассказывать не буду, сами догадываетесь. А врач снова надевает костюм и идёт к следующему больному, бороться за следующую жизнь, понимая, что победят в этой битве не все.
«Вы будете спать, а мы вам поможем»
Сергей Ким, анестезиолог-реаниматолог Карагандинской областной многопрофильной больницы имени Макажанова
Сергей Ким / Фото Informburo.kz
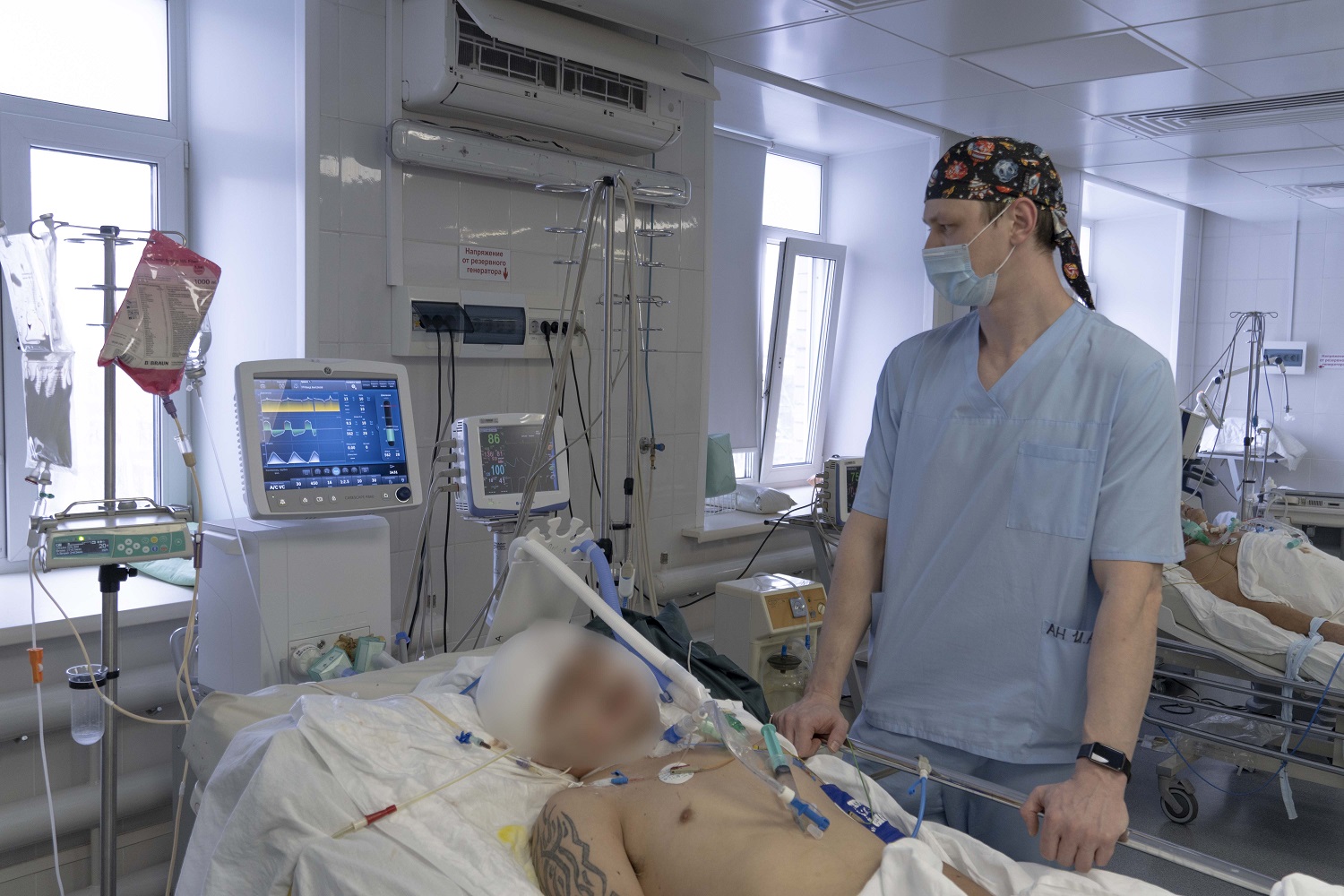
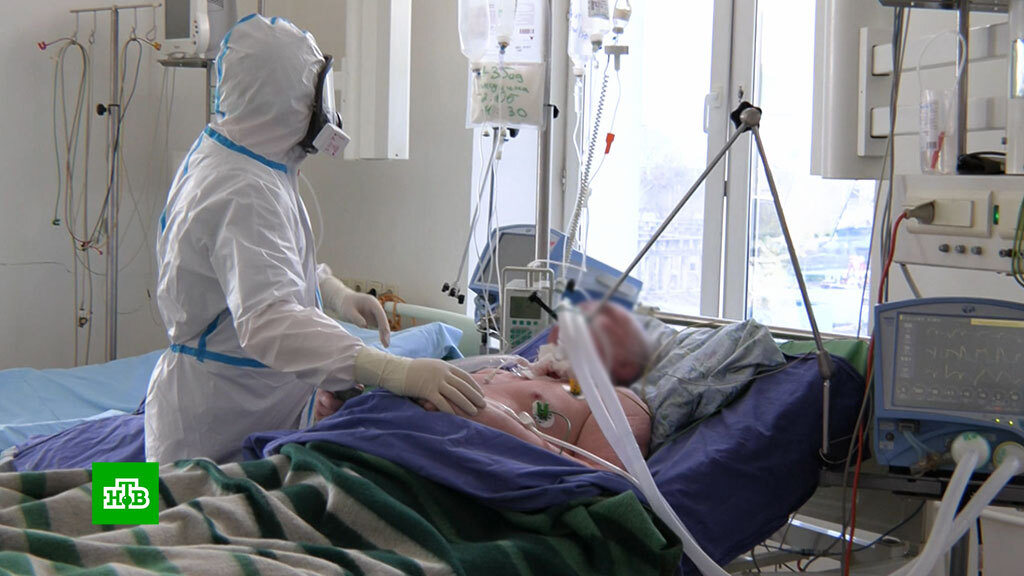
Подключать тяжелобольных пациентов к аппарату ИВЛ нужно лишь в самых крайних случаях, когда другие, не инвазивные методы лечения не работают. Врачам приходится решать ряд проблем, главная из которых – синхронизация дыхания человека и машины. Больному вводят специальные препараты – миорелаксанты. Они позволяют снизить частоту и интенсивность дыхания так, чтобы за человека дышал аппарат. Это чревато тем, что у пациента ослабевают дыхательные мышцы, его дыхание даже после отключения аппарата может оставаться неэффективным, то есть развивается так называемая зависимость от аппарата.
Когда нам приходится подключать человека к аппарату, мы стараемся как можно мягче об этом сообщить. Как правило, больной к этому моменту уже и сам понимает, что иначе никак. Чаще всего люди говорят: «Мне страшно, я задыхаюсь. Я не могу дышать, воздуха мало! Помогите!». Тогда говорим: «Конечно, но вы уснёте и будете спать, а мы в это время вам поможем».
В такие моменты важен контакт врачей с родными пациента. У нас есть специальный врач, который за это отвечает. Если близким мало той информации, которую сообщает наш коллега, назначается время для телефонного разговора с лечащим врачом. Мы всегда стараемся подобрать простые, понятные фразы, чтобы ничего из сказанного нами не могло быть понято двояко.
«К смерти пациента невозможно привыкнуть»
Есть те, кто не приходит в себя. Некоторые говорят, что врачи привыкают к тому, что кто-то умирает. Но это не так, к этому невозможно привыкнуть. Каждый раз это случается, будто впервые. Как ветераны не любят говорить о войне, так и врачам тоже не хочется об этом говорить.
Родственники, узнав о смерти, не верят, потому что многие в принципе не верят в существование новой инфекции. У них тоже происходит непринятие ситуации и злость, как и у нас. Только их злость направлена на врачей: мол, так долго боролись и ничего не сделали.
Ситуация усугубляется тем, что в реанимацию, где лежат пациенты с Covid-19, родственники попасть не могут, чтобы повидаться или попрощаться. В обычной реанимации процесс происходит на глазах у близких, врач объясняет им всё в присутствии пациента, и это воспринимается несколько иначе, чем в случаях с коронавирусом. Мы звоним им по телефону, нет визуального и тактильного контакта. Родственникам приходится верить нам на слово. Это вызывает агрессию. Их тоже можно понять. Это беспрецедентные условия и для них тоже, не только для нас.
Но есть и другая сторона. Человек начинает хотеть быстро поправиться, а это не получается. У тех, кто идёт на поправку в реанимации, всегда слёзы независимо от возраста. Они радуются, но торопятся быть. Когда их переводят в обычную палату, они думают, что выпишутся через пару-тройку дней. А это затягивается на две-три недели. Это удручает и наступает второй период депрессии.
Из «грязной» зоны инфекционной больницы невозможно что-то вынести, потому что это может быть инфицировано. Мы приобрели смартфон хорошего качества, чтобы документировать свою работу. Однажды мы использовали его, чтобы установить видеосвязь между пациентом и его семьёй. С одной стороны, это хорошо, но нужно понимать, какой пациент. Если он может расстроиться и заплакать, то сам себе навредит, ему вновь потребуется аппаратное дыхание.
Есть ещё пресловутое постановление санврача о том, что в «грязной» зоне нельзя производить фото- и видеосъёмку. Хотя я глубоко убеждён, что это неправильно. Взять итальянцев, которые больше всех пострадали. Они, будучи в этом пекле, документировали данные, проводили вебинары, делились информацией со всем миром, отдавали фотографии с режимами аппаратов, делали съёмку лёгких, сердца, томографию. У нас это запрещают.
Инфекция может тяжело поразить человека любого возраста. У нас был пациент – молодой человек. Он был самым тяжёлым: получил ИВЛ, ЭКМО, лечился два месяца. Уже выписан, но до сих проходит дыхательную реабилитацию.
Что говорят медики, каковы прогнозы
Лечащие врачи и родственники артиста долго не давали никаких комментариев в прессе и соцсетях, что порождало новые слухи и домыслы среди поклонников комедийного актёра. Только спустя несколько дней после того, как артист попал в больницу, лечащий врач народного артиста дал некоторые пояснения. Доктор сказал, что у Гаркалина наблюдается положительная динамика в самочувствии, однако о полном выздоровлении вести речь пока рано — больному ещё нужно восстанавливаться.
Стоит отметить, что девятого октября кровь Гаркалина подключили к аппаратуре, чтобы в кровь поступал кислород. На тот момент у пациента были сильно поражены лёгкие — около восьмидесяти процентов по каждому из них. В ковидном стационаре в Коммунарке актер оказался ещё второго октября, где в результате обследования подтвердился факт инфицирования COVID-19. Состояние было критическим, поэтому артиста оперативно перевели в отделение реанимации.
Подключение к ИВЛ и ЭКМО
Изначально Гаркалина подключили к аппарату искусственной вентиляции лёгких через маску на лице с трубкой в горло. Однако такой подход может повредить горло и сказаться на работе голосовых связок. К тому же, отвыкнуть организму от искусственной вентиляции лёгких из-за этого будет сложно. Врачи приняли решение установить артисту дыхательную трубку в трахею и подключить к аппарату искусственной вентиляции лёгких, чтобы он затем легче отвык от аппаратуры и быстрее восстановился.
Потом организм Валерия Борисовича функционировал благодаря аппарату ИВЛ и ЭКМО, которые обеспечивали нормальное дыхание больного и насыщают его кровь кислородом.
Со временем актер стал все меньше появляться на большой сцене из-за проблем со здоровьем. В основном Гаркалин играл в антрепризах, это было посильно для него. Также Гаркалин проявил себя как талантливый педагог в ГИТИСе на эстрадном факультете, готовя студентов- будущих артистов к профессии.