Причины и следствия назначения антибиотиков при COVID-19
После появления нового заболевания было неясно, чем лечить коронавирус. Врачи и ученые всех стран пробовали самые разные схемы назначения препаратов. Результаты такого лечения были непредсказуемы, статистически достоверную информацию на тот момент получить было невозможно.
Некоторое время считалось, что вирус вызывает поражение легких по типу пневмонии. Такое заболевание привыкли лечить антибиотиками. Эта группа препаратов стала активно изучаться.
В начале 2020 года появились данные об эффективности совместного использования гидроксихлорохина – препарата, подавляющего воспаление – и азитромицина, одного из самых эффективных антибиотиков при пневмонии. Такую схему начали применять для лечения среднетяжелых и тяжелых поражений легких. Из-за недостатков диагностики и сложностей с организацией стационарного лечения азитромицин и другие антибиотики стали использовать и для амбулаторного лечения пациентов с легким течением болезни.
Причины использования азитромицина для лечения коронавирусной инфекции были следующими:
- антибиотик при экспериментах на клетках вне организма подавлял жизнедеятельность вируса гриппа и коронавируса;
- был обнаружен иммуномодулирующий и противовоспалительный эффект препарата;
- медленное выведение азитромицина из организма давало надежду на профилактику бактериальной пневмонии.
Позднее все эти предположения были признаны неверными. Поэтому в 2021 году вопрос о том, пить ли антибиотики при ковиде, был окончательно решен отрицательно.
Помимо так и не доказанного влияния на заболеваемость, развитие тяжелых форм болезни и смертность от нее на фоне применения антибиотиков, широкое применение антибиотиков стало причиной нескольких проблем.
Антибиотико-ассоциированная диарея
Это и другие поражения кишечника, связанные с приемом антибактериальных препаратов, возникают у 5 – 30% пациентов. Они вызваны угнетением кишечной микрофлоры и размножением условно-патогенных микроорганизмов, выделяющих токсические вещества. Для лечения такого состояния необходимо восстановить собственную микрофлору кишечника
Резистентность
Еще до пандемии устойчивость к макролидам (группа, к которой принадлежит азитромицин) пневмококков достигала 20%, а гемофильной палочки – 100%. При необоснованном назначении антибиотиков в дыхательных путях происходит размножение болезнетворных микроорганизмов, которые становятся нечувствительными к антибактериальным препаратам. Если микробы становятся причиной присоединения к коронавирусной инфекции бактериальной пневмонии, лечить ее очень трудно. Врачи доказали, что при раннем назначении антибиотиков пациенты чаще умирают именно от бактериальных осложнений, вызванных резистентными микроорганизмами. Еще одно следствие антибиотикорезистентности – рост числа тяжелых инфекционных поражений почек, сердца и других органов, не связанных с коронавирусом.
Побочные эффекты
Антибиотики могут вызвать серьезные проблемы со здоровьем – лекарственный гепатит, тяжелые нарушения ритма сердца, аллергические реакции, уменьшение количества лейкоцитов в крови и другие.
Современный взгляд на использование антибиотиков при коронавирусной инфекции
Бактериальная пневмония развивается у 8% больных с коронавирусом. Доказывают присоединение бактериальной инфекции такие показатели:
- увеличение концентрации в крови прокальцитонина более 0,5 нг/мл;
- повышение уровня лейкоцитов более 10*109/л;
- изменение лейкоцитарной формулы – нарастание количества палочкоядерных нейтрофилов более 10%;
- появление гнойной мокроты.
Медицинское сообщество России и других стран пришло к заключению, что антибиотики при омикроне и при других формах неосложненной коронавирусной инфекции неэффективны, так как не действуют на вирусные частицы. Врачи утверждают, что поражение легких при COVID-19 не является истинной пневмонией. Его нужно рассматривать как иммунное воспаление с развитием «цитокинового шторма», и на этот механизм развития заболевания антибиотики при коронавирусе также никак не влияют. Если у пациента отмечается повышение СОЭ, С-реактивного белка и других воспалительных маркеров, это служит проявлением «гипериммунного ответа» и не должно быть показанием к антибактериальной терапии.
Вопрос о том, какой антибиотик при омикроне должен использоваться при соответствующих показаниях, решается после бактериологического исследования мокроты на чувствительность к таким препаратам.
Другие методы лечения
Когда болезнь проявляется в сложных клинических картинах MOD, в дополнение к респираторной поддержке обязательно требуется поддержка функций органов. У пациентов с рефрактерной гипоксемией заслуживает рассмотрения после индивидуального анализа экстракорпоральная мембранная оксигенация (ЭКМО). Людям с плохими результатами лечения можно предложить вентиляцию в положении лежа.
Экстракорпоральная мембранная оксигенация
Следует избегать неселективного или несоответствующего приема антибиотиков, хотя некоторые центры такое лечение рекомендуют.
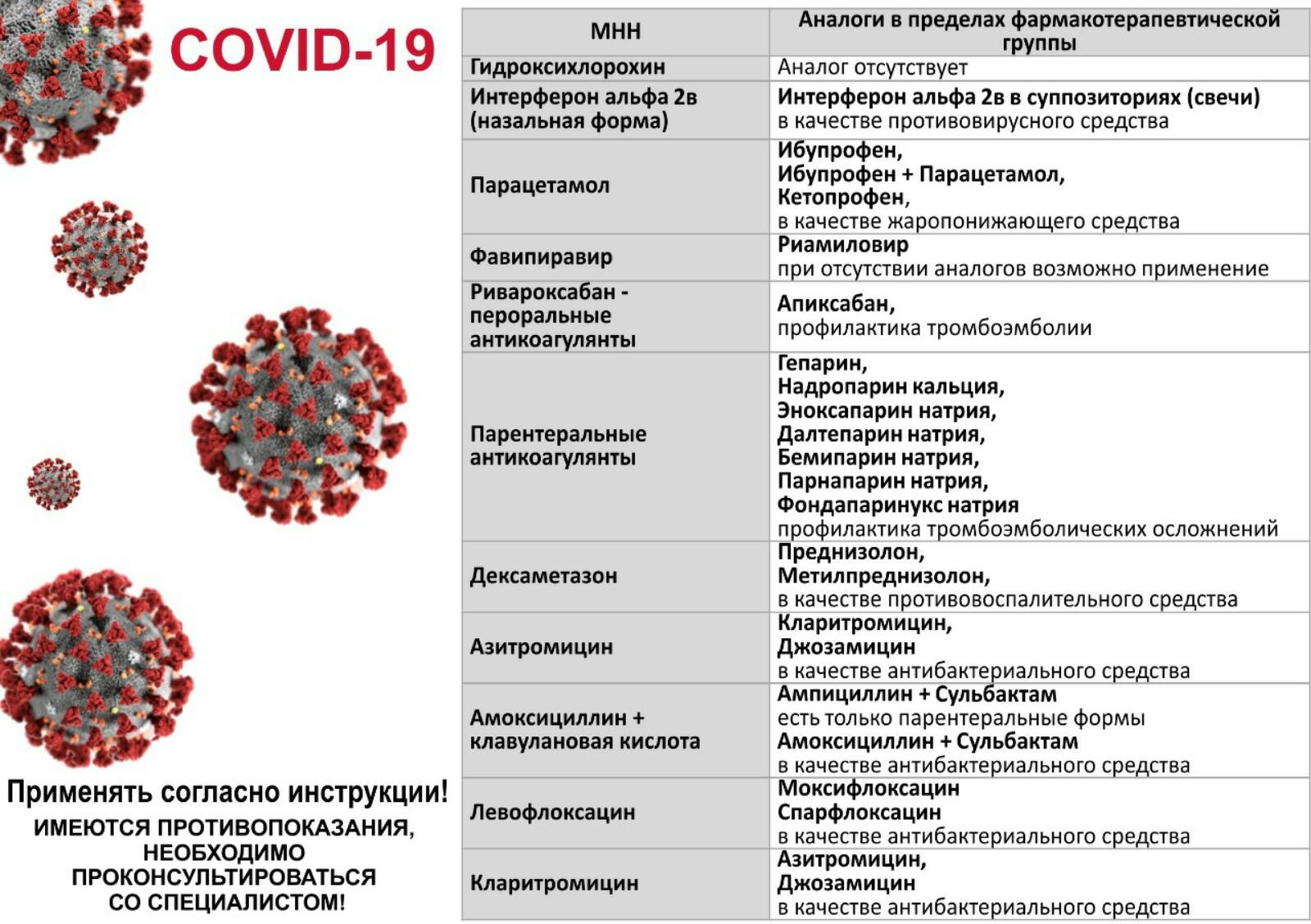
Из антибиотиков в России рекомендованы:
- Азитромицин, Сумамед – полусинтетический антибиотик, применяемый при тяжелой бактериальной пневмонии;
- Амоксициллин – перепарат выбора при любой пневмонии (вирусной, бактериальной, вируснобактериальной) до определения источника инфекции;
- Левофлоксацин – фторхинолон ІІІ поколения, рекомендованный при ухудшении состояния пациента;
- Ампициллин – опробованный антибиотик, может назначаться детям;
- Цефотаксим – препарат выбора при устойчивости к пеницилинам. Назначается при бронхите, пневмонии, абсцессе.
Противовирусные средства против COVID-19
Хотя противовирусные препараты не были на 100% одобрены для всех случаев и стадий COVID-19, было предложено несколько подходов. Например, лопинавир / ритонавир по 400/100 мг перорально каждые 12 часов. Тем не менее, недавнее рандомизированное контролируемое открытое исследование не продемонстрировало никаких преимуществ лечения лопинавиром / ритонавиром по сравнению со стандартным лечением.
Доклинические исследования показали, что может быть эффективным как для профилактики, так и для лечения инфекций HCoV – ремдесивир (GS5734) – ингибитор РНК-полимеразы с активностью in vitro против нескольких РНК-вирусов, включая Эбола. Этот препарат был положительно протестирован на модели макак-резус с инфекцией БВРС-КоВ, а недавно – на макаках, инфицированных SARS-CoV-2. Также использовался альфа-интерферон (например, 5 миллионов единиц аэрозольной ингаляцией дважды в день). Но доказать эффективность такого лечения на людях ещё предстоит.
Для лечения пациентов с COVID-19 использовались некоторые противогриппозные препараты, такие как осельтамивир. Определенную эффективность против SARS-CoV-2 продемонстрировало in vitro другое лекарство от гриппа – фавипиравир (в России – авифавир). Опять же, ретроспективное исследование показало, что может улучшить скорость выделения и снизить уровень смертности пациентов с COVID-19 противовирусный арбидол широкого спектра действия.
Важно понимать, что фавипиравир и его российский аналог имеют много побочных эффектов, кроме этого они эффективны на ранних легких стадиях. А в Японии – стране, где был изобретен препарат, его применяют только против гриппа, не считая эффективным от коронавируса
Что касается арбидола, то его ценность в лечении ковида также спорная. Он действует как иммуномодулятор, но эффективен не во всех случаях.
Что мне делать?
- Соблюдайте правила гигиены (см. врезку ниже) и внесите небольшие изменения в обычный стиль жизни, которые помогут вам меньше соприкасаться с различными поверхностями: например, используйте гарнитуру для телефона, чтобы не брать его в руки во время звонков.
- Сократите общение с другими людьми или вовсе оставайтесь дома в зависимости от ситуации в вашем городе. Узнайте, можно ли вам работать удаленно.
- Подумайте об окружающих. Предпримите меры по защите ваших престарелых родственников и друзей (например, убедите их оставаться дома), не скупайте в магазинах продукты и лекарства на месяцы вперед (другим людям тоже нужны эти товары, но не у всех есть возможность закупиться впрок или обойти несколько магазинов в поисках нужного продукта).
- Подготовьтесь к потенциальному карантину: например, убедитесь, что вы можете связаться с другими людьми и что у вас есть двухнедельный запас продуктов первой необходимости.
Неинвазивная вентиляция и постоянное положительное давление в дыхательных путях
NIV / CPAP играет ключевую роль в лечении дыхательной недостаточности, связанной с COVID-19.
Предлагаемые способы выполнения NIV / CPAP:
- Интерфейс: шлем предпочтительнее для минимизации риска аэрозолизации. В случае НИВ с лицевой маской (полнолицевой или ороназальной) рекомендуется использование встроенного клапана выдоха и не трубок с портом выдоха, а также установка антимикробного фильтра на клапан выдоха.
- Настройка: Постоянное положительное давление в дыхательных путях (CPAP) – начните с 8-10 смH2O и FiO2 60%. НИВЛ (например, вентиляция с поддержкой давлением, PSV): начните с PEEP 5 смH2O, проверяя переносимость пациента, и доведите до 8-10 смH2O, FiO2 60%, PS 8-10 смH2O.
- Управление: не вносить никаких изменений в первые 24 часа. Не менее чем через 4-6 часов, если состояние стабилизируется, отсоедините максимум на 1 час. В ночное время НИВ осуществляется непрерывно.
Особенности применения вентиляции легких при COVID-19
Что касается лечения ОРДС (острый респирато́рный дистре́сс-синдро́м), накопление знаний о патофизиологии поражения легких постепенно побудило врачей пересмотреть стратегии борьбы с дыхательной недостаточностью. Как отмечает ученый Gattinoni, предполагается, что ОРДС, вызванное COVID-19 (CARDS), не является «типичным» состоянием. Этот аспект болезни имеет фундаментальное значение и, вероятно, отрицательно повлиял на терапевтический подход на ранних стадиях пандемии.
Патогенез ОРДС
Действительно, несмотря на то, что в начале пандемии ранняя IMV была постулирована как лучшая стратегия для решения проблемы CARDS, при пневмонии COVID-19 типичная респираторная механика ARDS с пониженной эластичностью легких (то есть способностью растягивать и расширять легкие) не может быть обнаружена. Напротив, в CARDS может быть продемонстрирована хорошая податливость легких.
Как следствие, и в отличие от того, что изначально предполагалось, НИВ могут играть ключевую роль в терапии CARDS.
Ингибиторы воспаления
В Италии большое исследование, проведенное Istituto Nazionale Tumori, Fondazione Pascale di Napoli, было сосредоточено на использовании тоцилизумаба в дополнение к стандартным методам лечения. Это моноклональное антитело IgG1, направленное против рецептора IL-6 и обычно используемое при лечении ревматоидного артрита, ювенильного артрита, гигантоклеточного артрита, синдрома Кастлмана и для контроля токсичности, вызванной ингибиторами иммунных контрольных точек.
Также в США продолжается фаза 2/3 рандомизированного двойного слепого плацебо-контролируемого исследования сарилумаба, который является еще одним антителом против рецептора IL-6.
Были протестированы и другие аналогичные стратегии. Например, Анакинра представляет собой рекомбинантный антагонист рецептора IL-1, используемый для лечения аутовоспалительных заболеваний, таких как болезнь Стилла у взрослых, системный ювенильный идиопатический артрит и семейная средиземноморская лихорадка. Авторы ретроспективного анализа показали, что у пациентов с ОРДС средней и тяжелой степени и гипервоспалением (С-реактивный белок ≥100 мг / л, ферритин ≥900 нг / мл или и то, и другое) применение анакинры вызывало клиническое улучшение у 72% пациентов.
Нацеливание на чрезмерное воспаление у пациента также можно решить другим способом, например, применяя Акалабрутиниб – селективный ингибитор тирозинкиназы Bruton, регулирующий передачу сигналов и активацию макрофагов. Ученый Roschewski протестировал этот агент на 19 пациентах, госпитализированных с тяжелой формой COVID-19, в проспективном клиническом исследовании. Было доказано, что лечение улучшило оксигенацию у большинства пациентов, уменьшив показатели воспаления, такие как С-реактивный белок и IL-6.
HFNO (оксигенация с подогревом и увлажнением) и неинвазивная вентиляция
Что касается HFNO или NIV, группа экспертов отмечает, что эти подходы, выполняемые системами с хорошей подгонкой интерфейса, не создают широкого рассеивания выдыхаемого воздуха, и их использование можно рассматривать как вариант с низким риском передачи по воздуху.
Но поскольку процедура HFNO сопряжена с повышенным риском образования аэрозолей, ее следует использовать в помещениях с отрицательным давлением.
Предлагаемые способы управления HFNO:
- Показания: когда трудно поддерживать SpO2> 92% и / или одышка не улучшилась с помощью стандартного кислорода.
- Настройка: 30-40 л / мин и FiO2 50-60%; скорректировать в соответствии с клиническим ответом.
- Переключитесь на НИВЛ, если симптоматика не улучшится через 1 час при потоке> 50 л / мин и FiO2> 70%.
- HFNO также может использоваться для перерывов в CPAP (между циклами CPAP) и для вспомогательной фиброоптической интубации трахеи у тяжелобольных пациентов.
- Противопоказание к HFNO: больной с гиперкапнией.
Ципролет
Этот антибиотик назначают не только в гинекологии, но и в других сферах медицины. Действующее вещество – ципрофлоксацина гидрохлорида моногидрат. «Ципролет» стоит недорого, при этом его удобно принимать, положительный эффект виден достаточно быстро, а еще препарат почти не нарушает микрофлору кишечника. Антибиотик подходит для лечения воспалений органов малого таза и любых «женских» воспалительных процессов. Среди противопоказаний – беременность, кормление грудью, аллергия на компоненты препарата, также препарат противопоказан детям и подросткам.
Ципролет
Др. Редди’с Лабораторис, Индия
Глазные капли Ципролет – водный раствор ципрофлоксацина для местного применения в офтальмологии. Препарат относится к противомикробным лекарственным средствам из группы фторхинолонов, проявляет бактерицидное действие в отношении большинства граммотрицательных и граммположительных бактерий, применяется для лечения бактериальных заболеваний глаз (конъюнктивитов, кератитов), в том числе вызванных микроорганизмами, резистентными к другим группам антибиотиков.
от 45
Лучшие антибиотики широкого спектра действия
Обычно при бактериальной инфекции врачи стараются назначать узконаправленные антибиотики, но бывают случаи, когда антибиотики широкого спектра действия предпочтительнее, чтобы быстрее избавиться от инфекции. Особенно это актуально, если заболевание вызвано несколькими видами микроорганизмов.
Если Вы все-таки заболели COVID-19
Важно сообщить врачу, проводящему терапию COVID-19, об имеющемся у Вас хроническом заболевании, а также о принимаемых лекарственных препаратах. Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами
Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами.
Если у Вас хроническое заболевание печени, при инфицировании COVID-19 следует избегать передозировки парацетамола (не более 2 грамм в сутки), а также минимизировать прием нестероидных противовоспалительных препаратов. Не отменять постоянно получаемое по поводу заболевания печени лечение, обсудить с лечащим врачом добавление препарата урсодезоксихолиевой кислоты для профилактики и лечения лекарственного повреждения печени.
Если у Вас аутоиммунное заболевание печени или кишечника, врачи рекомендуют продолжать постоянно принимаемую терапию, но прием таких препаратов как азатиоприн, метотрексат может быть временно приостановлен.
Если у Вас ГЭРБ, , то среди антисекреторных препаратов надо отдать предпочтение рабепразолу или пантопрозолу — более безопасным в плане риска лекарственных взаимодействий
Важно избегать или минимизировать прием нестероидных противоспалительных препаратов. Врачи в период заболевания COVID-19 для профилактики осложнений рекомендуют дополнительно принимать препараты, обладающие защитным действием на слизистую оболочку пищевода и желудка (ребамипид и др)
Противовирусные / иммуномодулирующие препараты
В качестве иммуномодулирующей терапии были предложены Хлорохин (500 мг каждые 12 часов) и гидроксихлорохин (200 мг каждые 12 часов). Следует отметить, что в нерандомизированном исследовании Gautret было показано, что гидроксихлорохин в значительной степени ассоциировался со снижением вирусной нагрузки до исчезновения вируса, и этот эффект усиливался макролидами азитромицином.
Использование комбинации гидроксихлорохина и азитромицина для лечения COVID-19
Исследования in vitro и in vivo действительно показали, что макролиды могут уменьшать воспаление и модулировать иммунную систему. В частности, эти препараты могут вызывать подавление молекул адгезии на поверхности клетки, снижая продукцию провоспалительных цитокинов, стимулируя фагоцитоз альвеолярными макрофагами и подавляя активацию и мобилизацию нейтрофилов.
Тем не менее, чтобы рекомендовать использование азитромицина, отдельно или в сочетании с другими лекарствами, такими как гидроксихлорохин, вне зависимости от бактериального дублирования, необходимы дальнейшие исследования
Опять же, следует обратить внимание на одновременный прием гидроксихлорохина с азитромицином, поскольку эта связь может привести к более высокому риску удлинения интервала QT и сердечных аритмий. Хлорохин также может вызывать удлинение интервала QT.
Неинвазивная вентиляция легких
На ИВЛ должны быть более низкие дыхательные объемы (от 4 до 6 мл / кг расчетной массы тела, PBW) и более низкое давление на вдохе, достигающее давления плато (Pplat) <28–30 см H2O. ПДКВ должно быть как можно более высоким, чтобы поддерживать рабочее давление (Pплат-ПДКВ) на как можно более низком уровне (<14 см вод. ст.).
Искусственная вентиляция легких
Кроме того, следует избегать отключений от аппарата ИВЛ для предотвращения потери ПДКВ и ателектаза. Наконец, использование паралитических средств не рекомендуется, если PaO2 / FiO2 не <150 мм рт.
Особое внимание уделяется вентиляции в положении лежа >12 часов в день и использованию консервативной стратегии инфузии у пациентов с ОРДС без гипоперфузии тканей (настоятельная рекомендация). Защитная вентиляция легких также может снизить риск нового или обострения ОПП, предотвращая гемодинамические эффекты, вызванные вентилятором