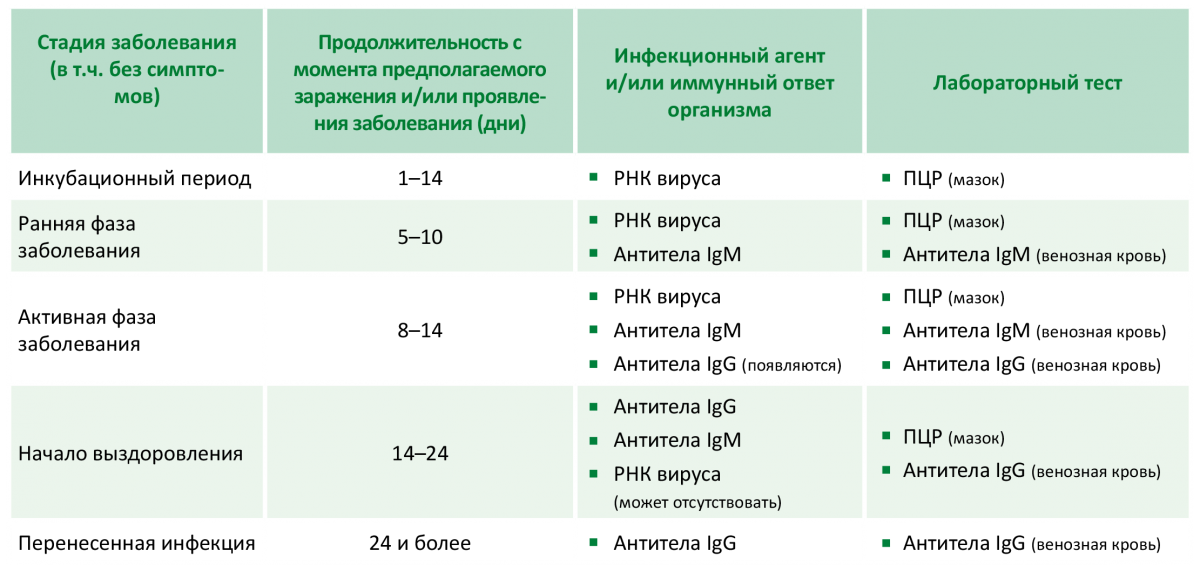
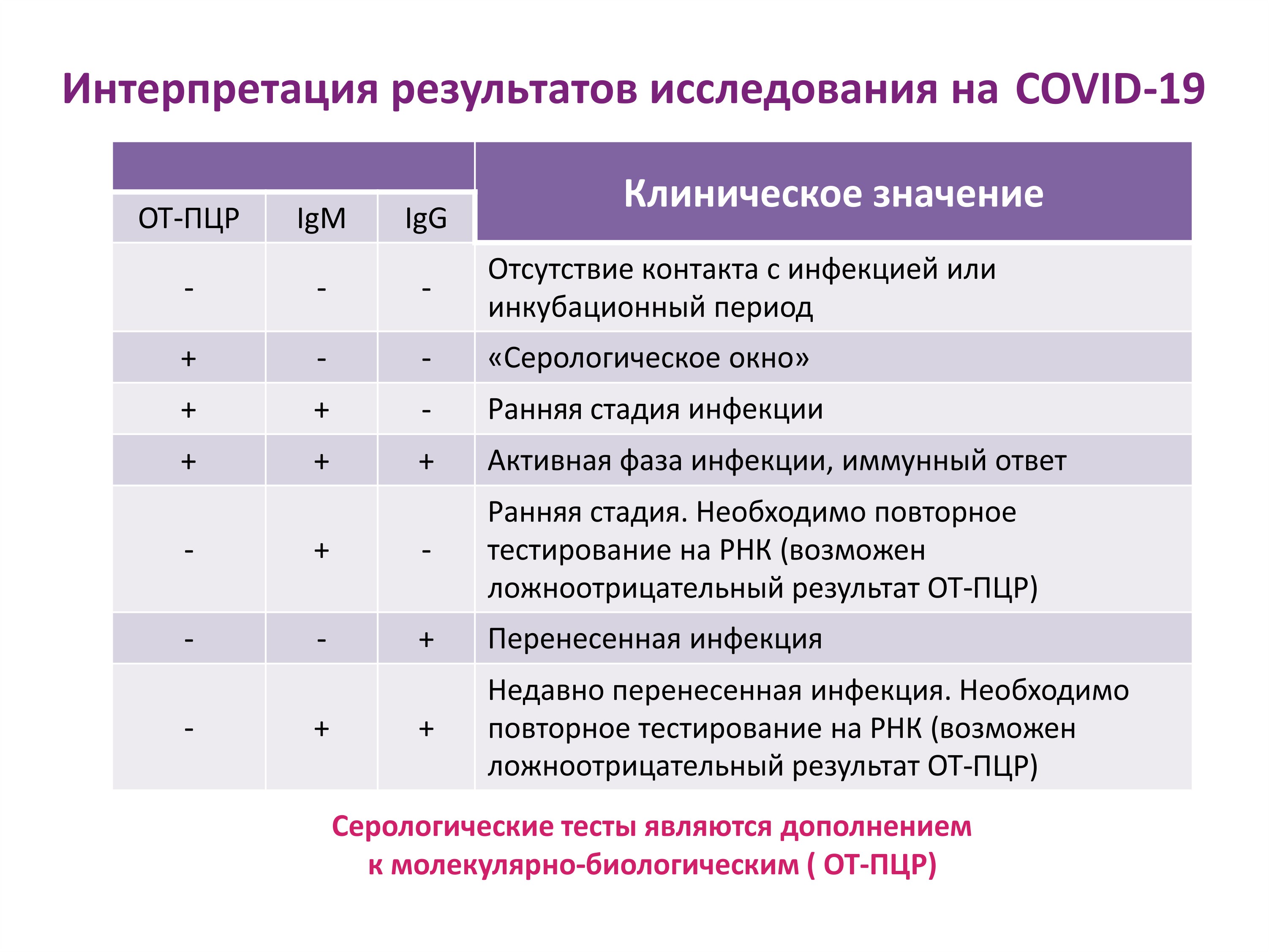
Рецепторы ACE2
Некоторые исследования показали, что SARS-CoV-2 может проникать в нервную систему через рецепторы ангиотензинпревращающего фермента II типа (ACE2). Однако только определенные клетки нервной системы обладают этими рецепторами. Среди них возбуждающие и тормозные нейроны и другие типы клеток, такие как астроциты, олигодендроциты и эндотелиальные клетки.
В обзоре отмечается, что рецепторы ACE2 экспрессируются в мелких кровеносных сосудах головного мозга, что может обеспечить потенциальный путь проникновения SARS-CoV-2 в головной мозг.
Независимо от того, проникает вирус в центральную нервную систему или нет, очевидно, что вирус SARS-CoV-2 может привести к когнитивной дисфункции, которая может длиться месяцами или даже годами после острой фазы COVID-19.
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
- опрос: сбор жалоб и анамнеза; в обязательном порядке уточняются сведения о перенесенных заболеваниях, травмах, факторах риска, время появления первых нарушений, скорость развития и т.п.;
- неврологический осмотр: оценка рефлексов, чувствительности, мышечной силы, двигательной функции;
- электроэнцефалографию (ЭЭГ): оценка электрических импульсов, возникающих в процессе работы мозга; позволяет выявить признаки эпилепсии, воспаления, наличия опухолей и т.п.;
- УЗДГ сосудов головного мозга и шеи: оценивает качество кровотока в крупных сосудах, выявить участки сужения, оценить объем поступающей крови;
- реоэнцефалография: дополняет УЗДГ, позволяет оценить тонус и эластичность сосудов, обнаружить тромбы;
- ангиография: рентгенологическое исследование сосудов с помощью введения в них контрастного вещества;
- КТ и МРТ: позволяют обнаружить очаги склероза, опухоли, воспалительные очаги последствия инсульта и другие структурные изменении;
- анализы крови (общий, биохимический): дают возможность оценить работу почек, печени, поджелудочной железы, выявить токсины, которые могут повлиять на состояние головного мозга.
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Разновидности УЗИ исследований
Ультразвуковая диагностика представляет широкий спектр исследований. Существует несколько видов УЗИ, которые с предельной точностью определяют внутриутробные пороки развития малыша.
Стандартное УЗИ. Оно обычно совмещено с биохимическим анализом крови. Оно проводиться не раньше 10 недель беременности. В первую очередь у плода выявляют толщину воротниковой зоны, которая не должна превышать 3 мм, а также визуализацию носовой кости. У малыша с синдромом Дауна воротниковая зона толще нормы, а носовые кости не развиты. Также на увеличение толщины влияют следующие факторы:
- порок сердца
- застой крови в шейных венах
- нарушение лимфодренажа
- анемия
- внутриутробные инфекции
- 3D УЗИ позволяет увидеть цветное изображение малыша, разглядеть конечности, отсутствие сросшихся пальчиков, недоразвитых стоп и пр. Точность диагностики воротникового пространства увеличивается на 30%. Врач может точно сказать, имеются ли патологии развития нервной трубки.
- 4D УЗИ по принципу работы не отличается от более простых вариантов, но обладает массой преимуществ. Врач видит трёхмерное изображение сердца, вид плода с разных ракурсов. Именно 4D диагностика окончательно расставляет все точки над «i», есть ли хромосомные аномалии или их нет. Со 100% точностью можно утверждать, имеются ли пороки развития нервной системы, скелетная дисплазия, заячья губа или волчья пасть.
Деменция и COVID-19
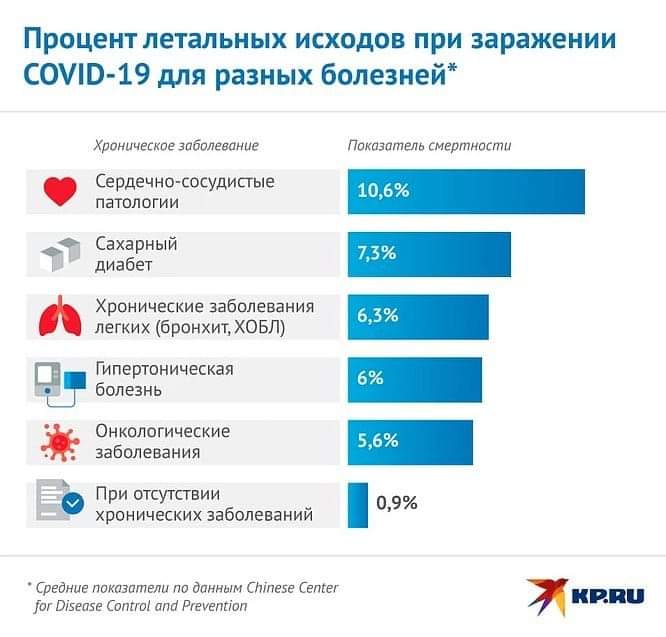
Исследования показали, что у людей с деменцией наблюдается повышенная заболеваемость и смертность от COVID-19. У многих имеются сопутствующие заболевания, связанные с плохим исходом COVID-19, такие как сердечно-сосудистые заболевания, диабет, гипертония и ожирение.
Люди с деменцией более подвержены риску инфицирования COVID-19, но может ли эта болезнь усугубить существующую деменцию или вызвать развитие деменции?
Возможно, у людей с деменцией SARS-CoV-2 легче проникает в головной мозг, поскольку поврежден гематоэнцефалический барьер. Это может объяснить утяжеление симптомов, отмечаемых у людей с деменцией после COVID-19.
Другим риском COVID-19 и особенно тяжелых форм этого заболевания является тромбоз, являющийся причиной инсультов. Согласно исследованию, инсульт может удвоить риск развития деменции.
Случаи сосудистого слабоумия
Ученые доподлинно установили, что русская писательница, императорская фрейлина Смирнова Александра Осиповна, кем в свое время восхищался А.С. Пушкин, страдала сосудистой деменцией.
С юности она отличалась мрачностью настроения либо его перепадами, бессонницей. В возрасте 40 лет резко похудела, осунулась. К врачам обращаться не хотела. Лечилась своими силами: проповедями, обрядами. Наследственность ее была отягощена психическими расстройствами.
В возрасте 69 лет ее состояние еще больше ухудшилось. Речь стала несвязной, она переставляла слоги в словах, искажала их. Страдала память, и нарушилось поведение. Психическое состояние резко ухудшилось, доходя до степени психического расстройства.
По данным, собранным со слов очевидцев, Александре Осиповне был установлен диагноз «атеросклеротическая деменция».
Диагноз сосудистой деменции был поставлен и другой известной писательнице, автору книги «Хижина дяди Тома» Гарриет Бичер-Стоу. Всю свою жизнь она посвятила заботе о своем многочисленном семействе, борясь с бедностью и болезнями. В последние годы своей жизни, после смерти мужа, Гарриет жила в полном одиночестве. У нее отмечались странности в поведении. Порой она приходила в дом Твена, блуждала там по комнатам. Ни на кого не обращала внимания, была отстраненной. Походив немного среди людей, возвращалась восвояси. Умственные способности ее совсем испортились, она практически не могла ухаживать за собой. Особым деструктивным изменениям подверглась память больной.
Группы риска среди перенесших ковид
Прежде чем говорить о том, какие последствия после коронавируса встречаются, рассмотрим группы риска, то есть категории пациентов с высокой вероятностью сохранения ряда клинических симптомов. К ним относятся:
- люди старше 60-ти лет;
- лица с заболеваниями сердечно-сосудистой системы;
- люди, страдающие сахарным диабетом;
- лица с ожирением и другими метаболическими расстройствами;
- пациенты с хроническими заболеваниями бронхолегочного тракта;
- курильщики, нарко-и алкозависимые;
- лица с аутоиммунными болезнями;
- хронической патологией печени и почек;
- онкобольные;
- пациенты с сопутствующей бактериальной или вирусной инфекцией и т.д.
Лечение
Для лечения трихироза используются специальные противоглистные препараты. Инфекции обычно лечатся в течение 3 дней. Через 2-3 недели после приема препаратов кал исследуют под микроскопом, определяется эффективность лечения, при необходимости лечение повторяют.
Лечение трихоцефалеза
Нелеченные больные становятся долгосрочными носителями и распространителями инфекции.
Популярные препараты в Европе для лечения глистов такого типа — мебендазол, ивермектин и альбендазол, нарушающие метаболизм углеводов в организме паразитов, что приводит к их гибели, и уничтожающие их яйца. Препараты принимаются в течение 3 дней. Рекомендации по дозировке для детей такие же, как и для взрослых. Альбендазол принимают во время еды. Ивермектин следует принимать с водой натощак.
| Лекарство | Дозировка для взрослых и детей |
| Альбендазол | 400 мг перорально в течение 3 дней |
| Мебендазол | 100 мг перорально два раза в день в течение 3 дней |
| Ивермектин | 200 мкг/кг/сут перорально в течение 3 дней |
Дозировка токсических препаратов рассчитывается в зависимости от массы тела и возраста больного
Важно понимать, что особенность противоглистных веществ — их токсичность и побочные эффекты. Поэтому самостоятельный прием таких лекарств строго запрещается
Например, пирантел уже запрещен в 40 странах мира. Безопасность ивермектина для детей с массой тела менее 15 кг не установлена. Ни альбендазол, ни ивермектин не одобрены FDA для лечения власоглава.
Потенциальные побочные эффекты Вермокса:
- головная боль;
- рвота;
- диарея;
- анемия;
- эозинофилия;
- лейкопения;
- гиперкреатининемия;
- выпадение волос;
- крапивница, ангионевротический отек;
- гематурия.
Вермокс запрещен при беременности, грудном вскармливании, возрасте до 2 лет.
Потенциальные побочные эффекты Немозола:
- менингеальные симптомы;
- головная боль, головокружение;
- тошнота, рвота;
- боли в животе;
- зуд и сыпь;
- повышенные АСТ, АЛТ, щелочная фосфатаза
- лейкопения;
- панцитопения;
- выпадение волос;
- агранулоцитоз;
- тромбоцитопения;
- гранулоцитопения;
- повышение температуры, артериального давления;
- почечная недостаточность.
Немозол запрещен детям до 6 лет.
Стадии деменции
Одна из основных задач, которые стоят перед родственниками пациента, перенесшего коронавирус, как можно раньше распознать признаки деменции и оказать необходимую помощь. Болезнь у всех протекает по-разному. Специалисты выделяют несколько стадий деменции:
- Первая стадия. Пациент понимает, что что-то с ним происходит не так. Он осознает, что из памяти вылетают простые сведения: имена близких, домашний адрес. На этом этапе больной адекватно оценивает свое состояние и не отрицает, что нуждается в лечении.
- Вторая стадия. Провалы в памяти учащаются. Наблюдаются резкие вспышки агрессии, частая перемена настроения, больной без повода впадает в депрессию и отказывается идти на контакт. Он перестает контролировать свое поведение, игнорирует необходимость приема лекарств, становится неряшливым.
- Третья стадия. Клетки мозга разрушены в значительной степени: у пенсионеров появляется склонность к бродяжничеству, они перестают узнавать близких. Часто появляются нарушения речи, исчезает критическое мышление (больной может перестать мыться, менять одежду, выполнять простые гигиенические процедуры).
К сожалению, деменция не лечится. Родственникам приходится практически полностью менять уклад жизни, подстраиваясь под нужды и интересы больного. Ситуация усугубляется, когда речь идет о лежачих людях — с такими пациентами приходится находиться рядом круглосуточно
Важно действовать по четкому плану и выполнять все рекомендации врача. Продуманный режим дня, правильное питание, умеренная двигательная активность — это основные условия сохранения остатков интеллекта.
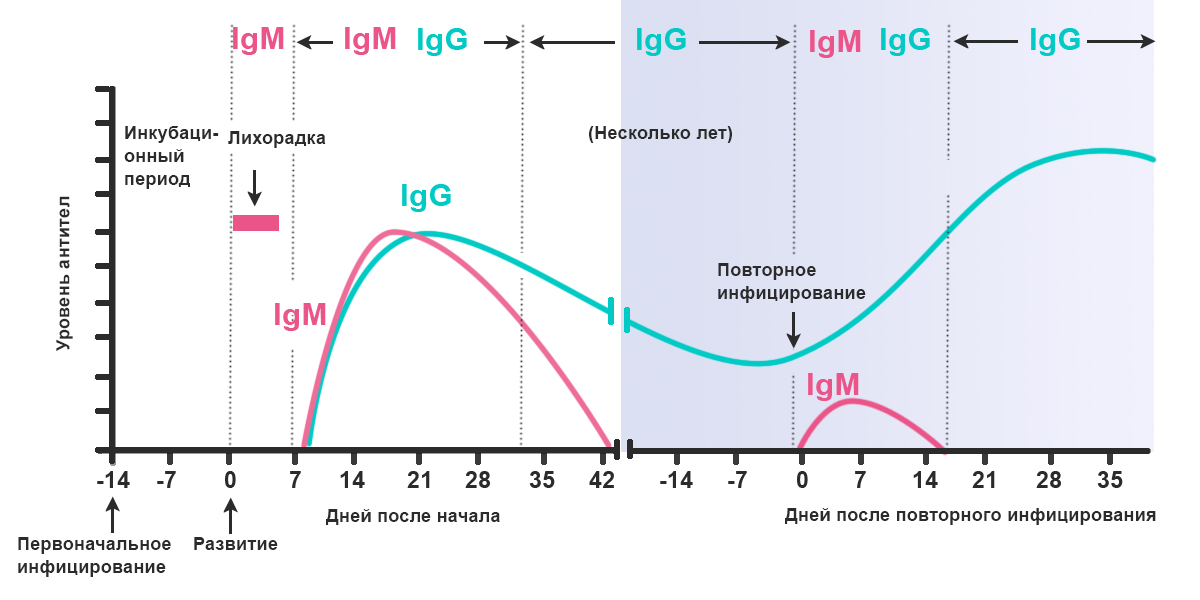
Нарушение памяти вирусных инфекциях, в том числе при новой коронавирусной инфекции.
На нервные клетки и их окружение губительно действуют сами инфекционные агенты, их токсины, вызывая различные патологические изменения. Ухудшается запоминание, страдают образная, эмоциональная, смысловая составляющие памяти. Ухудшение памяти специфично для новой коронавирусной инфекции SARS-CoV-2. При этом общие симптомы инфекции могут быть выражены минимально или отсутствовать. В некоторых случаях память снижается не сразу, а примерно через полгода после заболевания, когда компенсаторные механизмы исчерпываются.
Причины нарушения памяти при Covid-19
| Причина | Механизм развития |
| Дыхательная недостаточность | Гипоксия головного мозга. |
| Длительный стресс | Переизбыток кортизола (гормона стресса) нарушает межнейронные связи, затрудняет образование новых. |
| Прямое токсическое действие на клетки мозга | Нарушение работы нейронов, ухудшение запоминания и долговременной памяти. |
| Цитокиновый шторм | Антитела разрушают собственные клетки организма, вызывают гибель нейронов. |
Комментарий Саврасова Н. А., врача-невролога клиники «Семейный доктор»
«У коронавируса выраженная нейротропность. Даже если человек перенёс вирус на ногах, в легкой форме, у него могут проявиться головные боли, проблемы со сном, умственной и физической работоспособностью».
Комментарий главного врача клиники «Семейный доктор» Азарова А. А.:
«Новая коронавирусная инфекция Covid-19 напрямую повреждает разные отделы центральной и периферической нервной системы, нарушает нормальную работу всех звеньев процесса памяти, что подтверждено нашими клиническими наблюдениями, а также данными российского и мирового медицинского сообщества».
Виды
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
- посттравматическая: возникает на фоне перенесенной черепно-мозговой травмы; зачастую, развивается уже через несколько лет после нее и нередко приводит к тяжелым расстройствам психики;
- токсическая: связана с острым или хроническим отравлением организма алкоголем, ядами, наркотическими препаратами, лекарственными средствами, солями тяжелых металлов и т.п.; нередко в рамках этого вида отдельно выделяют алкогольную энцефалопатию;
- метаболическая: связана с нарушением обмена веществ в организме; выделяют следующие подвиды патологии:
- печеночная: возникает при поражении печени или желчевыносящих путей;
- уремическая: связана с нарушением работы почек;
- диабетическая: является одним из частых осложнений сахарного диабета, возникает на фоне стойкого нарушения микроциркуляции и повышения вязкости крови;
- аноксическая: развивается после перенесенной клинической смерти и связана с кислородным голоданием головного мозга с последующим развитием «метаболической бури»;
- синдром Гайе-Вернике: энцефалопатия, вызванная дефицитом витамина В1;
- панкреатическая: является осложнением воспаления поджелудочной железы;
- гипогликемическая: возникает на фоне резкого снижения глюкозы крови;
- дисциркуляторная: связана с нарушением циркуляции крови в сосудах головного мозга; различают несколько форм патологии:
- атеросклеротическая: развивается из-за атеросклероза и утолщения стенок сосудов;
- гипертоническая: связана со стойким повышением артериального давления;
- венозная: возникает из-за нарушения венозного оттока крови.
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Кто находится в группе риска
В группе риска находятся все пенсионеры старше 60 лет, перенесшие коронавирус. Но в отдельных случаях ситуация усугубляется наличием основных хронических заболеваний. Так, риск деменции существенно увеличивается, если у пациента имеется один или несколько из следующих диагнозов:
- сахарный диабет;
- атеросклероз сосудов головного мозга;
- перенесенные в прошлом черепно-мозговые травмы;
- гипертония или гипотония;
- алкоголизм.
Таким пациентам рекомендуется уделить особое внимание. В первую очередь, нужно точно выполнять все предписания врача, принимать прописанные таблетки и микстуры
Важно изменить рацион, сделать акцент на вареных и тушеных блюдах, отказавшись от жареного, острого, копченого. Рыба, нежирные сорта мяса, свежие фрукты и овощи способствуют укреплению иммунитета и “подпитывают” клетки мозга необходимыми полезными микроэлементами.
Причины и суть заболевания
Сосудистая деменция развивается из-за нарушения или прекращения кровообращения на одном из мозговых участков, вследствие чего часть клеток мозга отмирает. Скорость прогрессирования процесса и выраженность признаков будет зависеть от того, насколько быстро действует провоцирующий фактор.
Острое развитие патологии наблюдается при инсульте, ишемическом или геморрагическом. В случае ишемического инсульта происходит закупорка кровеносной магистрали тромбом. Для геморрагической его формы характерен разрыв сосуда. Оба явления препятствуют кровоснабжению, что приводит к необратимой гибели клеток участка мозга.
Обычно сосудистая деменция проявляется у 25% инсультников. Такое происходит в том случае, если поражено 50 мл мозговой ткани. Большую роль играет площадь и зона поражения. Однако существуют особо чувствительные участки мозга, где даже малейшая деструкция влечет за собой плачевные последствия. Это, например, лобные доли, зрительные бугры.
Для больных с сосудистой деменцией существует такая закономерность: первые симптомы могут проявиться либо сразу после инсульта, либо отсрочено, в течение полугода. Срок в 6 месяцев является показательным признаком сосудистого слабоумия. Обычно инсульт, особенно геморрагический, приводит к быстрому развитию событий, появлению и нарастанию симптомов.
При хроническом разрушительном процессе, когда происходит поражение мелких сосудов, атрофия клеток мозга происходит постепенно. Включаются его компенсаторные механизмы, и симптомы нарастают постепенно. Первые признаки сложно идентифицировать. Порой они скрываются не только от окружающих, но и от самого больного.
Главным провоцирующим фактором, который вызывает нарушение проходимости и целостности кровеносной сети в головном мозге, становится атеросклероз, то есть отложение склеротических бляшек на сосудистых стенках. К другим причинам относят:
- болезни сердца, сердечно-сосудистая недостаточность;
- артериальная гипертензия;
- артериальная гипотензия;
- васкулит – воспаление стенки сосуда;
- сахарный диабет;
- гиперлипидемия;
- недостаток эстрогена;
- вредные привычки;
- избыточная масса тела.
Гаснущее солнце памяти
Деменция при болезни Альцгеймера обладает рядом признаков, отличающих ее от прочих видов деменции. Альцгеймеровская деменция даже на ранних этапах значительно поражает биографическую память человека. У пациента возникают искажения и утрата воспоминаний. Это касается даже самых важных моментов: имен и количества детей, смерти близких. На глазах происходит катастрофическая потеря всего прошлого опыта человека, разрушение его личности.
Кроме того, быстро теряются навыки (праксис), способность совершать даже простые действия. Этот симптом называется апраксией. Также снижается способность пациента распознавать предметы и узнавать людей (агнозия). В дополнение к этому возникают специфические речевые нарушения: слова и слоги заменяются близкими по звучанию. Со временем речь становится всё менее связной и в конце концов может полностью утратиться (афазия). Комплекс «афазия-апраксия-агнозия» с высокой вероятностью указывает на болезнь Альцгеймера. Итогом развития болезни становится полная потеря пациентом способности себя обслуживать, в том числе самостоятельно есть, передвигаться и контролировать тазовые функции.
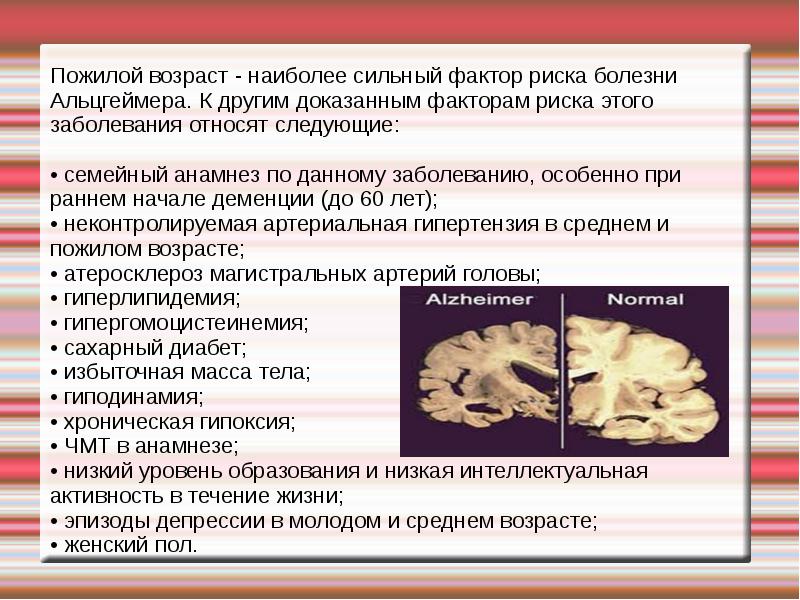
Рисунок 1. Распределение пациентов с болезнью Альцгеймера в США по возрастным группам. Пациенты в возрасте до 65 лет составляют всего 4% от общего количества заболевших.
Согласно оценкам ученых, чем старше человек, тем выше у него риск заболеть БА (рис. 2). Американские исследователи прогнозируют значительное увеличение числа случаев болезни Альцгеймера, поскольку население развитых стран (в том числе США) продолжает стареть (рис. 3) .
Рисунок 2. Риск возникновения болезни Альцгеймера в течение жизни. При достижении 65 лет риск развития БА у женщин составляет 21,1%, то есть заболевает каждая пятая женщина, достигшая этого возраста. Среди мужчин БА развивается приблизительно у каждого десятого. Чем старше человек, тем выше риск развития деменции.
Рисунок 3. Ожидаемый рост количества пациентов с болезнью Альцгеймера в США.
Продолжительность жизни населения увеличивается, соответственно, растет и количество людей пожилого и старческого возраста. У каждого из нас есть высокие шансы дожить до возраста старше 65 лет. В этой возрастной группе приблизительно каждый деcятый страдает болезнью Альцгеймера, причем у женщин риск заболеть вдвое выше. А если мы возьмем группу людей в возрасте 85 лет и старше, то в ней заболевшим будет уже каждый третий. Успехи в сфере медицины продлили человеку жизнь, но привели к тому, что набирает обороты новая проблема — болезнь Альцгеймера, против которой нет эффективного лекарства. Люди стали меньше умирать от сердечно-сосудистых и онкологических заболеваний. Освободившееся место быстро заняла болезнь Альцгеймера (рис. 4). Чем старше становится человек, тем выше вероятность развития этой болезни и смерти от нее (рис. 5).
Рисунок 4. Рост смертности от болезни Альцгеймера в США в последние 30 лет. Отражено количество смертей от БА в сравнении со смертями от других заболеваний. МКБ — Международная классификация болезней. Число в кружкé — место, занимаемое тем или иным заболеванием в рейтинге ведущих причин смерти 2013 года. Чтобы увидеть рисунок в полном размере, нажмите на него.
Рисунок 5. Смертность от болезни Альцгеймера в разных возрастных группах. Данные по каждой из 10 ведущих причин смерти приведены в процентном выражении от общего количества смертей. ХЗНДП — хронические заболевания нижних дыхательных путей. Чтобы увидеть рисунок в полном размере, нажмите на него.
Болезнь Бинсвангера
Патология названа в честь ее первооткрывателя и представляет собой подкорковую атеросклеротическую энцефалопатию. Развивается вследствие поражения мелких мозговых сосудов, является довольно частой формой деменции: около 1/3 всех дементоров.
Установлено, что главную роль в развитии патологии играет артериальная гипертензия. Она отмечалась у 80% больных этой формой. Чаще всего заболевание стартует после 50 лет и начинается внезапно. Первыми признаками ее может стать преходящее нарушение мозгового кровообращения, сопровождающееся внезапным параличом, который, однако, также внезапно проходит. К другим признакам причисляют малые инсульты, паркинсонизм. Наблюдается магнитная походка, когда ноги как бы прилипают к полу.
Появляется эмоциональное недержание в виде внезапного смеха или плача, нарушается речь, теряется контроль над витальными функциями (например, мочеиспусканием). Проблемы с памятью и мышлением появляются уже на заре заболевания.
Симптоматика патологии довольно разнообразна. Ведь процесс вызывает обширное поражение ткани мозга с ее ишемией, разрушением отростков нервных клеток, демиелинизацией нервных волокон. Процесс сопровождается неуклонным прогрессированием, хотя возможны случаи и стойкой ремиссии.
Общие группы симптомов
Заболевание отличает две группы нарушений: когнитивные и неврологические.
На первый план выходят когнитивные расстройства, то есть регресс познавательных, мыслительных функций.
На начальном этапе болезни в первую очередь страдает память. Сначала это едва заметные изменения. Человек забывает некоторые события, отдельные имена и даты, не может подобрать нужного слова для выражения мысли. Ухудшается процесс усвоения новых знаний, больному становится все сложнее запоминать и анализировать новую информацию.
Постепенно амнестические симптомы нарастают. Человек не улавливает смысла сказанного, и все труднее подбирает слова. Из-за этого его речь становится скудной, предложения – краткие, односложные. Если проявляется болтливость, то она бессвязная, возможны перестановки букв в словах, замена слов. Человек сам не понимает смысла сказанного им. Нарушение речи влечет за собой сложности с письмом и чтением.
Амнезия протекает в таких формах:
- прогрессирующая – больной начинает забывать то, что происходило с ним недавно, а затем и более ранние события;
- фиксационная – невозможность воспринимать, анализировать, хранить новый материал, текущие события. Сознание у таких больных сохранено, они хорошо помнят события прошлого, но не могут вспомнить, о чем разговаривали с человеком 5 минут назад. Купив молоко, принеся его домой и положив в холодильник, через несколько минут они собираются вновь за ним в магазин, так как уже забыли, что приобрели его;
- парамнезия – это ложные воспоминания, когда больной дополняет действительность нереальными событиями. Например, он может выдавать за реальность события, прочитанные в книге или увиденные в фильме, и верить в то, что с ним это произошло на самом деле. Или просто фантазирует, выдавая за действительное то, чего не было. Возможно смещение событий во времени, то есть то, что случилось много лет назад человек воспринимает как произошедшее вчера.
Кроме памяти, при сосудистой деменции страдают и другие познавательные функции
Внимание рассеянное, невозможность его фиксирования длительное время. Нарушается восприятие
Мышление становится негибким. Сложно переключаться с одной деятельности на другую.
Часто при прогрессировании процесса у больных фиксируют такой признак, как синдром Корсакова, названный по имени описавшего его впервые врача. Он объединяет в себе несколько симптомов. Прежде всего, это фиксационная амнезия. Как уже говорилось, больной не запоминает текущие события, но сохраняет память на прошлое. В связи с этим у него теряется ориентировка во времени и пространстве. Развивается так называемая амнестическая дезориентация.
Встречаются также различные вариации парамнезий: сомнения в свершении того или иного события, их смещение во времени, смешение вымышленных и правдивых событий.
На фоне этого человек теряется в незнакомой окружающей обстановке. Он не понимает, где он находится. Пребывая в больнице, он не может найти свою кровать, однако в знакомой обстановке, дома, он прекрасно ориентируется.
Профилактика деменции после COVID-19
Исследования показывают, что лучший способ избежать неврологических последствий COVID-19 — это оптимизировать здоровье мозга и организма:
- быть физически активным
- заниматься когнитивной деятельностью
- спать по 7-8 часов каждую ночь
- соблюдать сбалансированную диету со всеми необходимыми витаминами и минералами
- регулярно общаться
Медикаментозное лечение для борьбы с воспалением также является одним из вариантов профилактики.
И, как отметили несколько экспертов, вакцинация против COVID-19 является одним из наиболее эффективных способов минимизации риска как тяжелого COVID, так и длительного COVID, мнение, которое подтвердил доктор Снайдер.
Лекарство для ума
После того как у Екатерины Павловны диагностировали болезнь Альцгеймера, врач назначил ей лечение в соответствии с современными рекомендациями. Несмотря на неполное понимание молекулярных основ БА, можно точно сказать, что при этом заболевании снижается активность ацетилхолиновой системы головного мозга (о роли ацетилхолина в жизни человека можно прочесть на нашем сайте ), и известно это уже с 1970-х годов . Потому-то именно ацетилхолиновая система стала главной мишенью терапии БА.
В 1996 году в США поступил в продажу донепезил (Aricept, Pfizer), в дальнейшем его использование было одобрено и в других странах. Препарат считается эффективным в отношении деменции при болезни Альцгеймера любой степени тяжести . По последним данным, объем мировых продаж донепезила превышает $ 4 млрд: сейчас это самый назначаемый препарат среди ИХЭ.
Через год после одобрения донепезила в Швейцарии выпустили в продажу препарат ривастигмин (Exelon, Novartis), который также показал хорошие результаты в терапии болезни Альцгеймера . В продаже можно найти ривастигмин в капсулах или растворе, а также в виде трансдермальной терапевтической системы, ТТС. Галантамин (Reminyl, Janssen-Cilag) начал свой путь в Швеции в 2000 году, поступил на рынки других стран Европы, а позже добрался и до США. Галантамин обладает доказанной эффективностью в отношении БА .
Для оценки эффективности разрабатываемых препаратов используют те же методы. Если новый препарат оказывается не лучше уже существующих, им перестают заниматься. Часто врач не наблюдает улучшения или стабилизации когнитивного статуса, но родственники отмечают положительную динамику в поведении пациента. Препараты, применяемые для терапии болезни Альцгеймера, позволяют отсрочить потерю самостоятельности и замедлить темпы снижения когнитивных функций пациента. При этом предотвратить заболевание или обратить его течение вспять они не способны.
В России у пациентов с болезнью Альцгеймера есть возможность получать ИХЭ (галантамин и ривастигмин) бесплатно. Учреждения здравоохранения могут закупать их в рамках программы дополнительного лекарственного обеспечения (ДЛО), но выбор препарата для закупки происходит внутри самого лечебного учреждения. Вот и Екатерина Павловна после оформления необходимых документов стала получать медикаменты в местном психоневрологическом диспансере.
| Препарат (суточная доза, мг) | Стоимость месяца терапии оригинальным препаратом, руб. | Стоимость месяца терапии дженериком, руб. |
|---|---|---|
| Мемантин (20) | 2900 | 1400 |
| Донепезил (10) | Данных нет | 3000 |
| Галантамин (16) | 3700 | 2300 |
| Ривастигмин (4,6/9,5/13,3) | 3500/3700/4000 | Нет аналогов |
| Рисперидон (2) | 1000 | 900 |
Актуальность проблемы
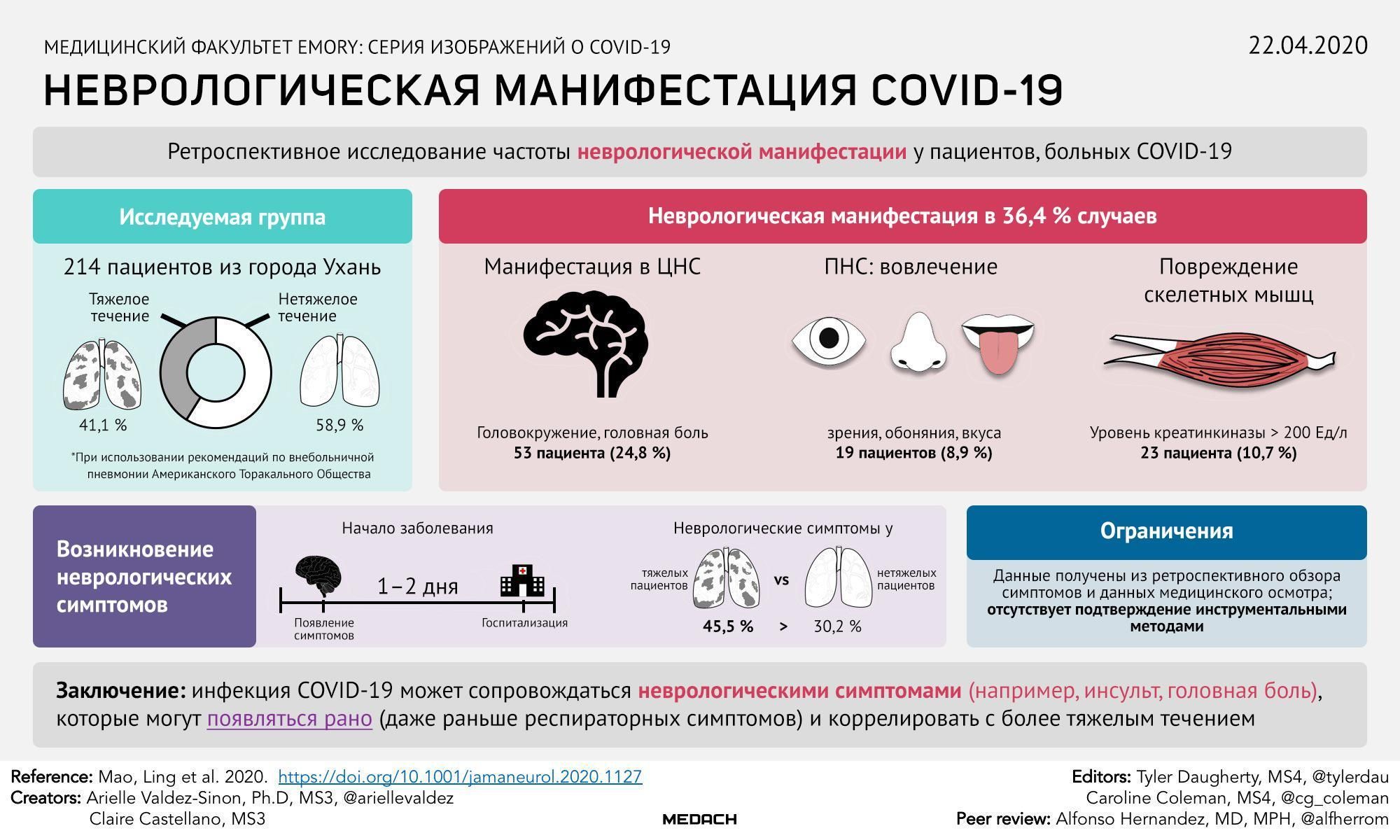
С начала пандемии COVID-19 во всем мире было подтверждено более 425 миллионов случаев заражения SARS-CoV-2. Во всем мире почти 6 миллионов человек умерли от этой инфекции. У некоторых людей симптомы COVID-19 затягиваются, эксперты описали это состояние как длительный COVID — когда человек не выздоравливает в течение нескольких недель или месяцев после появления симптомов. Симптомы длительного COVID различны, но некоторые из них являются более распространенные, такие как усталость, одышка, кашель и боль в суставах. Другие респираторные вирусные инфекции также связывают с неврологическими и психиатрическими последствиями.
И, похоже, COVID-19 не является исключением, поскольку многие люди сообщают о неврологических симптомах после инфицирования SARS-CoV-2. Эти симптомы могут включать:
- «туман в мозгу» — снижение способности ясно мыслить
- беспокойство
- трудности с памятью и концентрацией внимания
- трудности со сном
- изменения настроения
В настоящее время врачи изучают, как COVID-19 может повлиять на нейрокогнитивные функции и может ли это увеличить риск развития деменции.
Симптомы
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
головная боль: может захватывать всю голову или концентрироваться в отдельных ее участках; интенсивность зависит от степени поражения и постепенно нарастает; болевые ощущения плохо купируются приемом анальгетиков;
головокружение: возникает эпизодически, сопровождается потерей ориентации в пространстве; нередко человек вынужден пережидать это состояние в постели, поскольку малейшее движение способствует усилению симптома; состояние часто сопровождается постоянной тошнотой и рвотой;
нарушения когнитивных функций: постепенное снижение способности адекватно мыслить является характерным признаком энцефалопатии; человек постепенно становится забывчивым, рассеянным, плохо концентрирует внимание на конкретном процессе и с трудом переключается между различными занятиями;
эмоциональные и поведенческие нарушения: человек с трудом контролирует свои эмоции, становится раздражительным, плаксивым, быстро возбуждается; по мере прогрессирования заболевания возникает апатия, депрессия и полное нежелание делать что-либо;
увеличение или уменьшение тонуса мышц; часто сопровождается гиперкинезами (дрожью в конечностях, навязчивыми движениями и т.п.);
снижение зрения и слуха;
повышенная метеочувствительность.
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.