Молекулярная диагностика коронавируса (ПЦР)
Важнейшим лабораторным методом является ПЦР в биоматериале, взятом из дыхательных путей (мазок из носа и ротоглотки).
Суть метода ПЦР заключается в том, что генетическая информация вируса (РНК) многократно копируется в лабораторных условиях специальным прибором – амплификатором, увеличивая свою концентрацию в два раза в каждом цикле копирования. Это дает возможность выявить вирус или бактерию даже в тех случаях, когда его количество составляет лишь сотню клеток в миллилитре крови. Если генетическая информация тестируемой бактерии или вируса в пробе отсутствует, то она не копируется и не определяется.
Анализ методом ПЦР обычно проводится тем, у кого есть симптомы респираторного заболевания или тем, кто имел контакты с возможным источником инфекции.
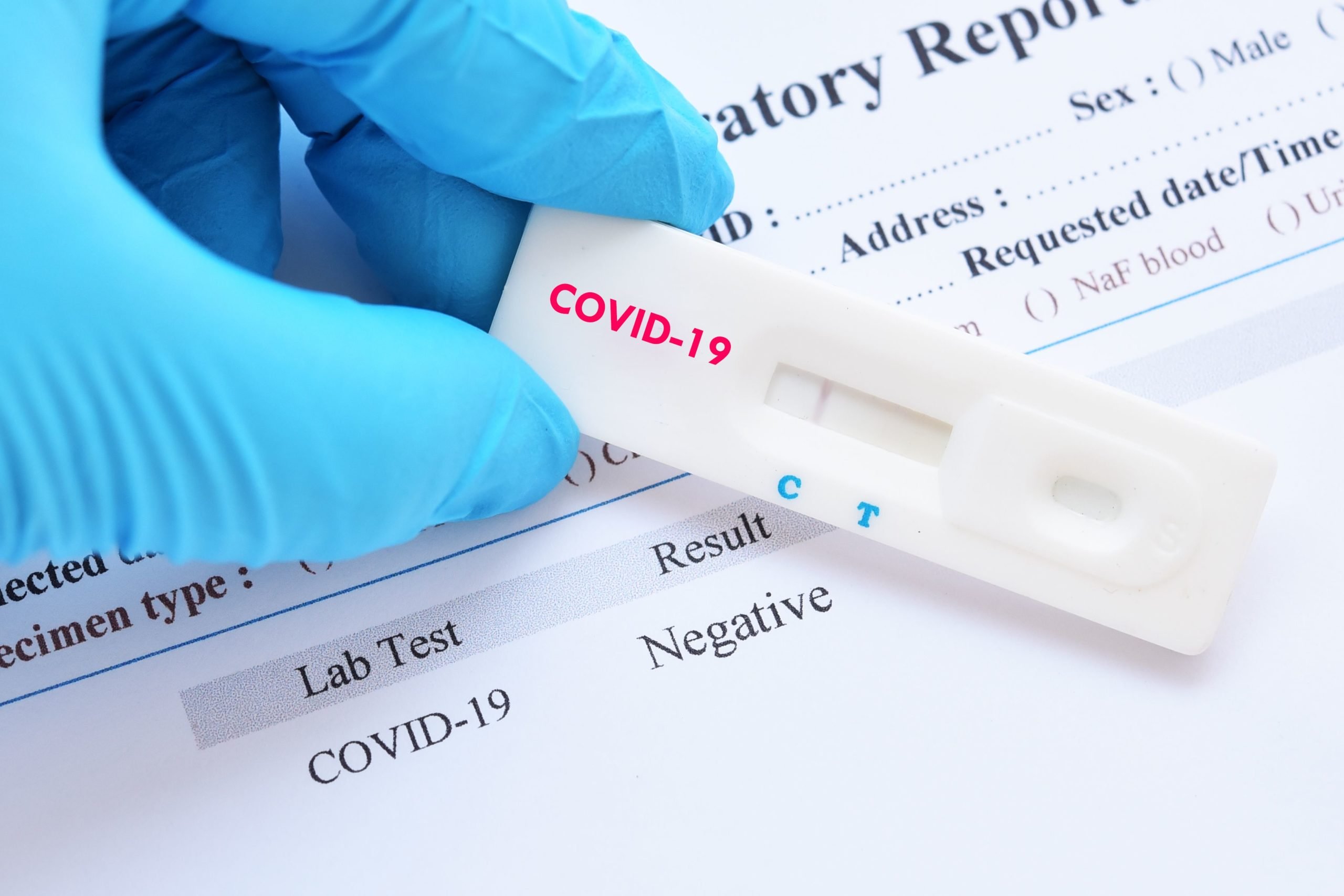
Отсутствие генетического материала возбудителя (отрицательный результат) означает, что человек не инфицирован на момент взятия анализа. Для подтверждения или исключения наличия инфекции тест выполняется повторно через определенные промежутки времени.
ПЦР-диагностика используется для установления факта заболевания коронавирусом. Вирус можно обнаружить сразу после заражения, даже если у пациента еще нет проявлений болезни. Анализ уместно сделать, если вы контактировали с носителем инфекции или находились там, где было возможно заражение. Он также используется для подтверждения диагноза.
Однако молекулярные РНК-тесты не являются абсолютно надежными и могут у значительной части в действительности инфицированных пациентов дать отрицательный результат. Это зависит от достаточности содержания вируса в материале выбранной локализации на той или иной стадии инфекции, качества взятия материала, предела чувствительности теста, присутствия ингибиторов ПЦР и пр. Поэтому в диагностике особое значение придается характерной картине КТ. В дополнение к этим исследованиям и клинической оценке могут быть полезны исследования, направленные на выявление в крови специфических антител, вырабатываемых организмом против SARS-CoV-2.
Нет, мы не хотим вас запутать. Если тест отрицательный, но симптомы присутствуют, не надо читать статьи, нужно обратиться к врачу. Специфику течения любой инфекции никто не отменял. Врач будет использовать дополнительные методы исследования и ставить диагноз. Не занимайтесь самодиагностикой. Для этого нужно было закончить медицинский ВУЗ.
У нас в клинике вы можете пройти исследование РНК коронавирусов SARS-CoV-2 (COVID-19), SARS-CoV и MERS-CoV методом ПЦР (качественное определение). Тест-система разработана в ЦНИИ Эпидемиологии Роспотребнадзора. Чувствительность используемой тест-системы составляет 103 копии плазмид на миллилитр (10*3).
Почему тесты не делают всем подряд?
Исследование биоматериала на коронавирус с помощью ПЦР — довольно трудоемкий и финансово затратный процесс. Для данного метода требуется сложное оборудование и специально подготовленные медицинские работники.
ВОЗ рекомендует проводить как можно больше исследований, но каждая страна имеет право выбирать свою стратегию борьбы с пандемией. Масштабные тестирования проводятся в Китае, Южной Корее, Германии.
В Италии и Франции тесты делают только отдельным категориям граждан. Такого же мнения придерживается министр здравоохранения Михаил Мурашко. Он заявил: «Нет смысла сегодня бежать и каждому проверяться на предмет коронавируса».
НЕРАЦИОНАЛЬНЫЕ РЕЗУЛЬТАТЫ ТЕСТОВ
Также несомненно, что мы не можем узнать уровень ложноположительных результатов ПЦР-тестов без широко распространенного тестирования людей, у которых определенно нет вируса, подтвержденного этим методом, не зависящим от теста (имеющим твердый золотой стандарт).
Поэтому неудивительно, что существует несколько работ, иллюстрирующих иррациональные результаты тестов.
Например, уже в феврале орган здравоохранения китайской провинции Гуандун сообщил, что люди полностью выздоровели от болезни, виной которой является COVID-19, начали тестировать «отрицательный», а затем снова «положительный» .
Месяц спустя статья, опубликованная в Журнале медицинской вирусологии, показала, что 29 из 610 пациентов в больнице в Ухане имели от 3 до 6 результатов анализов, которые менялись между «отрицательными», «положительными» и «сомнительными» .
Третий пример – исследование из Сингапура, в котором тесты проводились почти ежедневно на 18 пациентах, и большинство из них переходило от «положительного» к «отрицательному» обратно к «положительному», по крайней мере, один раз и до пяти раз у одного пациента .
Даже Ван Чен, президент Китайской академии медицинских наук, признал в феврале, что тесты ПЦР «точны только на 30–50 процентов», в то время как Син Ханг Ли из Милфордской лаборатории молекулярной диагностики 22 марта 2020 г. отправил письмо группе реагирования на коронавирус ВОЗ и Энтони С. Фаучи, заявив, что:
Другими словами, даже если мы теоретически предположим, что эти ПЦР-тесты действительно могут обнаружить вирусную инфекцию, тесты будут практически бесполезными и вызовут только необоснованный страх среди «положительных» людей.
Все это согласуется с тем фактом, что CDC и FDA, например, признают в своих файлах, что так называемые «тесты SARS-CoV-2 RT-PCR» не подходят для диагностики SARS-CoV-2.
В «CDC 2019-Novel Coronavirus (2019-nCoV) в режиме реального времени RT-PCR Диагностическая панель» Файл от 30 марта 2020 года, к примеру, он говорит:
А также:
И FDA признает, что :
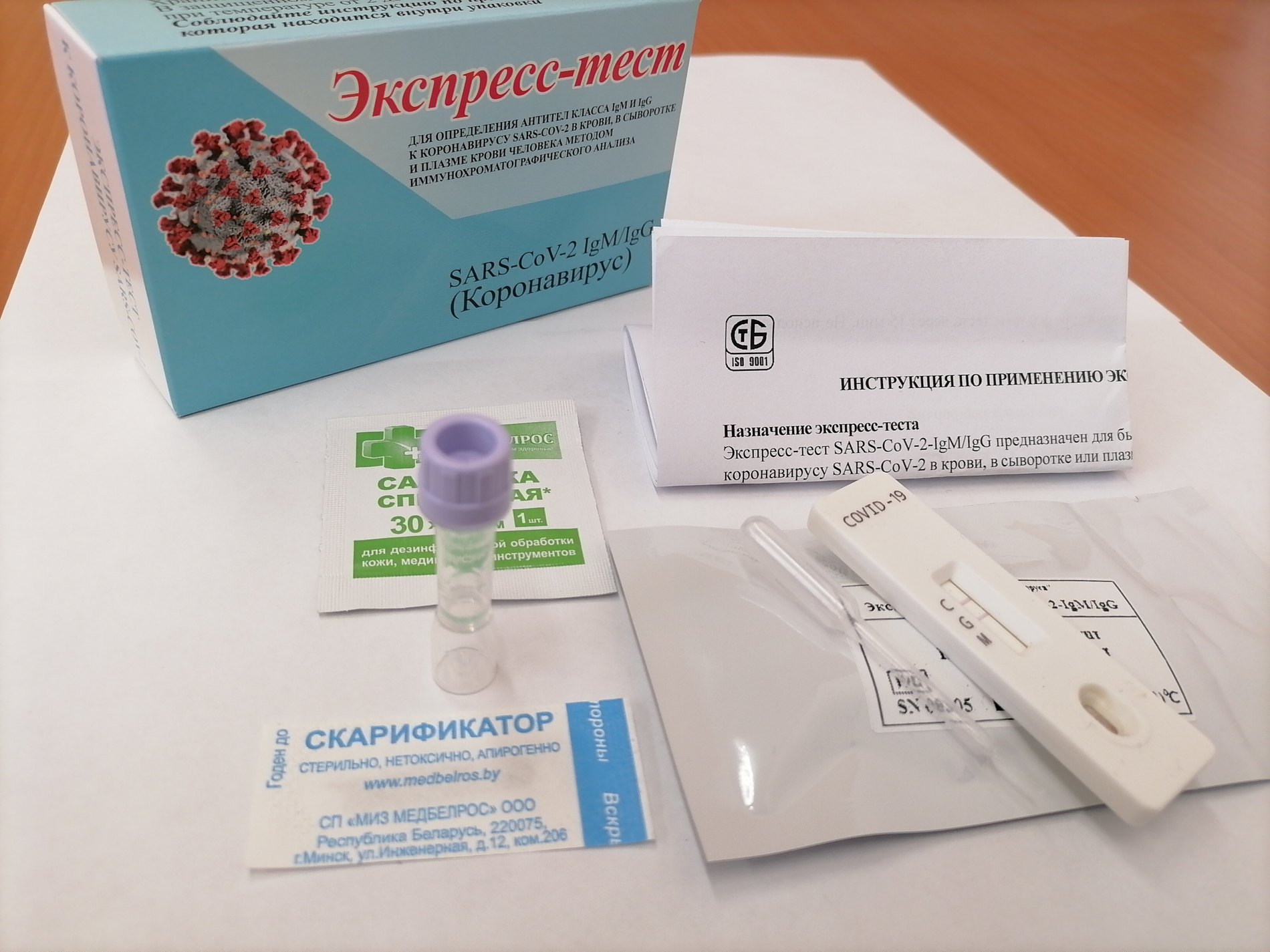
Анализ на антитела к коронавирусу (ИФА)
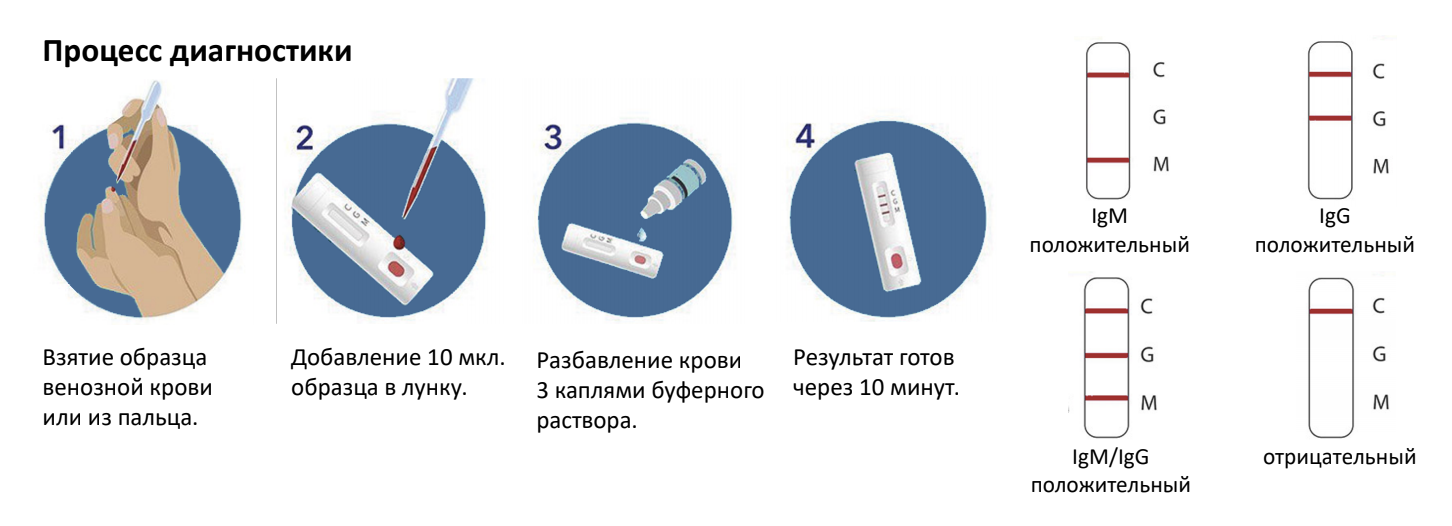
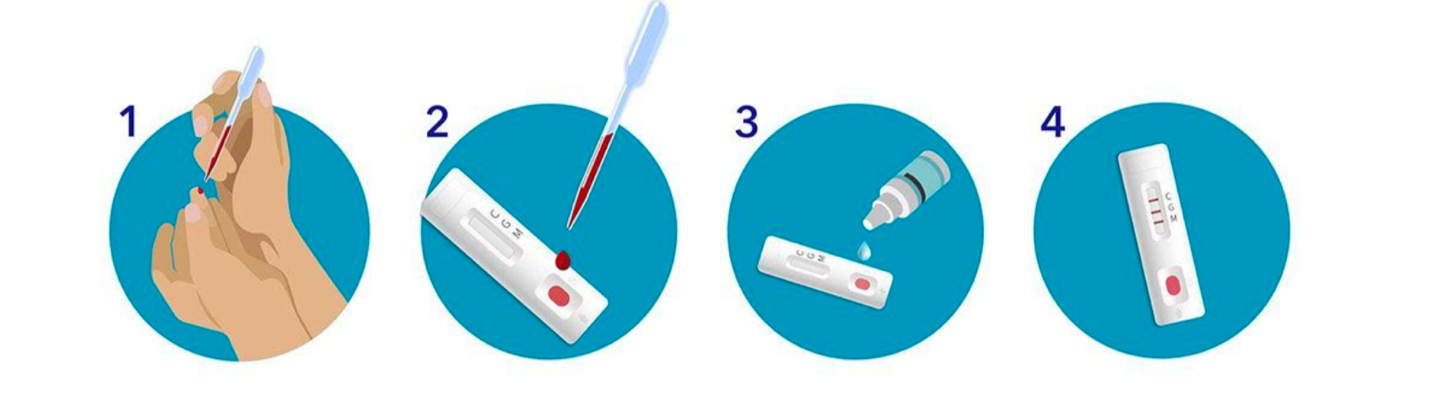
Непрямой иммуноферментный анализ (ИФА) – полуколичественный анализ, им определяется количество выявленных антител IgM и IgG. Берется венозная кровь, а для исследования используется сыворотка крови.
Показания для назначения анализа на антитела к коронавирусу COVID-19:
- Диагностика заболевания.
- Определение иммунитета.
- Получение информации о перенесенном заболевании с бессимптомным течением.
- Отбор доноров для переливания крови пациентам с тяжелой формой заболевания.
- Определение стадии заболевания, периода заразности для окружающих.
В двух словах, чем отличается ИФА и ИХА? В каком случае достаточно эксперсс теста (ИХА), а когда нужно точно делать количественный (ИФА)?
Это сложный вопрос. Экспресс тесты — высокая специфичность (почти 100%), т.е. срабатывает только на COVID-19, но низкая чувствительность (71%). А метод ИФА более чувствительный, но менее специфичный. Это очень тонкие различия и пациенту они не нужны. Экспресс тест — это быстро, можно охватить большой коллектив, быстро получить ответ. А анализ из вены — более основательно.
В каких случаях проводится тест?
ОТ-ПЦР-тесты COVID-19 можно проводить в процессе диагностики инфекции SARS-CoV-2 и при необходимости принятия решения о лечении.
Антитела (серологические) тесты предназначены для определения прошлого воздействия вируса SARS-CoV-2 и наличия антител, даже если у человека не было никаких симптомов. Органы здравоохранения также могут проводить серологические тесты для отслеживания масштабов текущей пандемии.
Следует помнить, что определение антител не является предпочтительным методом распознавания активной инфекции. Антитела появляются не раньше, чем через 1-2 недели после заражения, поэтому их нельзя обнаружить на ранних стадиях заболевания. Их производство может занять одну-две недели после того, как человек заболел, поэтому тесты могут не показать раннюю фазу инфекции.
Как правильно сдать тест на коронавирус
Мазки на вирус SARS-CoV-2 берут из носа и ротоглотки. Исследование крови и других биологических жидкостей в начале заболевания не информативно.
За 24 часа до анализа запрещено принимать алкоголь. Спиртные напитки обладают частичным дезинфицирующим эффектом, что может привести к неточному результату.
Для получения максимально объективного результата за 4 часа до взятия мазков нельзя полоскать рот антисептиками, рассасывать таблетки для горла. За 1 час до забора материала нельзя принимать пищу, курить.
Вы доверяете российской статистике по коронавирусу?
Нет, статистику занижают 60.22%
Нет, статистику завышают 23.54%
Да, доверяю 16.24%
Проголосовало: 6827
Ошибается ли ПЦР-анализ?
ПЦР позиционируется как наиболее специфичный и чувствительный метод, но он тоже может ошибаться. Почему это может возникать, рассказал Юрий Сухов, доцент кафедры инфекционных болезней Национальной медицинской академии последипломного образования имени П.Л. Шупика.
Врач-инфекционист объяснил: “100% не будет при любом тесте любого производителя. Есть процент ложных результатов — как отрицательных, так и положительных, даже если это годами отработанная система тестирования. В случае с коронавирусом COVID-19 мы имеем новые системы диагностики, разработанные в 2020 году, и они, естественно, еще не совершенны».
Чтобы исключить диагностические ошибки, тестирование повторяют дважды. Ученые трудятся над разработкой более совершенных методов, чтобы повысить точность метода до 100%.
31 марта на официальном сайте Роспотребнадзора появилось сообщение о создании нового теста, который не дает ложно-отрицательных результатов.