Как стать почетным донором
Для получения удостоверения и специального нагрудного знака “Почетный донор России”, необходимо:
- сдать кровь ≥ 40 раз безвозмездно;
- сдать плазму ≥ 60 раз;
- выполнить донацию крови ≥ 25 раз и плазмы так, чтобы общее количество двух процедур было ≥ 40.
Если вы хотите получить звание “Почетный донор Москвы”, вам потребуется сдать кровь ≥ 20 раз и плазму – 30 раз. Для сохранения статуса необходимо безвозмездно 2 раза в год производить донацию.
Меры социальной поддержки для доноров
Согласно действующему трудовому законодательству, Почетным донорам каждый год предоставляется отпуск в любое удобное для них время. Они могут рассчитывать на первоочередное приобретение по месту работы льготных путевок на оздоровление в санаториях или пансионатах.
Ежегодно Почетным донорам предоставляется денежная выплата, не подлежащая налогообложению. На 2021 год ее размер составляет 15 109 руб. 46 коп. Если Почетный донор проживает в Москве, он получает право на бесплатный проезд в общественном транспорте (за исключением такси и маршрутного такси) в пределах города. Ознакомиться с полным списком дополнительных мер социальной поддержки для Почетных доноров, которые проживают в Москве, можно здесь.
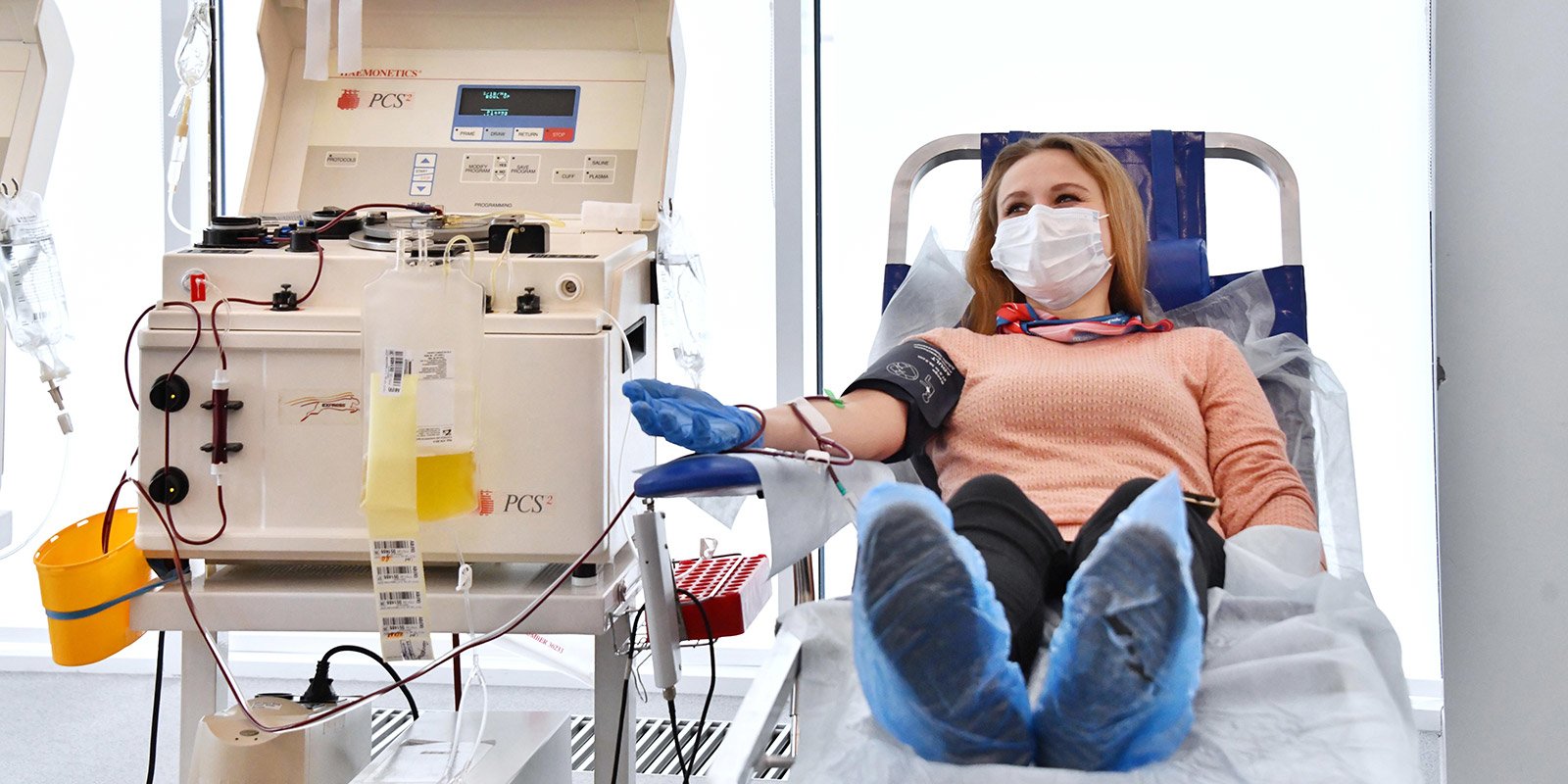
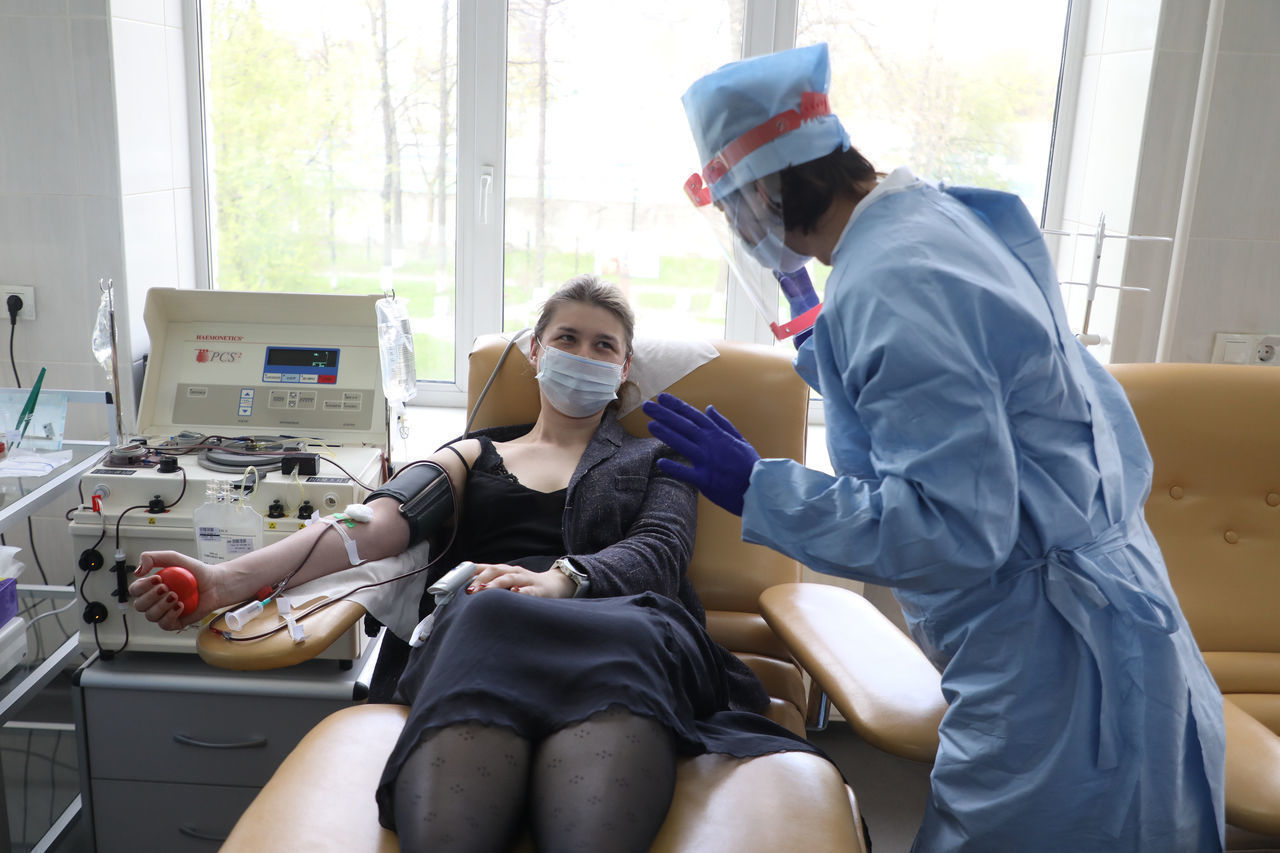
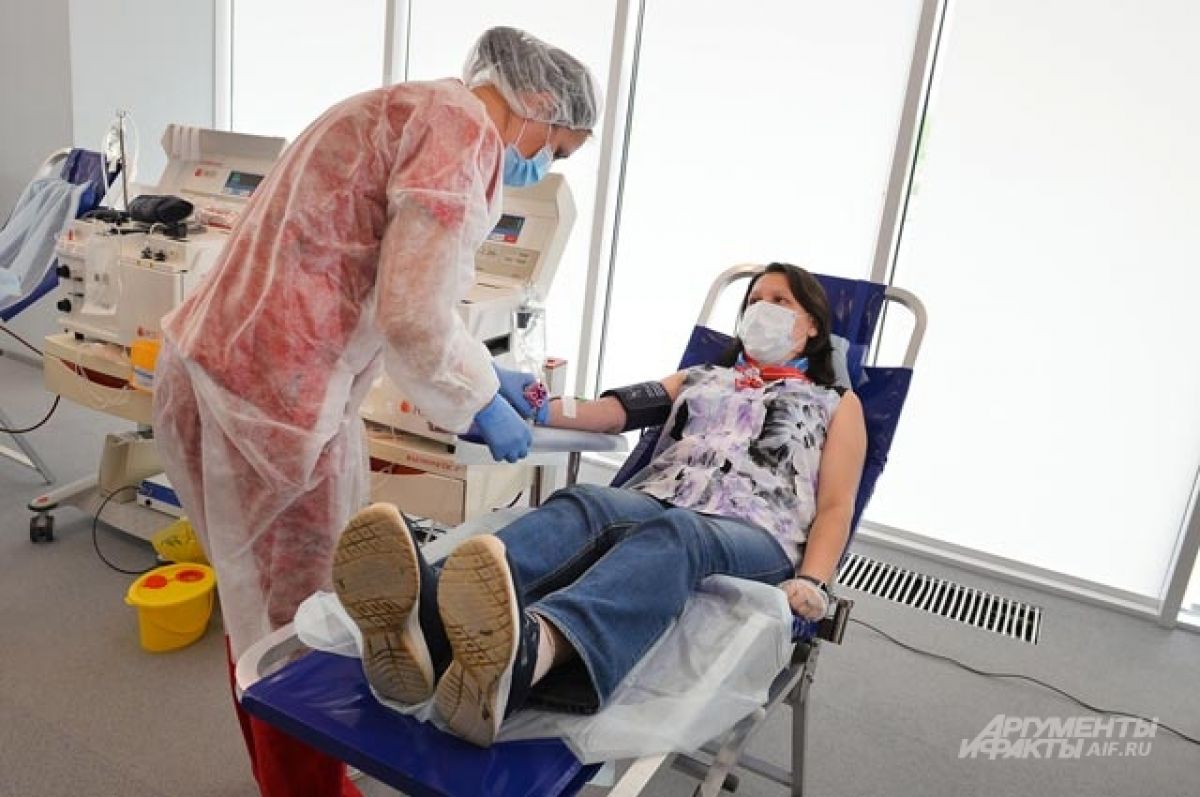
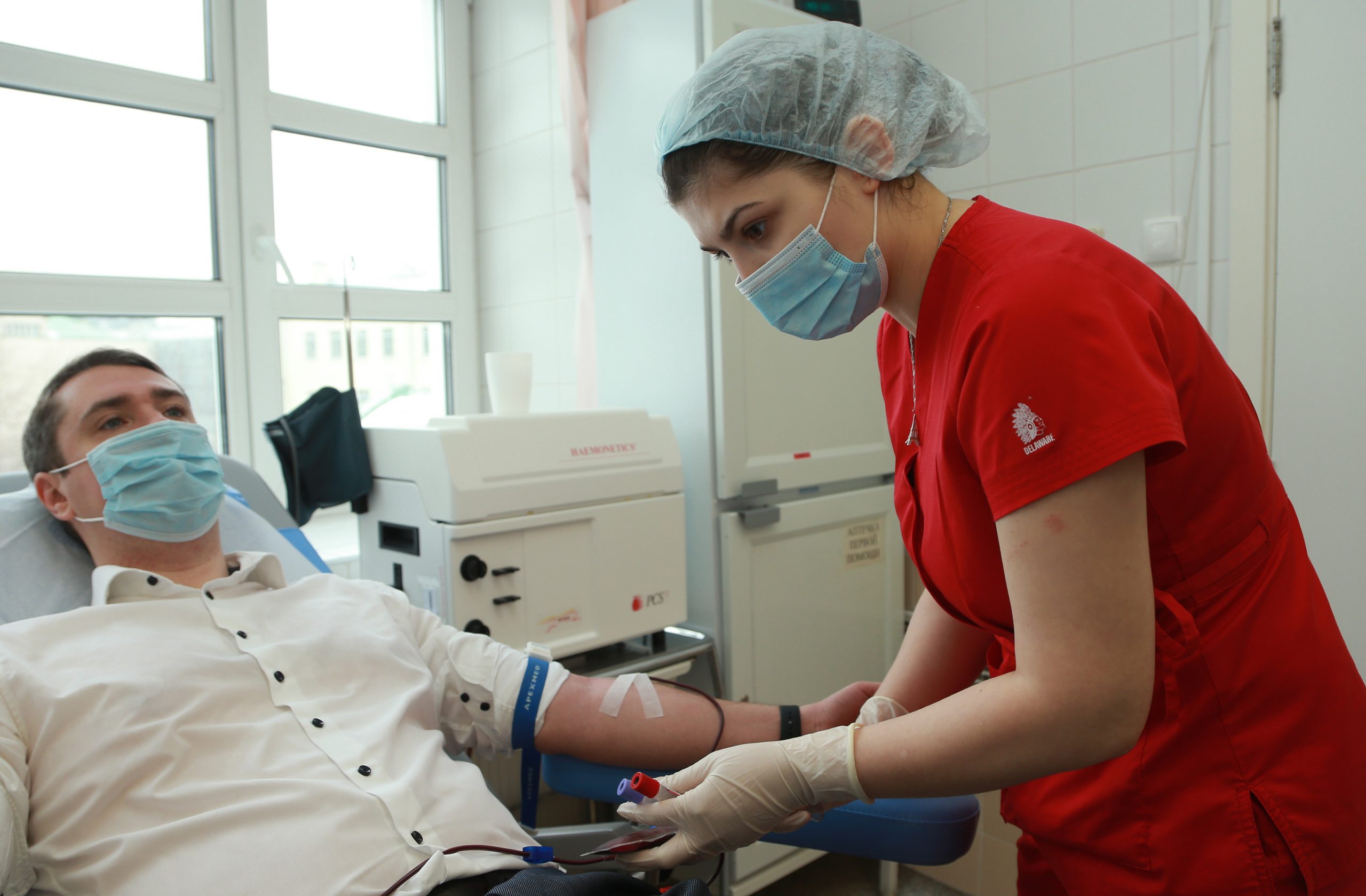
Как и где производится донация плазмы
Сдача плазмы осуществляется в максимально комфортных условиях. Длительность процедуры составляет 30-40 минут.Кабинеты в современных медицинских центрах оснащены новейшим стерильным оборудованием. Вам нужно сесть в специальное донорское кресло с удобными подлокотниками. Затем врач накладывает жгут выше предполагаемого места венепункции на 8-10 см. Во избежание болезненного защемления и жжения под местом наложения жгута подкладывается пеленка. Если не соблюдать правил донации, показатели крови могут быть нарушены.
Медсестра выполняет все действия в перчатках, при этом используя стерильные инструменты. До момента забора крови вас попросят сжимать и разжимать кулак для лучшей циркуляции крови. Когда врач установит иглу в вену, он ослабляет жгут, берет необходимое количество крови, затем обрабатывает место инъекции дезинфицирующим средством.
После донации плазмы нахождение в стационаре не требуется. Достаточно посидеть в клинике 15 минут или чуть дольше, если ощущаете слабость. Прислушайтесь к организму: сначала все может быть хорошо, а спустя 10-20 минут может закружиться голова. В течение 3-4 часов не мочите и не убирайте повязку. Это предотвратит появление синяка. На протяжении 24 часов запрещено заниматься спортом. Также нужно отказаться от курения, придерживаться правильного питания и пить 1,5-2 л воды.
Сдавали ли Вы плазму с антителами к коронавирусу?
Да 8.13%
Нет, но хочу это сделать 89.38%
Нет и не собираюсь 0.94%
Я не болел(а) коронавирусом и не делал(а) прививку 1.56%
Проголосовало: 320
Где можно сдать плазму в Москве
Если вы переболели коронавирусом и хотите сдать плазму в Москве за деньги, обращайтесь в следующие учреждения столицы:
Выбрать дату и записаться на процедуру можно на указанных сайтах или позвонив по телефону.
Где можно сдать плазму в Санкт-Петербурге
В Санкт-Петербурге переболевшие ковидом, могут сдать плазму в следующих учреждениях:
Приехать в больницу можно в удобное время. Результаты обследования обычно готовы на следующий день. До их получения плазма не применяется для пациентов.
Сколько раз можно сдавать плазму с антителами
Донору разрешается сдавать плазму после коронавируса не более 20 раз в год, при условии отсутствия медицинских противопоказаний и наличия антител на высоком уровне. Перерыв между донациями должен быть не менее 14 дней.
Согласно статистике, в Москве около 13% доноров плазмы с антителами к коронавирусу неоднократно прошли процедуру. Более 70% сдали плазму 2 раза, 19% – 3 раза, 7% – 4 раза, 4% – 5 и более раз. Плазмаферез не несет вреда для вашей жизни, если вы будете соблюдать рекомендуемые врачом сроки сдачи. В период восстановления происходит обновление крови. Частая сдача анализа грозит обезвоживанием, появлением боли в грудной клетке, усталостью и учащенным сердцебиением.
Что такое плазма с антителами к COVID-19
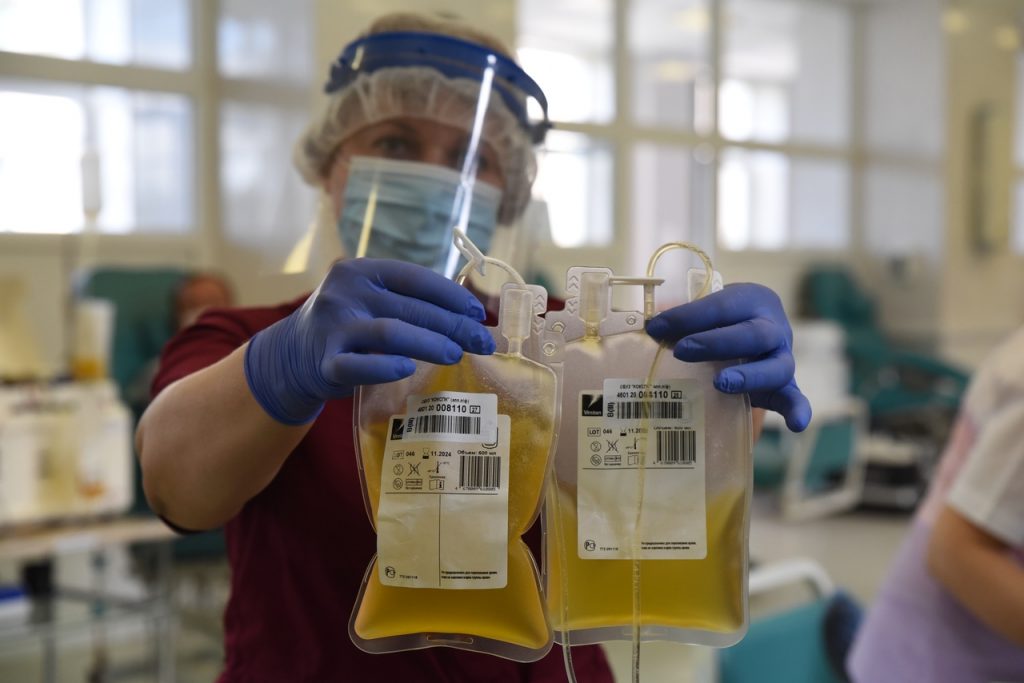
Плазма крови людей, переболевших SARS-CoV-2, содержит антитела к этому вирусу. Их называют иммуноглобулинами. Эти иммунные белки помогают бороться с заболеванием, формируя иммунный ответ организма. У некоторых пациентов антитела в крови отсутствуют либо их недостаточно, чтобы справиться с коронавирусом. На выработку собственных антител требуется 2-3 недели. Чтобы не терять время, проводится переливание крови доноров, которые уже победили болезнь. Готовые антитела остаются активны в организме пациента от нескольких недель до месяцев.
В Москве данный способ лечения считается наиболее эффективным и используется с начала апреля 2020 года. Благодаря переливанию плазмы на 19% увеличивается выживаемость пациентов с coronavirus. Также почти в 2 раза снижается риск ухудшения самочувствия и перевода пациента на аппарат искусственной вентиляции легких.
Сдаем плазму крови после COVID-19
Для чего она нужна?
Плазма — это часть крови, состоящая из воды, белков и свертывающих веществ, которые вместе с тромобцитами способствуют заживлению поврежденных кровеносных сосудов. Донорская плазма используется для переливания пациентам с нарушениями функции свертываемости крови и для восполнения крупных кровопотерь. Кроме того, это бесценный материал для изготовления более 20 лекарственных препаратов.
Сейчас во многих странах, в том числе в России, плазма людей, перенесших коронавирусную инфекцию, используется для переливания тяжелых пациентов с COVID-19. Цель этой процедуры заключается в том, чтобы передать антитела крови выздоровевшего человека пациенту в острой фазе заболевания. Ученые называют это «терапией пассивными антителами», поскольку больной получает внешние антитела, а не генерирует иммунный ответ самостоятельно, как после вакцинации.
Этот метод лечения пока не подтвердил своей эффективности в международных исследованиях, однако в России его широко применяют. Кроме того, на основе плазмы выздоровевших пациентов создан препарат «КОВИД-глобулин», который «тренирует» иммунную систему быстрее создавать антитела.
Кто может стать донором плазмы?
Требования и ограничения к потенциальным донорам ровно те же, что и при сдаче крови, за исключением одного важного нюанса: сдать свою плазму может только человек, выздоровевший от коронавирусной инфекции. Важно, чтобы с момента появления первых симптомов прошло не менее 5 недель и вы чувствовали себя полностью здоровым
Кроме того, у вас должны выработаться достаточный уровень антител, что подтверждает ИФА-тест
Важно, чтобы с момента появления первых симптомов прошло не менее 5 недель и вы чувствовали себя полностью здоровым. Кроме того, у вас должны выработаться достаточный уровень антител, что подтверждает ИФА-тест
Где сдать плазму?
Забор плазмы осуществляется далеко не во всех центрах крови, поскольку для него необходимо специальное оборудование. В Москве сдать свою плазму можно только в шести местах:
- Центр крови им. О.К.Гаврилова (Поликарпова)
- Центр крови им. О.К.Гаврилова (Бакинская)
- ГКБ им. М.П. Кончаловского
- ГКБ №52
- НИИ СП им. Н.В. Склифосовского
- ГКБ № 67 им. Л. А. Ворохобова
- ГКБ им. А.К. Ерамишанцева
- ГКБ №1 им. Н.И. Пирогова
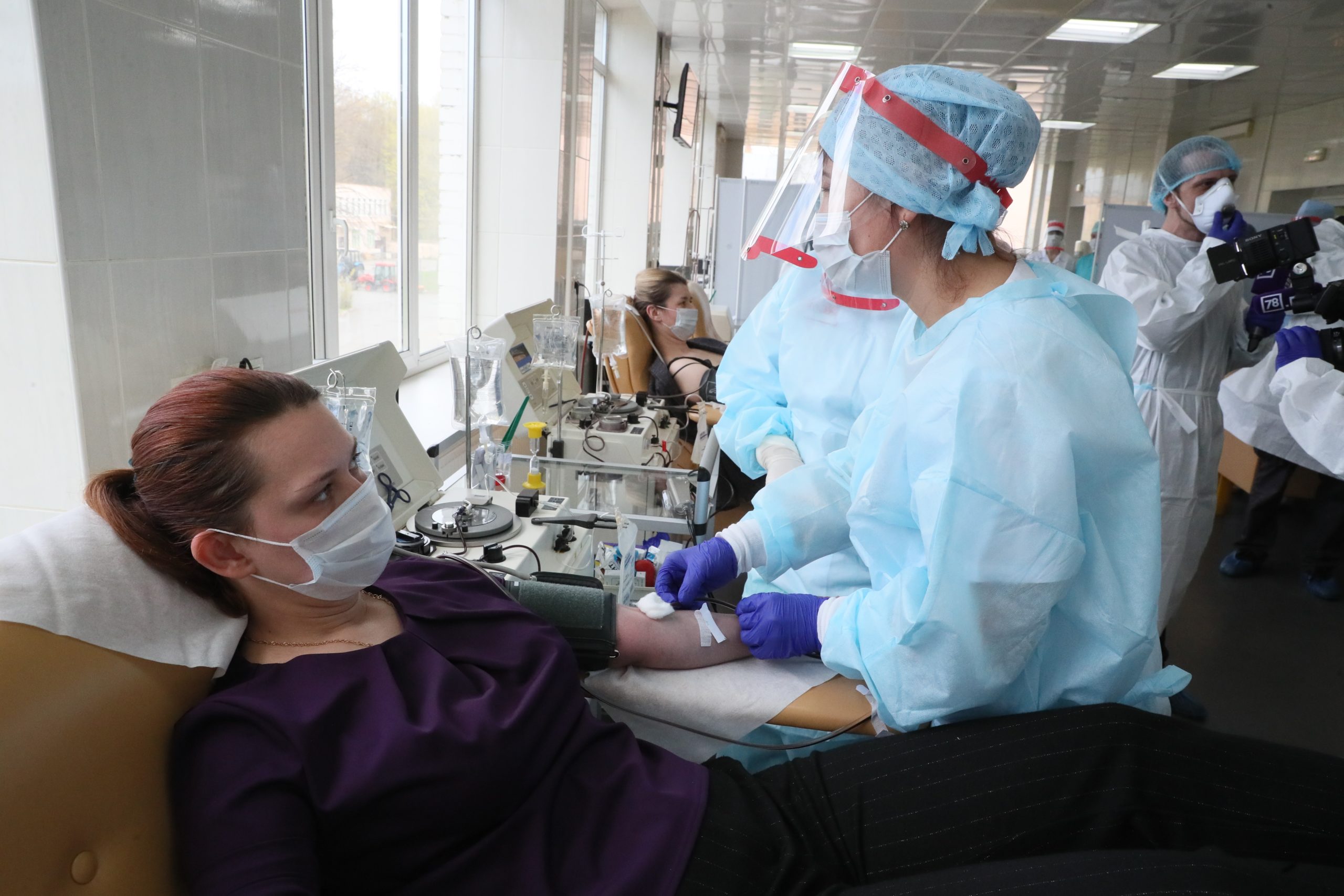
Как происходит забор плазмы?
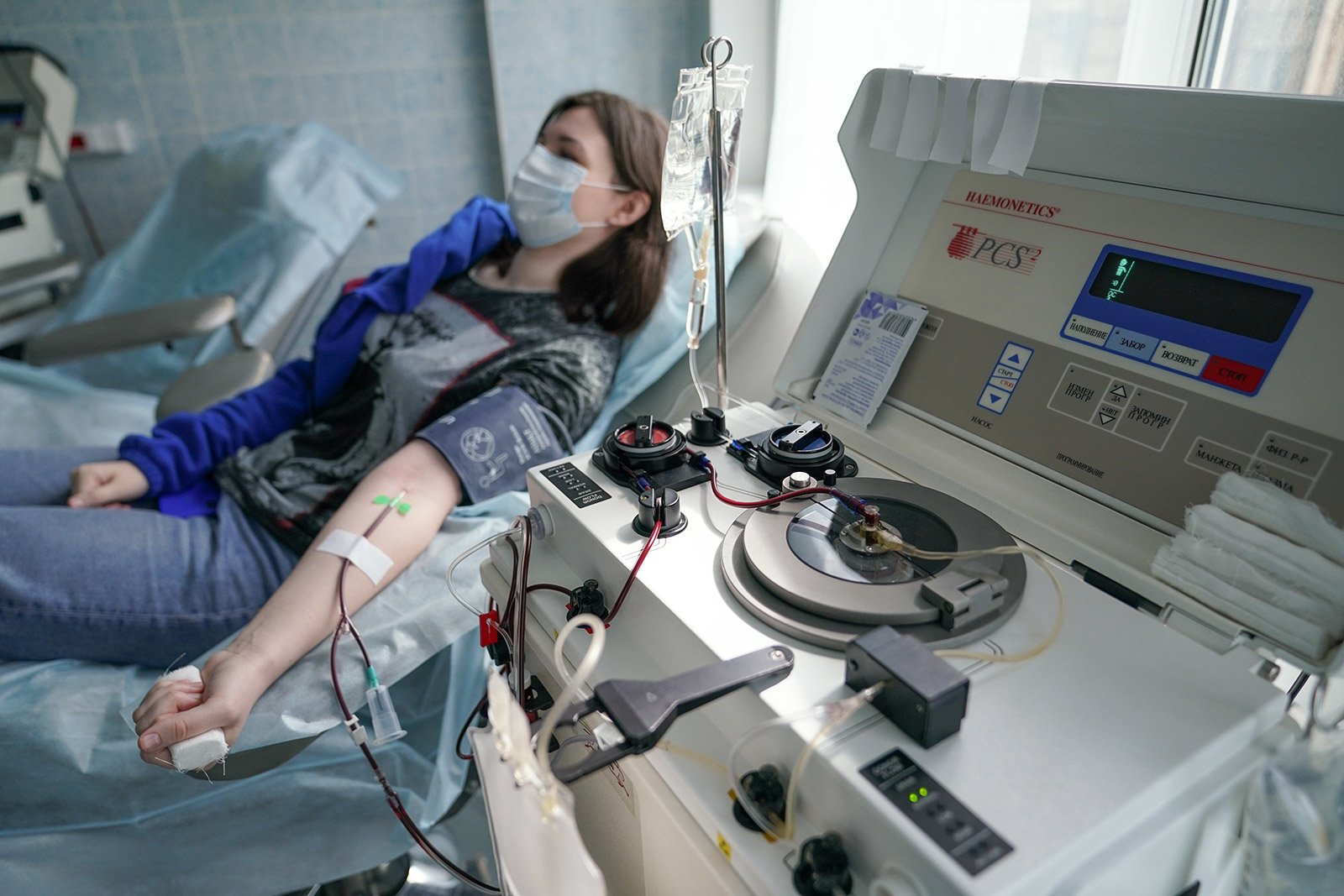
Этот процесс называется плазмаферезом: с помощью специального аппарата кровь донора разделяется на плазму и клеточную фракцию, после чего эритроциты и другие клетки крови возвращаются обратно. Заготовленная плазма переводится в гемоконтейнер. Как правило, за одну донацию берется 600 мл плазмы, но если у донора маленький вес, объем могут снизить до 400 мл. Процедура занимает не меньше 40 минут, после чего вам дадут отдохнуть не меньше 20 минут.
Что получает донор?
Поскольку во время пандемии спрос на плазму огромен, в Москве донор получает 5 000 рублей за 600 мл, плюс компенсацию за питание в размере 1235 рублей. И огромную благодарность от врачей: одной дозы плазмы хватает на двух-трех пациентов с тяжелым течением COVID-19.
Менее распространенные симптомы при тяжелой и среднетяжелой формах
При данных формах коронавирусной инфекции встречается ряд признаков, на которые также следует обратить внимание:
- учащенное сердцебиение (тахикардия);
- повышенная раздражительность;
- судорожная готовность, судороги;
- состояние тревоги;
- плохое настроение, угнетенность;
- различные нарушения сна.
Нужно знать, что симптоматика данного заболевания развивается после инкубационного периода. У пожилых и ослабленных пациентов он составляет около 5 дней, у людей с сильным иммунитетом, отсутствием хронических сопутствующих заболеваний – до 14 дней.
Кроме того, у пожилых пациентов (старше 65 лет) нередко встречается атипичное течение патологии: нередки помутнение сознания, речевые и двигательные расстройства.
Клинические варианты и признаки covid-19
Врачи различают несколько клинических вариантов протекания COVID-19:
- симптоматика поражения исключительно верхних отделов дыхательной системы;
- воспаление легких (пневмония) без дыхательной недостаточности;
- воспаление легких с ОДН (острой дыхательной недостаточностью);
- заражение крови (сепсис);
- ДВС-синдром (кровь свертывается внутри сосудов), тромбоэмболии, тромбозы;
- цитокиновый шторм (когда иммунные клетки атакуют не только «врагов», но и собственные ткани, нанося ущерб органам);
- сосудистые реакции, повышающие риск инсульта.
Пневмония при COVID-19 имеет свои особенности. Их необходимо знать, чтобы вовремя обратиться за медицинской помощью. Дело в том, что пневмония при наличии коронавирусной инфекции долгое время может протекать бессимптомно и проявляться лишь на поздних стадиях, когда лечение помогает слабо.
При появлении следующих симптомов необходимо обратиться к врачу для того, чтобы подтвердить или опровергнуть диагноз:
- способность различать вкусы и запахи изменяется вплоть до ее полной утраты;
- резкий скачок температуры тела;
- слабость мышц, быстрая утомляемость, общее недомогание;
- сухой «лающий» кашель;
- боль в горле, першение.
Если течение воспаления легких бессимптомное, его иногда выявляют случайно. Например, когда после контакта с больным человек делает КТ. Обычный врачебный осмотр в таких случаях мало информативен.
Симптомы последствия коронавируса
За время пандемии врачи накопили значительный опыт в диагностике и лечении последствий коронавирусной инфекции. Было выявлено несколько характерных симптомов, которые объединили в так называемый «постковидный синдром» или «лонг-ковид». Сегодня считается, что постковид – это продолжение болезни после выхода человека из острой фазы.
Первое, что нужно помнить, постковидный синдром проявляется далеко не у всех заболевших. Все-таки большинство населения переносит коронавирусную инфекцию в легкой форме. И второе – чем тяжелее протекала болезнь, тем ярче выражена симптоматика постковида.
Бессонница, аритмия, дыхательная недостаточность, разного рода нарушения обмена веществ. Но те, у кого была диагностирована пневмония, неврологические нарушения, тромбозы, восстанавливаются дольше других.
Часто отмечаются психосоматические симптомы после перенесенной COVID-19 инфекции, а также посттравматическое стрессовое расстройство, когда требуется помощь психотерапевта или психиатра.
Коронавирусная инфекция коварна тем, что зачастую протекает незаметно, а впоследствии идет мгновенное нарастание симптоматики. Поэтому нужно быть всегда начеку, и при малейших признаках недомогания или после контакта с больным лучше лишний раз показаться врачу и убедиться, что все в порядке.
Компьютерная томография в ОН КЛИНИК
Автор статьи
Бисеков Саламат Хамитович
Главный врач ОН КЛИНИК на Цветном, хирург, флеболог, КМН
Как подготовиться к сдаче плазмы

За 48 часов до сдачи плазмы категорически запрещено употреблять спиртные напитки. За 72 часа следует отказаться от аспирина и других медикаментов, разжижающих кровь. Накануне не рекомендуется употреблять острую, жирную, соленую и жареную пищу, яйца, молочные продукты. За час до донации воздержитесь от курения.
Важно перед процедурой выспаться и съесть легкий завтрак, не рекомендуется выполнять донацию натощак. Разрешены такие продукты галетное печенье, чай с сахаром, каша или макароны на воде без масла, фрукты, овощи, компот или морс, хлеб, сухари
Обратите внимание! Если вас беспокоит головная боль, головокружение, общая слабость, озноб, перенесите дату сдачи плазмы.
Коронавирус и КОВИД-19
После заражения SARS-Cov-2 у человека может развиться КОВИД-19.
Как и другие коронавирусы, он передается от человека к человеку через содержащиеся в воздухе капельки, и попадая в организм в первую очередь поражает легкие.
В большинстве случаев он протекает бессимптомно, но у тех, кому не повезло, на 2-14 день развиваются симптомы, и у большинства заболевших включают в себя потерю вкуса и запаха, кашель, одышку, боль и стеснение в груди, повышенную температуру, усталость и желудочно-кишечные нарушения.
По понятным причинам полную статистику по людям, которые переносят COVID-19 без каких-либо проявлений, получить просто нельзя – невозможно просто взять и протестировать всех, поскольку это долго, дорого и под силу не всем тестам.
Около 80% больных КОВИД-19 выздоравливают сами в течение примерно 2 недель, и им даже не нужен врач. Их симптомы выглядят как легкие проявления гриппа.
КОВИДной пневмонией
Ученые пока точно не знают, как именно вирус поражает клетки легких, но уже очевидно, что иммунная реакция организма и недостаток кислорода могут иметь опасные для жизни последствия.
Если раньше в больницу отправляли всех пациентов с COVID-19, то сейчас туда попадают только те, кому действительно без стационарного лечения не обойтись. Таким людям часто нужна помощь при дыхании, которая может включать интубацию и искусственную вентиляцию легких, что тоже увеличивает риск их травмы.
Василий Покровский,
врач-пульмонолог, клиника «Медицина 24/7»
«Новый коронавирус увеличивает риск повреждений сердечно-сосудистой системы, нервной системы и мозга, почек, желудочно-кишечного тракта, и увеличивает свертываемость крови, вызывая образование опасных тромбов, которые в любой момент могут закупорить важный сосуд и остановить кровоснабжение всего организма».
Стойкие, долго длящиеся проявления новой болезни могут включать в себя одышку, усталость, кашель, головную и мышечную боль, боль в суставах и груди, и температуру, то поднимающуюся, то падающую. Немалое количество переболевших в тяжелой форме сообщают о нарушениях зрения, повреждении почек, учащенном сердцебиении и изменениях настроения.
Помимо этого есть риск гормональных, дерматологических – связанных с кожными проблемами, и скелетно-мышечных осложнений КОВИД-19.
Более подробно о последствиях нового коронавируса и о том, почему каждому переболевшему нужна реабилитация, вы можете прочитать в нашей отдельной статье.
Как стать донором плазмы после коронавируса
Для сдачи плазмы крови после коронавируса в Москве, позвоните на горячую линию по телефону +7 (495) 870-45-16. Записаться на процедуру можно с 9:00 до 19:00 ежедневно. Также вы можете заполнить анкету на сайте Департамента здравоохранения города Москвы. Первичная проверка поможет врачам определить, есть ли у вас противопоказания к донации. Далее, в частной клинике или городской больнице, необходимо сдать иммуноферментный анализ. Он позволит определить, есть ли в вашей плазме антитела к КОВИД или нет.
Требования к донорам
Чтобы сдать плазму крови после коронавируса, необходимо соответствовать ряду требований. К ним относятся:
- возраст – от 18 до 55 лет;
- вес – 50 кг и выше;
- ранее переболели COVID-19;
- гражданство своей страны либо непрерывное проживание на территории на законных основаниях не менее года;
- вы здоровы, с момента появления первых признаков коронавирусной инфекции прошло не менее 5 недель, для подтверждения на руках есть результаты лабораторных исследований или компьютерной томографии, выписки из больницы;
- результаты количественного анализа на антитела: IgG > 40 и IgM ≥ 1.5 IgG > 80 и IgM ≥ 0;
- отсутствие противопоказаний к донорству крови.
Окончательное решение о том, подходите вы для сдачи крови или нет, принимает врач-трансфузиолог на основании медобследования. Он оценит:
- состояние кожных покровов, вен, слизистых оболочек;
- вес;
- частоту и ритмичность пульса (от 50 до 100 ударов в минуту);
- артериальное давление;
- температуру тела;
- состояние легких и сердца.
Также врач обратит внимание на психоневрологический статус. Для этого он изучит ваши хронические патологии, аллергические реакции, перенесенные заболевания и оперативные вмешательства
Противопоказания к донации
Противопоказания к донорству плазмы подразделяют на 2 вида – постоянные и временные. К постоянным относятся:
- заболевания крови;
- бронхиальная астма, туберкулез;
- инфекции, передаваемые половым путем;
- паразитарные заболевания;
- артериальная гипертензия II–III степени;
- ишемическая болезнь сердца;
- психические расстройства, вызванные приемом психоактивных веществ;
- злокачественные опухоли;
- полное отсутствие слуха, зрения или речи;
- заболевания органов пищеварительной системы;
- болезни соединительной ткани;
- стойкая утрата общей трудоспособности.
Временные противопоказания к донации действуют лишь определенный срок, в зависимости от причины. К самым распространенным запретам относятся:
- лечение иглоукалыванием;
- пирсинг и татуировки, сделанные меньше, чем за год до сдачи плазмы;
- ОРВИ, грипп, ангина (с момента выздоровления прошло менее 30 дней);
- беременность и период грудного вскармливания (год после родов, 3 месяца после окончания лактационного периода;
- аборт (прошло менее 6 месяцев);
- прививки;
- удаление зубов за 10 дней до предполагаемой сдачи плазмы;
- менструация (прошло менее 5 дней со дня окончания).
Если КОВИД-19 протекал у вас со слабо выраженными симптомами, но после сдачи тестирования на антитела был обнаружен приобретенный иммунитет, вы также можете стать донором. Для этого требуется высокий уровень антител в крови. Проверить их количество можно с помощью биохимического анализа крови.
Дорогой читатель, мы собрали всю самую важную и актуальную информацию о COVID-19 на 1 странице — главное о коронавирусе.Также, доступна актуальная статистика по: России, Москве, Подмосковью и городам, СпБ и всем регионам РФ и странам мира.
Как работает иммунитет к COVID-19 у выздоровевших людей?
Чтобы получить ответ на этот вопрос, рассмотрим механизм иммунитета к коронавирусу. Иммунитет, защищающий организм от заражения COVID-19, связан с наличием в организме антител, специфичных к вирусу SARS-CoV-2 и специализированных клеток иммунной системы. Они запрограммированы на уничтожение вируса при новом контакте.
Антитела – это специфические белки, выработка которых обусловлена клетками иммунной системы. Антитела распознают отдельные структурные элементы патогенов, вызвавших их образование. Они имеют общие фрагменты и небольшие «центры», отвечающие за специфическую реакцию. По общей структурной схеме антитела, присутствующие в организме, делятся на классы.
Таблица 1. Классы антител
| IgG | IgM | IgA | IgD | IgE |
Специфические физиологические функции связаны с классом антител. Антитела — часть механизма приобретенного, т.е. адаптивного иммунитета.
Для эффективной борьбы с коронавирусом организму необходим именно адаптивный иммунитет, поскольку он позволяет вырабатывать таргетные антитела и Т-лимфоциты, атакующие клетки, инфицированные вирусом. Если адаптивная реакция достаточно сильна, она оставляет постоянную память об инфекции в организме, обеспечивая защиту от вируса в будущем.
Какой уровень антител защищает от болезни?
Каждый организм по-разному реагирует на болезнь и введение вакцины, поэтому уровень вырабатываемых антител не одинаков. Их количество может варьироваться от нескольких десятков до нескольких тысяч связывающих антител, т.е. BAU (Binding Antibody Units) на миллилитр (/мл).
Пока ученым не удалось определить уровень (титр) антител к COVID, являющихся нормой, защищающей от заболевания. Однако известно, что их уровень отражает реакцию иммунной системы на вакцинацию.
При интерпретации результата на уровне антител необходимо учитывать принимаемые препараты. Некоторые из них, например, глюкокортикостероиды, иммуносупрессивные и противоопухолевые препараты, ухудшают иммунный ответ. У принимающих их людей обычно вырабатывается меньше антител.
Со временем на основании результатов научных исследований и статистических данных, уровень антител, выше которого защита от болезни будет почти стопроцентной, будет установлен.
Интерпретация результатов на уровне антител IgG
Тесты на IgG SARS-CoV-2 интерпретируются только с точки зрения их наличия и/или уровня в крови. Можно получить отрицательный или положительный результат. Реактивным (положительным) результатом считается >/= 30 БАУ/мл, нереактивным (отрицательным) результатом — <30 БАУ/мл.
Отрицательный результат теста на антитела IgG свидетельствует об:
- отсутствии контакта с вирусом;
- отсутствии вакцинации;
- неэффективности вакцины;
- серологическом окно — время, необходимое инфицированному организму для выработки антител, направленных против патогена; это также ранний момент заражения, когда антитела еще не обнаруживаются;
- недавнем контакте с возбудителем.
Антитела IgG вырабатываются через некоторое время после заражения и в среднем это период в 2-3 недели, поэтому в начале их может еще не быть.
Положительный результат теста на антитела IgG свидетельствует о том, что:
- в анамнезе была инфекция;
- пациент вакцинирован.
И болезнь, и вакцинация, должны были, имели место некоторое время назад.
Долгосрочный иммунитет у выздоровевших от COVID-19
Исследование ученых из Вашингтонского университета, опубликованное в журнале Nature, показывает, что клетки, сохраняющие память о прошлом вирусе, остаются в костном мозге, чтобы иметь возможность вырабатывать антитела в любое время. В свою очередь, второе исследование говорит о том, что В-клетки, отвечающие за иммунную память, спустя год после заражения находятся еще на стадии созревания и укрепления.
Перенесенный COVID-19 не дает 100% гарантии от повторного заражения, хотя, как показывают многочисленные исследования, может ограничить его риск на некоторое время. Чтобы обезопасить себя от повторного заражения вирусом, необходимо заботиться об иммунитете. Также нужно вакцинироваться.
Сдаем кровь
Кто может стать донором крови?
Потенциальный донор должен достичь возраста 18 лет и весить не менее 50 кг, а также не иметь противопоказаний к переливанию. Так, поделиться кровью не могут стать пациенты с ВИЧ/СПИД, вирусными гепатитами, туберкулезом, злокачественными новообразованиями, психическими заболеваниями, отсутствием слуха и речи. Необходим временный отвод от донорства на разные сроки после оперативных вмешательств, в том числе абортов, пребывания в загранкомандировках больше двух месяцев, контактами с больными гепатитами А, В и С. Полный перечень временных и абсолютных противопоказаний можно прочитать здесь.
Если вы претендуете на звание «Почетный донор России» и хотите сдавать кровь регулярно, от вас потребуется регулярно предоставлять справки о перенесенных за полгода заболеваниях, об отсутствии контактов по гепатитам и другим инфекционным заболеваниям. Также придется раз в год сдавать клинический анализ мочи и проходить флюорографию, рентген органов грудной клетки и электрокардиографию (ЭКГ).
Где сдать кровь?
Узнать адреса пунктов сдачи крови можно на интернет-портале Службы крови. Горячая линия по вопросам донорства крови – 8-800-333-33-30 – работает круглосуточно и звонок по России бесплатный. Прием доноров ведется по предварительной записи, достаточно позвонить и сообщить о своем скором визите. При себе необходимо иметь только паспорт.
Как подготовиться к сдаче крови?
Накануне и в день донации лучше воздержаться от жирных, жареных, острых или копченых продуктов. Также не рекомендуется есть бананы, орехи, молочные продукты, яйца и масло.
Не стоит идти сдавать кровь после бессонной ночи или натощак, донор должен быть сытым и хорошо отдохнувшим. Обязательно выспитесь и съешьте легкий завтрак.
За двое суток до сдачи крови нельзя употреблять алкоголь, а за 72 часа — принимать аспирин и другие анальгетики. И не курите минимум за час до процедуры, даже если очень волнуетесь.
ВАЖНО! Если в назначенный день вы почувствовали недомогание, откажитесь от сдачи крови. Даже легкая слабость или озноб могут быть симптомами инфекционного или другого заболевания
Просто отложите донацию на другой день.
Как происходит забор крови?
Сначала от вас потребуется заполнить анкету и пройти небольшой медосмотр, в ходе которого врач оценит состояние вашего здоровья.
Во время кроводачи вы будете сидеть или лежать в кресле с откидной спинкой. Процедура происходит также, как и сдача анализа крови из вены, с той разницей, что на это уйдет 5-10 минут. Рекомендуемый объем одной донации составляет 450 мл — это абсолютно безопасно для вашего здоровья.
После сдачи крови вам необходимо будет отдохнуть 10-15 минут под присмотром медицинского персонала. Весь процесс, включая заполнение анкеты, займет чуть больше часа.
Что получает донор?
По закону в день сдачи крови донору предоставляется бесплатное питание и два выходных. Сдав в течение года две максимально допустимые дозы крови, донор имеет право на получение по месту работу или учебы льготную путевку в санаторий.
После сдачи 60 донаций доброволец получает нагрудный знак «Почетный донор России», а вместе с ним — ежегодный оплачиваемый отпуск в удобное для него время, право на внеочередное оказание медпомощи и ежегодную индексируемую выплату, которая в 2021 году составляет 15 109 рублей и 46 копеек.