Лекарства от тромбоза при коронавирусе
Сначала несколько слов о препаратах.
Антикоагулянты не разрушают тромбы. Они лишь предотвращают увеличение старых и образование новых сгустков крови. Продолжительность употребления этих средств зависит от количества и размеров тромбов. Иногда люди принимают их месяцами.
Важный момент — антикоагулянты могут вызвать кровотечение.
Поэтому опасно превышать указанную дозировку или использовать антикоагулянты без назначения врача.
При обычном тромбозе глубоких вен кроверазжижающие средства эффективны, хоть и не во всех случаях. Эти лекарства назначают и при COVID-19.
Всем госпитализированным пациентам выписывают гепарин и другие препараты от тромбоза при коронавирусе. Их вводят подкожно или внутривенно. Такие средства не рекомендованы лишь людям с противопоказаниями.
К сожалению, антикоагулянты помогают не всем. Мы уже говорили, что у больных с коронавирусом тромбы формируются из-за повышенной свёртываемости крови. Лекарства эту проблему не устраняют. Так что докторам сложно определить эффективную и безопасную дозу кроверазразжижающих препаратов для каждого пациента.
Некоторые исследования показывают бо́льший эффект от назначения лечебной дозы, по сравнению с профилактической. Однако из-за этого чаще происходит кровотечение. Как видите, у лекарств против тромбоза при коронавирусе есть очевидные преимущества и риски.
Самолечение антикоагулянтами может оказаться бесполезным или опасным. Поэтому принимать эти средства необходимо лишь по назначению врача и без нарушения дозировки. Доктор не только определит правильную дозу. Ещё он опросит пациента по поводу приёма других лекарств, которые иногда провоцируют опасные реакции при взаимодействии с антикоагулянтами. Это сделает лечение максимально безопасным.
«Это что-то совершенно новое»
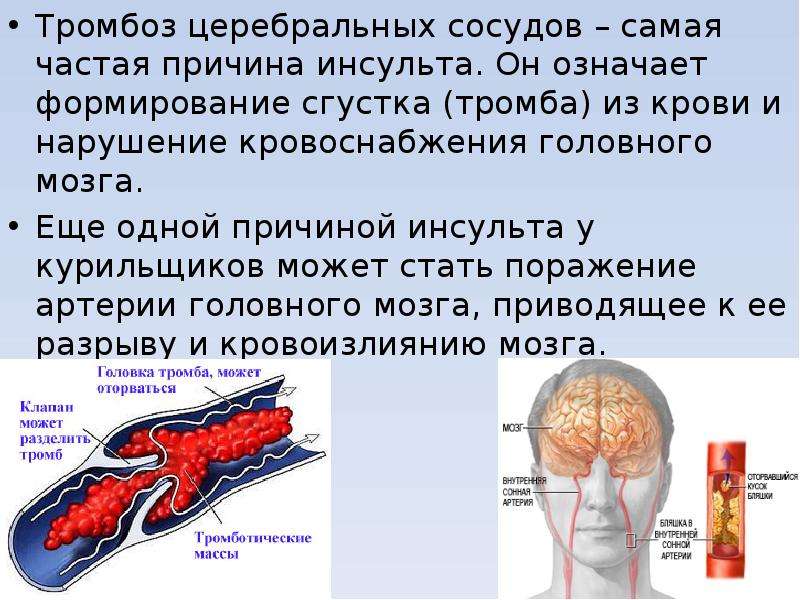
Главная особенность пациентов с COVID-19 заключается в том, что антикоагулянты, то есть вещества, понижающие свертываемость крови, ненадежны в предотвращении тромбоза. Поэтому несмотря на усилия врачей, молодые пациенты умирают от закупоривания сосудов в головном мозге.
«Это не то, что вы ожидаете увидеть у человека с тяжелой инфекцией», — признается Джеймс О-Доннелл, исследователь из Ирландии. «Это что-то совершенно новое». Поражение организма коронавирусной инфекцией ученый сравнивает с двойным ударом: из-за пневмонии альвеолы легких закупориваются жидкостью или гноем, а образовавшиеся микротромбы в сосудах препятствуют прохождению насыщенной кислородом крови.
Как лечить тромбоз у пациентов с коронавирусом?
Антикоагулянты не гарантируют стопроцентного предотвращения тромбоза у пациентов, однако их применение способно снизить смертность от осложнений. При этом врачей сильно беспокоит вопрос дозировок, так как повышенные дозы антикоагулянтов опасны для здоровья.
Американские исследователи надеются решить этот вопрос с помощью клинических испытаний. Они планируют сравнить эффективность стандартных доз антикоагулянтов с повышенными у пациентов с COVID-19, находящихся в критическом состоянии.
Другое исследование ученых из Канады и Швейцарии протестирует новый метод предотвращения тромбоза – использование тканевого активатора плазминогена (tPA), белка, снижающего свертывание крови. Несмотря на его высокую эффективность, с ним связан более серьезный риск кровотечений, чем при использовании антикоагулянтов.
Ученые надеются, что с помощью исследований они смогут облегчить врачам процесс принятия решений об использовании той или иной терапии для пациентов с COVID-19.
Признаки тромбоза при коронавирусе
Повторимся — признаки этой болезни возникают не у всех пациентов. Поэтому отсутствие симптомов тромбоза после коронавируса не гарантирует защиту от эмболии лёгких.
В обычных условиях это осложнение встречается редко. Однако при тяжёлой форме COVID-19 вероятность образования сгустков крови увеличивается более чем в десять раз. Так что тромбы чаще попадают в лёгкие.
Как проявляется тромбоз глубоких вен после коронавируса?
У пациентов с этим заболеванием нередко диагностируют следующие симптомы:
Отёки
В большинстве случаев застой лимфатической жидкости происходит лишь в одной конечности. Иногда отёки поражают обе ноги.
Боль
Неприятные ощущения часто возникают в икрах, а потом распространяются по конечности. Ещё боль проявляется во время судорог.
Бледность кожи
На поражённом участке нарушается кровообращение. Кожные покровы не получают достаточно кислорода и постепенно приобретают болезненный внешний вид.
Покраснение и чувство тепла в ноге
Эти признаки обычно указывают на воспаление венозных стенок.
Если тромбы формируются в поверхностных сосудах, то патология проявляется более ярко и сильнее влияет на качество жизни пациента.
Для неё характерны следующие симптомы:
- Повышенная чувствительность на поражённом участке ноги
- Покраснение кожи над закупоренной веной
- Непрерывная жгучая боль вдоль тромбированных сосудов
- Отёки на лодыжках и нижней части голеней
- Повышение температуры рядом с поражённой веной
- Расширение подкожных сосудов
Хотя сгустки крови в поверхностных венах не вызывают лёгочную эмболию, они порой провоцируют тяжёлые последствия. Например, тромб разрушает клапаны в сосуде. Из-за этого может развиться варикоз и застой крови.
Людям из группы риска по тромбозу важно использовать все доступные способы для предотвращения этой болезни. Особенно, если их поразил COVID-19
Кто в группе повышенного риска?
При наличии следующих неблагоприятных факторов в анамнезе пациента тяжелые сосудистые осложнения коронавируса наиболее вероятны, особенно в сочетании с пневмонией:
- Хронические заболевания сердечно-сосудистой системы (миокардит, гипертония, атеросклеротические бляшки);
- Сопутствующие заболевания свертываемости крови;
- Перенесенные инсульты, инфаркты и др. сосудистые катастрофы в анамнезе;
- Перенесенный цитокиновый шторм;
- Генетическая тромбофилия, скрытая предрасположенность к тромбозам;
- Наследственная предрасположенность к гипергомоцистеинемии, повышенный уровень гомоцистеина в крови;
- Перенесенный острый респираторный дистресс-синдром (ОРДС);
- Лечение в реанимационном отделении;
- Хронические заболевания эндокринной системы, влияющие на свертываемость крови;
- Антифосфолипидный синдром;
- Избыточный вес;
- Повышенный холестерин;
- Повышенный гемоглобин;
- Хронические ревматические заболевания;
- Панкреатит;
- Лейкоз;
- Гепатит;
- Сахарный диабет;
- Почечная, сердечная, дыхательная недостаточность.
Даже после выздоровления, особенно если пациент болел тяжело, такие пациенты не застрахованы от скрытых проблем с сосудами, которые могут проявиться в будущем.

Как провериться на тромбоз после коронавируса?
Выписанные из больницы пациенты продолжают принимать кроверазжижающие препараты, чтобы уменьшить риск формирования сгустков крови.
А что насчёт людей с лёгкой формой COVID-19?
Им редко выписывают антикоагулянты. В основном доктора назначают лекарства представителям группы риска по тромбозу. То есть пациентам с ожирением, травмами сосудов и ограниченной подвижностью.
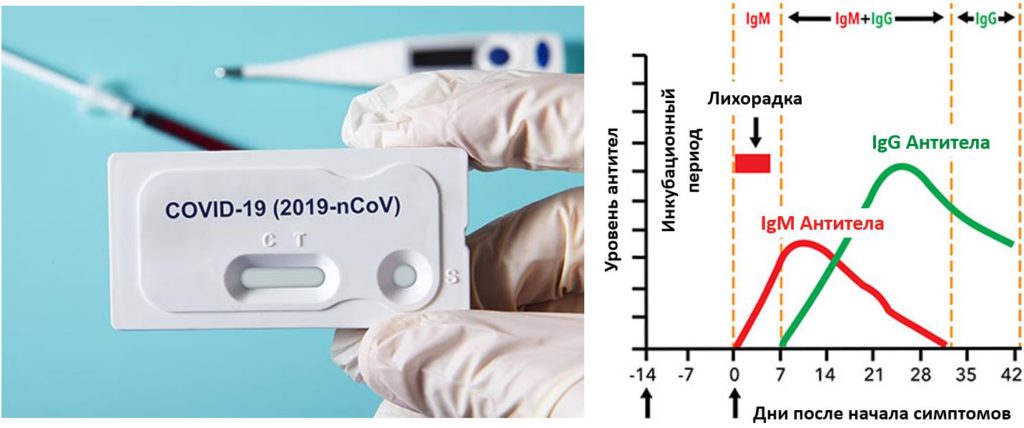
Как проверить тромбоз при коронавирусе?
К сожалению, когда человек не нуждается в госпитализации, у него сложно выявить необходимость в лекарствах. В такой ситуации доктора советуют следить за признаками заболевания
Если они появятся, то важно сразу обратиться за помощью. У многих тромбы просто растворяются в крови, и выздоровление наступает незаметно для больного
Подведём небольшой итог.
Тромбоз стал распространённой проблемой среди госпитализированных пациентов с коронавирусом. Он поражает свыше половины людей с тяжёлой формой COVID-19.
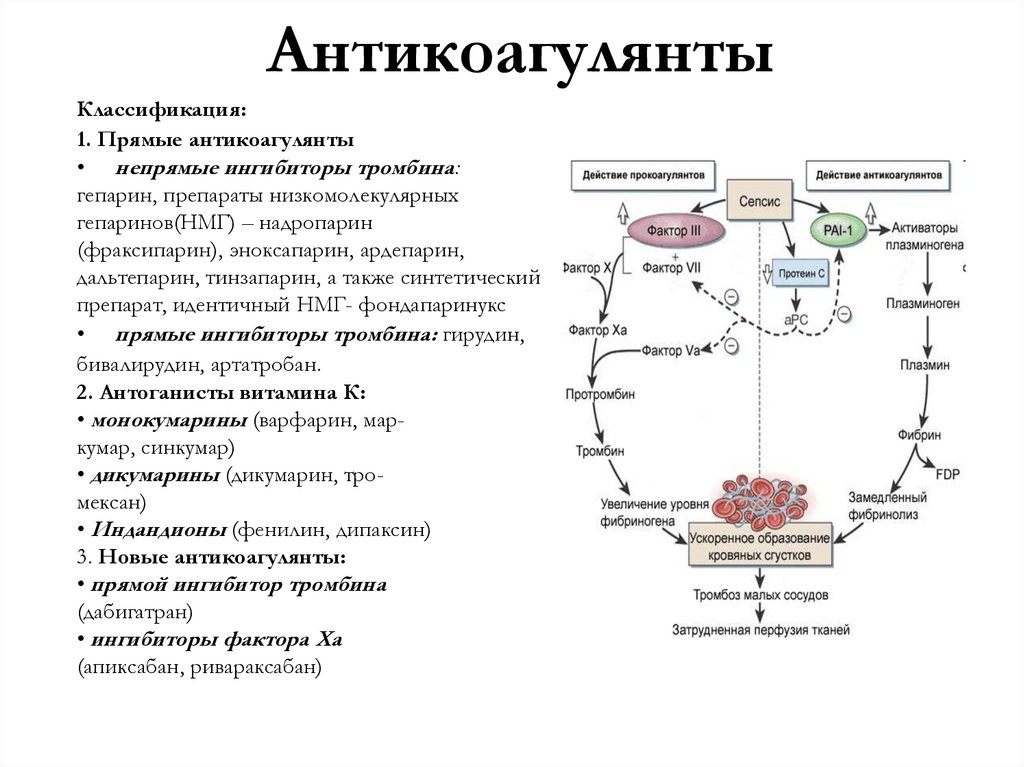
Против сгустков крови используются антикоагулянты.
Они уменьшают опасность густой крови. Однако врачи ещё не выяснили, какие препараты и в каких дозах лучше всего принимать для предотвращения эмболии лёгких и других осложнений тромбоза. Так что применять кроверазжижающие средства для самолечения опасно.
Лечение тромбоза при коронавирусе
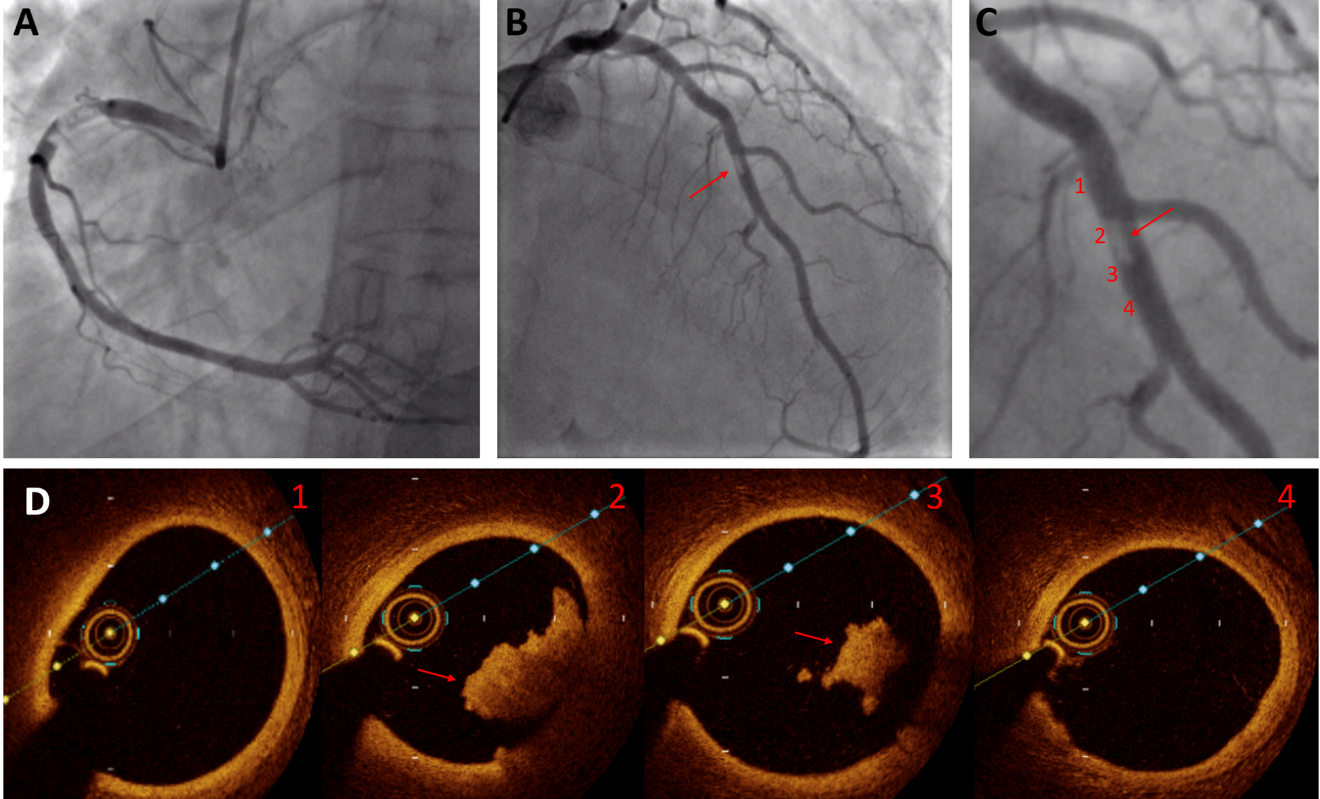
Врачи выбирают метод терапии в зависимости от состояния пациента. Сначала доктор выясняет местоположение и размер тромбов. Он проводит ультразвуковое сканирование сосудов или венографию, что позволяет обнаружить сгустки крови и следить за их изменением.
Лечение тромбоза после коронавируса в основном выполняется с помощью антикоагулянтов. Об этих препаратах мы расскажем позже.
В редких случаях требуется оперативное вмешательство. Например, иногда врачи вставляют в поражённую вену специальный фильтр, который задерживает осколки тромбов и предотвращает эмболию лёгких.
Ещё порой проводятся срочные операции. Когда крупный сгусток крови закупоривает важные сосуды лёгких или сердца, доктора могут удалить его хирургически.
Многие боятся, что тромбоз при коронавирусе вызовет гангрену. Эти опасения оправданы. Однако не стоит преувеличивать угрозу — за всё время пандемии врачи выявили лишь несколько случаев массового поражения конечностей тромбами. Некоторым пациентам потребовалась ампутация.
Если патология протекает в лёгкой форме, то заражённые выздоравливают в домашних условиях без лекарственных препаратов и хирургического вмешательства. Впрочем, некоторые из них покупают антикоагулянты без назначения. Так что нужно разобраться, насколько высока эффективность этих средств в условиях пандемии.
Второй запрет — нельзя принимать антикоагулянты без показаний
Многие люди, болеющие или переболевшие ковидом, в легкой или средней тяжести форме, опасаясь образования тромбов, начинают самостоятельно принимать антикоагулянтные препараты. Делать это категорически нельзя, даже если их назначали в такой же ситуации знакомым или близким родственникам. Врачи сами определяют, кому нужны эти препараты, а кому нет.
Важно понимать, какие средства относятся к антикоагулянтам. Их две группы:
- Выпускающиеся в виде растворов для уколов в живот — гепарин, фраксипарин, флюксумн и др..
- Выпускающиеся в виде таблеток — прадакса, ксарелто, эликвис и др.
Аспирин антикоагулянтом не является. Одно из действий этого препарата — препятствие слипанию эритроцитов, за счет чего снижается вязкость крови. Однако и аспирин нельзя принимать, если его не назначил врач.
Самое распространенное побочное действие антикоагулянтов — кровотечения, из-за которых становятся опасными обычные медицинские манипуляции, например, удаление зубов или операции. Внутренние кровотечения, возникшие на фоне бесконтрольного приема антикоагулянтов, могут привести к смерти. Они особенно опасны, т.к. распознаются не сразу из-за их скрытного течения.
Также после прекращения приема антикоагулянтов может возникнуть обратная реакция с повышением риска развития тромбозов. Получается, что человек спровоцирует эффект, обратный ожидаемому.
Некоторые люди начинают бить тревогу, если обнаруживают в результатах анализа крови увеличение числа тромбоцитов. Врачи советуют сохранять в такой ситуации спокойствие и не предпринимать необдуманных действий. Объясняется их позиция тремя моментами:
- Компьютеры не всегда верно считают число тромбоцитов. Например, крупный тромбоцит может лопнуть пополам, а компьютер почитает его за два тромбоцита.
- Любой воспалительный процесс в организме вызывает увеличения числа тромбоцитов. Подобный результат в анализах может указывать лишь на недавно перенесенное заболевание.
- Нужно смотреть, насколько повысилось число тромбоцитов и учитывать другие клинические признаки.
Врачи в подобной ситуации могут направить на повторную сдачу крови и только потом, тщательно изучив все результаты, назначат препараты. Самостоятельно пить или колоть антикоагулянты, а также принимать аспирин — значит возможность навредить собственному организму.
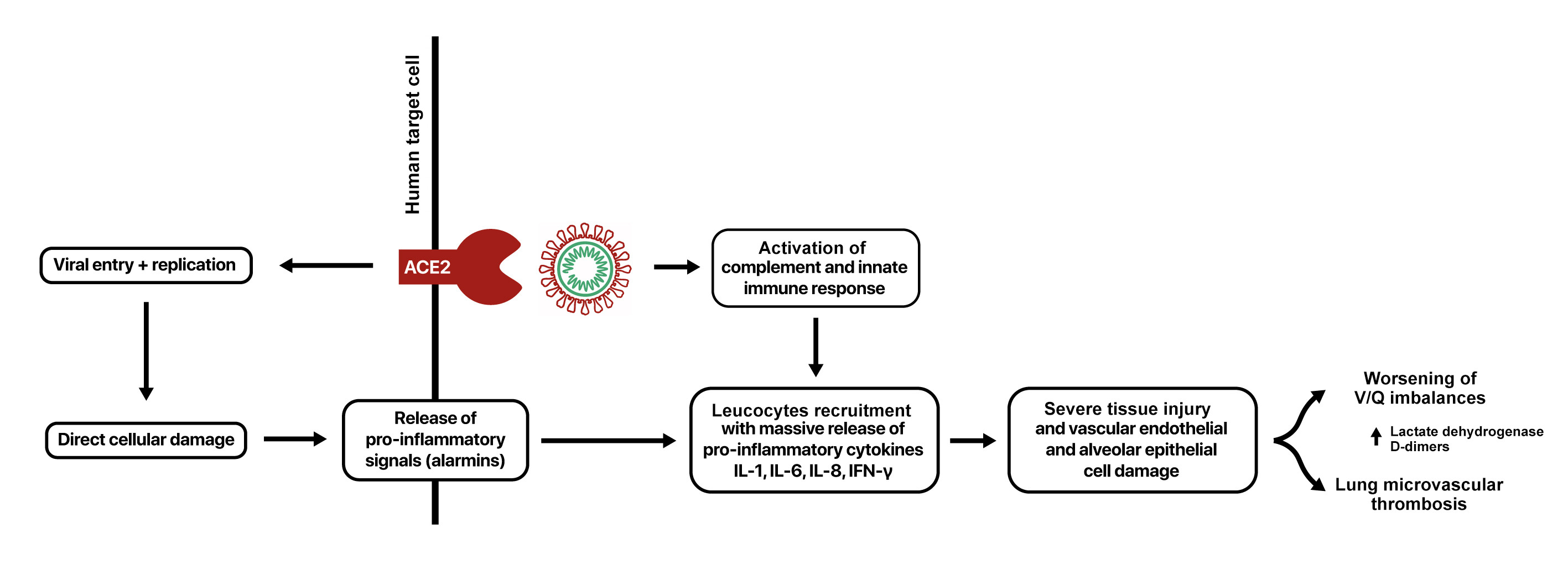
Как иммунитет отвечает на опасность извне?
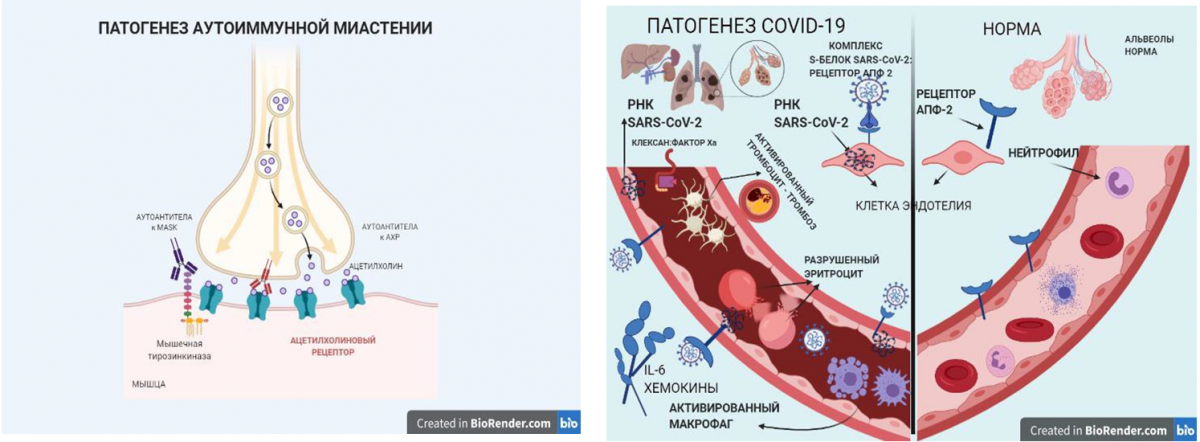
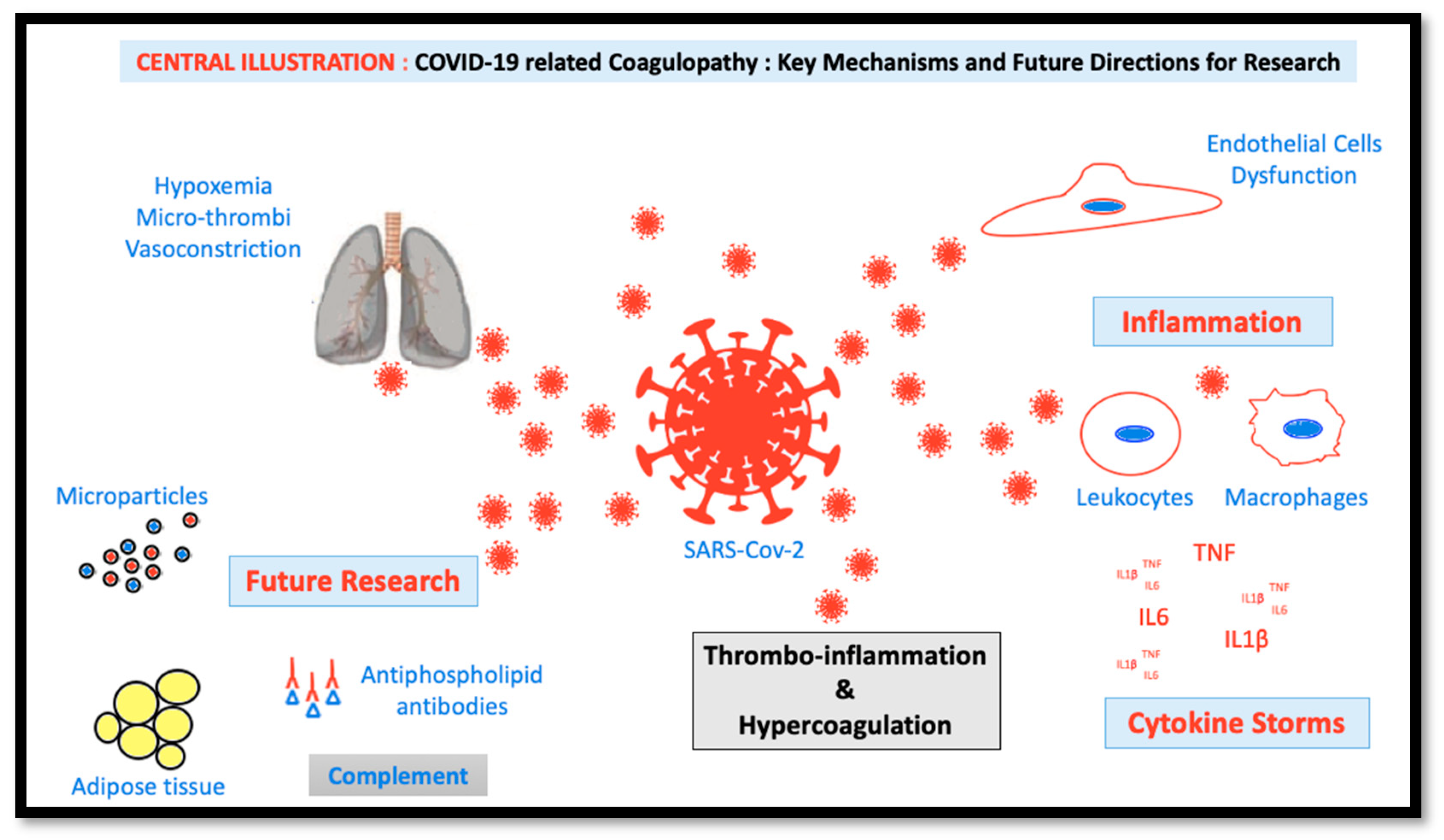
Когда организм сталкивается с опасностью, включается защита, то есть иммунный ответ. В нем одни из героев — белки плазмы крови. Совокупность этих самых белков (их около 50 штук в составе) называется системой комплемента. Ее главная задача — «уборка» кровотока: она распознает и обезвреживает вирусы, бактерии и мертвые клетки.
Зачем мы сейчас написали столько медицинских терминов? А затем, что тромбы при COVID-19 образуются именно из-за этой системы комплемента.
Казалось бы, в ее схеме работы все просто: обнаружилось что-то лишнее или опасное — нужно от этого избавиться. Но если что-то опасное является тяжелой инфекцией, например коронавирусной, система комплемента активируется слишком мощно, становится чересчур активной, что приводит к повреждению собственных тканей.
Зная это, вышеупомянутые шведы-биологи установили, что виноват в этом белок MBL (mannose binding lectin), или лектин, связывающий маннозу. Этот белок — важный фактор врожденного иммунитета.
Ученые проверили это наблюдение на 65 пациентах с COVID-19. Они измерили их уровень MBL. У тех, у кого в качестве побочных эффектов развился тромбоз, уровень лектина был повышен.
«Наши результаты особенно интересны тем, что они объясняют, почему так много пациентов страдают от образования тромбов, несмотря на лечение, и почему обычные препараты для разжижения крови не могут это предотвратить», — говорит ведущий автор исследования Оскар Эрикссон, врач университетской больницы и научный сотрудник отделения иммунологии, генетики и патологии Уппсальского университета.
Эти наблюдения поспособствуют созданию тест-системы для пациентов с COVID-19 на активность MBL, чтобы обнаружить тех, кто подвержен больше других риску тромбоза.
Врачи клиники «Институт Вен»
Османов Рустем Рамзиевич
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Толстов Александр Леонидович
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Рябинская Оксана Сергеевна
Флеболог высшей категории
Опыт работы: 34 года
Штогрин Виталий Владимирович
Врач-хирург первой категории
Опыт работы: 15 лет
Рощина Людмила Викторовна
Врач-хирург, флеболог
Опыт работы: 17 лет
Корниенко Алексей Николаевич
Врач-хирург, флеболог
Опыт работы: 5 лет
Мосунов Сергей Владимирович
Врач-хирург первой категории
Опыт работы: 12 лет
Гриншпун Лина Павловна
Сосудистый хирург, главный врач
Опыт работы: 11 лет
Бакай Михаил Васильевич
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Войцицкий Сергей Юрьевич
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Свистак Никита Владимирович
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Рябущенко Дмитрий Дмитриевич
Врач-хирург, флеболог
Опыт работы: 3 года
Тромбоз нижних конечностей после коронавируса
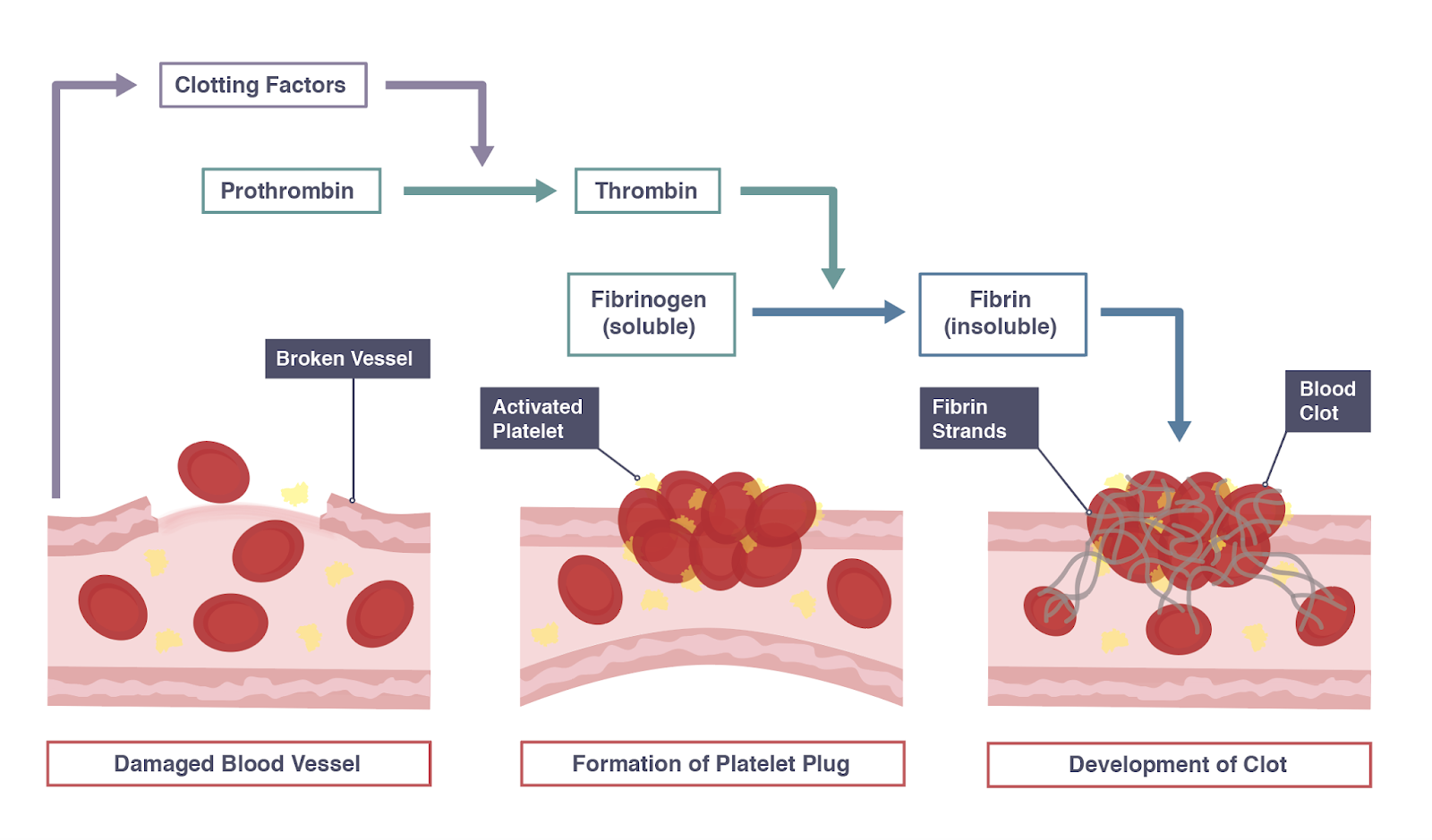
Так называется заболевание венозной системы ног, при котором в сосудах образуются плотные сгустки крови.
Эта патология развивается по следующим причинам:
- Повышение свёртываемости крови
- Замедление кровотока
- Ожирение
- Повреждение венозных стенок во время травмы или операции
- Приём некоторых противозачаточных препаратов
Болезнь поражает поверхностные или глубокие вены. При коронавирусе наиболее опасным считается тромбоз глубоких вен нижних конечностей, поскольку его осложнения иногда приводят к смерти.
Сгусток крови формируется на стенках сосудов. Из-за этого в них нарушается кровообращение, отчего иногда возникает боль, отёки и другие симптомы. Впрочем, патология часто протекает без видимых признаков.
Порой тромбы отрываются от вен. Эти плотные сгустки крови попадают в кровоток и нередко доплывают до сердца, лёгких или мозга. Если они застревают в сосудах лёгких, то у человека может остановиться дыхание. Такое явление называется тромбоэмболией.
После тромбоза ног при коронавирусе у некоторых развивается посттромботическая болезнь. Тромб повреждает сосуды, из-за чего в них нарушается кровообращение. Это провоцирует отёки и боль. Без своевременного лечения кожа над поражённым участком темнеет, а потом на ней образуются язвы. Это снижает качество жизни и облегчает проникновение бактерий в организм. В редких случаях трофические язвы вызывают гангрену.