Группа повышенного риска заболевания
К группе риска относятся пожилые люди в возрасте. Статистика свидетельствует, что при коронавирусе более вероятны осложнения в возрасте старше 60 лет.
Также к группе риска относятся люди имеющие хронические заболевания,такие как:
- Хронические болезни органов;
- Сахарный диабет;
- Ожирение;
- Рак;
- ВИЧ.
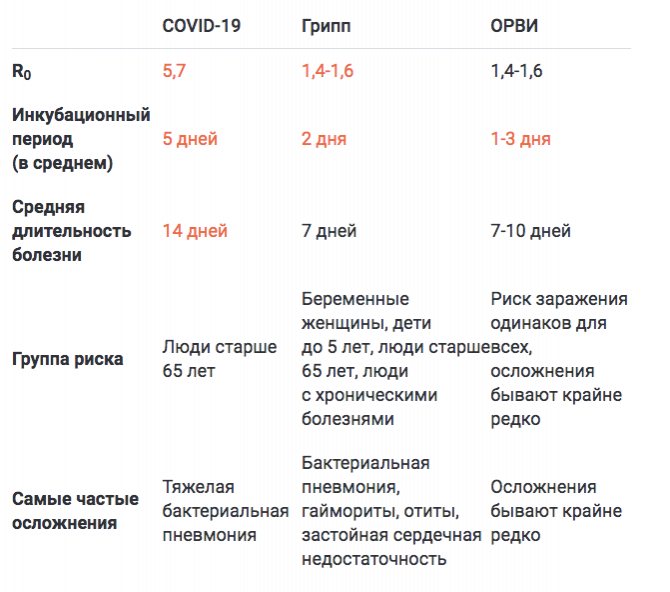
Коронавирусные пневмонии SARS-CoV и SARS-CoV-2 имеют много общего. Появление, распространение и лечение болезней может подсказать пути для эффективного лечения и предупреждения эпидемий в будущем.
Что делать, чтобы не стать жертвой коронавируса читайте здесь.
Получить платную консультацию врача клиники можно в удобное вам время, записавшись на прием в регистратуре.
| Часы работы | Адрес | Телефон |
| Ежедневно 8:00 — 21:00 | Москва, ул. Кржижановского 15к.7 Схема проезда | +7 (499) 120-6116 |
Диагностика гриппа в медицинском центре производится врачом терапевтом при сдаче соответствующего анализа ПЦР.
Используемые источники
- Volpicelli G, Elbarbary M, Blaivas M, et al. International evidence based recommendations for point of care ultrasound. Intensive Care Med 2012;38(4):577-91.
- Mojoli F, Bouhemad B, Mongodi S, Lichtenstein D. Lung ultrasound for critically ill patients. Am J Respir Crit Care Med 2019;199(6):4-9.
- Copetti R. Is lung ultrasound the stethoscope of the new millennium? Definitely yes! Acta Med Acad 2016;45(1):80-1
- Moro F, Buonsenso D, Moruzzi MC, et al. How to perform lung ultrasound in pregnant women with suspected COVID-19infection. Ultrasound Obstet Gynecol 2020 Mar 24. doi: 10.1002/uog.22028.
- Soldati G, Smargiassi A, Inchingolo R, et al. Is there a role for lung ultrasound during the COVID-19 pandemic? J Ultrasound Med 2020 Mar 20.
- Rapporto S. Paglia. Prima Linea Covid-19 assetto organizzativo gestionale dei PS/DEA nell’ambito di focolaio epidemico o pre-epidemico. SIMEO. https://www.simeu.it/w/.
- Lee CF. Lung ultrasound – a primary survey of the acutely dyspneic patient. J Intensive Care 2016;4:57.
- Jambrik Z. Usefulness of ultrasound lung comets as a nonradiologic sign of extravascular lung water. Am J Cardiol 2004;93(10):1265-70.
- Lichtenstein DA, Lascols N, Meziè re G, Gepner A. Ultrasound diagnosis of alveolar consolidation in the critically ill. Intensive Care Med 2004;30(2):276-81.
- Chen D, Cavallazzi R. Use of ultrasound for diagnosis of pneumonia in adults, a review. ULJRI 2018;2(2):22-6.
- Huang Y, Sihan W, Liu Y, et al. A preliminary study on the ultrasonic manifestations of peripulmonary lesions of non-critical novel Coronavirus pneumonia (COVID-19). (February 26, 2020) http://dx.doi.org/10.2139/ssrn.3544750.
- Peng QY, Wang XT, Zhang LN, Chinese Critical Care Ultrasound Study Group (CCUSG). Findings of lung ultrasonography of novel corona virus pneumonia during the 2019–2020 Epidemic. Intensive Care Med 2020;46(5):849-50.
- Poggiali E, Dacrema A, Bastoni D, et al. Can lung US help critical care clinicians in the early diagnosis of novel Coronavirus (COVID-19) pneumonia? Radiology 2020 Mar 13.
- Bernheim A, Mei X, Huang M, et al. Chest CT findings in Coronavirus Disease19 (COVID-19): Relationship to duration of infection. Radiology 2020 Feb 20:200463. doi: 10.1148/radiol.2020200463.
- Soldati G, Smargiassi A, Inchingolo R, et al. Proposal for international standardization of the use of lung ultrasound for COVID-19 patients; a simple, quantitative, reproducible method. J Ultrasound Med 2020 Mar 30. doi: 10.1002/ jum.15285.
- Buonsenso D, Piano A, Raffaelli F, et al. Point-of-care lung ultrasound findings in novel coronavirus disease-19 pnemoniae: a case report and potential applications during COVID-19 outbreak. Eur Rev Med Pharmacol Sci 2020;24(5):277680.
- Buonsenso D, Pata D, Chiaretti A. COVID-19 outbreak: less stethoscope, more ultrasound. Lancet Respir Med 2020 Mar 20. pii: S2213-2600(20)30120-X. doi: 10.1016/S2213-2600(20)30120-X.
- Abramowicz J.S., Basseal J. Заявление о позиции WFUMB: как безопасно проводить ультразвуковое исследование и обеззараживать ультразвуковое оборудование в условиях COVID-19 (перевод на русский язык). Ультразвуковая и функциональная диагностика 2020;1:12–23. .
Для кого опасна пневмония
На уровень заболеваемости пневмонией влияет климат, образ жизни (курение и другие вредные привычки), наличие сопутствующих заболеваний (хронический бронхит, сахарный диабет и др.), прием лекарственных средств, подавляющих иммунитет, и, конечно же, возраст. Так, пневмонией чаще болеют дети и пожилые люди, что объясняется слабым иммунитетом у данных категорий людей.
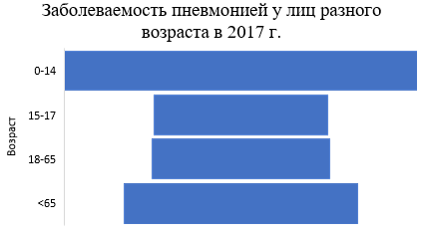
Однако, если уровень заболеваемости у молодых и пожилых людей выше, чем у взрослого работоспособного населения, то количество летальных исходов у пожилых людей максимально, а у детей – минимальна. Такая особенность объясняется наличием «физиологических резервов» детского организма и отсутствием сопутствующих патологий.
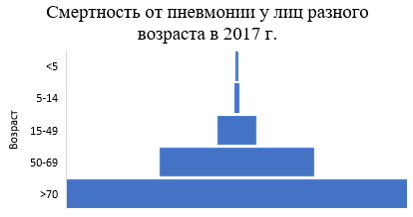
Следует отметить, что подобная тенденция наблюдается и при новой коронавирусной инфекции — вероятность развития неблагоприятного исхода увеличивается с возрастом больного.
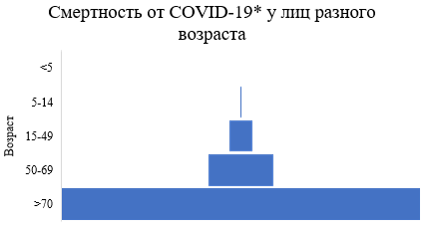
*Промежуточные данные, актуальные на момент написания статьи
Обращаем Ваше внимание, что получение наиболее достоверной аналитико-статистической информации об инфекционном заболевании возможно только после окончания эпидемии
Пневмония действительно опасное заболевание
Пневмония – острое инфекционное заболевание, характеризующееся воспалительным поражением легких, приводящим к нарушению газообмена и уменьшению поступления кислорода в организм. По данным ВОЗ, ежегодно в мире пневмонией заболевает около 9,8 млн. мужчин и 7,5 млн. женщин.
Воспаление легких преследовало человека с древних времен и в доантибактериальную эру заканчивалось в большинстве случаев смертью больного. С изобретением антибиотиков опасность заболевания значительно уменьшилась, однако и сейчас, в эпоху развитой медицины, от пневмонии ежегодно умирает около 1,5 млн. человек во всем мире.
Как передаются атипичные возбудители: меры профилактики
Многие люди не знают, как передается атипичная пневмония. Передача происходит от человека к человеку воздушно-капельным путем при кашле и разговоре. Вероятность инфицирования зависит от вирулентности патогена: у некоторых видов она может быть выше, например у вирусов.
Чтобы предотвратить заражение, нужно:
- использовать средства индивидуальной защиты;
- поддерживать гигиену рук в течение дня;
- вакцинироваться.
В настоящий момент вакцинацию применяют только у некоторых видов возбудителей. Это вакцины от пневмококковой и гемофильной инфекции, от гриппа.
Вакцинация показана людям пожилого возраста, детям до 5 лет, пациентам с иммунодефицитом, а также длительное время пребывающим в тесном контакте с другими людьми (военнослужащие по призыву, пациенты психиатрических больниц, воспитанники интернатов).
Отличие бактериальной пневмонии от вирусной
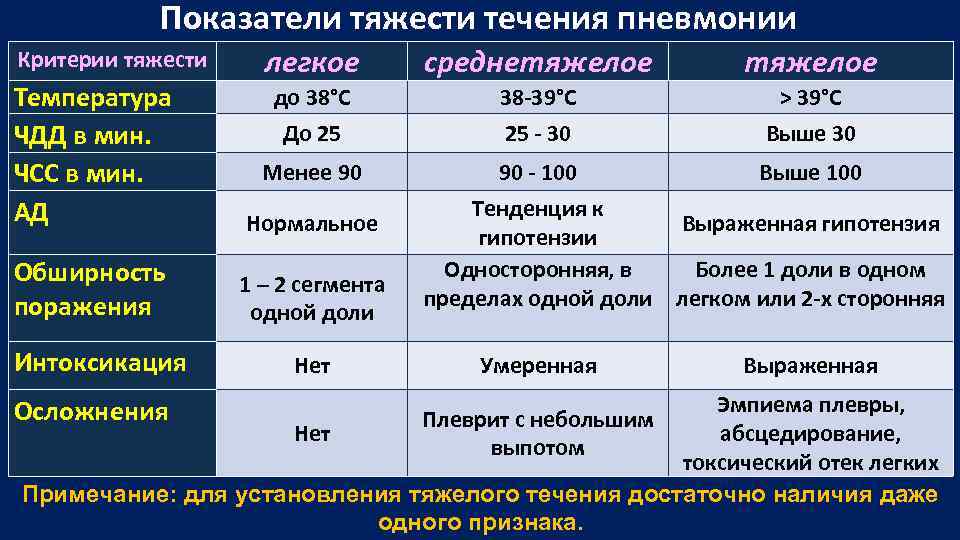
Наиболее частой причиной развития пневмонии является бактериальная инфекция, против которой у человечества есть широкий арсенал эффективных антибактериальных препаратов. Бактерии проникают в легкие из верхних дыхательных путей (гортань, трахея, бронхи) при ослаблении защитных сил организма и поражают конечные отделы бронхов, расположенные в альвеолах. При таком поражении газообмен нарушается незначительно, особенно при вовремя начатой терапии антибиотиками. Бактериальная пневмония обычно протекает на фоне лихорадки с выделением гнойной или ржавой мокротой.
Вирусная пневмония развивается гораздо реже бактериальной: вирусы не могут проникать в легкие напрямую через дыхательные пути из-за их низкой устойчивости во внешней среде. Поэтому, чтобы попасть в легочную ткань, вирусные частицы должны сначала попасть в кровоток, преодолеть «иммунные барьеры», и только после этого они оказываются в легких. Опасность вирусных пневмоний заключается в том, что поражаются стенки альвеол и мелкие сосуды, т.е. структуры, непосредственно ответственные за газообмен. Поэтому одышка, свидетельствующая о дыхательной недостаточности, и сухой кашель являются ранними симптомами вирусной пневмонии.
Но самое опасное при вирусных пневмониях – это отсутствие эффективной противовирусной терапии, поэтому уничтожение возбудителя и выздоровление зависят только от иммунных сил организма.
Происхождение коронавирусных болезней

Атипичная пневмония и COVID-19 — зоонозные болезни, то есть имеют животное происхождение, но также передаются и людям.
Некоторые животные, как и люди, могут переносить вирус, не становясь больными, потому что их тела привыкли к вирусу. Этот факт означает, что со временем на подобную инфекцию, скорее всего, вырабатывается иммунитет.
Это было бы утешительным фактом, если бы не способность вирусов к мутации. В результате контакта с другим типом животных, вирус может стать непредсказуемым и, серьезно опасным.
Когда новый коронавирус впервые появляется, у людей нет иммунитета. Со временем иммунная система вырабатывает антитела к новому вирусу, и эти антитела вооружают ее для борьбы с болезнью.
Почему появляется кашель
Кашель может начаться из-за любого объекта или вещества, попавшего в дыхательные пути: фрагментов еды, паров парфюма или аэрозоля. Иногда его вызывает аллергия, а иногда — стресс.
Чаще всего кашель провоцируется вирусами или бактериями и продуктами их жизнедеятельности. В этом случае кашель называется инфекционным, и его проявления будут отличаться в зависимости от возбудителя:
Проявления инфекционного кашля:
- Коронавирусная инфекция. Кашель чаще всего сухой, изнуряющий, кроме этого есть другие симптомы: одышка, слабость, температура, головная боль.
- Пневмония. Симптомы зависят от вида инфекции, но часто болезнь начинается с покашливания, которое нарастает и переходит в постоянный влажный кашель. Количество мокроты увеличивается, может появиться боль в груди, температура, слабость. Ощущается общее ухудшение состояния.
- Бронхит. Кашель влажный, после откашливания становится легче. При глубоком дыхании в груди иногда слышны звуки — они вызваны тем, что мокрота скапливается в бронхах.
- Коклюш. Кашель при этом заболевании изнуряющий, приступообразный, длительный, он мешает спать. Сложно подобрать положение, чтобы облегчить состояние. От постоянного кашля болят межреберные мышцы, может случиться кровоизлияние в глаз. Со временем частота приступов уменьшается, но такое состояние порой продолжается несколько месяцев.
Кашель может быть признаком не только инфекционного заболевания, но и других состояний и болезней.
Чаще других встречаются:
- Аллергия и астма. В большинстве случаев приступы кашля возникают после контакта с раздражителем, находящимся в воздухе.
- Хроническая обструктивная болезнь легких (ХОБЛ) — это болезнь легких, характеризующаяся хроническим ограничением потока воздуха в дыхательных путях. Основные симптомы ХОБЛ — кашель с мокротой и одышка.
- Изжога или гастроэзофагальная рефлюксная болезнь (ГЭРБ). Перемещение кислого содержимого желудка вверх по пищеводу вызывает раздражение слизистой оболочки горла и голосовых связок, что способствует появлению кашля и першения.
- Нервное расстройство. При стрессовой ситуации, особенно у детей, возможно нервное покашливание как вариант нервного расстройства вроде тика.
- Инородное тело или опухоль.
- Курение.
- Туберкулез.
Как восстанавливаться после пневмонии от коронавируса?
Восстановятся ли лёгкие во многом зависит от самого человека и его ответственности. Поэтому, когда болезнь отступила, главным является восстановление и всё, что с ним связано. После коронавируса и пневмонии человек ослаблен и проблемы с дыханием могут ощущаться ещё несколько месяцев. На это время с целью скорейшего устранения остаточных проявлений болезни и противодействия развитию последствий ковид и пневмонии в виде фиброза лёгких, врачи дают клинические рекомендации по восстановлению.
Как отмечает Минздрав РФ с учётом необычности сложившейся ситуации общепринятые методы реабилитации после перенесённых пациентом респираторных заболеваний в данном случае могут быть абсолютно не эффективны. В связи с этим то, как надо восстанавливаться после ковида с пневмонией будет определяться для каждого переболевшего индивидуально и на основании его возраста, формы течения заболевания и степени поражения лёгких.
В сложных случаях, к реабилитации пациента должен быть комплексный подход и восстановлением функций внешнего дыхания, толерантности к нагрузкам и повседневной активности, а также психо-эмоцинальной устойчивости будет заниматься команда подготовленных врачей физиотерапии и лечебной физкультуры, а также другие специалисты медицинской реабилитации. В остальных случаях при отчётливой положительной динамике состояния пациент проводит реабилитацию под контролем лечащего врача, но самостоятельно и в домашних условиях, а именно выполняет упражнения для тренировки дыхания, укрепления мускулатуры диафрагмы и грудной клетки по методу А.Н. Стрельниковой или методу волевой ликвидации глубокого дыхания Бутейко. После пневмонии на фоне коронавируса восстановиться лёгким помогают ещё и дыхательные тренажёры
Также важно помнить о здоровом сне и питании. Сон и рацион должны быть полноценными
Продолжительность сна должна быть не менее 7–8 часов, а в еде следует отдавать предпочтение блюдам, богатым витаминами, жирами растительного и животного происхождения.
В целом восстановление лёгких занимает от 4 недель до полугода. И многих беспокоит вопрос, а можно ли заниматься спортом в этот период? Первое время выздоровевшему будет вполне достаточно реабилитационной программы, где физические упражнения будут занимать 20–30 минут в день не менее 5 раз в неделю
Очень важно ежедневно гулять – уделяйте этому от получаса до двух часов в день. Не забывайте, что после любого острого заболевания, которое сопровождалось повреждением лёгочной ткани, физические нагрузки нужно увеличивать постепенно, а о возможности начала интенсивных тренировок пациенту может сказать только его лечащий врач
Возвращаясь к полноценным тренировкам после пневмонии, на фоне ковид, сперва нужно выстраивать щадящий тренировочный процесс и прислушиваться к своему организму.
Как развивается пневмония при коронавирусе: симптомы у взрослых
Первично вирусная и обычная, или как её правильно называть бактериальная, пневмонии имеют принципиально отличные друг от друга признаки. Если вы будете знать, как понять, что начинается воспаление лёгких, то есть шанс, что сможете определить и вовремя распознать его клинические проявления
Обращая внимание на изменения в самочувствии при текущем ковиде-19 вы постараетесь не пропустить момент, когда вирус может начать поражать лёгкие, и своевременно обратитесь к специалистам, чтобы избежать осложнений и остановить пневмонию. Так какие особенности клинической картины отмечаются при коронавирусе у взрослого человека, а именно по каким симптомам можно узнать, что заболевание прогрессирует?
В момент, когда начинается вирусное поражение лёгочной ткани человек ощущает озноб и, самое главное, чувство нарастающей боли в грудной клетке и одышку, ограничивающую полноценный вдох. Нарастающая дыхательная недостаточность визуально проявляется синюшностью носогубной зоны, а там, где дислоцировано поражение альвеол – болят лёгкие. Какая при этом может быть температура или через сколько дней она появляется? У большинства пациентов сразу наблюдается резкий скачок температуры до 38,5-40°C. А бывает ли при ковиде пневмония без температуры? Да, такие случаи тоже не являются редкостью, чем и затрудняется её диагностика. Есть ли кашель и на какой день он возникает? После того, как патоген осел на слизистых верхних дыхательных путей, где произошла его репликация, он минует иммунную защиту и в короткие сроки внедряется в альвеолярные эпителиальные клетки, опускаясь в лёгкие. Таким образом развитие пневмонии при коронавирусе происходит на 3-5 день, а своего максимума достигает уже на 6-8 день от момента заражения. Быстро нарастающие симптомы означают переход инфекционно-воспалительного процесса в средний уровень тяжести. Но развитие заболевания не обязательно сопровождается кашлевым рефлексом. Однако статистикой отмечается, что вирусное воспаление лёгких без кашля протекает чаще не у взрослого населения, а у пожилого.
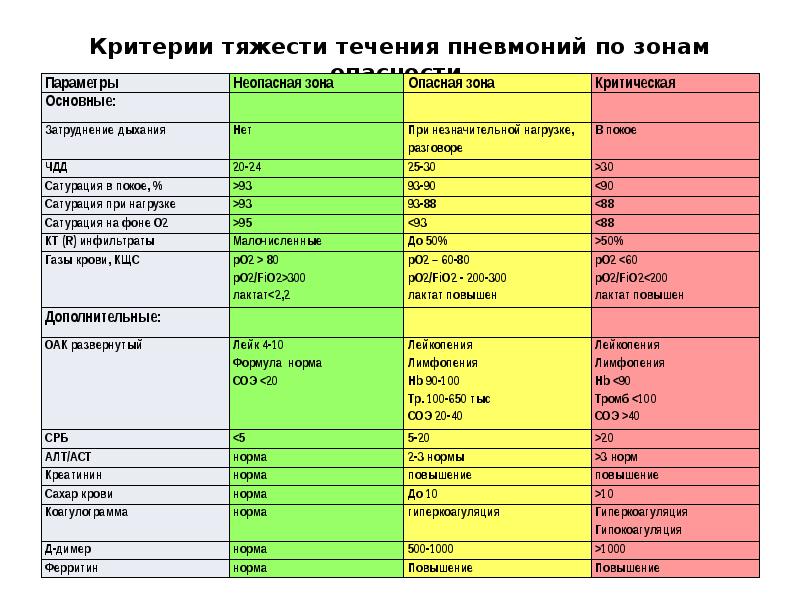
Важно! Если на данном этапе измерить уровень насыщения тканей кислородом при помощи пульсоксиметра, то он покажет сатурацию кислородом 93-95%.
Материалы и методы
Ретроспективное исследование проводилось в Федеральном дистанционном консультативном центре анестезиологии и реаниматологии для взрослых, созданном по приказу Минздрава РФ (No171 от 16.03.2020) на базе Первого МГМУ им. И.М. Сеченова (Сеченовского университета). Основная цель работы центра – организация дистанционных консультаций больных с SARS-CoV-2 инфекцией, потребовавших респираторной поддержки в условиях ОРИТ. Консультативная помощь оказывается круглосуточно без выходных дней ведущими сотрудниками Первого МГМУ им. И.М. Сеченова, в том числе пульмонологами, реаниматологами, инфекционистами и терапевтами. При необходимости привлекаются врачи других специальностей – кардиологи, нефрологи, гепатологи и ревматологи. В соответствии с решением Минздрава РФ лечебные учреждения РФ должны направлять заявки на консультацию всех больных с COVID-19, госпитализированных в ОРИТ, на основании которых сотрудники центра дают рекомендации по дальнейшей тактике ведения, включая противовирусную и антибактериальную терапию, респираторную поддержку и т.п. В заявке на консультацию указываются название лечебного учреждения, демографические данные пациента, анамнез, сопутствующие заболевания, результаты лабораторных и инструментальных исследований, тип и длительность респираторной поддержки, проводимое лечение.
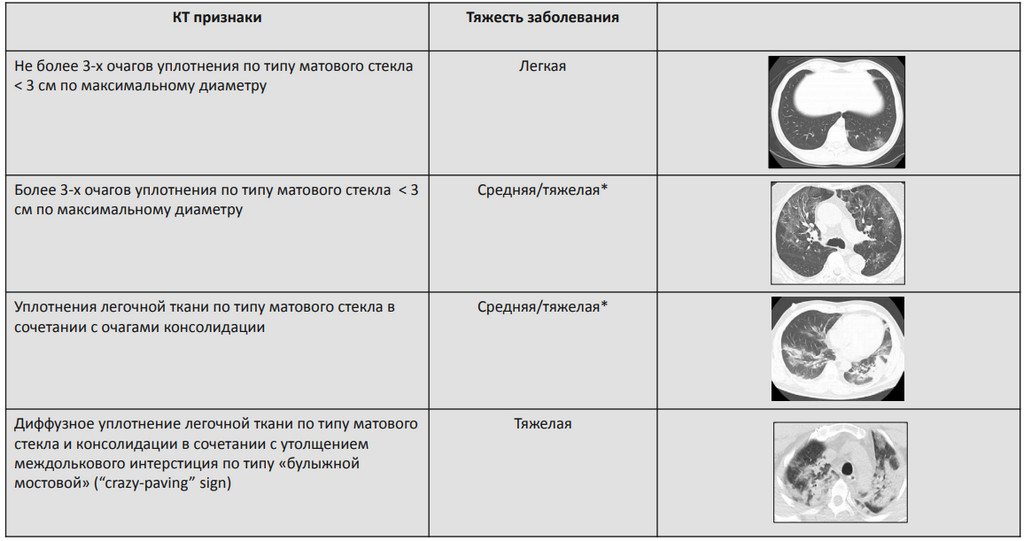
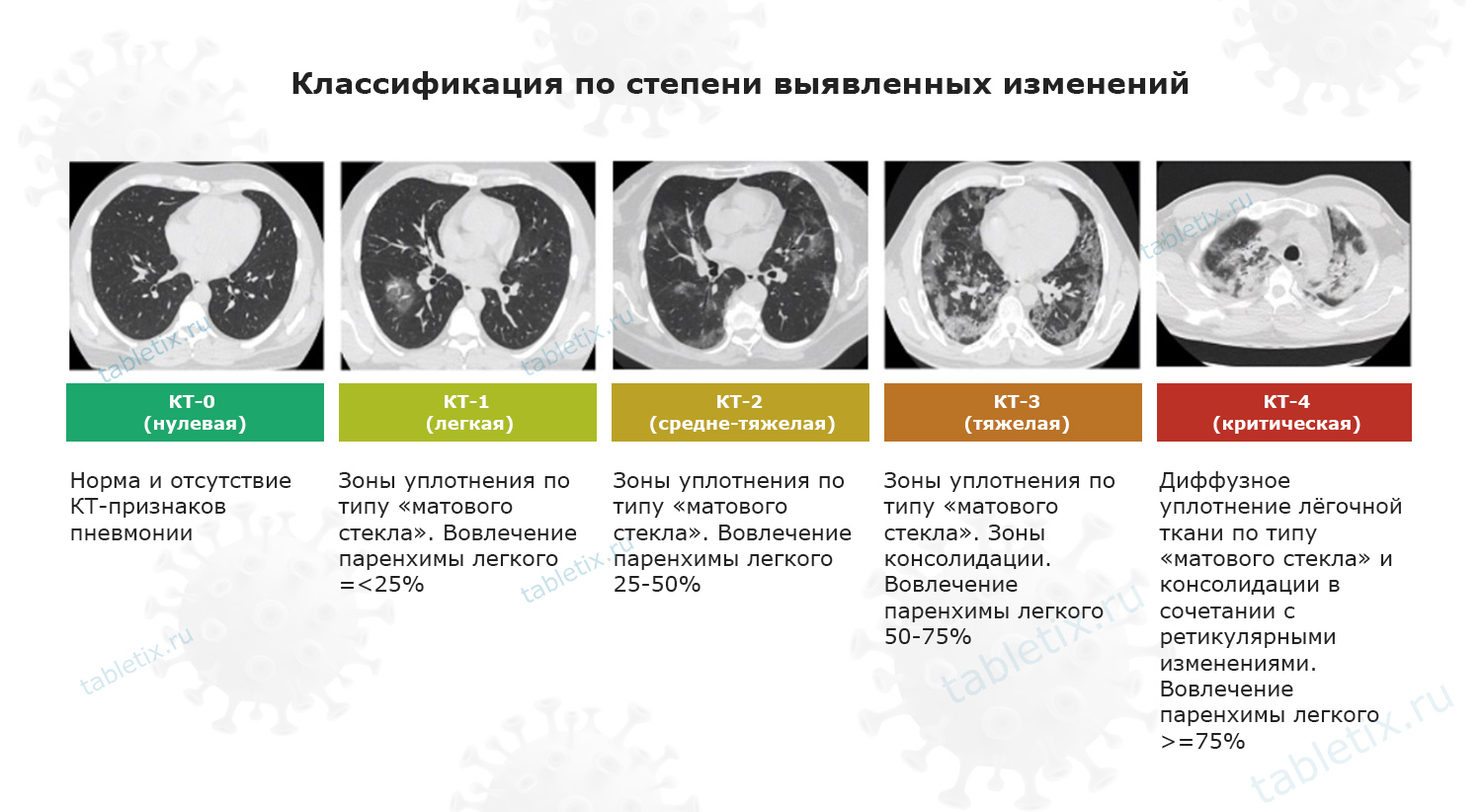
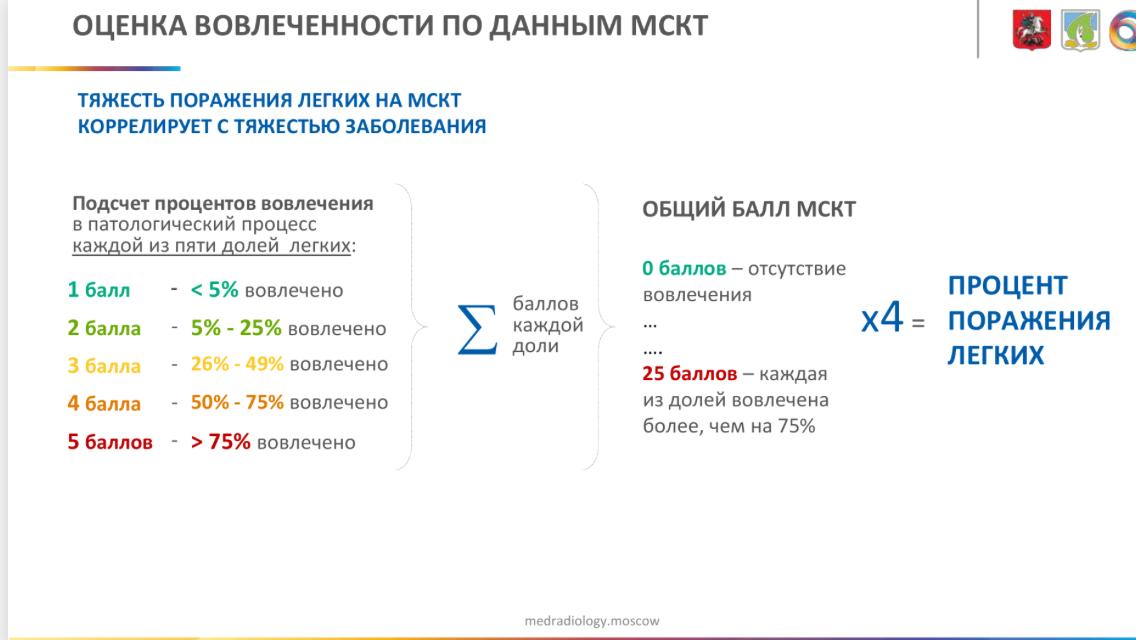
В ретроспективное исследование включали всех пациентов, проконсультированных до 30 апреля 2020 г. Диагноз SARS-CoV-2 инфекции устанавливали на основании выделения РНК вируса методом полимеразной цепной реакции (ПЦР) со слизистой оболочки верхних дыхательных путей. Если результаты вирусологического исследования на момент консультации были отрицательными, сомнительными или отсутствовали, то критериями диагноза служили клинические признаки острой респираторной инфекции, осложнившейся острой дыхательной недостаточностью (снижение SpО 2 <92% и необходимость в респираторной поддержке), в сочетании с характерными данными компьютерной томографии органов грудной клетки (двусторонние уплотнения легочнои ткани по типу «матового стекла», ретикулярные изменения на фоне «матового стекла», периферические участки консолидации и перилобулярные уплотнения) при отсутствии других возможных этиологических факторов (рис. 1). Степень выраженности изменений определяли с учетом распространенности и характера поражения паренхимы легких: КТ-0 (отсутствие признаков вирусной пневмонии); КТ-1 (зоны уплотнения по типу «матового стекла» ≤25% паренхимы легких); КТ-2 (зоны уплотнения по типу «матового стекла» с поражением 25-50% паренхимы легких); КТ-3 (зоны уплотнения по типу «матового стекла» и консолидации с поражением 50-75% паренхимы легких); КТ-4 (зоны уплотнения по типу «матового стекла» и консолидации в сочетании с ретикулярными изменениями с поражением ≥75% паренхимы легких).
Рис. 1. Типичные изменения на КТ органов грудной клетки
при SARS-CoV-2 пневмонии
На основании диагнозов, указанных в заявках на консультацию, анализировали следующие сопутствующие заболевания: артериальная гипертония, ишемическая болезнь сердца (ИБС), инсульт, фибрилляция предсердий, ожирение, сахарный диабет, бронхиальная астма, хроническая обструктивная болезнь легких (ХОБЛ), ревматические аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка и т.п.), злокачественные опухоли, гемобластозы, ВИЧ-инфекция. Чтобы избежать гипердиагностики, ИБС фиксировали только при указании в анамнезе на пересенные острый инфаркт миокарда, стентирование коронарных артерий и/или аорто-коронарное шунтирование. Злокачественные опухоли учитывали, если они были выявлены в течение последних 5 лет. Если в заявке были указаны рост и масса тела пациента, то рассчитывали индекс массы тела, чтобы подтвердить наличие ожирения. Хроническую сердечную недостаточность, указанную в диагнозе, не учитывали в связи с трудностями интерпретации симптомов нарушения кровообращения на фоне острой дыхательной недостаточности и, соответственно, высокой вероятностью гипердиагностики этого состояния.
Как долго лечится двусторонняя пневмония при коронавирусе?
Когда у пациента лабораторно подтверждён коронавирус, а затем на фоне него развилась пневмония и это тоже было подтверждено лабораторными и функциональными исследованиями, то сколько дней будет занимать алгоритм лечения определяет никто иной, как врач. Следует психологически подготовиться к тому, что заболевание непростое и оно долго длится, а не проходит за пару дней. Каким будет алгоритм лечения пневмонии при коронавирусе зависит от того, как она протекает у конкретного пациента с учётом индивидуальных особенностей его организма и постоянной динамики состояния здоровья.
Лечение лёгкой пневмонии занимает до 1,5 недель, если же при коронавирусе развилась тяжёлая или критическая стадия заболевания, то терапия может занимать 3-4 недели. Заразен ли в это время больной человек? Само по себе заболевание не заразно, а вот фаза активного выделения вируса, который стал причиной такого осложнения, зависит от формы болезни и особенностей организма.
В данном разделе отметим, что многих заболевших волнует можно ли мыться при лечении? При коронавирусе с пневмонией запрещено принятие горячих ванн, но в гигиенических целях принимать душ можно.