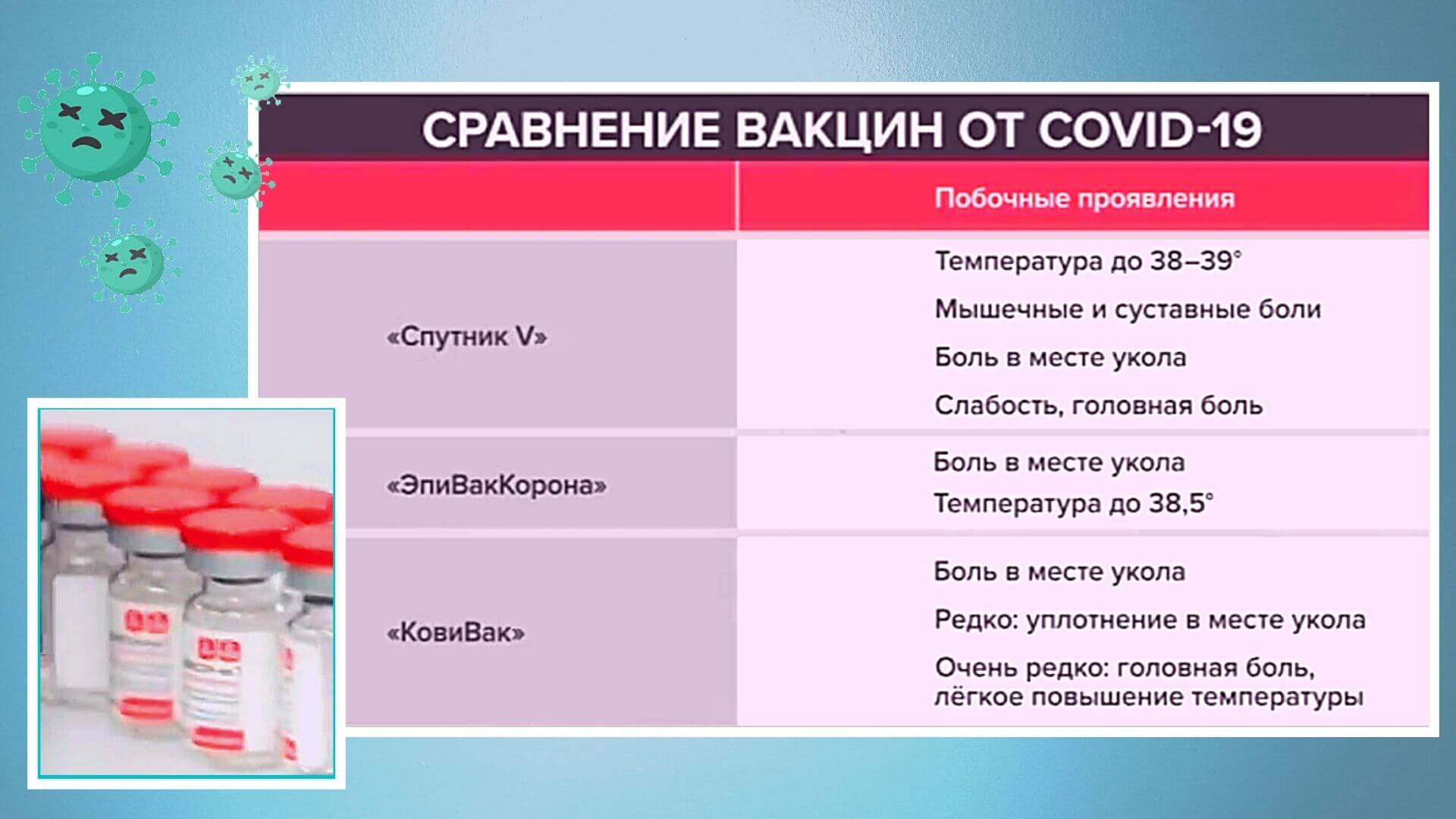
Есть ли иммунитет к ковиду у переболевших
Пока наиболее изучен гуморальный иммунитет к коронавирусной инфекции, которые обеспечивается специальными антителами — иммуноглобулинами G (IgG). Они циркулируют в крови около 4-6 месяцев и предупреждают повторное инфицирование.
Иммунитет возникает не у всех пациентов, перенесших коронавирусую инфекцию.
Американские и швейцарские ученые в совместном исследовании подтвердили, что после КОВИД-19 остается иммунитет не только в виде антител, но и виде особого подтипа В-лимфоцитов — так называемых клеток памяти. Ученые из Австралии утверждают, что клеточная защита от КОВИД-19 сохраняется не менее 8 месяцев. Это дает надежду на длительную иммунную защиту и у переболевших, и у вакцинированных.
Чтобы подробнее узнать о всех особенностях работы иммунной системы при COVID-19, загляните в нашу статью про иммунитет к коронавирусу.
Безопасны ли вакцины против COVID-19 для женщин в период беременности и грудного вскармливания?
Да, вакцины безопасны и рекомендованы для планирующих беременность, беременных или кормящих грудью женщин. В конце сентября 2021 г. специалисты CDC выпустили настоятельные рекомендации с призывом к беременным и планирующим беременность женщинам вакцинироваться. Причина этого в том, что беременные женщины подвержены повышенному риску развития тяжелой формы COVID-19 и неблагоприятных исходов беременности, включая преждевременные роды.
Доказательства того, что вакцины против COVID-19 вызывают какие-либо проблемы, связанные с беременностью, в том числе с развитием плаценты, не выявлены. По состоянию на 29 ноября 2021 г. более 177 000 женщин, зарегистрированных в CDC, указали, что были беременны на момент вакцинации. Одна такая группа находится под пристальным наблюдением, чтобы увидеть, как вакцина влияет на беременных. Никаких проблем по безопасности не возникло.
Исследования показали, что вакцинированные беременные женщины защищают не только себя, но и своих детей, передавая антитела через пуповинную кровь и грудное молоко.
В настоящее время нет доказательств того, что вакцины против COVID-19 вызывают женское или мужское бесплодие.
Заведующая отделением общей гинекологии центра MSK Дебора Голдфранк (Deborah Goldfrank) рассказывает о том, что нужно знать о безопасности и эффективности вакцин для беременных, кормящих грудью и планирующих родить детей.
Когда делать прививку переболевшему
Представители ВОЗ на конференции в Женеве выступили с первым официальным заявлением по поводу вакцинации после коронавирусной инфекции. Отвечая на вопрос, когда можно делать прививку от коронавируса переболевшим, специалисты называют конкретную цифру — спустя 6 месяцев после болезни. За это время у большинства людей защитные антитела снижаются, поэтому иммунизация им необходима в такой же мере, как и не болевшим.
Однако, наличие антител — не единственный аргумент ВОЗ для 6-месячной отсрочки. Как поясняют специалисты: «Это будет способствовать использованию вакцин для других людей, которые не подвергались воздействию вируса, и таким образом обеспечит защиту гораздо большей части населения».
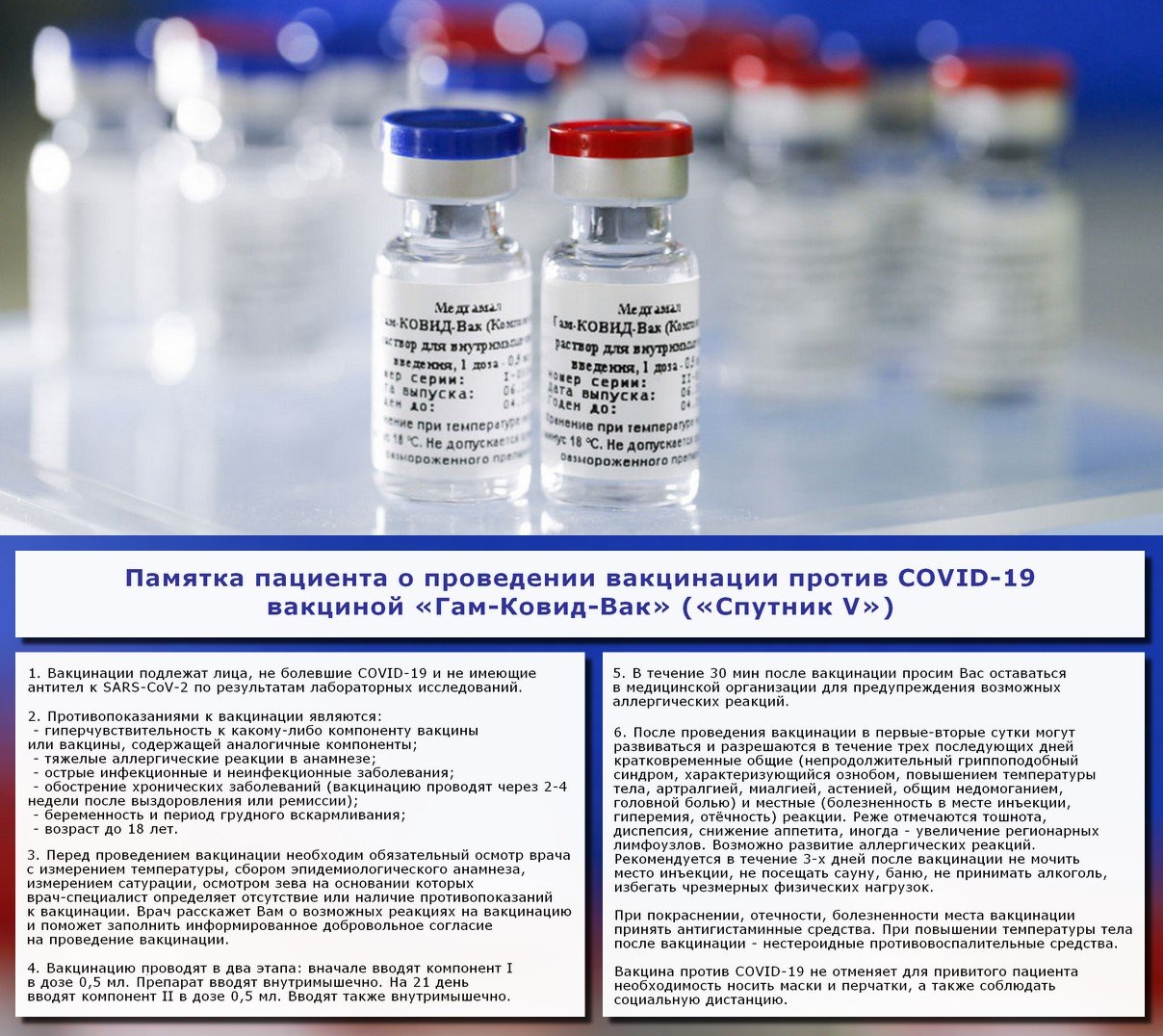
Как и другие виды прививок, вакцинация от ковида может проводиться не квсем. В официальных рекомендациях к вакцине Спутник V есть ряд противопоказаний, при которых не ставят прививки от коронавируса ни переболевшим людям, ни тем, кто еще не столкнулся с инфекцией.
Иммунизация от ковида не проводится детям, беременным и кормящим женщинам, независимо от факта заболевания COVID-19.
Основные противопоказания:
- острые инфекции любой локализации в период разгара болезни и 2 недели после выздоровления;
- обострение хронических заболеваний;
- аутоиммунные патологии;
- первичные иммунодефициты;
- ВИЧ-инфекция, СПИД;
- индивидуальная непереносимость компонентов вакцинального препарата.
Дорогой читатель, мы собрали всю самую важную и актуальную информацию о COVID-19 на 1 странице — главное о коронавирусе.Также, доступна актуальная статистика по: России, Москве, Подмосковью и городам, СпБ и всем регионам РФ и странам мира.
Что такое иммунитет организма?
Иммунитет — это способность организма побеждать патогенные микроорганизмы (вирусы, бактерии и грибки), нейтрализовать токсины и предотвращать развитие инфекционных заболеваний. За иммунитет отвечает иммунная система.
Иммунная система — это совокупность органов и иммунных клеток, взаимосвязанных сложной сетью. В эту систему входят костный мозг, тимус, селезенка, лимфатические узлы и миндалины.
Клетки иммунного ответа — белки клеток крови, борющиеся с бактериями и вирусами образуются и созревают в костном мозге. Они участвуют в различных типах иммунного ответа: некоторые готовы бороться с патогенами сразу, другим для реакции нужно время.
Клетки иммунной системы, участвующие в разных видах иммунитета:
- Т- и В-лимфоциты;
- макрофаги;
- нейтрофилы;
- эозинофилы;
- базофилы.
Мнение экспертов о вакцинации переболевших COVID-19
Информация из официальных и неофициальных источников разнится. Так, представители Минздрава РФ в клинических рекомендациях указывают, что не нужно делать прививку от коронавируса, если переболел. Однако, это касается только текущего сезона. Если инфекция останется с нами надолго, к следующему сезонному росту заболеваемости иммунитет снизится, и будет рекомендовано пройти вакцинацию.
С этим согласна вице-премьер России Татьяна Голикова. На брифинге по вопросам иммунизации от COVID-19 политик выступила с заявлением: “Повторно люди заболевают крайне редко, это единичные случаи, и об этом показывают и свидетельствуют все наши наблюдения. Поэтому тем, кто перенес новую коронавирусную инфекцию, пока не следует торопиться с прививкой”.
Глава Центра Гамалеи, где разрабатывался Спутник V, Александр Гинцбург не согласен с мнением правительства. Он заявил: “Я такой позиции не придерживаюсь. Я придерживаюсь позиции, что надо”. Его коллега, вирусолог Центра Гамалеи, Александр Бутенко также позитивно высказывается об иммунизации переболевших. По словам специалиста, после прививки развивается более сильный иммунитет, чем после перенесенного ковида.
Сотрудник одного из московских ковидных отделений, врач Дмитрий Барановский не отрицает необходимость вакцинации переболевших, но подчеркивает, что она потребуется не всем. Специалист поясняет: “Другое дело — как скоро нужно делать прививку? Я бы сказал, что не стоит спешить прививаться уже переболевшим пациентам. Им можно рекомендовать наблюдать за уровнем антител IgG. Вполне логичным выглядит до начала вакцинации прохождение теста на антитела. В то же время, безусловно, стоит отметить, что некоторые вакцины рассчитаны не на антительный, а на Т-клеточный иммунный ответ против коронавируса”.
Советы врачей
Медики рекомендуют перед тем, как записываться на вакцинацию, сдать тест на антитела к коронавирусу
Это важно, поскольку многие болеют бессимптомно и даже не знают, что перенесли КОВИД-19, хотя при этом уровень антител в крови достаточный для защиты от инфекции
Александр Гинцбург рекомендует переболевшим сдать анализ на IgG еще и после первой дозы вакцины. Он говорит, что не нужно вводить вторую дозу прививки от коронавируса, если есть антитела более 1:3200. Специалист отмечает, что такой показатель свидетельствует о надежной защите, поэтому вторая доза не требуется. “Если нет такой возможности , то можно второй раз вакцинироваться”, — добавил Александр Гинцбург.
Специалисты напоминают, что даже после вакцинации не стоит игнорировать противоэпидемические меры, которые внедрены для уменьшения количества заражений. Министр здравоохранения Михаил Мурашко пояснил: “Нужно заботиться об окружающих людях, то есть продолжать носить маску до формирования в целом популяционного иммунитета. Так как имеющий иммунитет человек может после контакта с заболевшим кратковременно становиться носителем и инфицировать окружающих».
Нужна ли вакцинация от коронавируса переболевшим — вопрос, который пока не имеет однозначного ответа, однако большинство экспертов рекомендует сделать прививку при отсутствии или недостаточном уровне защитных антител. Если вы уже переболели и имеет хороший показатель IgG, вакцинацию стоит отложить в среднем на полгода, но каждые 1,5-2 месяца по желанию можно проверяться на иммуноглобулины G, поскольку иногда их уровень в крови падает раньше, чем через 6 месяцев. Не забывайте, что перед вакцинацией нужно сходить к терапевту, который оценит состояние здоровья и даст индивидуальные рекомендации. Делать прививку без консультации врача не стоит — это чревато побочными реакциями и осложнениями.
Дорогой читатель, мы собрали всю самую важную и актуальную информацию о COVID-19 на 1 странице — главное о коронавирусе.Также, доступна актуальная статистика по: России, Москве, Подмосковью и городам, СпБ и всем регионам РФ и странам мира.
Мне нравится28Не нравится7
Вакцины против COVID-19 были разработаны слишком быстро. Как мне убедиться в том, что вакцины против COVID-19 безопасны?
Быстрая разработка вакцин против COVID-19 объясняется тем, что ученые имели фору. Технология их изготовления уже существовала, и ее использование для разработки вакцины против нового вируса стало первостепенной задачей для мирового сообщества, что позволило направить миллиарды долларов на обеспечение безопасности при осуществлении срочных мер по спасению жизней. Регулирующие органы упростили некоторые этапы процесса получения разрешения, при том, что вакцины по-прежнему должны были соответствовать строгим стандартам FDA в отношении безопасности и эффективности. CDC продолжает тщательно отслеживать все нежелательные реакции.
Выявлено и исследовано несколько очень редких случаев серьезных побочных эффектов, но ученые пришли к выводу, что риск развития серьезных осложнений вследствие заболевания COVID-19 намного выше, чем риск проявления этих побочных эффектов. Ниже приведены доказательства этого тщательного и постоянного изучения.
-
В середине июля 2021 года в Центре контроля и профилактики заболеваний (CDC) заявили, что примерно у 100 из 13 миллионов американцев, получивших вакцину J & J, появился синдром Гийена-Барре. Синдром Гийена-Барре — это редкое неврологическое заболевание, при котором иммунная система организма атакует нервные клетки. Более подробную информацию можно прочесть здесь »
-
В конце июня 2021 года центр CDC сообщил, что у более чем 1200 американцев наблюдалось поражение сердечной мышцы, возможно связанное с вакцинами Pfizer-BioNTech и Moderna. Проблемы с сердцем встречались очень редко — на каждый миллион введенных вторых доз вакцины приходится 12,6 случаев поражений сердечной мышцы. Более подробную информацию можно прочесть здесь »
-
Специалисты CDC и FDA заявляют, что на конец ноября 2021 г. выявлено 54 случая диагностирования нарушения свертываемости крови, называемого тромбоцитопенией, которое возникло после введения вакцины J & J (среди 16,4 миллиона доз). 16 декабря специалисты CDC порекомендовали американцам вместо вакцины J & J получать вакцину Pfizer-BioNTech или Moderna. Более подробную информацию можно прочесть здесь »
Нужно учитывать, что иРНК — это не ДНК, ее невозможно скомбинировать с ДНК, чтобы изменить ваш генетический код.
Механизм действия вакцин на основе иРНК следующий: они используют крошечный кусочек генетического кода коронавируса, чтобы научить вашу иммунную систему вырабатывать белок, который запустит иммунную реакцию в случае заражения.
Информационная РНК хрупкая, она передает инструкции вашим клеткам для выработки антител против SARS-CoV-2. иРНК не попадает в ядро клетки — ту часть, где содержится ДНК.
Вакцины не вызывают рак. Они не подвергают вас воздействию вируса, вызывающего COVID-19. Вы не можете заразиться COVID-19 или какой-либо другой инфекцией от вакцины. Более подробную информацию о принципе работы вакцин на основе иРНК можно прочесть здесь »
Какие антитела сильнее — после болезни или прививки?
На этот вопрос ответили ученые из США, опубликовавшие в журнале Scientific Reports результаты исследования, посвященного этой теме. Специалисты рассказали, что происходит с антителами после болезни и введения вакцины.
Ученые взяли 41 образец сыворотки у 33 человек с документально подтвержденной историей инфекции SARS-CoV-2. Затем этот материал сравнили с сыворотками 28 человек, у которых никогда не было COVID-19, но которые получили две дозы мРНК-вакцин (Pfizer или Moderna). Результаты группы после иммунизации вакциной также сравнивали с группой вновь диагностированных пациентов с COVID-19.
Выводы довольно показательны:
- Исследование показало, что у привитых людей в 17 раз больше нейтрализующих антител по сравнению с людьми с естественным иммунитетом.
- У привитых в 30 раза больше антител, чем у заболевших.
- Более высокие уровни антител у вакцинированных людей приводят к лучшей нейтрализации патогена.
Данные показали, что антитела, вызванные вакциной против коронавируса, работают лучше, чем те, которые вырабатываются при заболевании. Получается, что у привитых шансы заразиться или тяжело переболеть значительно ниже.
В условиях другого варианта коронавируса антитела из образцов привитых людей оказались также гораздо эффективнее в его нейтрализации, чем антитела, образовавшиеся после заболевания. Соответственно, ученые пришли к выводу, что антитела, индуцированные мРНК, более эффективны против вариантов патогенов, чем «естественный иммунитет».
Справедливости ради стоит отметить, что исследования проводилось в лабораторных условиях и с определенными вакцинами, поэтому нельзя сказать на 100%, что выводы касаются любых прививок. Также ученые отметили разницу в медианном возрасте между группами с естественным иммунитетом и вакцинированными группами, хотя это не должно объяснять столь большую разницу в уровнях антител
Нужна ли прививка к коронавирусу переболевшим
Важно понимать, что не у всех после перенесенной инфекции наблюдается достаточная иммунная защита. Медики называют много причин отсутствия или неэффективности противокоронавирусного иммунитета: протекание болезни в легкой форме без сильной иммунной реакции, общее снижение реактивности организма, наличие сопутствующих патологий, постоянный прием иммуносупрессивных препаратов при аутоиммунных заболеваниях
Из-за этого эксперты говорят, что переболевшим можно делать прививку от коронавируса. Если у человека нет антител и защитных клеток, он находится в группе риска, несмотря на перенесенный COVID-19, и при повторном контакте с возбудителем может заболеть снова спустя короткое время.
Будете ли вы вакцинироваться от коронавируса?
Нет, однозначно
43.17%
Да, конечно
35.25%
Да, но сначала понаблюдаю как на нее реагируют другие
21.57%
Проголосовало: 53655
Делают прививку, есть есть антитела?
Врачи единогласно утверждают: можно не делать прививку от коронавируса, если есть антитела на достаточном уровне, поскольку вакцина не принесет пользы. У такого человека уже присутствует сильная иммунная защита, и в ближайшие месяцы он защищен от повторного инфицирования.
В то же время научный сотрудник Центра фундаментальной трансляционной медицины Александр Чепурнов советует пройти иммунизацию, если количество антител невелико и приближается к “серой зоне”. Под этим термином понимают сомнительный результат теста, который нельзя отнести ни к положительному, ни к отрицательному. По словам Александра Чепурнова, выполненная в период “серой зоны” прививка будет максимально эффективной.
Как новые варианты вируса влияют на вакцины против COVID-19?
Предполагается, что разрабатываемые сейчас или уже одобренные вакцины против COVID-19 обеспечивают по меньшей мере некоторую степень защиты от новых вариантов вируса,
поскольку стимулируют широкий иммунный ответ с участием различных антител и клеток. Поэтому изменения, или мутации, вируса не должны свести на нет эффективность вакцин. Если какие-то из этих вакцин окажутся менее эффективными против одного или нескольких
вариантов, их состав можно будет модифицировать, чтобы поставить заслон этим вариантам.
В настоящее время продолжаются сбор и анализ данных о новых вариантах вирусного возбудителя COVID-19. ВОЗ поддерживает тесный контакт с учеными, исследователями и руководителями органов здравоохранения, чтобы понять, как выявленные новые варианты меняют
поведение вируса, в частности выяснить, влияют ли они на эффективность вакцин. Актуальную информацию о воздействии вариантов вируса, вызывающего COVID-19, на эффективность различных вакцин можно найти в публикуемых ВОЗ новостях о вспышках болезней. Имеющиеся исходные данные по этому вопросу пока что носят предварительный характер и постоянно уточняются.
Пока происходит изучение данного вопроса, нам следует делать все возможное для того, чтобы остановить распространение вируса и тем самым избежать мутаций, которые могут уменьшить эффективность существующих вакцин. Кроме того, эволюция вируса может потребовать корректировки
производства вакцин и внесения изменений в программы вакцинации, например, разработки вакцин сразу против нескольких штаммов, добавления бустерных доз и других корректировок. Возможность отслеживания любых изменений эффективности вакцин следует также
предусматривать при подготовке и проведении клинических исследований, масштабы и состав участников которых должны обеспечивать четкую интерпретацию результатов. Для понимания действенности вакцин их эффективность должна также изучаться в процессе
применения.
Насколько эффективны вакцины против COVID-19?
Все три вакцины против COVID-19 обеспечивают надежную защиту, предотвращая тяжелое течение заболевания, риск госпитализации и смерти от коронавируса.
-
23 августа 2021 г. вакцина Pfizer-BioNTech (Comirnaty) против COVID-19 получила от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (US Food and Drug Administration (FDA)) полное разрешение на использование. Федеральное агентство приняло это решение после тщательного анализа обновленных данных клинических исследований вакцины Pfizer-BioNTech и технологических данных о вакцине, показавших 91%-ную эффективность вакцины в предотвращении развития инфекции, госпитализации и смерти от COVID-19. Ранее эту вакцину использовали в соответствии с разрешением на экстренное применение.
-
31 января 2022 г. вакцина Moderna (Spikevax) против COVID-19 получила от FDA полное разрешение на использование. Федеральное агентство приняло это решение после тщательного анализа данных клинических исследований и технологических данных, показавших 93%-ную эффективность вакцины в предотвращении COVID-19 и 98%-ную эффективность в предотвращении тяжелой формы болезни.
-
Вакцина Johnson & Johnson/Janssen (J & J) показывает 66%-ную эффективность.