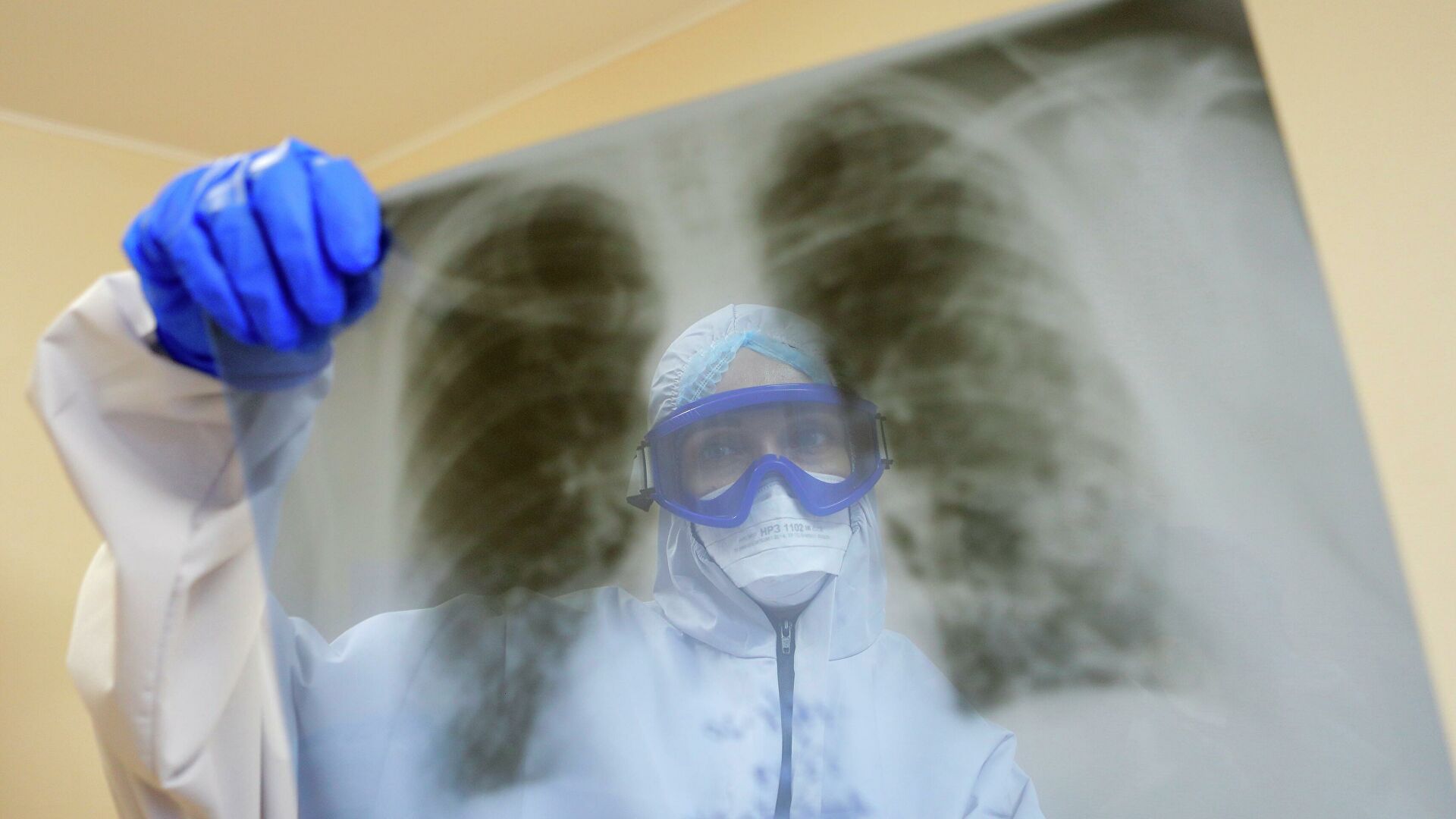
Лечение постковидного синдрома
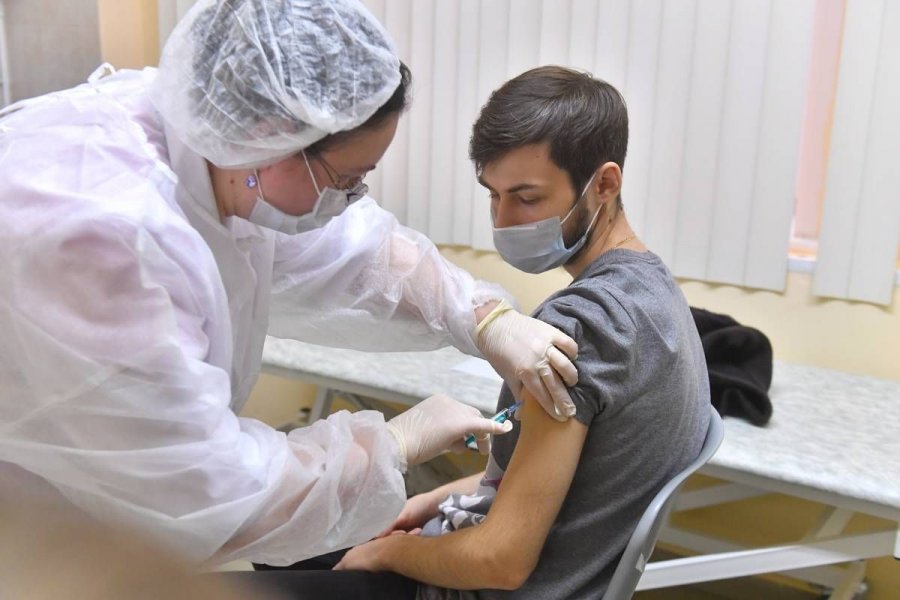
В клиниках семейной медицины МЕДИ созданы все условия для реабилитации пациентов после перенесенной коронавирусной инфекции. Для этого пациенту необходимо обратиться к терапевту/пульмонологу, который будет куратором на протяжении всего восстановительного периода.
На приеме врач:
- уточняет жалобы пациента, спрашивает про тяжесть течения коронавирусной инфекции;
- проводит визуальный осмотр, измеряет давление, кислород в крови (пульсоксиметрия);
- анализирует данные обследований, которые проходил пациент во время и после болезни (при их наличии);
- составляет индивидуальный план, который поможет определить степень постковидных нарушений, их связь с хроническими заболеваниями;
- назначает серию лабораторных исследований ;
- направляет на дополнительные инструментальные исследования при необходимости (ЭКГ, УЗИ органов и тканей, КТ, рентгенографию и др.);
- направляет на консультацию к профильным специалистам (невролог, офтальмолог, гастроэнтеролог, кардиолог, флеболог и др.);
- определяет гуморальный иммунитет после перенесенной болезни, необходимость вакцинации;
- назначает восстановительное лечение (медикаментозная терапия, физиотерапия, лечебный массаж или остеопатия, составляет план диспансерного наблюдения).
- Мы подходим индивидуально к каждому пациенту.
Почему рекомендуют принимать парацетамол вместо ибупрофена?
Дмитрий Владимирович Купраш , д.б.н., профессор кафедры молекулярной и клеточной биологии МФТИ и кафедры иммунологии биологического факультета МГУ им. М.В. Ломоносова
Эту ситуацию для «Биомолекулы» прокомментировал иммунолог Дмитрий Купраш: «Ибупрофен относится к классу нестероидных противовоспалительных препаратов (НПВП), которые блокируют циклооксигеназы — ферменты, участвующие в развитии местного воспаления. Парацетамол же действует на центральную нервную систему, которая управляет температурой тела. Когда у меня голова дурная от высокой температуры, я пью парацетамол, а когда отекает и болит травмированное колено — ибупрофен или какой-нибудь другой НПВП.
Речь, по-видимому, идет о статье Карлоса Феррарио 2005 года, где он с соавторами сделал вывод, что прием ингибиторов ангиотензинпревращающего фермента (лизиноприла) и ингибиторов рецепторов ангиотензина (лозартана) повышает уровень экспрессии гена ACE2 . — Ред.
Когда не стоит принимать?
Несмотря на все плюсы и полезные свойства, боровая матка имеет противопоказания к применению:
- определённые гинекологические заболевания (хотя растение полезно для женщин, при некоторых нарушениях оно может, напротив, навредить);
- пониженная свёртываемость крови (повышаются риски кровотечений);
- приём некоторых гормональных препаратов (это грозит серьёзными сбоями);
- при беременности и в период лактации принимать данную траву тоже нежелательно;
- обострения гастритов и язв;
- детский возраст до четырнадцати-шестнадцати лет;
- желательно прервать приём на время менструации, особенно обильной;
- индивидуальная гиперчувствительность.
В любом случае начинать лечение следует только после консультации специалиста.
Если вы хотите стать счастливой мамой или просто улучшить своё здоровье, то обратитесь за консультацией к врачу, приобретите боровую матку и начните её принимать, придерживаясь правил и дозировок.
Почему заболевание COVID-19 опаснее для беременных?
По данным CDC, беременные женщины, заразившиеся COVID-19, подвержены более высокому риску возникновения серьезных осложнений, вследствие чего возможно поступление в отделение интенсивной терапии, необходимость в установки дыхательной трубки и даже смерть. Они также могут подвергаться более высокому риску неблагоприятных исходов беременности.
-
Результаты исследования, опубликованные в январе 2022 г. в журнале Nature Medicine, показывают, что у невакцинированных беременных женщин, заболевших COVID-19, более высокий риск гибели плода и мертворождения. Результаты этого исследования, проведенного в Шотландии в период с марта 2020 г. по октябрь 2021 г. при участии более 144 000 беременных женщин, показали, что на одной стадии беременности риск гибели плода и мертворождения у невакцинированных беременных женщин выше даже по сравнению с вакцинированными женщинами, больными COVID-19.
-
В ноябре 2021 г. CDC опубликовали новые данные о более 1,2 миллиона родов, принятых в больницах США в период с марта 2020 г. по сентябрь 2021 г. Проведенное исследование показало, что женщины, болеющие COVID-19 во время родов, подвержены более высокому риску мертворождения. После более широкого распространения дельта-штамма риск мертворождения стал еще выше.
Откуда врачам известно, что вакцины безопасны для беременных женщин?
Есть убедительные доказательства безопасности и эффективности вакцин для беременных женщин.
-
Исследование, опубликованное в январе 2022 г., показало, что риск преждевременных родов или низкого веса ребенка при рождении у вакцинированных женщин не выше, чем у невакцинированных.
-
Проведенное в августе 2021 г. исследование показало, что риск выкидыша у женщин, которым во время первых 20 недель беременности поставили вакцину на основе иРНК, не повышается.
-
В ходе исследования, проведенного в июне 2021 г. и опубликованного в журнале New England Journal of Medicine, среди 35 000 беременных женщин, которым была введена вакцина Pfizer-BioNTech (Comirnaty) или Moderna (Spikevax) против COVID-19, каких-либо проблем обнаружено не было.
Представители Американской коллегии акушеров и гинекологов (American Congress of Obstetricians and Gynecologists) опубликовали заявление, где подчеркивается, что «всем людям, у которых нет противопоказаний , в том числе беременным и кормящим грудью, можно вводить вакцину или серию вакцин против COVID-19». Представители Сообщества специалистов перинатальной медицины (Society for Maternal Fetal Medicine) также рекомендуют беременным или кормящим грудью женщинам вакцинироваться.
Какие осложнения встречаются редко?
- Проблемы со слухом, шум в ушах и даже глухота. Риск появления осложнения у пациентов с гипертонией, атеросклерозом, сахарным диабетом, сердечно-сосудистыми заболеваниями.
- Повреждения мозга. Об этом заявили неврологи Британии, опубликовав материал в журнале Brain. У 40 пациентов после перенесённого заболевания диагностировали острый рассеянный энцефаломиелит.
- Нарушения деятельности ЦНС вплоть до появления галлюцинаций.
- Нарушения зрения. Информация опубликована в журнале The Lancet.
- Осложнения на сердце при наличии хронических заболеваний сердца. Такие данные приводит журнал JAMA Cardiology.
В случае наличия хронических заболеваний, ситуация обостряется. Например, у людей с сахарным диабетом и лишним весом ковид-19 может стать спусковым крючком для аутоиммунных процессов. Среди них: подострый тиреоидит (воспаление щитовидной железы), Синдром Гийена–Барре (острая аутоиммунная полинейропатия), рассеянный склероз.
Часто переболевшие ковид говорят: «У меня только обоняние пропало, значит, ничего страшного». Но этот симптом указывает на поражение нервных окончаний. Нарушается работа нервной системы, соответственно, остальные участки организма, за которые она ответственна, тоже могут пострадать.
В декабре в журнале Canadian Medical Association Journal опубликовано масштабное исследование учёных об осложнениях после ковид-19. Материалом для аналитики послужили данные о 70 288 амбулаторных и стационарных пациентах из базы данных здравоохранения США с 1 марта по 30 апреля. После COVID-19 риск возникновения:
- Пневомнии — 27,6%.
- Дыхательной недостаточности — 22,6%.
- Почечной недостаточности — 11,8%.
- Сепсис и системное воспаления — по 10,4.
Выявлена связь между ковид-19 и заболеваниями лёгких и ССС. Например, коллапс лёгкого, нарушения свёртываемости крови и воспаление сердца. Однако вероятность этого сценария после перенесённой коронавирусной инфекции невысока.
Влияет ли погода на улице на распространение вируса?
К сожалению, эксперты сходятся во мнении, что ответить на этот вопрос пока нельзя: у нас слишком мало данных .
Так комментирует эту тему вирусолог Андрей Летаров: «Многие вирусные заболевания, в том числе и ОРВИ, имеют выраженную сезонную динамику, но причины такой сезонности до конца неизвестны. Можно назвать несколько факторов, которые могут на это повлиять. Например, в теплую погоду люди более склонны проводить время на улице, а не собираться вместе в помещениях. Часть разъезжается на дачи, и уменьшается плотность населения. Также на поверхностях, которые находятся под прямым солнечным светом, вирус инактивируется гораздо быстрее.
Так что надежда на то, что теплая погода должна помочь в борьбе с вирусом, есть, но она основывается на аналогии с другими вирусами, а не на конкретном знании о SARS-CoV-2».
Андрей Викторович Летаров, д.б.н., проф. кафедры вирусологии биологического факультета МГУ.
Дисклеймер: Андрей Летаров работает с бактериофагами и не является специалистом по вирусным инфекциям людей и животных, поэтому его ответы базируются на общей вирусологической эрудиции и знакомстве с материалами по теме.
Нужно ли носить маску?
Согласно рекомендациям ВОЗ, здоровым людям нужно носить маску только в том случае, если вы ухаживаете за человеком с подозрением на вирус. Также можно носить маску, если вы чихаете или кашляете, и при этом надо не забывать о мытье рук.
Так комментирует ношение масок врач-пульмонолог Василий Штабницкий: «Вопрос с масками очень сложный. По моему мнению, раз вирус могут распространять бессимптомные носители (например, сейчас выявляют много людей без симптомов, которые вернулись из поездок за границу: им сделали мазок — и результат теста оказался положителен), то в такой ситуации здоровый человек без симптомов должен носить маску. Не с целью не заразиться, а с целью не стать распространителем вируса. Каждый должен относиться к себе как к потенциально больному гражданину, который обязан обезопасить окружающих от своей потенциальной бессимптомной инфекции. Заболевший человек, конечно же, должен сидеть дома и не выходить».
Маску рекомендует иметь и вирусолог Андрей Летаров: «Я не смог обнаружить, на чем основана рекомендация не надевать маску. Найденные мной обзоры с метаанализами (самый свежий от 2017 года) утверждают, что маски снижают вероятность инфицирования, то есть идея надеть маску, пока едешь в метро, не кажется мне глупой».
Если вы носите маску, то посмотрите, как правильно это делать и как правильно ее выбрасывать (видео 1).
Видео 1. Как правильно носить и утилизировать маску
Не стоит и отовариваться большим количеством масок на всякий случай. Если все начнут так делать, масок не хватит тем, кому они действительно нужны: медицинским работникам.
Рисунок 1а. Как сшить тканевую повязку на лицо. Инструкция:
- Вырежьте из хлопчатобумажной ткани два прямоугольника размером 25 на 15 см, сложите их вместе и сшейте.
- Сначала подогните длинные стороны тканевого прямоугольника (примерно по полсантиметра) и пришейте подогнутый край. Затем загните боковые стороны тканевого прямоугольника (примерно на сантиметр-полтора) и также пришейте край.
- В подогнутые бока боковых сторон теперь можно продеть петли для ушей с помощью иглы или заколки. В качестве петель можно использовать, например, эластичную ленту, тканевые полоски либо резинки для волос. В качестве альтернативы можно вместо ушных петель сделать завязку на голову.
- Спрячьте узлы тканевых полосок или ленты в подвернутую ткань и закрепите ушные петли на повязке ниткой. Вуаля, самый важный аксессуар сезона готов!
Не забудьте, что повязка должна плотно прилегать к лицу.
Рисунок 1б. Бесстежковый метод создания маски. Инструкция:
- Отрежьте нижнюю часть футболки высотой 18–20 см
- Вырежьте из получившегося двойного сложенного куска ткани прямоугольник с длинной стороны в 15–18 см. Разрежьте по шву футболки со стороны будущих завязок.
- Закрепите получившуюся повязку на лице, сначала завязав ленточки на шее, а потом на голове. Готово, можно отправляться за продуктами!
Рисунок 1в. Маска из кофейного фильтра. Инструкция:
- Разрежьте кофейный фильтр, как показано на рисунке.
- Сложите бандану или кусок ткани
- Положите фильтр на середину сложенной банданы и подогните сначала верхнюю, потом нижнюю часть банданы, закрыв фильтр тканью.
- Наденьте эластичные ленты на разные стороны банданы, оставив между ними примерно 15 см.
- Подверните боковые части банданы к центру и закрепите их.
- Тканевая повязка готова!
Рекомендация использует выражение «тканевые повязки», а не «маски», отчасти потому, что масками сейчас должны пользоваться именно сотрудники системы здравоохранения, которые постоянно находятся в зоне риска заражения.
Как долго SARS-CoV-2 живет на поверхностях? Могу ли я получать посылки по почте?
Ответ на этот вопрос менялся за последние недели, но, согласно последним публикациям, вирус сохраняет жизнеспособность в течение трех часов в воздухе, до одного дня на картоне и до трех (и даже более) дней на некоторых твердых поверхностях вроде пластика и нержавеющей стали . Также показано, что SARS-CoV-2 эффективно инактивируют рекомендованные ВОЗ спиртосодержащие гели для дезинфекции рук (статья пока находится на сайте препринтов bioRxiv ). То, что человек может заразиться при контакте с поверхностью, на которой есть вирус, пока не доказано, поскольку основным методом распространения является непосредственное заражение от другого человека. На всякий случай рекомендуется дезинфицировать различные поверхности. Сколько вирус «живет» на ткани (например, на одежде), пока не ясно.
«При этом речь идет о выживании детектируемого количества вируса, а не о сохранении достаточного его количества для инфицирования людей, — рассказывает вирусолог Андрей Летаров. — Падение титра (числа оставшихся активными вирусных частиц) происходит по экспоненциальному закону, причем время полужизни составляет, вероятно, 0,5–1 ч. (данные по родственному MERS ). Таким образом, заражение в результате контакта с поверхностью через 2–3 дня (примерно столько идет посылка быстрой почтой) после того, как к ней прикасался зараженный человек, крайне невелика, если вообще существует».
Возвращение двигательной активности
Тяжелые больные с COVID-19 подолгу лежат. Бездействие ослабляет мышечный тонус и может вызывать боли в шее и плечах. Также отсутствие нагрузки снижает подвижность суставов — в них замедляется выработка синовиальной жидкости. Как это работает, мы рассказывали в статье о проблемах с суставами. Некоторым пациентам даже сложно удерживать равновесие и ходить. Поэтому врачи озадачились вопросом скорейшего восстановления.
Восстановить подвижность можно с помощью лечебной физкультуры, которую назначают в реабилитационных центрах. Специальной программы ЛФК для постковидного синдрома нет, но нюансы зависят от тяжести течения болезни и осложнений.
В качестве двигательной реабилитации, например, используют гимнастику для тренировки баланса и простые аэробные упражнения, в которых человек задействует легкие и легочную мускулатуру.
С виду все эти тренировки могут показаться очень простыми в исполнении, но после длительного лечения может быть сложно даже пройтись. Поэтому весь процесс проходит под наблюдением реабилитологов, которые непрерывно следят за пациентом и корректируют интенсивность ЛФК.
Реабилитация при среднетяжелом и тяжелом течении COVID-19 на первом этапе в профильном отделении
1 этап
1. Позиционирование с активным участием пациента и обучением его периодическому изменению положения тела. При необходимости можно привлекать для помощи медперсонал отделения. Продолжительность пребывания больного в положении лежа на спине необходимо свести к минимуму.2. Вертикализация с учетом индекса мобильности mRMI–ICU.3. Динамические физические упражнения низкой интенсивности: пассивные, пассивно-активные, активные упражнения на мелкие и средние группы мышц в зависимости от тяжести заболевания и клинического состояния больного. При индексе мобильности mRMI–ICU ≥ 6 баллов при условии прогресса и хорошей переносимости физических нагрузок рассмотреть упражнения с вовлечением больших мышечных групп.4. Элементы силовых упражнений.5. Упражнения на восстановление равновесия и баланса.6. Физические упражнения, увеличивающие подвижность грудной клетки.7. Дыхательные упражнения статического характера — с удлиненным выдохом, локализованное дыхание, диафрагмальное дыхание — с переходом на отдельные динамические дыхательные упражнения в щадящем режиме в медленном темпе. Избегать перегрузки легких большим объемом, быстрых и сильных движений грудной клетки. Нейромышечная электрическая стимуляция (НМЭС) — по показаниям.8. Техники очистки дыхательных путей строго по показаниям.9. Нутритивная поддержка, сбалансированное по составу лечебное питание, механически и химически щадящее, принимаемое часто и малыми порциями.10. Психологическая поддержка: консультирование клиническим психологом или психотерапевтом, рациональная фармакотерапия.11. Обучение пациентов. Рекомендуют на первом этапе проводить занятия ЛФК под контролем ЧСС, АД и сатурации кислорода. Длительность: 2–3 раза в день по 10–15 минут при тяжелых формах COVID-19, от 15 до 20 минут при среднетяжелом течении болезни.
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
- пациенты с циррозом печени (особенно декомпенсированным), раком печени, пациенты после трансплантации печени
- пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивную (то есть подавляющую иммунные реакции) терапию
- пациенты с неалкогольной , поскольку у них, как правило, имеются такие факторы риска тяжелого течения COVID-19 как ожирение, , гипертония
- пациенты, имеющие тяжелые эрозивно-язвенные поражения слизистой оболочки пищевода, желудка
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Особую группу риска представляют больные жировой болезнью печени
Для них критически важно в период пандемии соблюдение диеты с ограничением простых углеводов (мучного, сладкого), соли, ограничение калорийности пищи, исключение алкоголя, регулярные физические нагрузки и продолжение тщательного контроля и , гипертонии
Пациентам, страдающим (), хроническим , язвенной болезнью, в условиях пандемии надо согласовывать с лечащим врачом возможность отложить проведение дополнительных (например, теста на хеликобактер) и плановых (в том числе ) исследований. Рекомендованная терапия антисекреторными и защищающими слизистую препаратами должна быть продолжена. Терапию, направленную на устранение хеликобактерной инфекции с применением антибактериальных препаратов, врач может назначить только по срочным показаниям. В большинстве случаев ее целесообразно отложить до разрешения эпидемиологической ситуации. Это связано с тем, что применение антибактериальной терапии связано с некоторым снижением иммунной защиты, с развитием устойчивости к антибиотикам, что в период пандемии нежелательно.
Чем лечить ковид?
Противовирусные препараты
Эффективных средств против SARS-CoV-2 пока не разработано . А рекомбинантный интерферон альфа-2b и противомалярийные средства, используемые в общей популяции, противопоказаны к применению у будущих мам. Чем же лечить это заболевание?
Есть лишь один препарат, который разрешен для лечения ковида во время беременности и в послеродовом периоде. Это Гриппферон .
Начинать лечение Гриппфероном нужно при появлении первых симптомов и не позднее 7–8 дней от начала болезни.
Восстановление водно-солевого баланса
При лечении COVID-19 необходимо восполнять суточную потребность организма в жидкости. В среднем необходимо выпивать 2,5–3,5 литра в сутки.
Но высокая температура, одышка, повышенная потливость, диарея и рвота могут потребовать увеличения объема потребляемой жидкости.
Профилактика тромбов
Адекватный питьевой режим и двигательная активность играют главную роль в тромбопрофилактике при ковиде во время беременности . Но не стоит пренебрегать применением антикоагулянтов.
Гепаринотерапия требуется всем беременным, которые подлежат госпитализации (среднетяжелые и тяжелые формы).
Легкая форма заболевания также может послужить основанием для назначения лечения низкомолекулярными гепаринами (НМГ). В частности, при наличии сопутствующих заболеваний, требующих профилактики, или таких факторов риска, как:
-
ожирение;
-
артериальная гипертензия;
-
сахарный диабет;
-
возраст старше 35 лет и другие.
Рекомендуются профилактические дозы НМГ с продолжением лечения после полного выздоровления в течение 7–14 дней.
Симптоматическое лечение
Оно включает в себя:
-
жаропонижающие лекарственные средства;
-
комплексную терапию ринита и фарингита;
-
комплексную терапию бронхита.
Сбивать необходимо температуру выше 38,0 °C. Резкие головные боли, повышение артериального давления, выраженное сердцебиение могут послужить основанием для приема жаропонижающих средств при более низких цифрах. Препарат первого выбора — парацетамол. В 1-м и 2-м триместрах беременности может быть назначен целекоксиб.
При заложенности или выделениях из носа рекомендованы промывания или орошения носовых полостей солевыми растворами на основе морской воды. В случае их неэффективности показаны назальные деконгестанты или средства с антисептическим действием.
Кашель и одышка при ковиде-19 во время беременности нередко становятся основанием для назначения лечения с помощью бронхорасширяющих средств. На протяжении всей беременности может быть использован сальбутамол, а во 2-м и 3-м триместре — ипратропия бромид + фенотерол, а также ингаляции разжижающих мокроту средств с помощью небулайзера (например, амброксола).
Антибиотики назначаются лишь в том случае, когда есть подозрение на бактериальную инфекцию с характерными симптомами.