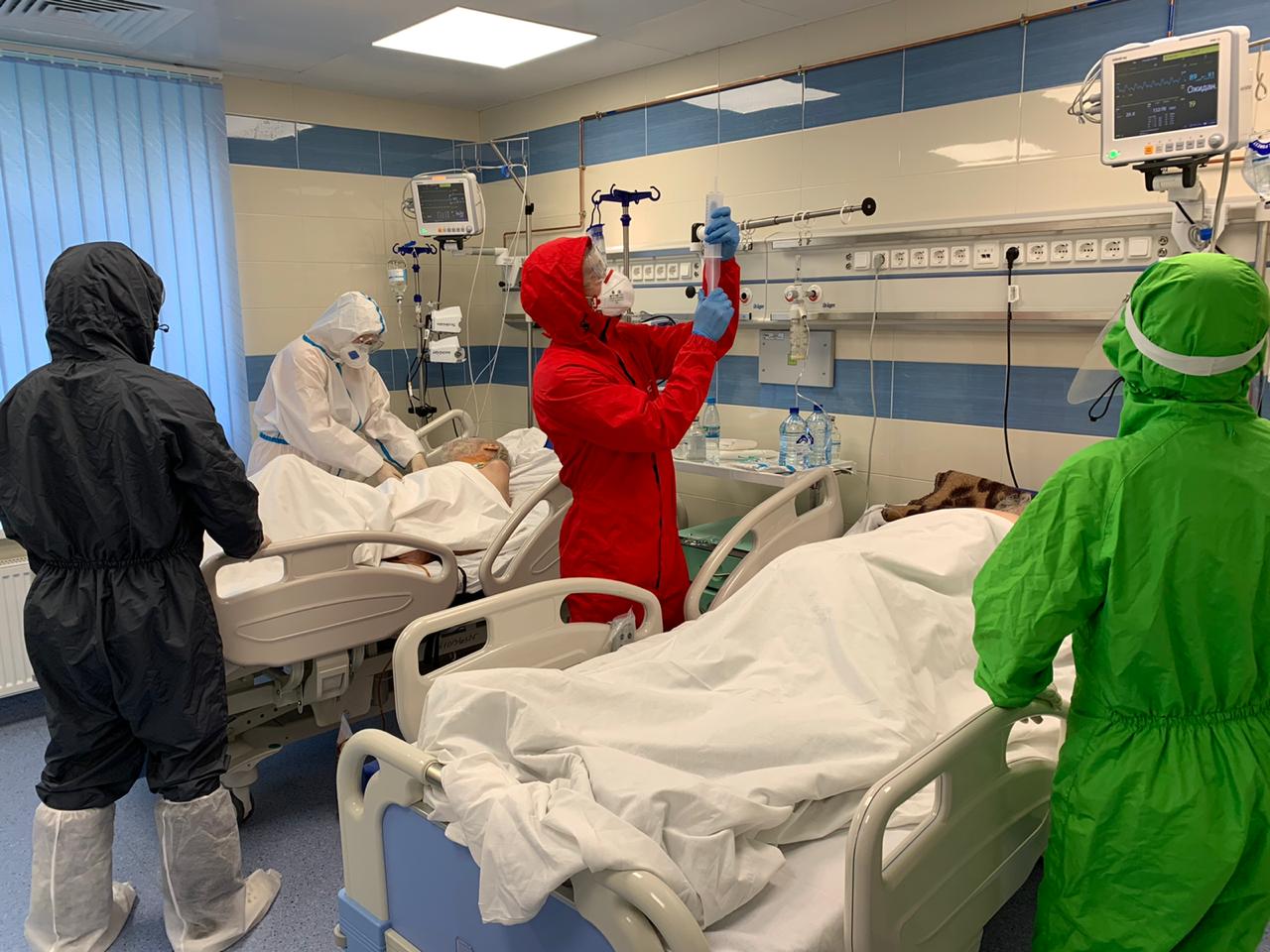
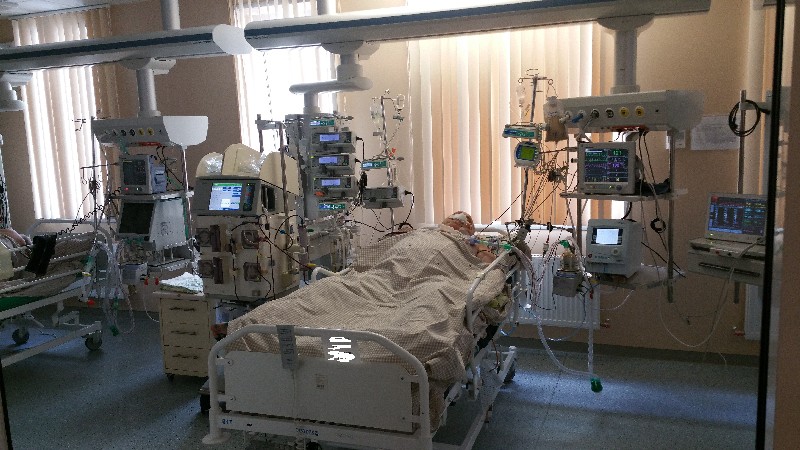
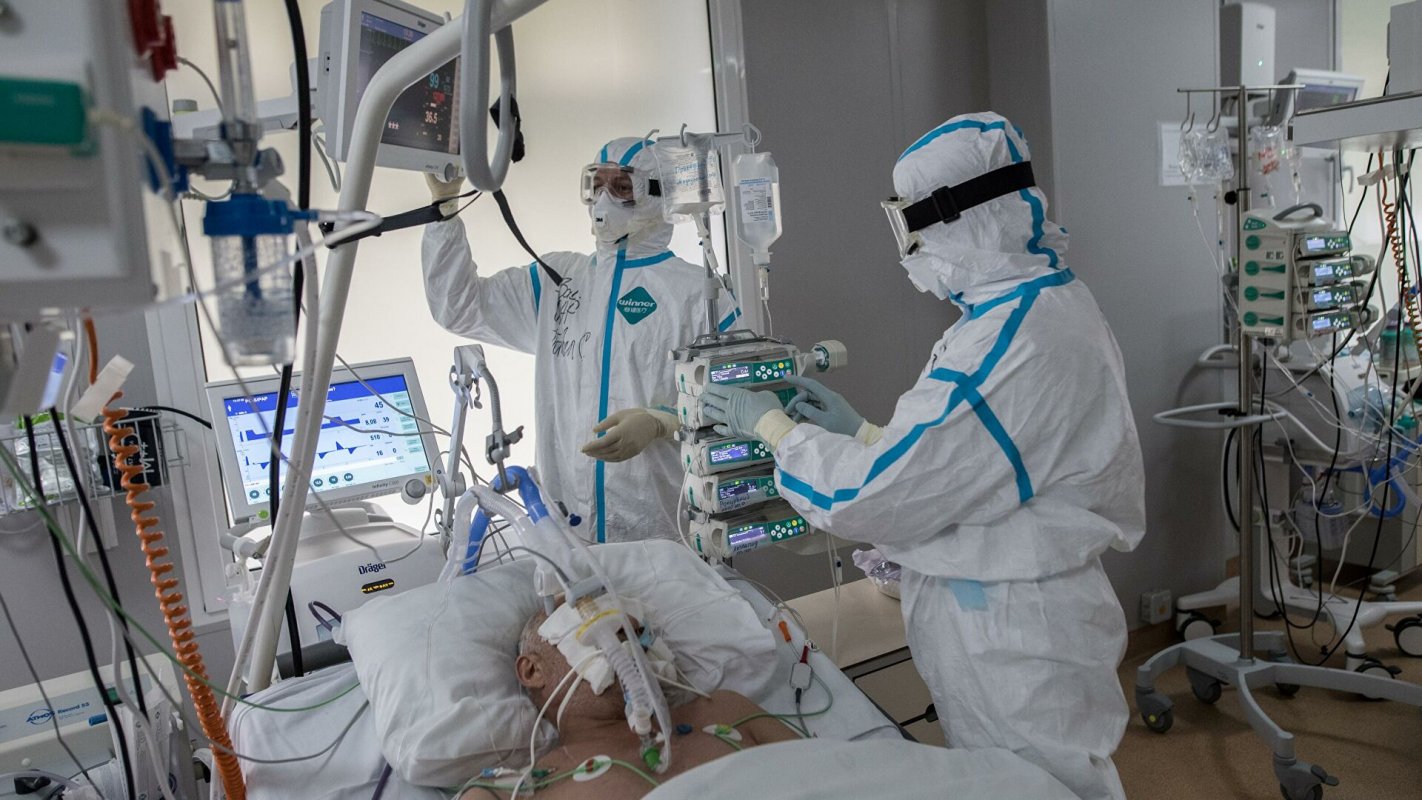
Своеобразная история этой новой болезни
У некоторых пациентов клиническая история этого заболевания имеет определенные особенности.
- Предполагается, что у пациента, прежде всего, будет лихорадка, которая плохо поддается лечению жаропонижающими средствами, и состояние недомогания. Часто сопровождается сухим кашлем.
- Через 5-7 дней пожилые пациенты с уже нарушенной функцией легких начинают испытывать одышку и учащение дыхания. Однако у более слабых пациентов одышка может появиться уже при появлении симптомов. С другой стороны, у более молодых людей и у тех, у кого нет основных респираторных нарушений или других сопутствующих заболеваний, одышка может появиться позже.
- У пациентов с ухудшением вызванным воспалительным поражением легких, наблюдается снижение насыщения кислородом (<93%). Похоже, что это критическая фаза болезни, начиная с этого момента, возможно быстрое ухудшение дыхательной функции.
Сценарий поистине невероятен, потому что для пациентов с малосимптомными и слегка гипоксическими заболеваниями первым терапевтическим подходом является кислородная терапия. Хотя эта стратегия эффективна, у некоторых пациентов может наблюдаться обострение дыхательной недостаточности.
Следующим шагом, согласно логике, будет NIV. Эта терапия имеет быстрый успех за счет увеличения P / F. Однако у некоторых пациентов наблюдается внезапное и неожиданное ухудшение клинического состояния. Пациенты теряют сознание и требуют быстрой интубации и инвазивной механической вентиляции.
Симптомы воспаления легких
Основные признаки типичной пневмонии, вызванной бактериями, – резкое повышение температуры, продуктивный кашель с обильным выделением мокроты, в которой часто появляется примесь гноя. Боль в грудной клетке присутствует при вовлечении в процесс одной или нескольких долей легких, при очаговом поражении болевого синдрома нет или он возникает очень редко. При массивной площади поражения присоединяется одышка.
Атипичный вариант заболевания характеризуется постепенным началом, кашель может быть сухим, без отделения мокроты. Присутствуют симптомы со стороны других органов: головная боль, боли в мышцах, боль и першение в горле, общая слабость. Начало атипичной пневмонии может протекать без температуры (часто такие случаи отмечаются при воспалении легких, вызванном covid-19), однако она, как правило, поднимается при развитии заболевания.
Обращаться к врачу следует при первых признаках заболевания – повышении температуры, кашле, ухудшении общего состояния. При обращении за медицинской помощью на первой стадии развития воспаления и правильном подборе терапии течение болезни будет легче, а риск развития осложнений – ниже.
Лечением пневмонии, если оно проходит в стационаре, занимается врач-пульмонолог. В поликлинике больные, как правило, обращаются к терапевту, который при необходимости направляет их к узким специалистам.
Лечение пневмонии
Диагноз заболевания ставится на основе жалоб пациента, общего осмотра, аускультации легких, данных рентгеновских снимков, компьютерной или магнитно-резонансной томографии. Пациенту назначают общий анализ крови и мочи, бакпосев мокроты.
Пациентам с воспалением легких, особенно при среднетяжелом и тяжелом течении, положен постельный режим и диета с ограничением поваренной соли. В последующем, при облегчении симптомов заболевания, диета становится более щадящей, в меню рекомендуется включать молочнокислые продукты.
Основой лечения является терапия, направленная на уничтожение возбудителя. Если проводился бакпосев – анализ для выявления микроорганизма, вызвавшего пневмонию, и возбудитель установлен, назначаются средства, воздействующие именно на эту бактерию или вирус
При вирусных и смешанных формах заболевания рекомендовано введение специфического гамма-глобулина.
В лечении пневмонии используются антибактериальная терапия, жаропонижающие, обезболивающие средства, препараты, облегчающие отхождение мокроты, антигистаминные средства. В лихорадочном периоде больным с воспалением легких показаны постельный режим, легкоусвояемая пища с низким содержанием соли, достаточное питье. Пациенты до 3 лет, дети с поражением двух и более долей легких, сопутствующими заболеваниями госпитализируются в стационар.
Очень важно помнить – пневмония не может пройти сама. Болезнь нарушает функцию легких, что отражается на работе всех органов и систем организма
Пренебрежение лечением и даже отклонения от назначенной врачом схемы могут привести к серьезным осложнениям и летальному исходу.
Синдром острого респираторного дистресса (ОРДС)
Для постановки диагноза необходимы клинические и вентиляционные критерии. Этот синдром свидетельствует о серьезной вновь возникшей дыхательной недостаточности или об ухудшении уже выявленной респираторной картины. В зависимости от степени гипоксии различают разные формы ОРДС. Эталонным параметром является соотношение PaO2 / FiO2 или P / F:
- Легкая форма ОРДС: 200 мм рт. Ст. <PaO2 / FiO2 ≤ 300 мм рт. ст. У пациентов без искусственной вентиляции легких или у тех, у кого проводится неинвазивная вентиляция (НИВ) с использованием положительного давления в конце выдоха (ПДКВ) или постоянного положительного давления в дыхательных путях (СРАР) ≥ 5 см вод. ст.
- Умеренный ОРДС: 100 мм рт. ст. <PaO2 / FiO2 ≤ 200 мм рт. ст.
- Тяжелая форма ОРДС: PaO2 / FiO2 ≤ 100 мм рт. ст.
- Когда PaO2 недоступен, соотношение SpO2 / FiO2 ≤ 315 указывает на ОРДС.
Используемая визуализация грудной клетки включает рентгенографию грудной клетки, компьютерную томографию или ультразвуковое исследование легких, демонстрирующее двустороннее помутнение (инфильтраты легких> 50%). Хотя в некоторых случаях клинический сценарий и данные аппарата ИВЛ могут указывать на отек легких, первичное респираторное происхождение отека доказывается после исключения сердечной недостаточности или других причин, таких как перегрузка жидкостью. Для этого может быть полезна эхокардиография.
Острый респираторный дистресс-синдром
Виды пневмонии
Классификация заболевания проводится по разным критериям.
По этиологии:
- бактериальная;
- вирусная;
- микоплазменная;
- грибковая;
- смешанная;
- невыясненной этиологии.
По характеру течения выделяют острую пневмонию (до 3 недель) и затяжную (до 2 месяцев). Заболевание может иметь легкую, среднюю или тяжелую степень течения.
В зависимости от того, развилась ли болезнь самостоятельно, или на фоне другой патологии, ее делят на первичную и вторичную. Также выделяют аспирационные, посттравматические, постожоговые, постинфарктные воспаления легких.
Пневмония может быть односторонней и двухсторонней. По степени поражения ее разделяют на:
- очаговую – занимает небольшой очаг легкого;
- сегментарную – поражает один или несколько сегментов легких;
- долевую – захватывает одну долю легкого;
- сливную – несколько очагов сливаются в один крупный;
- тотальную – полностью поражены одно или два легких.
Пневмонии делят на внебольничные, внутрибольничные (госпитальные) и атипичные.
Внебольничные (амбулаторные, или домашние) – возникают вне лечебного учреждения. Они могут вызываться инфекционными возбудителями на фоне нормального или сниженного иммунитета либо развиваться вследствие аспирации дыхательных путей.
Госпитальные пневмонии делятся на ранние, которые развиваются в срок до 5 суток пребывания больного в стационаре, и поздние, развивающиеся не ранее шестых суток госпитализации. Они, как правило, имеют тяжелое течение и устойчивы к антибиотикотерапии. Подразделяются на аспирационные, вентиляционные (после длительного нахождения на ИВЛ), цитостатические (вследствие приема препаратов химиотерапии) и воспаления легочной ткани, развивающиеся после пересадки органов.
Атипичные пневмонии вызываются нетипичными возбудителями (простейшие, вирусы) и имеют отличную от традиционного воспаления легких клиническую картину.
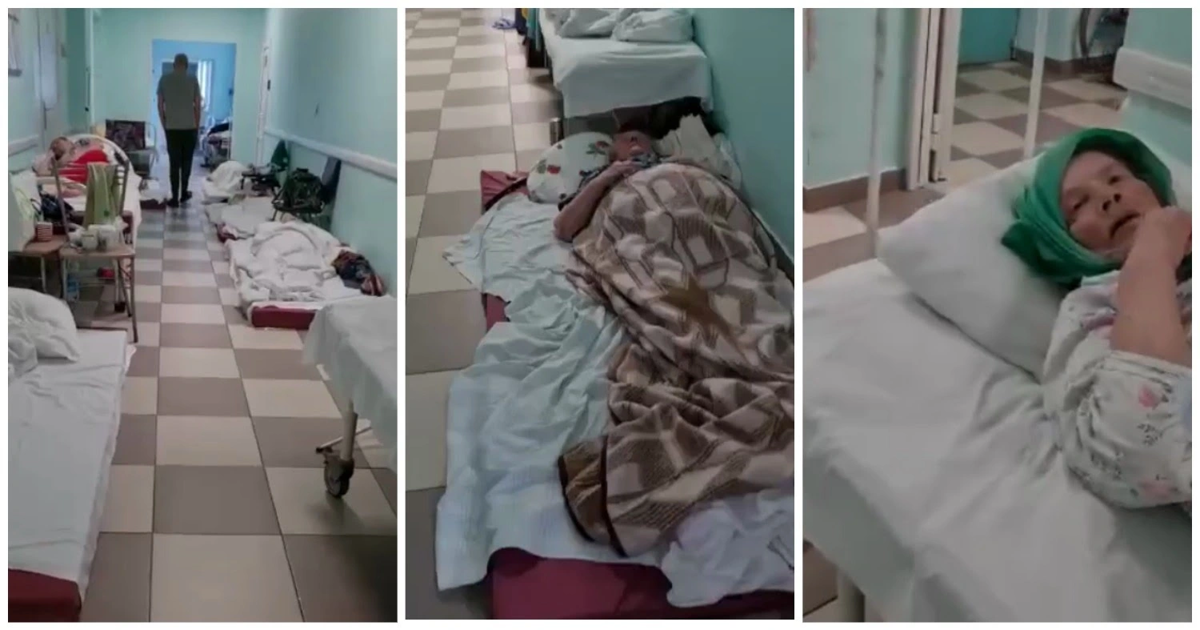
В больнице № 2 спасли пациентку с расслоением аорты и коронавирусной инфекцией
Операция уникальна не только для города и для России, но и для мира
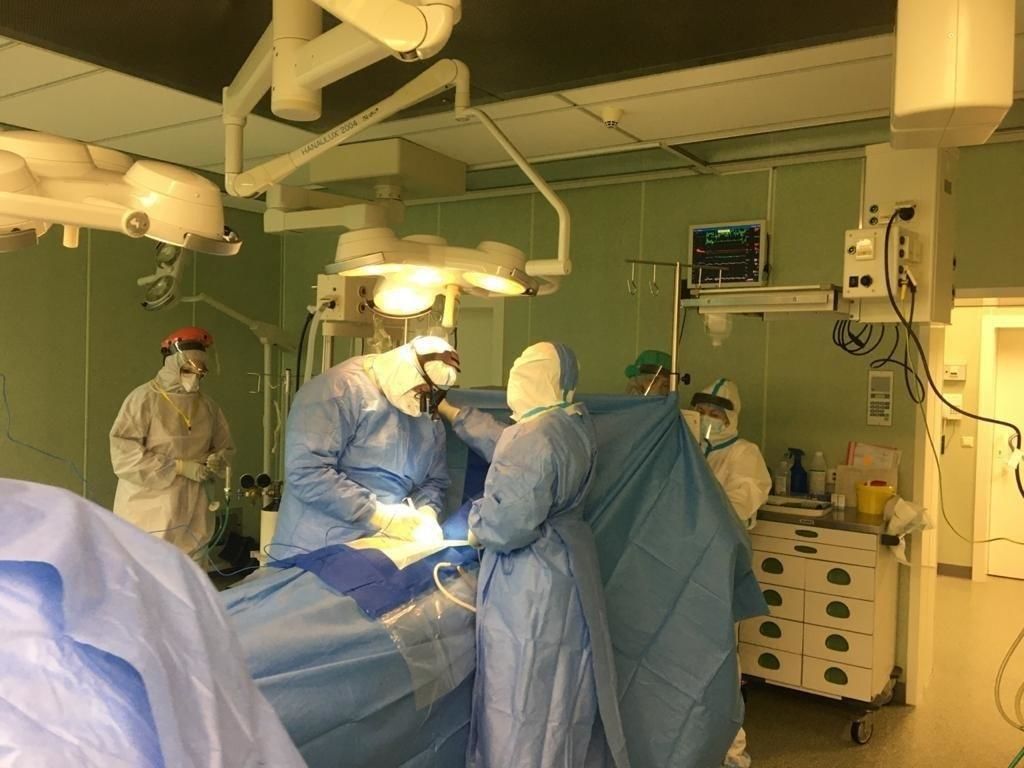 Фото: «Петербургский дневник»/Александр Глуз
Фото: «Петербургский дневник»/Александр Глуз
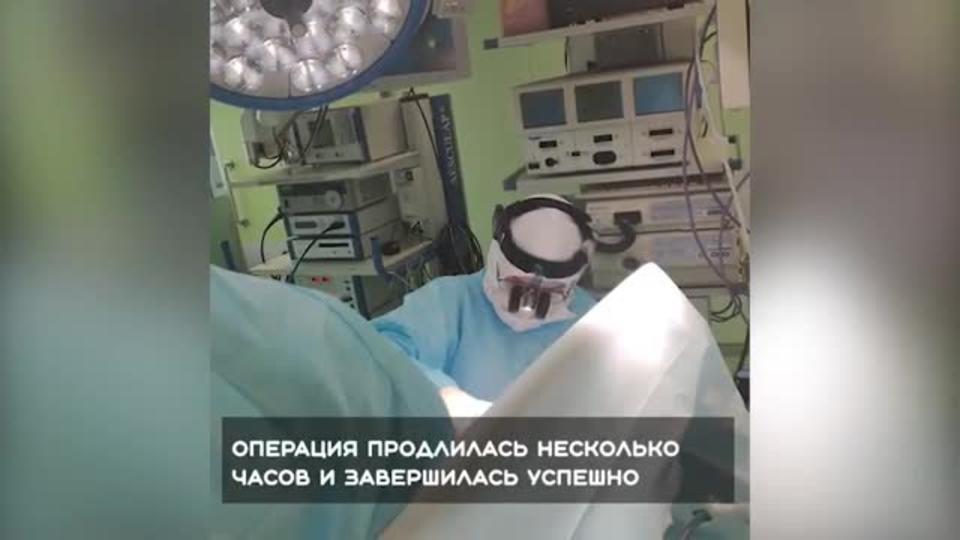
Впервые врачам пришлось спасать женщину с расслоением аорты и тяжелой двухсторонней полисегментарной пневмонией на фоне COVID-19.
На открытом сердце
В конце мая в больницу в Учебном переулке, которая стала первым городским стационаром-тысячником, с 27 марта работающим на прием коронавирусных пациентов, поступила 68-летняя женщина. У нее была тяжелейшая патология: расслоение дуги аорты, что и в мирных условиях является стопроцентным показанием к операции. Летальность кардиологического заболевания достигает 75 процентов. К ней добавилась коронавирусная пневмония с тяжелым 60-процентным поражением легких, сатурация (содержание кислорода в крови) опускалась до критического уровня. Врачи оперировали женщину 3 часа в тройных перчатках, очках и противочумных костюмах.
Женщина поступила с двухсторонней пневмонией, жаловалась на кашель, боль в груди и температуру. Накануне она сходила в магазин и принесла две тяжелые сумки. По словам врачей, эта острая патология, как правило, связана как раз с большой физической нагрузкой. Вероятно, критичность ситуации обусловила и тяжелая пневмония.
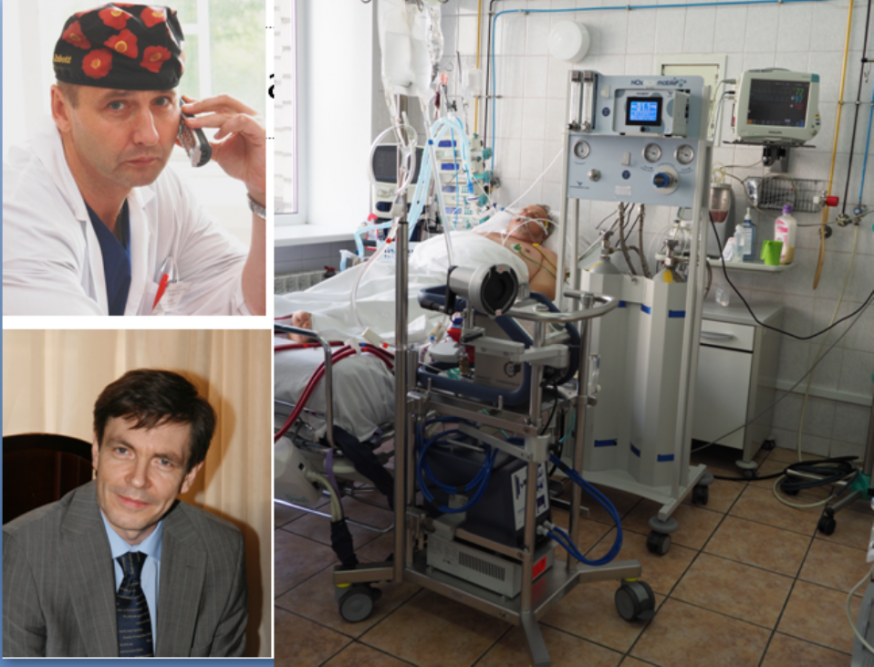
«Пациентка была оценена врачебным консилиумом, было принято решение сначала лечить от коронавирусной инфекции. Через 5 дней пациентке сделали повторное КТ и увидели, что аорта продолжает расслаиваться. Это абсолютное показание к хирургическому вмешательству, – рассказывает оперирующий хирург, руководитель городского кардиологического центра на базе 2-й больницы Андрей Шляховой. – Протезирование аорты – операция и в обычных условиях довольно тяжелая, а в условиях COVID-19, когда вся бригада работает в защитных костюмах, в двух перчатках, что сковывает чувствительность рук и пальцев, а очки запотевают – довольно тяжелая процедура».
«Сейчас начинаем иметь опыт по лечению больных с коронавирусной инфекцией. Анестезиологическое реанимационное обеспечение этих пациентов сопряжено с дополнительными трудностями, которые нам еще предстоит оценить и понять, – продолжает рассказ анестезиолог-реаниматолог Андрей Бояркин. – Но пока видно, что это пациенты, которые требуют особо тщательного подбора анестезиологического и реанимационного обеспечения, подбора таких параметров ИВЛ, которые бы обеспечивали хорошую оксигенацию всех органов. Это сложно выполнить в условиях пневмонии. Плюс к этому работа в СИЗах усложняет и наблюдение, и визуализацию. Надеюсь, что мы, получив опыт, сможем им поделиться».
На поправку
На работу операционной бригады накладывала огромные трудности работа с открытыми дыхательными путями пациента, зараженного COVID-19. Кроме того, сама пациентка тоже понимала риски, очень тяжело шла на операцию. Но вариантов не было – в противном случае она бы точно погибла. Но все прошло успешно. Женщину затем еще 4 дня в реанимации лечили от дыхательной недостаточности, а еще через 10 дней выписали домой.
«Наша больница – многопрофильная, сюда попадают с самыми разными заболеваниями, поэтому в нормальных условиях проведение высокотехнологичных операций – это норма. Но в новых условиях выполнение таких операций – это совершенно иное. Уникальная операция не только для города, но и для мира. Потому что сейчас, когда смотрим на легкие, они сокращаются совсем по-другому – они поражены, воспалены. Но нам надо произвести основное дело и помочь, чтобы пациент смог восстановить свой дыхательный ресурс. Но результат стоил того», – рассказал главный врач больницы Владимир Волчков.
На заметку
Больница № 2 – стационар на 1205 коек, из которых 960 стали сейчас инфекционными. В нормальных обычных условиях больница работает более чем по 30 направлениям, но в условиях пандемии необходимо было все перепрофилировать под особо опасную инфекцию. Случались дни, когда в больнице одномоментно находились по 900 больных с коронавирусной инфекцией, в сутки поступало до 200 человек.
Сепсис
Согласно Международным консенсусным определениям сепсиса и септического шока (Сепсис-3), сепсис представляет собой опасную для жизни дисфункцию органа, вызванную нерегулируемой реакцией пациента на подозреваемую или доказанную инфекцию с дисфункцией органа.
Клиническая картина пациентов с COVID-19 и сепсисом особенно серьезна и характеризуется широким спектром признаков и симптомов поражения нескольких органов. Эти признаки и симптомы включают респираторные проявления, такие как тяжелая одышка и гипоксемия, почечная недостаточность со сниженным диурезом, тахикардия, измененное психическое состояние и функциональные изменения органов, выраженные в лабораторных данных гипербилирубинемии, ацидоза, повышенного содержания лактата, коагулопатии и тромбоцитопении.
Эталоном для оценки полиорганного повреждения и связанной с ним прогностической значимости является шкала оценки последовательной органной недостаточности (SOFA), которая прогнозирует смертность в ОИТ на основе результатов лабораторных исследований и клинических данных. Педиатрическая версия оценки также прошла проверку.
Сепсис
Чем отличается коронавирусная пневмония от обычной?
Прежде, чем начать разбираться в этом, важно отметить, что до недавнего времени миру были известны только те РНК-содержащие вирусы, которые не вызывают поражений нижних дыхательных путей, хотя они и входят в структуру острых респираторных заболеваний.
SARS-CoV-2 – новый штамм вируса, который начал распространяться с декабря 2019 года. Он является неизвестным для врачей и других специалистов в области медицины, что объясняет почему SARS-CoV-2 на сегодняшний день недостаточно изучен. Тем не менее, выделить ряд принципиальных отличий поражения лёгочной ткани из-за коронавируса от той пневмонии, что сейчас принято называть «обычной», всё же можно.
Пневмония – это острое воспаление респираторных отделов лёгких, которое имеет бактериальный характер. В процесс вовлекаются преимущественно пузырьковидные образования, оплетённые сетью капилляров – альвеолы. Возникать такое заболевание по причине пневмококковой инфекции может:
- в условиях больницы или госпиталя и, как правило, у людей в пожилом возрасте с ослабленной системой защиты от инфекции, тогда оно будет иметь название больничная или госпитальная;
- вне больницы (внебольничная или домашняя).
Обычно всплеск заболевания отмечается в холодное время года и связан он, как правило, с переохлаждением организма. Диагностировать воспаление лёгких можно при помощи рентгеновского снимка, анализов крови и посева выделяемой мокроты. Локализацию заболевание имеет одностороннюю и лечат его антибиотиками.
Какая же разница между рассматриваемыми нами формами заболевания и всегда ли она есть? Пневмония, вызванная коронавирусом, классифицируется, как внебольничная, но нетипичная. Всё потому, что причиной болезни становится не бактерия Streptococcus pneumoniae, а вирус SARS-CoV-2 и уже после присоединившийся к нему нетипичный бактериальный агент. Конечно, вирусная пневмония встречалась и ранее, например, при гриппе. Такой диагноз ставили 1 из 15 человек с воспалением лёгких. Часто это заболевание встречалось у детей и пожилых людей. В свою очередь из-за коронавируса воспаление лёгких диагностируется, как мы и говорили у каждого 5 заражённого или если в перерасчёте на пациентов, попавших в стационар, – у 95% из 100%. Более того, нет зависимости от возраста и тем более сезона, а течение патологического процесса приводит в большинстве случаев не к одностороннему, а к двустороннему поражению лёгких. А покажет ли его рентген или флюорография? Они не эффективны на ранних стадиях. Достоверно пневмонию при коронавирусе можно диагностировать только при проведении компьютерной томографии, которая имеет в данном случае максимальную эффективность.
Ознакомившись с изложенным выше, можно ответить и на вопрос о том, может ли быть пневмония без коронавируса, а коронавирус проходить без пневмонии. Конечно, да. Но в последнем случае такое возможно гораздо реже. Причём степень тяжести заболевания не всегда является в этом плане критерием.
На тяжесть течения заболевания оказывают влияние следующие факторы риска: ожирение, сахарный диабет, хронические заболевания лёгких или курение.
Внелегочные проявления и системные осложнения
Поражение других органов – важный аспект болезни. Например, понимание патофизиологии и механизмов поражения почек и ОПН появляется в контексте критических форм COVID-19, хотя необходимы дальнейшие исследования для выявления пациентов с риском ОПН и выработки стратегий лечения.
Клинические проявления варьируются от легкой протеинурии (> 40% пациентов имеют аномальную протеинурию при поступлении в больницу) до острого прогрессирующего повреждения почек (AKI), которое представляет собой маркер MOD и тяжести заболевания и часто требует заместительной почечной терапии (ЗПТ). До 20% пациентов ОИТ с COVID-19 нуждаются в ЗПТ.
Восстановление после пневмонии
Для скорейшего восстановления после воспаления легких необходимо уже в стадии разрешения болезни начинать реабилитационные мероприятия. Это массаж, физиотерапия, лечебная физкультура.
Последствия пневмонии – слабость, остаточный кашель, одышка, субфебрильная температура – могут сохраняться до 3 месяцев после выписки больного из стационара или получения справки о выздоровлении
В это время важно заниматься лечебной, физкультурой, дыхательной гимнастикой, больше времени проводить на свежем воздухе, можно посещать бассейн. В меню должно быть достаточно белковой пищи, овощей, фруктов
Хороший эффект оказывает санаторно-курортное лечение.
Почему развивается пневмония?
Легочное воспаление может быть вызвано многими инфекционными агентами: бактериями, грибами, вирусами. Зачастую пневмония провоцируется:
- бактериями Streptococcus и Mycoplasma pneumoniae, Haemophilus influenzae, Staphylococcus aureus, Enterobacteriaceae;
- вирусами гриппа, кори, респираторно-синцитиальными вирусами;
- и намного реже — плесневыми, дрожжеподобными грибками, пневмоциститами.
Но одной только инфекции для развития пневмонии недостаточно. Спровоцировать заболевание может совокупность факторов, таких как:
- ослабление иммунитета (временное или постоянное при ВИЧ и других тяжелых хронических заболеваниях);
- курение (от пагубной привычки страдают не только курильщики, но и окружающие, особенно дети);
- стрессы и переохлаждение;
- травмы легких;
- острые респираторные заболевания, оставленные без лечения (например, перенесенный на ногах бронхит часто переходит в воспаление легких).
- наличие хронических заболеваний дыхательных путей, сахарного диабета или сердечной недостаточности.
Изменения в легких у больных коронавирусом
Помимо опухолей, в легких обоих больных наблюдались отек и белковые экссудаты в виде больших белковых глобул. Авторы также сообщили о заложенности сосудов в сочетании с воспалительными кластерами фибриноидного материала и многоядерных гигантских клеток и гиперплазии пневмоцитов.
Недавно ученые также выполнили посмертную трансторакальную биопсию легкого у пациента, умершего от COVID-19. Иммуноокрашивание показало диффузное альвеолярное повреждение и важную альвеолярную экспрессию вирусных антигенов. При вскрытии случаев COVID-19 исследователи фиксировали подробную картину гистологических структур в легких и внелегочных тканях. Она характеризовалась капиллярным застоем, некрозом пневмоцитов, гиалиновой мембраной, интерстициальным отеком, гиперплазией пневмоцитов и реактивной атипией. Внутрисосудистая коагулопатия выражалась сгустками тромбоцитов и фибрина в мелких артериальных сосудах.
Изменения в легких у больных коронавирусом
Более того, в легких они обнаружили инфильтраты в виде макрофагов в просветах альвеол и лимфоцитов в интерстиции. Таким образом, как и в случае с SARS и MERS, тяжелое повреждение легких COVID-19 проявлялось в виде диффузного альвеолярного заболевания (DAD) с серьезной закупоркой капилляров. Опять же, многие результаты свидетельствуют о дисфункции сосудов в легких и других тканях.
Заразность болезни
Теоретически можно говорить о том, что воспаление легких – заразное заболевание, так как оно вызывается бактериями и вирусами. Однако практически невозможно заболеть им просто находясь рядом с человеком, которому уже поставлен этот диагноз.
Во-первых, заболевание вызывается микроорганизмами, постоянно находящимися во внешней среде, и с которыми люди так или иначе контактируют в повседневной жизни. Для того чтобы при этом человек заболел, должны присутствовать и другие факторы – ослабленный иммунитет, нахождение в закрытых непроветриваемых помещениях, вредные привычки, плохое питание.
Во-вторых, микробы, вызвавшие воспаление легких у одного человека, не обязательно спровоцируют его же у другого. При контакте с больным можно заболеть другим респираторным заболеванием, например бронхитом или ОРВИ.
В-третьих, заразность микробов наиболее высока, когда они находятся в верхних дыхательных путях и выделяются при незначительном кашле, чихании. Воспалительный процесс в легких развивается при преодолении возбудителями первичной защиты и наличии сопутствующих факторов, вирулентность бактерий и вирусов при этом снижается.
Таким образом, больные с воспалением легких не представляют большей опасности для окружающих, чем пациенты с обычным респираторным заболеванием. Их не помещают в инфекционные стационары или отдельные боксы, за некоторыми исключениями, например, в случае с ковидной пневмонией. Однако во всех ситуациях не стоит пренебрегать соблюдением разумных мер безопасности и ограничением контактов здоровых людей с больным.
История и физика
Клинический спектр COVID-19 варьируется от бессимптомных или малосимптомных форм до клинических состояний, характеризующихся дыхательной недостаточностью, требующей искусственной вентиляции легких и поддержки в отделении интенсивной терапии, до полиорганных и системных проявлений в виде сепсиса, септического шока и синдромов полиорганной дисфункции (MODS).
В одном из первых сообщений о заболевании ученый Huang показал, что пациенты страдали лихорадкой, недомоганием, сухим кашлем и одышкой. Компьютерная томография (КТ) грудной клетки показала пневмонию с отклонениями от нормы во всех случаях. Около трети из них (13, 32%) требовали помощи в отделении интенсивной терапии. В итоге было зафиксировано 6 (15%) смертельных случаев.
Тематические исследования ещё одного ученого Li, опубликованные в Медицинском журнале Новой Англии (NEJM) в январе 2020 г., охватили первые 425 случаев, зарегистрированных в Ухане. Данные показывают, что средний возраст пациентов составлял 59 лет с диапазоном от 15 до 89 лет. Таким образом, они не сообщали о клинических случаях у детей младше 15 лет. Существенных гендерных различий не было – 56% составили мужчины. В последующих отчетах отмечается меньшая распространенность женского пола.
Клинические и эпидемиологические данные Китайского центра контроля заболеваний и данные о 72 314 историях болезни (подтвержденных, предполагаемых, диагностированных и бессимптомных случаев) были опубликованы в Журнале Американской медицинской ассоциации (JAMA), что стало первой важной иллюстрацией эпидемиологической кривой Китая. Во время вспышки было 62% подтвержденных случаев, в том числе 1% случаев, которые были бессимптомными, но были лабораторно-положительными (тест на вирусную нуклеиновую кислоту). . Кроме того, общая летальность (по подтвержденным случаям) составила 2,3%
Следует отметить, что погибли в основном пациенты пожилого возраста, особенно в возрасте ≥ 80 лет (около 15%) и от 70 до 79 лет (8,0%). Приблизительно половина (49,0%) погибших пациентов страдали от ранее существовавших сопутствующих заболеваний, таких как сердечно-сосудистые заболевания, диабет, хронические респираторные заболевания и онкологические заболевания. 1% пациентов были в возрасте 9 лет и младше, но смертельных случаев в этой группе не было
Кроме того, общая летальность (по подтвержденным случаям) составила 2,3%. Следует отметить, что погибли в основном пациенты пожилого возраста, особенно в возрасте ≥ 80 лет (около 15%) и от 70 до 79 лет (8,0%). Приблизительно половина (49,0%) погибших пациентов страдали от ранее существовавших сопутствующих заболеваний, таких как сердечно-сосудистые заболевания, диабет, хронические респираторные заболевания и онкологические заболевания. 1% пациентов были в возрасте 9 лет и младше, но смертельных случаев в этой группе не было.
Авторы отчета китайского CDC разделили клинические проявления заболевания по степени тяжести:
- Легкое заболевание: не пневмония и легкая пневмония – 81% случаев.
- Тяжелое заболевание: одышка, частота дыхания ≥ 30 / мин, сатурация крови кислородом (SpO2) ≤ 93%, соотношение PaO2 / FiO2 или P / F <300 и / или инфильтраты легких> 50% в течение 24-48 часов – 14% случаев.
- Критическое заболевание: дыхательная недостаточность, септический шок и / или полиорганная дисфункция (MOD) или недостаточность (MOF) – 5% случаев.
Согласно последующим отчетам, у 70% пациентов заболевание протекает бессимптомно или с очень легкими симптомами, в то время как у оставшихся 30% наблюдается респираторный синдром с высокой температурой, кашлем до достижения тяжелой дыхательной недостаточности.
Таким образом, данные, полученные из отчетов и директив органов здравоохранения, позволяют разделить клинические проявления болезни в зависимости от степени тяжести клинических картин. COVID-19 может проявляться в легкой, средней или тяжелой форме. Среди тяжелых клинических проявлений – тяжелая пневмония, ОРДС, а также внелегочные проявления и системные осложнения, такие как сепсис и септический шок.
Клиническое течение болезни, по-видимому, предсказывает благоприятную тенденцию у большинства пациентов. В некотором количестве случаев, процентную составляющую которых еще предстоит определить, примерно через неделю происходит внезапное ухудшение клинических состояний с быстро ухудшающейся дыхательной недостаточностью и MOD / MOF. В качестве ориентира можно использовать критерии степени тяжести дыхательной недостаточности и диагностические критерии сепсиса и септического шока.