Самопомощь
Хорошее питание, занятия физкультурой и минимизация стрессов — вот что поможет вам укрепить здоровье и справится с любым видом рака.
Питание особенно важно для людей, проходящих лечение рака. Однако хорошо питаться может быть не всегда легко, особенно, если лечение включает в себя лучевую или химиотерапию
Вы можете чувствовать тошноту или потерю аппетита, а пища может казаться безвкусной или даже неприятной. Вам может показаться, что еда для вас сейчас совершенно неважна.
Даже при самом неважном самочувствии, хорошее питание во время лечения рака поможет вам сохранять сопротивляемость организма и справиться с побочными эффектами лечения, а также инфекциями, поможет оставаться вам более активным. При плохом самочувствии помогает следующая стратегия правильного питания:
При плохом самочувствии помогает следующая стратегия правильного питания:
- Употребляйте пищу, богатую белками. Богатая белками пища является строительным материалом для образования новых тканей и для восстановления поврежденных. Остановите свой выбор на яйцах, йогурте, твороге, арахисовом масле, домашней птице и рыбе. Бобовые и горох — это тоже хорошие источники белка, особенно если их употреблять вместе с рисом, зерновыми или хлебом.
- Принимайте пищу в приятной атмосфере. Если это возможно, украшайте стол цветами или красиво его сервируйте.
- Повышайте калорийность пищи. Например, хлеб мажьте маслом, вареньем или медом. Добавляйте в еду измельченные орехи.
- Ешьте меньше, но чаще. Если вам неприятно думать о большом количестве еды, попытайтесь принимать еду маленькими порциями, но чаще. Держите под рукой фрукты и овощи для легкого перекуса.
- Оставайтесь физически активными, даже когда вы плохо себя чувствуете. Небольшая прогулка или подъем по лестнице помогут поддержать ваши мышцы в тонусе.
Упражнения, снимающие мышечное напряжение, помогут вам справиться со стрессом. Один простой, но мощный прием — это закрыть глаза и сконцентрироваться на своем дыхании
Обратите внимание на каждый вдох и выдох. Ваше дыхание постепенно станет медленнее и глубже, вызывая расслабление во всем теле
Другой прием — это лечь на спину, закрыть глаза и «лучом сознания» «просканировать» свое тело на предмет наличия точек напряжения.
Необходимо отметить, что регулярно повторяющиеся действия, например, при плавании, может вызвать состояние, похожее на медитацию. Это верно и для йоги и простых упражнений на растяжку.
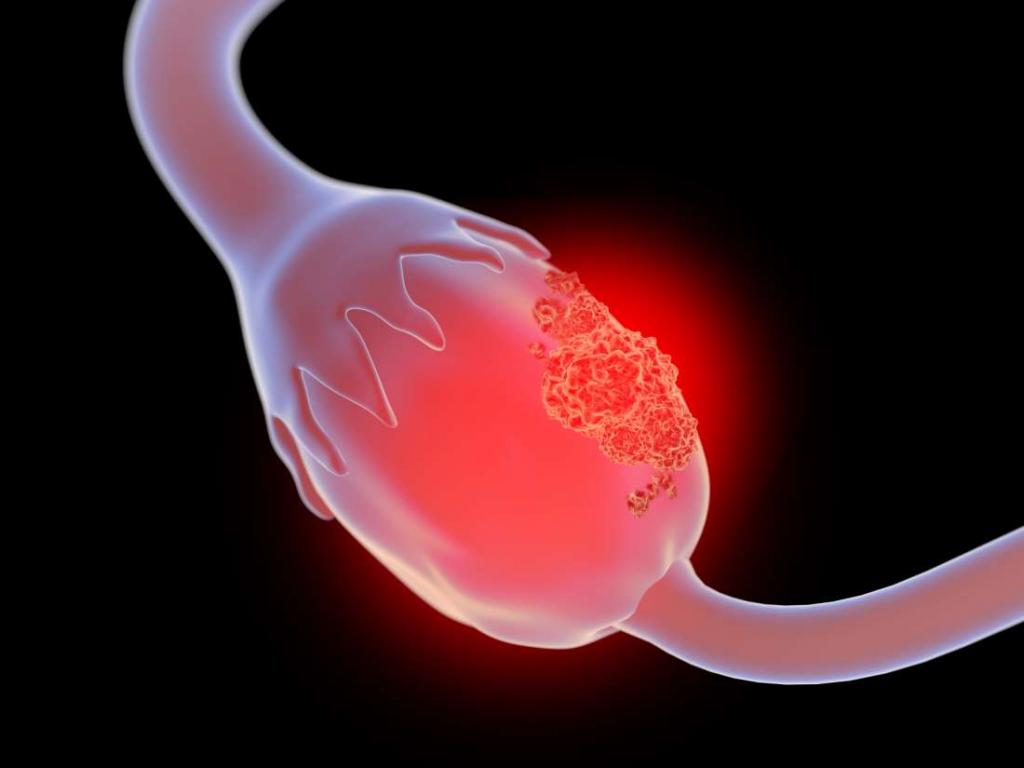
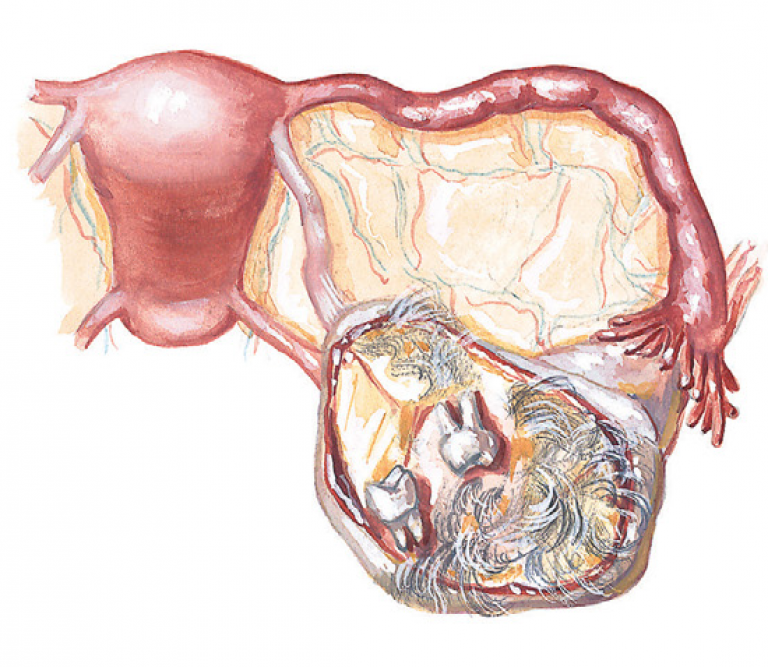
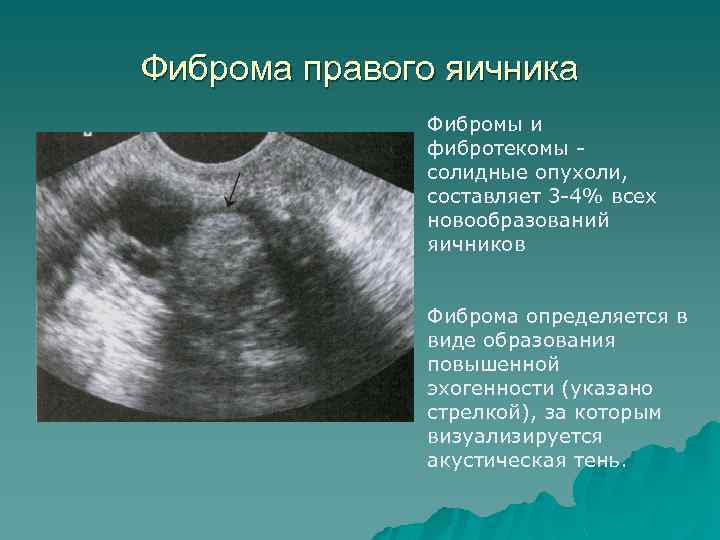
Злокачественная опухоль на яичнике
Существуют различные типы рака яичников, то есть злокачественных опухолей:
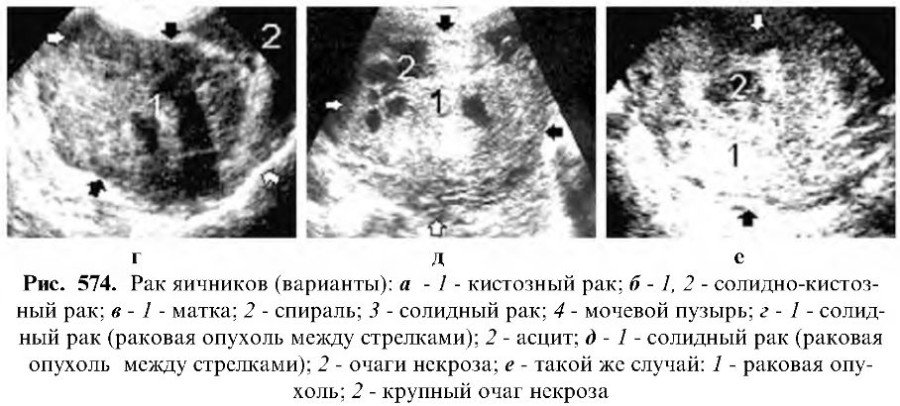
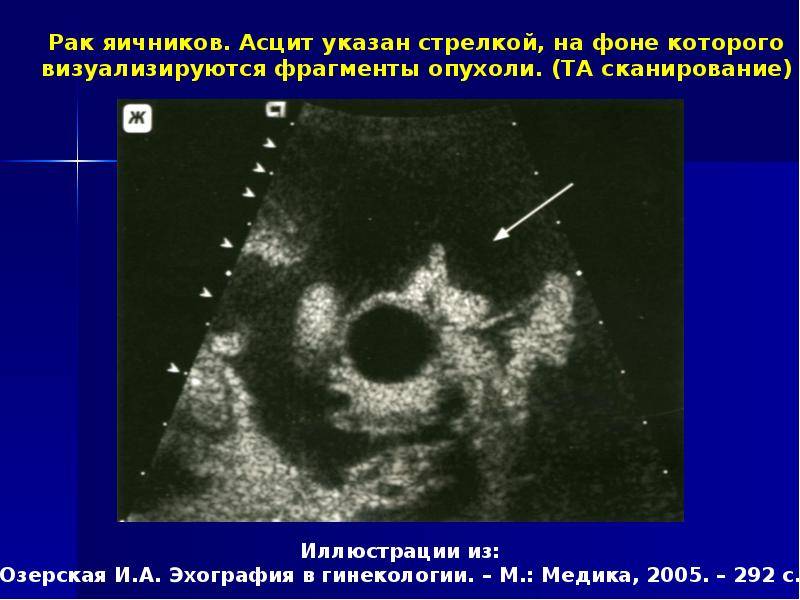
- Опухоли серозные – цистаденокарцинома серозная, наиболее распространенная среди всех первичных опухолей яичников. В большинстве случаев затрагивает сразу оба яичника. Кисты на яичниках имеют выросты, похожие на бородавку, развиваются не только на внутренней, но и на внешней поверхности органа. В значительной степени проникают в соседние ткани, что вызывает необходимость иммобилизацию опухоли. Во всех случаях патологию сопровождает асцит.
- Опухоли эндометриоидные, при таком типе рака яичников, часто возникает боль, что крайне необычно для развития рака и очень информативно в дальнейшей диагностике. Более того, могут возникнуть аномальные кровотечения из половых путей у женщин в постменопаузе, что может быть дополнительным признаком заболевания. Чаще всего, эндометриоидная киста наполнена темной жидкостью (кровью), поэтому ее обычно называют «шоколадной кистой».
- Опухоли оболочек – цистаденокарцинома белочной оболочки – встречается реже, чем серозная.
- Опухоли светлоклеточные, в отличие от ранее перечисленных, встречаются очень редко, изучены недостаточно. В большинстве своем являются двусторонними. Как правило, наблюдается увеличенный размер яичника (один орган обычно больше другого). Светлоклеточная карцинома характеризуются высокой степенью малигнизации и имеет худший прогноз.
- Опухоли недифференцированные.
- Опухоли неклассифицированные.
- Опухоли смешанные.
Что является причиной рака яичников?
До настоящего время не известна точная причина возникновения рака яичников. Однако существуют некоторые факторы риска, которые могут способствовать развитию этой опухоли. Фактор риска — это то, что увеличивает вероятность возникновения заболевания. При различных опухолях существуют свои факторы риска. Некоторые факторы риска, такие как, например, курение, можно изменить, другие (возраст, расу) — изменить нельзя.
Появление большинства злокачественных опухолей яичников нельзя объяснить известными факторами риска
Важно помнить, что факторы риска повышают вероятность развития заболевания, но не обязательно
НЕКОТОРЫЕ ФАКТОРЫ РИСКА ПРИ НАИБОЛЕЕ ЧАСТЫХ ВИДАХ РАКА ЯИЧНИКОВ:
Возраст. Большинство опухолей яичников возникает после менопаузы (прекращение менструации) в возрасте 65 и более лет.
Менструальные периоды. Существует взаимосвязь между количеством менструальных периодов в течение всей жизни женщины и риском возникновения рака яичников. Среди женщин, у которых менструации наступили рано (до 12 лет) и прекратились после 50 лет, риск рака яичников низкий. Это также относится к женщинам, у которых не было детей или они появились после 30 лет.
Препараты, способствующие зачатию. Длительное применение препаратов, способствующих зачатию (особенно, если беременность так и не наступила), может увеличить риск возникновения опухолей яичников низкой степени злокачественности Однако бесплодие также повышает риск рака яичников, даже без приема препаратов, способствующих зачатию.
Семейный анамнез. Риск развития рака яичников выше среди женщин, у которых близкие родственники (мать, сестра, дочь) перенесли такое заболевание. Это относится к родственникам, как со стороны матери, так и отца. Риск повышается, если опухоль яичников выявлена была у родственников в молодом возрасте. Один из 10 случаев рака яичников связан с генетическими изменениями.
Рак молочной железы. У женщин, перенесших рак молочной железы, риск возникновения рака яичников повышен.
Тальк. Имеется незначительно повышенный риск рака яичников у женщин, применявших тальк на область промежности. Это можно объяснить наличием асбеста в порошке.
Заместительная терапия эстрогеном. Длительное (10 и более лет) использование заместительной терапии эстрогеном после наступления менопаузы несколько повышает риск рака яичников. У женщин, принимавших заместительную терапию менее 10 лет или прекративших такое лечение более 15 лет тому назад, имеют низкий риск развития рака яичников. Комбинированная гормональная заместительная терапия прогестероном и эстрогеном мало влияет на риск рака яичников или не влияет вообще. Такое лечение больше не используется, за исключением тех случаев, когда женщина перенесла удаление матки.
Рак яичников: причины возникновения
К сожалению, причины возникновения рака яичников до сих пор неизвестны, как и этиология других видов злокачественных новообразований. Врачи не знают, что именно приводит к перерождению здоровых тканей в раковые.
Поэтому в медицинской среде принято говорить не о конкретных причинах рака яичников, а о различных факторах, повышающих риск появления опухоли. К ним относятся:
- Возрастные изменения в тканях женских половых желез. В 80% случаев рак возникает у женщин, прошедших менопаузу. Средний возраст заболевших составляет 50-60 лет.
- Раннее половое созревание и увеличенная продолжительность детородного периода. Вероятность развития опухоли яичников выше, если первые месячные у женщины появились ранее 12 лет, а климакс наступил позднее 52 лет.
- Предшествующее лечение бесплодия или прохождение курса заместительной гормональной терапии (ЗГТ). Длительное употребление лекарственных препаратов этих фармацевтических групп способно повышать вероятность генных мутаций. В то же время установлено, что через пять лет после прекращения приема гормональных лекарств уровень риска снижается до среднестатистического. Кроме того, специалисты предполагают, что бесплодие само по себе также может способствовать развитю рака яичников.
- Курение. У курящих женщин чаще диагностируется рак яичников: причиной образования опухоли в данном случае становится канцерогенное действие ряда химических веществ, входящих в состав табачного дыма.
- Эндометриоз. У женщин с аномальным разрастанием эндометрия (внутренней оболочки матки) риск заболеть выше. Это связано с тем, что клетки измененного эндометрия часто распространяются за пределы полости матки. В результате там образуются участки ткани, которые постоянно увеличиваются и кровоточат, создавая благоприятную среду для роста злокачественных опухолей яичников.
- Неблагоприятная наследственность и генетическая предрасположенность. В группу риска попадают женщины, имеющие 2-х и более близких родственников одной линии (со стороны отца или матери), болеющих или болевших раком яичников, толстого кишечника или молочной железы. Обычно им рекомендуется пройти генетическое исследование на наличие мутировавших генов BRCA1 и BRCA 2, обнаружение которых служит плохим прогностическим признаком.
- Поликистоз. Наличие в яичниках множественных кист создает благоприятные условия для появления новообразования.
- Ожирение. Избыточный вес – один из факторов, увеличивающих вероятность рака яичников.
- Отсутствие детей, беременностей, отказ от грудного вскармливания. Никогда не рожавшие и не кормившие детей грудью женщины попадают в группу риска, так как у них чаще происходят овуляции, т.е. разрывы созревших фолликулов из которых готовые к оплодотворению яйцеклетки выходят в брюшную полость. После каждого такого разрыва железа должна восстановиться, при этом в процессе «ремонта» есть большая вероятность роста аномальных клеток.
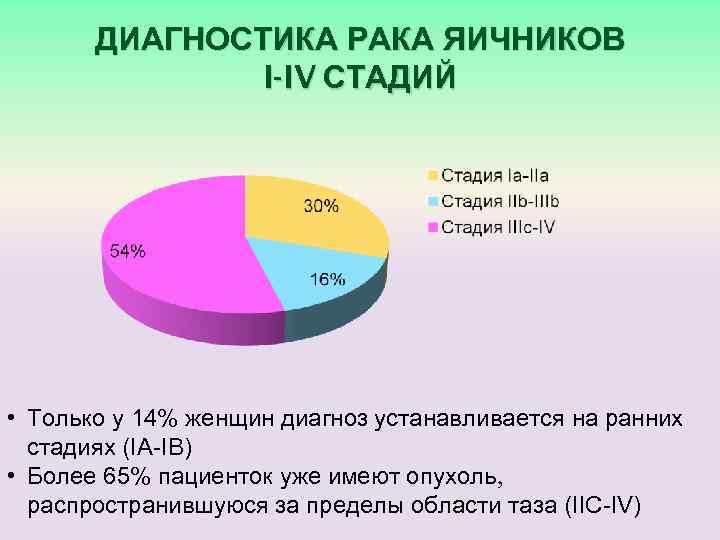
Диагностика рака яичников
Обнаружить рак яичников можно при гинекологическом обследовании. Тогда для дальнейшей диагностики будет взята специальная пункция на определение раковых клеток. Но данная процедура не рекомендована для женщин и основательное определение заболевания возможно только при оперативном вмешательстве, исследовании всех анализов и удаленных тканей. Достаточно действенными могут оказаться компьютерная томография и ультразвуковое обследование, которые применяются при начальных симптомах дискомфорта.
Больные женщины с этим диагнозом должны постоянно находиться под наблюдением врача-онколога и гинеколога.
После проведения соответствующего лечения постоянно необходимы будут следующие процедуры: сбор специальных анализов, УЗИ-обследования, развернутые анализы крови на содержание раковых клеток. Все это проводится раз в три месяца в первые два года после лечения, затем — раз в четыре месяца, раз в полгода по истечению пяти лет.
Общие признаки онкологии
Растущая опухоль не всегда дает о себе знать специфическими симптомами, особенно на ранней стадии. Однако продукты распада злокачественных клеток постепенно отравляют организм. Начинается процесс интоксикации, который проявляется симптомами:
- слабостью и утомляемостью;
- вечерним подъемом температуры до 37,1 — 38°С;
- депрессией.
Признаком некоторых форм рака считается потеря веса в среднем на 5-7 кг в месяц.
В начале болезни болевые ощущения чаще отсутствуют.
Признаки рака груди
Мнения врачей о возрасте, когда женщине следует регулярно делать самообследование молочных желез, расходятся. Одни считают, что девочек нужно приучать к этому с 16-17 лет, другие называют возраст, когда половое созревание завершается — с 20-25 лет. Но наибольший риск образования злокачественной опухоли возникает в период климакса.
Изменения, которые свидетельствуют о новообразовании:
Признаки На что обратить внимание Узел в ткани молочной железы уплотнение с неровными краями Выделения из сосков Неважно, какого цвета жидкость — прозрачная, желтоватая или кровянистая. При ее появлении надо срочно обращаться к врачу
Измененный внешний вид груди изменение цвета кожи над опухолью (от розового до багрового); на месте прорастания опухоли появляется впадина; изменение размера и формы пораженной молочной железы; образование бугристых участков со сморщенной кожей на поверхности груди; появление участков эрозии вокруг соска
Втягивание ареолы По мере развития заболевание ареола втягивается сильнее. Изменения лимфатических узлов Со стороны поражения лимфоузлы в подмышках и около ключиц увеличиваются и становятся болезненными. Другие изменения Отечность руки со стороны поражения.
Неспецифический симптом — боль между лопатками. Уплотнение не всегда бывает злокачественным, но это будет установлено уже в ходе обследования.
Любой из перечисленных признаков — повод для немедленного обращения к врачу.
Признаки рака шейки матки
Занимая третье место по частоте после рака молочной железы и эндометрия, онкология шейки матки чаще развивается у женщин от 40 до 50 лет. Отсутствие проявлений патологии в начальной стадии приводит к тому, что у 40% заболевших она диагностируется только на 3 и 4 стадии. Ранняя диагностика возможна только при постоянном скрининге
Признаки, на которые стоит обращать особое внимание:
- неприятные ощущения или боль во время полового акта;
- болезненность молочных желез по причине гормональных изменений;
- кровотечение или кровянистые выделения между менструациями;
- мажущие выделения после полового контакта;
- ощущение новообразования внизу живота;
-
часто возникающие тянущие болезненные ощущения в нижней части живота.
Боль может локализоваться в области поясницы, крестца, прямой кишки. Этот симптом возникает, когда патологический процесс уже затянулся. Неспецифический признак рака шейки матки — частые позывы к мочеиспусканию.
Симптомы онкологического заболевания эндометрия
Основными симптомами, позволяющим заподозрить рак эндометрия, являются ациклические кровотечения и боли в тазовой области. Маточные кровотечения наблюдаются у подавляющего большинства женщин. В репродуктивном возрасте они отличаются продолжительностью и обильностью. Еще один настораживающий симптом — это выделения:
- гнойные говорят большом размере опухоли начале ее распада;
- водянистые — специфический признак рака эндометрия;
-
обильные характерны для крупных новообразований.
Боли тянущего и схваткообразного характера говорят о врастании опухоли в мочевой пузырь, стенку кишечника или малого таза. Возникают проблемы с дефекацией и опорожнением мочевого пузыря.
Лечение рака яичников
Выбор метода лечения зависит в основном от вида опухоли и стадии заболевания. Кроме того, при разработке плана лечения учитываются общее состояние и желание иметь детей.
Основными методами лечения рака яичников являются: операция, химиотерапия и облучение. У ряда больных используют комбинированное лечение с включением 2 или всех 3 методов терапии.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
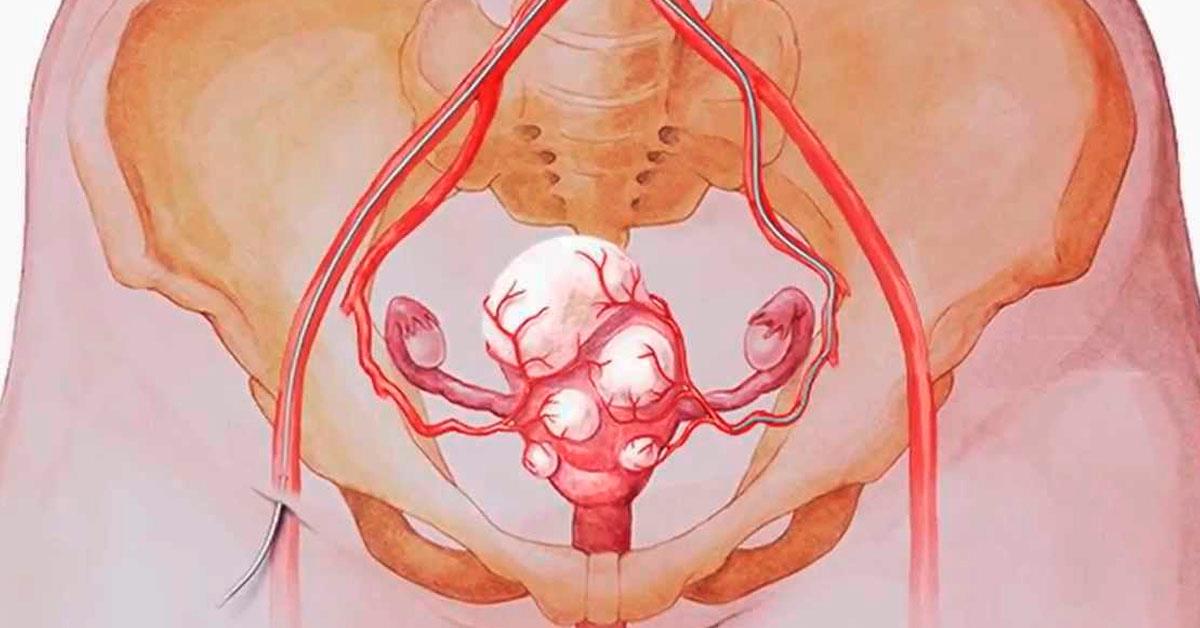
В зависимости от распространенности опухолевого процесса планируется объем операции. Это может быть удаление одного или двух яичников, матки, маточных труб.
В случае удаления обоих яичников или матки беременность становится невозможной.
Когда удаление всей опухоли невозможно, выполняется частичное удаление, что может значительно улучшить результаты последующего лечения.
ХИМИОТЕРАПИЯ
Для этих целей используются противоопухолевые препараты, назначаемые внутрь или внутривенно или вводятся непосредственно в брюшную полость. Химиотерапия особенно оправдана в тех случаях, когда опухоль вышла за пределы яичников. Лечение проводится циклами с перерывами. В процессе химиотерапии у больных могут возникать осложнения в виде тошноты, рвоты, потери аппетита, облысения, образования поверхностных язв во рту, повышенной восприимчивости к инфекциям, кровоточивости, нарушения функции почек и пр.
Большинство побочных эффектов проходит после завершения химиотерапии.
ЛУЧЕВАЯ ТЕРАПИЯ
Этот метод применяется как вспомогательный с целью уничтожения оставшихся опухолевых клеток или сокращения размеров опухоли. Облучение может осуществляться из источника, расположенного снаружи, или введенного в саму опухоль или вблизи нее.
Из побочных эффектов лучевой терапии можно отметить повреждение кожи, тошноту и жидкий стул (диарею).
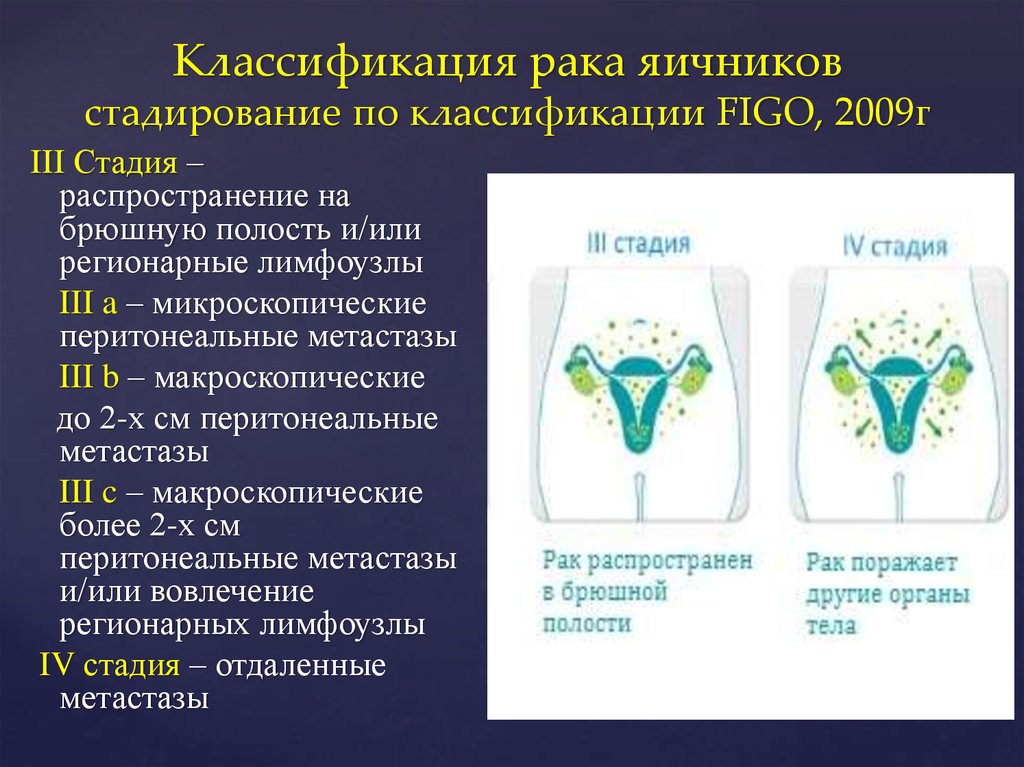
5-летняя выживаемость больных зависит от вида опухоли, стадии заболевания и проведенного лечения и составляет 80-90% при 1, 65-70% — при 2, 30-60% — при 3 и 20% — при 4 стадии.
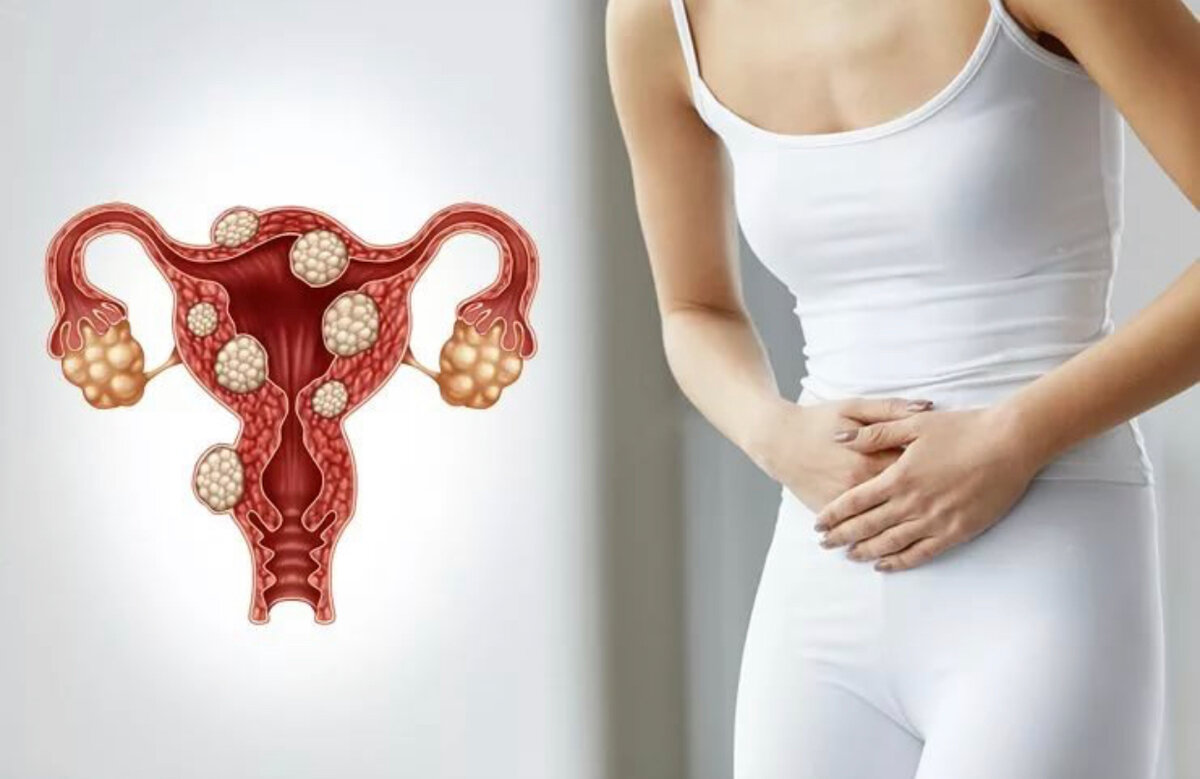
Доброкачественные опухоли яичника
Наиболее подвержена патологическим изменениям эпителиальная ткань яичников, поэтому более 50% от всех новообразований яичников занимают эпителиальные опухоли. С другой стороны, 80 процентов всех злокачественных опухолей половых органов женщины состоят из эпителиальной ткани.
В подавляющем большинстве случаев образования эпителия возникают в виде узелков и пузырьков из нескольких камер, построенных из различного типа эпителия (эпителий слизистый, серозный или эндометриальный).
Эти изменения могут быть:
- доброкачественные;
- пограничные (с течением времени подвергаются злокачественной трансформации);
- злокачественные новообразования.
Доброкачественные опухоли яичника часто возникают у молодых женщин в возрасте 17-30 лет.
Серозная цистаденома
Эндометриоидная цистаденома
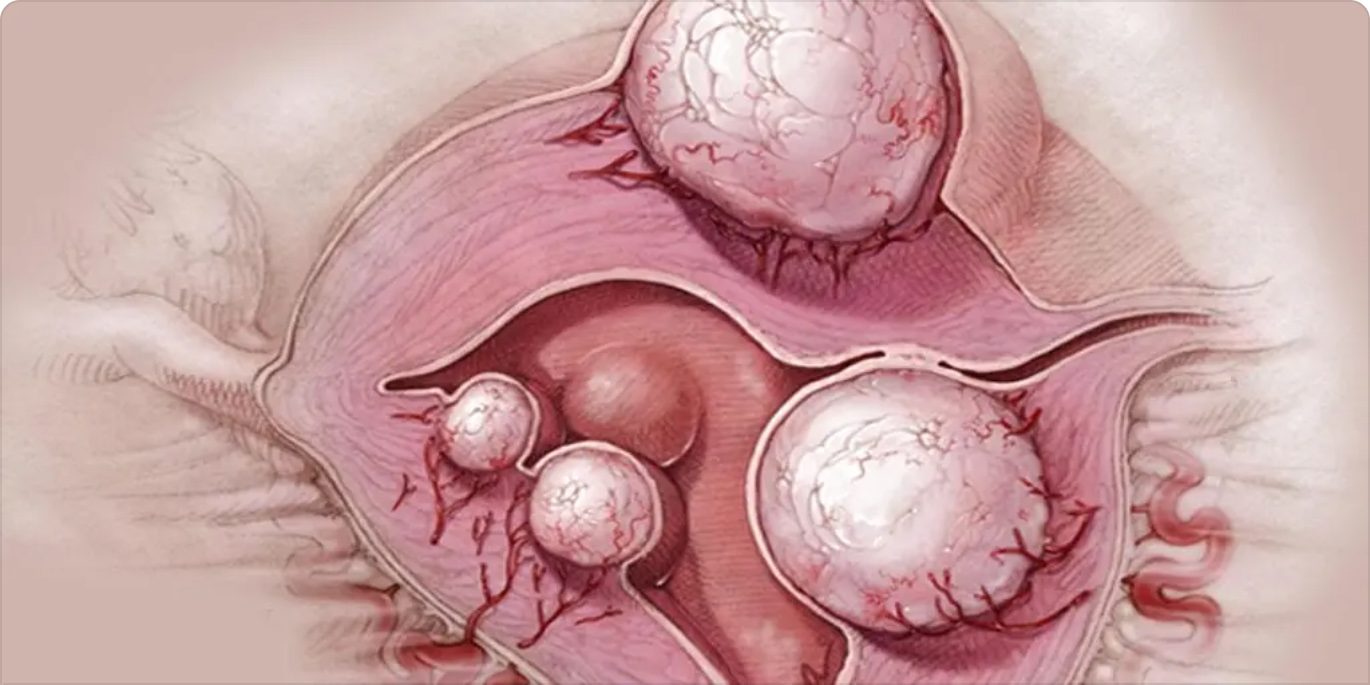
Как правило, опухоль образуется на одном яичнике (правом или левом), она может достигать больших размеров. Может быть однокамерной (напоминает воздушный шарик, заполненный жидкостью) или многокамерной, с многочисленными перегородками.
Перегородки очень тонкие и в некоторых, правда, редких случаях, подвергаются разрыву. Это приводит к выходу жидкости (слизи) и клеток в брюшную полость. Развивается псевдомиксома брюшины (pseudomyxoma peritonei). Это серьезное заболевание, при котором происходит непрерывное выделение слизи в полость брюшины, что вызывает реактивный перитонит с последующим развитием фиброза со спайками. Это состояние требует многочисленных хирургических операций для удаления спаек и избытка жидкости.
Лечение доброкачественного поражения яичника заключается в хирургическом удалении изменения. Следует иметь в виду, что оценка состояния и решение о дальнейшем хирургическом вмешательстве проводится гинекологом, и в некоторых случаях операция опухоли яичника может быть отложена.
Часто киста на яичнике диагностируется во время первого визита к гинекологу при беременности. Подавляющее большинство таких кист не дает никаких симптомов, меньше подвержены малигнизации и самопроизвольно могут исчезнуть.
Кистозные образования
Данный процесс может быть нормальным у женщин до наступления менопаузы. Во время овуляции может образоваться небольшая киста и затем происходит дальнейшее ее рубцевание.
Самое главное то, что всегда перед посещением онколога и гинеколога нужно записывать все свои ощущения, наблюдения, этим не только можно сохранить себе и врачу время, но и избежать лишнего раздражения, неуверенности в ответах на задаваемые вопросы
Также важно взять с собой кого- то из родных, кто может поддержать и поможет унять лишние переживания. Если же ситуация практически безвыходная, в современных клиниках могут предложить пройти тестирование новых препаратов, которые реально смогут помочь и сделают шаг в будущем в борьбе с этим страшным заболеванием.
Виды и степени рака яичников
Существует более 30 различных типов рака яичников, классификация проводится по типу клетки, из которой они возникают. Раковые опухоли яичников начинаются с трех распространенных типов клеток:
- поверхностный эпителий – клетки, покрывающие внешнюю оболочку яичников;
- зародышевые клетки, предназначенные для образования яйцеклеток;
- стромальные клетки, которые выделяют гормоны и соединяют различные структуры.
Эпителиальные опухоли яичников развиваются из клеток, покрывающих внешнюю поверхность яичника. Большинство эпителиальных опухолей яичников доброкачественные. Существует несколько типов доброкачественных эпителиальных опухолей, включая серозные аденомы, муцинозные аденомы и опухоли Бреннера. Раковые эпителиальные опухоли – это карциномы, то есть они начинаются в ткани, выстилающей яичники. Это самые распространенные и самые опасные из всех типов рака яичников, на которые приходится 85-90% всех раков яичников. К сожалению, почти у 70% женщин с распространенным эпителиальным раком яичников диагноз не диагностируется, пока болезнь не перейдет в терминальную стадию.
Есть несколько эпителиальных опухолей яичников, появление которых под микроскопом не позволяет однозначно идентифицировать их как злокачественные. Их называют пограничными опухолями или опухолями с низким уровнем злокачественности (опухоли LMP).
Опухоли зародышевых клеток яичников в большинстве доброкачественные (не раковые), хотя некоторые из них являются злокачественными и могут быть опасными для жизни. Наиболее распространенными злокачественными новообразованиями половых клеток являются созревающие тератомы, дисгерминомы и опухоли энтодермального синуса. Злокачественные новообразования зародышевых клеток чаще всего возникают у подростков и женщин в возрасте от двадцати лет. Сегодня 90% пациентов со злокачественными новообразованиями половых клеток яичников можно вылечить и сохранить их фертильность.
Опухоли стромы яичников– это редкий класс опухолей клеток соединительной ткани, которые удерживают яичник, и тех, которые вырабатывают женские гормоны – преимущественно эстроген с прогестероном. Наиболее распространены опухоли гранулезной ткани и опухоли из клеток Сертоли-Лейдига. Эти опухоли встречаются довольно редко и обычно считаются раком низкой степени злокачественности. Примерно 70% из них представляют собой стадию I (рак ограничен одним или обоими яичниками). Опухоли из гранулезных клеток (GCT) считаются стромальными опухолями и включают опухоли, состоящие из клеток гранулезы, клеток теки и фибробластов. GCT составляют примерно 2% всех опухолей яичников.
Как осуществляется диагностика рака – УЗИ, онкомаркеры, алгоритм ROMA, лапаротомия
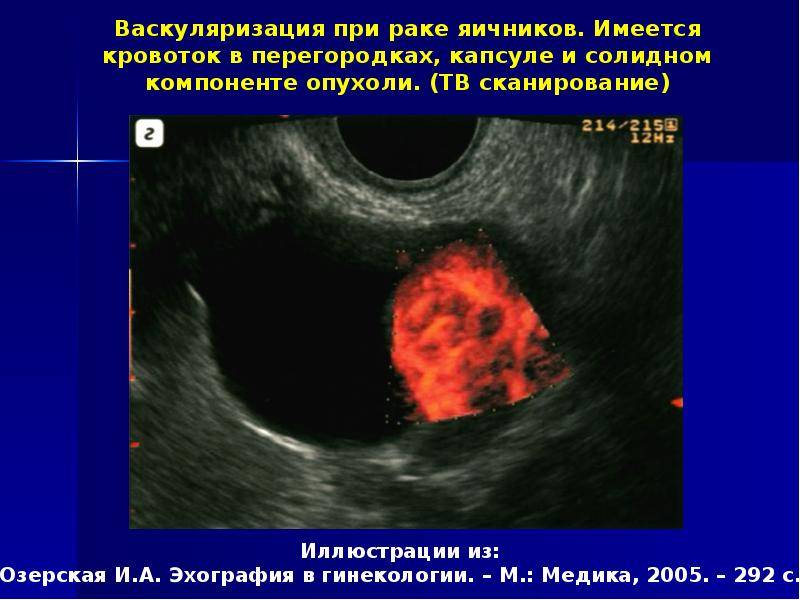
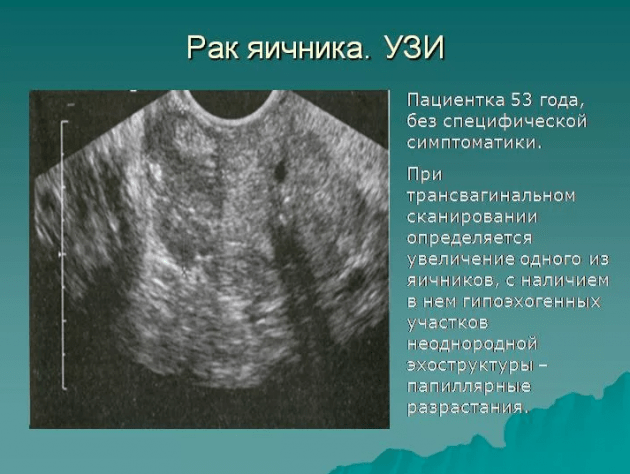
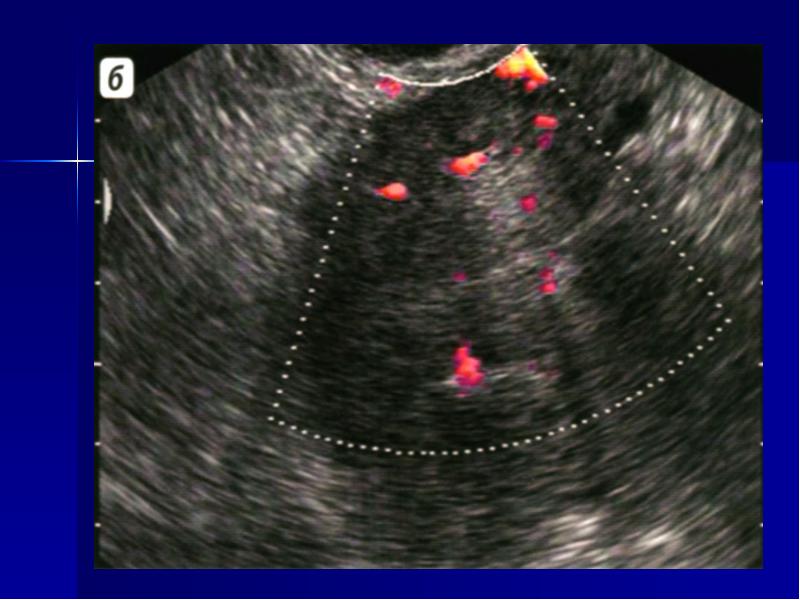
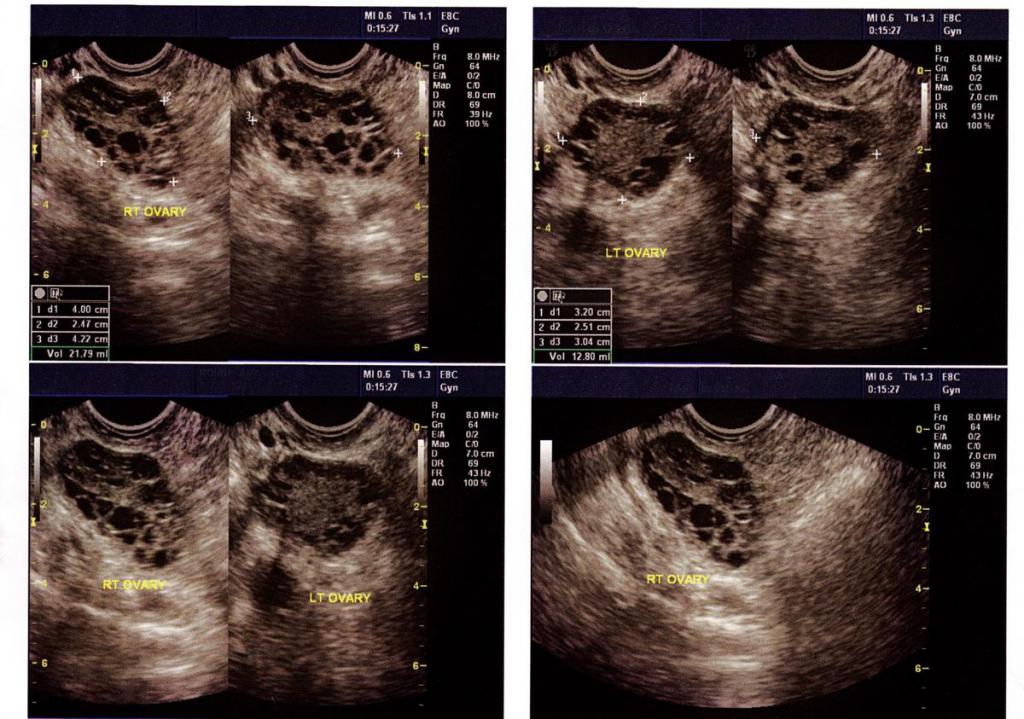
- Осмотр и УЗИ. Основой диагностики опухолей яичников является бимануальное гинекологическое и ультразвуковое исследование (УЗИ). В настоящее время ведутся многочисленные работы над определением универсальных принципов распознавания рака яичников по результатам изображения УЗИ. Существует ряд параметров, которые указывают на степень развития изменений.
- Онкомаркеры. Дополнительным исследованием является выявление онкологических маркеров в крови. В случае поражения яичников – это маркер CA 125. Однако, он не специфичен только для рака яичников. Повышенный уровень маркера CA 125 может наблюдаться и при других опухолях, например, при раке эндометрия, маточной трубы, поджелудочной железы, наличии заболеваний, не связанных с онкологией – при эндометриозе, воспалении придатков, аутоиммунных заболеваниях, гепатитах и панкреатитах хронических, а также в первом триместре беременности. Высокий уровень этого онкомаркера появляется поздно, на последних стадиях развития рака.
- Алгоритм ROMA. Из-за неудовлетворительной эффективности и низкой специфичности маркера CA 125, в диагностику рака яичников был введен еще один, более чувствительный маркер – HE4. Его содержание в сочетании с уровнем CA 125 позволяет определить так называемый алгоритм ROMA (англ. Risk of Ovarian Malignancy Algorithm). Этот алгоритм позволяет определить высокую вероятность развития злокачественного поражения яичников. Индикатор очень чувствительный, в настоящее время он является основой в диагностике рака яичников.
Онкомаркеры
У метода есть и недостатки: ROMA не может быть вычислен у женщин молодых, в возрасте до 18 лет, и у женщин, ранее получавших лечение рака при помощи химиотерапии
Важно также что само определение HE4, CA 125, а также расчет алгоритма ROMA, независимо от того, являются результаты правильными или нет, не является основанием для постановки диагноза или исключения рака яичника. Этот метод – дополнение к гинекологическому обследованию и УЗИ, а также к клиническому состоянию пациентки
К сожалению, точно определить, является ли эта опухоль раком, и определить степень его развития можно только после выполнения оперативного вмешательства – лапаротомии. Во время лапаротомии удаляют подозрительные изменения и отправляют на дальнейшее гистопатологическое исследование. Врач принимает решение о дальнейшем ходе лечения после получения результата анализа
Цены в «Евроонко» на лечение рака яичников
- Консультация онколога — 5 100 руб.
- Консультация химиотерапевта — 6 900 руб.
- Резекция яичника — 81 800 руб.
- Овариоэктомия — 151 600 руб.
- Операция Вертгейма — 321 800 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 24 700 руб.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы:
- Taruna Arora; Sanjana Mullangi; Manidhar Reddy Lekkala. Ovarian Cancer. Treasure Island (FL): StatPearls Publishing; 2021 Jan-.
- Ursula A. Matulonis, Anil K. Sood, Lesley Fallowfield, Brooke E. Howitt, Jalid Sehouli, and Beth Y. Karlan. Ovarian cancer. Nat Rev Dis Primers. Author manuscript; available in PMC 2020 Jun 12.
- Савоневич Е. Л. Факторы риска развития рака яичников // Журнал ГрГМУ. 2010. №3 (31).
- Министерство здравоохранения Российской Федерации. Рак яичников / рак маточной трубы / первичный рак брюшины. Клинические рекомендации. 2020.
- Информационный портал American Cancer Society. What Is Ovarian Cancer?
- Тюляндин С.А., Коломиец Л.А., Морхов К.Ю., Нечушкина В.М., Покатаев И.А., Тюляндина А.С., Урманчеева А.Ф., Хохлова С.В. Практические рекомендации по лекарственному лечению рака яичников, первичного рака брюшины и рака маточных труб. Практические рекомендации. Версия 2017. DOI: 10.18027 / 2224–5057–2017–7–3s2–135–145.
- James Dilley et al. Ovarian cancer symptoms, routes to diagnosis and survival – Population cohort study in the ‘no screen’ arm of the UK Collaborative Trial of Ovarian Cancer Screening (UKCTOCS). Gynecol Oncol. 2020 Aug; 158(2): 316–322. doi: 10.1016/j.ygyno.2020.05.002.
- Committee on the State of the Science in Ovarian Cancer Research; Board on Health Care Services; Institute of Medicine; National Academies of Sciences, Engineering, and Medicine. Ovarian Cancers: Evolving Paradigms in Research and Care. Washington (DC): National Academies Press (US); 2016 Apr 25.
- Никогосян Седа Овиковна, Кузнецов В. В. Современная диагностика рака яичников // Российский онкологический журнал. 2013. №5.
- Ерменбаев Д.Е., Раманкулова Ж.А., Кожабаева А.М. Диагностика и лечение рака яичника // Вестник КазНМУ. 2019. №1.
- Каримова Фируза Нурбадаловна, Джурабекова Камила Мирзоевна, Сайфутдинова Мунфиза Бурхоновна, Махмудова Хусноро Хакималиевна Диагностика рака яичников // Вестник Академии медицинских наук Таджикистана. 2018. №4 (28).
- Кожевникова Ольга Валерьевна, Никогосян С.О., Кузнецов В.В., Ананьев В.С. Этапы развития хирургии рака яичников // Российский онкологический журнал. 2018. №2.
Метастатическое поражение яичников
Чрезвычайно важной проблемой в медицине являются метастатические опухоли, возникающие в яичниках. Их первичный очаг находится в другой части тела, но раковые клетки попадают в яичники с током крови или по лимфатическим сосудам
Они могут перемещаться не только из опухолей половых органов, но и из молочной железы, желудка и толстой кишки.
Характерными метастатическими опухолями яичников являются так называемые опухоли Крукенберга. Первичный очаг этого рака находится чаще всего в желудке, реже в толстой кишке. Заболевание очень опасно и имеет крайне неблагоприятный прогноз. К сожалению, в ближайшее время после постановки диагноза, многие пациентки умирают.
Как и большинство метастатических опухолей яичника, рак Крукенберга возникает с обеих сторон, вызывает значительное увеличение размера обоих яичников. Яичники остаются подвижными, спайки не образуются.
Гистологическая структура опухоли Крукенберга разнообразна, что значительно затрудняет точную постановку диагноза
В дифференциальной диагностике рака Krukenberga от первичных опухолей яичника может помочь иммуногистохимия, но применяют ее с осторожностью. Чрезвычайно важным в распознавании метастазов в яичники является опыт врача
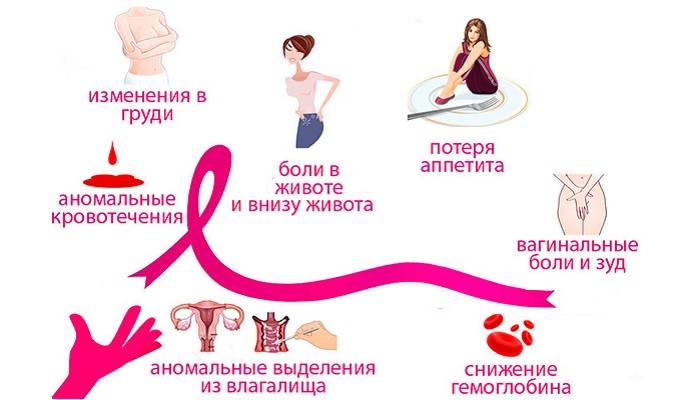
Симптомы
Поскольку симптомы опухоли яичника неспецифичны, первое время проблема никак себя не проявляет, а затем начинает маскироваться под другие заболевания — например, болезни мочевого пузыря, кишечника. Прогрессирует болезнь тоже постепенно.
Из возможных (но необязательных) симптомов рака яичников у женщин выделим:
- Ощущение тяжести в животе, несварение. Может наблюдаться повышенное газообразование, вздутие, тошнота.
- Изменения характера стула, которые нельзя объяснить употреблением определенной пищи. Чередование запоров, поносов.
- Сильные и резкие позывы к мочеиспусканию
- Болезненность, дискомфортные ощущения в нижней части живота.
- Потеря или набор веса без видимых причин, проблемы с аппетитом. Увеличение объема талии.
- Боль во время полового акта, а также поясничные боли.
- Слабость, утомляемость, вялость.
Огромная проблема заключается в том, что из-за разнообразия первых признаков рака яичников врачи не всегда могут поставить точный диагноз быстро. Обычно это делается за три месяца, но иногда на решение такой задачи уходит и полгода, и даже больше. А промедление при лечении такого заболевания крайне опасно.
Можно ли вылечить рак яичников
Рак яичников лечится комбинацией хирургического и химиотерапевтического лечения. Целью операции является максимально полное удаление опухолевой массы, а химиотерапия уничтожает оставшиеся злокачественные клетки и снижает вероятность рецидива или прогрессирования патологии.
Хирургическая операция
Объем вмешательства зависит от стадии процесса. Рак яичников первой стадии допускает удаление пораженного органа и маточной трубы. Это позволяет на время сохранить второй яичник и, при желании, женщине родить ребенка. После этого проводится овариогистерэктомия. Показания к такому лечению очень ограничены. В основном стандарт операции предполагает удаление матки, яичников, маточных труб, лимфоузлов и резекцию большого сальника (это позволяет предотвратить канцероматоз брюшины при раке и его распространение по брюшной полости). Кроме того, может понадобиться резекция вовлеченных в процесс органов, например, мочевого пузыря или кишечника.
У многих пациенток заболевание диагностируется на распространенных стадиях, когда в процесс вовлекаются органы брюшной полости, отдаленные лимфоузлы, либо имеются метастазы рака яичников за пределами брюшной полости. Тогда лечение начинают с нескольких курсов химиотерапии, а операцию проводят после уменьшения объема опухолевой массы.
Химиотерапия
Как правило, химиотерапия рака яичника проводится после операции, которая не только уменьшит объем опухолевой массы, но и синхронизирует жизненный цикл злокачественных клеток, что позволит добиться большей эффективности лечения.
Подбор препаратов осуществляется на основании гистологического типа новообразования. Например, выбором терапии первой линии при лечении аденокарциномы является комбинация препаратов платины и таксанов. После того как пациентка получит необходимое количество курсов химиотерапии, лечение прекращают и переходят к активному наблюдению для своевременного обнаружения рецидива. Некоторым женщинам по показаниям может назначаться таргетная терапия бевацизумабом.
Свидетельством прогрессирования заболевания является возникновения новых опухолевых очагов по данным УЗИ, КТ или МРТ, и/или рост СА125. Здесь имеет значение вид рецидива:
- платиночувствительный — прогрессирование опухоли началось не ранее, чем через 6 месяцев после прекращения ХТ. В этом случае можно продолжать лечение препаратами платины, но в комбинации с другими, ранее не использовавшимися препаратами. Если от момента прекращения лечения прошло более года, можно использовать химиотерапию 1 линии;
- платинорезистентный — опухоль начала прогрессировать ранее, чем через полгода от момента прекращения лечения;
- платинорефрактерный рецидив — опухоль прогрессирует уже во время ХТ 1 линии.
В двух последних случаях для дальнейшего лечения используют схемы, не содержащие препараты платины. Если и оно не помогает, то ограничиваются поддерживающей терапией.
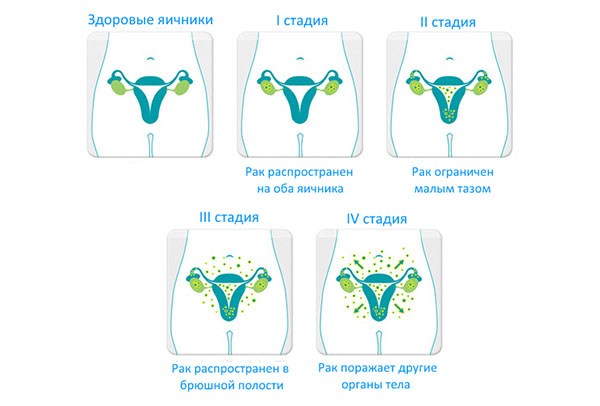
Классификация
По месту первоначального появления опухолевых клеток выделяют 3 типа поражений:
- Первичные опухоли;
- вторичные;
- метастатические.
Кроме того, существуют редкие формы заболевания, например, мезонефроидный рак, болезнь Бреннера, дисгерминомы, стромальные новообразования и пр.
Первичный рак яичников
Первичная опухоль начинает формироваться непосредственно в яичниках. В зависимости от вида первичных клеток злокачественные образования могут быть эпителиального, железистого или покровного происхождения. Эндометриоидный рак яичника бывает односторонним или двусторонним. Первичные опухоли отличаются твердой структурой и характерны для женщин не старше 30 лет.
Вторичный рак яичников
Примерно у 80% пациенток врачи находят вторичные опухоли. Данная форма рака яичников отличается тем, что новообразования развиваются из кистом различного происхождения. Часто они заполнены серозной жидкостью, могут быть доброкачественными (тератоидные кистомы), иметь многочисленные выросты, как псевдомуцинозные. У молодых девушек с диагнозом бесплодие, как правило, выявляют эпителиальные цистаденокарциномы. У женщин старше 50 лет чаще диагностируют цистаденокарциномы серозного происхождения. А вот после 60 лет преобладают цистаденокарциномы муцинозного происхождения.
Метастатический рак
Половые железы поражаются путем распространения метастазов из молочных желез, матки, органов ЖКТ и пр. Из начальных очагов раковые клетки переносятся по крови, лимфе, серозным оболочкам. Метастатическую опухоль отличает стремительный рост и агрессивное распространение в органы малого таза. Как правило, метастазы проникают в оба яичника. При макроскопическом исследовании определяют внешний вид метастатических опухолей. Чаще всего они неровные, беловатого оттенка, обладают твердой или мягкой структурой.