Особенности повышенной температуры при артрите
Многие люди считают, что воспаление суставов может пройти без повышения температуры тела. Это не всегда так. Артрит дает температуру, и на фоне заболевания она может иметь такие особенности:
- может повышаться до 38° С и выше, а может длительное время оставаться субфебрильной;
- чем выше температура тела, тем более интенсивный воспалительный процесс;
- если болезнь пребывает в хронической стадии, то горячки может и не быть;
- пациента могут беспокоить слабость, лихорадка и повышенная потливость;
- во всех случаях повышается местная температура;
- температура тела при артрите у ребенка имеет более высокие значения;
- при присоединении вирусной инфекции возможно резкое нарастание гипертермии;
- при полиартрите возможен скачок температуры до 40° С.
Резкое повышение температуры тела свыше 39° С — опасный симптом. Для борьбы с гипертермией необходимо принимать жаропонижающие препараты. Субфебрильные показатели не нуждаются в коррекции: обычно состояние человека нормализуется в течение нескольких дней.
Профилактика
Чтобы избежать поражения суставов, нужно максимум внимания уделять правильному питанию. В ежедневном рационе должны присутствовать все необходимые витамины и минералы. От вредной еды следует отказаться. В сутки необходимо выпивать около 2 литров чистой питьевой воды — это положительно сказывается на работе опорно-двигательного аппарата.
Важно также:
- не переохлаждаться;
- вести активный образ жизни;
- отказаться от вредных привычек;
- спать не менее 8 часов в сутки;
- совершать регулярные прогулки на свежем воздухе;
- избегать долгого пребывания в одной позе.
Если дискомфорт в суставе все-таки возник, нужно пройти обследование. Заниматься самолечением при подозрении на воспалительный процесс нельзя.
Типы боли в суставах
Механизм развития суставной боли до сих пор является предметом изучения. Но уже известно, что по всему суставу — в капсуле, связках, хрящах, надкостнице и кости, лежащей под хрящем, — расположены болевые рецепторы10. Они реагируют на два основных фактора10: механическое раздражение и воспаление10.
Когда мы двигаемся, суставные рецепторы как бы растягиваются, а если сделать потенциально опасное движение, они посылают частые сигналы в центральную нервную систему, и мы чувствуем боль. При воспалении чувствительность к любым раздражениям увеличивается, потому что из иммунных клеток выделяются особые вещества — проводники боли. К тому же, при воспалении в процесс включаются так называемые «молчащие» рецепторы. Таким образом зона болевого очага увеличивается, и любое движения в воспаленном суставе вызывает дискомфорт10.
Как и при каких условиях будет ощущаться болезненность, зависит от основного заболевания. Чаще всего наблюдаются следующие виды боли в суставах:
- Стартовые — появляются в начале ходьбы и проходят вскоре, если продолжать двигаться. Причина болезненности — трение суставных поверхностей, на которых оседает слой разрушенной хрящевой ткани. После нескольких движений эта масса выталкивается в завороты суставной сумки, и боль прекращается3.
- Ноющие — беспокоят после физической нагрузки и стихают в покое6.
- «Ночные» — свидетельствует о выраженном поражении сустава и связаны с застоем крови, которая повышает давление на подхрящевую кость. Утром человек может проснуться с чувством скованности в суставах, но после начала движения дискомфорт обычно уменьшается6.
- Постоянные — являются признаком воспалительного процесса в суставной сумке3.
- Внезапные («блокада сустава») — связаны с ущемлением фрагмента кости или хряща, который застрял между двумя суставными поверхностями3.
- Мигрирующие — начинаются в одном суставе, а потом переходят на другой9.
- Отраженные — ощущаются не в пораженном суставе, а близлежащем, например, колено может болеть при патологии тазобедренного сустава5.
Основные причины
Больше всего склонны к суставной боли женщины, нежели мужчины, но страдают болезненным дискомфортом в суставах абсолютно все, кто имеет хронические заболевания. Придется столкнуться с болью в костных сочленениях при перемене погодных условий людям, ранее получившим травмы конечностей. Но также на смену погоды реагируют суставы у больных артритом, ревматизмом, остеохондрозом и артрозом. Сильно болят ноги перед дождем или снегом по причине поражения нервных окончаний, вследствие чего повышается чувствительность суставов и человек становится более восприимчив к изменениям температурного режима на улице или влажности воздуха.
Медицинское объяснение, почему тянет ноги или болит колено при перемене погоды, следующее:
Дождь может быть причиной появления отеков в области суставов.
- Во время дождя в кислороде повышается уровень воды, провоцируя у людей отечность проблемных сочленений.
- При температурных изменениях люди сталкиваются с сильными болями в ногах ввиду способности атмосферного давления меняться. В результате снижаются или повышаются его показатели и в полости суставов.
- При смене погоды нервные окончания раздражаются и активизируются рецепторы суставов, поэтому колено начинать болеть, поднывать.
Немного о медикаментозных блокадах
Существует период, когда базисная терапия болезни наиболее эффективна. Его называют «терапевтическим окном». При артрите, к примеру, он длится около трех месяцев. Воспалительный процесс пребывает в первичной фазе. Иногда на этом этапе достаточно сделать одну блокаду – и болевой синдром навсегда исчезнет.
К сожалению, существует устойчивое мнение, что организм привыкает к медикаментозным блокадам. Есть врачи, транслирующие предвзятое отношение к этому лечебному методу. Аргумент таков: после привыкания лекарства уже не будут помогать. Руководствуясь этим мнением, многие люди, у которых болит плечо или колено, отказываются от терапии суставов на начальном этапе и пропускают очень важный период. Заболевание прогрессирует.
На самом деле своевременно и правильно выполненная блокада дает положительные результаты. Методика успешно применяется в Европе и Израиле, и не стоит бояться этого, если вы доверяете своему специалисту. А доверяют-то как раз немногие, ведь и специалистов по болезням суставов не так много.
В каких случаях стоит обратиться к ревматологу? Представляем ТОП-10 причин в видео ниже:
Кто такой ревматолог и для чего он нужен
Проблемами суставов наряду с ортопедом занимается и ревматолог. Специалист обследует суставы и соединительные ткани, направляет на диагностику и разрабатывает лечебный план. Врач помогает устранить воспаление острого или хронического характера, лечит артрозы и артриты, синовиты и теносиновиты, другие заболевания опорно-двигательного аппарата.
Проблема в том, что специалист этой категории есть не во всех поликлиниках. С жалобами на боли в суставах пациенты часто обращаются к терапевту или хирургу, а также травматологу. Если боль присутствует в спине или шейном отделе, человека могут отправить к неврологу, а вот к ревматологу, куда ему действительно следовало бы попасть, – редко.
Даже самый опытный терапевт не способен правильно диагностировать заболевания суставов хронического или ревматического характера, а также определить коксартроз по походке. Многие из них сопровождаются неоднозначными симптомами – сыпью на коже, высокой температурой, снижением веса. Только узкий специалист, имеющий опыт ведения таких пациентов, может в комплексе оценить клиническую картину и поставить диагноз.
Диагностировать заболевание сустава правильно может только ревматолог или ортопед
Симптомы посттравматического артрита
Болезнь может протекать в острой и хронической формах, при этом интенсивность проявления симптомов будет отличаться. ПА может развиться стремительно, в течение пары недель после травмы, а может годами и десятилетиями тянуться до первого обострения.
Пациенты наблюдают признаки, характерные для всех типов артрита:
- боль и ломота в пораженном суставе;
- локальное повышение температуры;
- тугоподвижность и сокращение объема произвольных движений;
- неприятный хруст при сгибании.
Боль после травмы сустава может не проходить в течение длительно времени. Часто болезнь сопровождается припухлостью, образованием отеков. При наличии сильного воспаления наблюдается повышение общей температуры тела, лихорадка, озноб, лейкоцитоз (определяется лабораторно).
Чаще всего симптоматика посттравматического артрита наблюдается в коленных и тазобедренных суставах, но болезнь может начаться в локтевых, голеностопных и даже плечевых суставах. Реже наблюдается посттравматический артрит других суставов — межфаланговых сочленений пальцев рук, плюснефалангового сустава больших пальцев ног, межпозвоночных суставов.
Причины возникновения
Развитие заболевания происходит вследствие негативных процессов, которые влияют на хрящевые ткани. Ключевыми причинами развития гонартроза являются:
- Генетические нарушения. Коленный сустав может подвергаться порокам развития хрящевых тканей. Эти нарушения связаны с выработкой коллагена, со специфическими заболеваниями, с дисплазией сустава, с вальгусной деформацией. При таких заболеваниях происходит неравномерное распределение нагрузки на суставы конечностей, повышается риск развития артроза коленного сустава.
- Наследственные факторы. Если у кого-то из родителей имеются заболевания суставов или опорно-двигательного аппарата, риск развития таких же или схожих патологий у детей возрастает.
- Травмы и повреждения различного характера. Это вывих, повреждение связок, повреждение мениска, сильный ушиб, который сопровождается кровоизлиянием и гематомами в суставе. Сюда входят переломы костей, трещин.
- Чрезмерно высокие нагрузки на сустав. При занятиях профессиональными видами спорта, при подъеме и ношении тяжестей, работе в постоянном стоячем положении, ношении неправильно подобранной обуви, избыточном весе.
- Патологические процессы, которые происходят в соединительнотканных структурах – системная красная волчанка, ревматоидный артрит.
- Слабость связочного или мышечного аппарата врожденного или приобретенного характера.
- Ведение малоподвижного образа жизни.
- Болезни опорно-двигательной системы, которые сопровождаются высокой нагрузкой на сустав.
- Заболевания органов эндокринной системы, нарушения в гормональном фоне, в частности, сахарный диабет.
- Накопление солей в тканях, сбои в выведении кальция, которые сопровождаются формированием костных наростов – остеофитов.
- Сбои в процессах метаболизма, при которых происходит отложение солей, например, подагра.
- Воспалительный процесс в суставе, независимо от провоцирующих факторов.
- Перенесенные хирургические вмешательства.
Вопросы диагностики и лечения
Из всех перечисленных заболеваний и состояний непосредственно к компетенции врача-невролога относятся, по-видимому, лишь радикулит и функциональные боли в суставах. Остальные в большей степени соответствуют профилям ревматолога, хирурга, терапевта, ортопеда, эндокринолога, дерматовенеролога, гинеколога и иных специалистов. Тем не менее многие больные совершают свой первый визит именно к неврологу – потому что болит!
Здесь они полностью правы. Любой невролог с самого начала своей врачебной деятельности глубоко осознает такую ситуацию и постоянно, до окончания трудовой деятельности, совершенствует свои знания в области смежных медицинских специальностей. Поэтому он быстрее и точнее, чем любой иной специалист, проведет дифференциальную диагностику, определит причину болей в суставах и назначит адекватное лечение.
Лечение – это не только снятие болевых ощущений
Важно устранить первичное заболевание, саму причину боли. В нашем отделении неврологии имеются для этого все условия
Представлен широкий спектр методов лечения, среди которых применяются лечебные блокады, инфузионная терапия, карбокситерапия.
В заключение необходимо отметить следующее. Многие заболевания, сопровождающиеся болями в суставах, склонны к прогрессированию. Если их не лечить, это чревато необратимыми изменениями в суставах и стойкому нарушению их функции.
Не затягивайте визит к врачу!
Адрес нашей клиники: Санкт-Петербург, ул. Большая Разночинная, 27 м. Чкаловская
Лечение высокой температуры при артрите
Лечение температуры при артрите бывает симптоматическим и базовым. Симптоматическая терапия направлена на облегчение состояния пациента, снятие симптомов болезни, отеков и болевых ощущений.
Часто врачи назначают пациентам нестероидные противовоспалительные средства. Они помогают сбить температуру при артрите благодаря блокированию омега-6 кислоты. Это снижает интенсивность воспалительных процессов. НПВП быстро облегчают боль, улучшают общее самочувствие пациента.
При артрите могут назначаться селективные и неселективные НПВП. К первой группе относят Диклофенак, Пироксикам, а к другой — Нимесил, Мелоксикам и др. Неселективные НПВП имеют меньше противопоказаний и побочных эффектов, и их можно принимать длительное время.
Также температуру тела при артрите можно сбить с помощью гормональных противовоспалительных средств. Они оказывают более стойкий и выраженный эффект. Иногда гормональные глюкокортикостероиды могут назначаться в виде внутрисуставных уколов. К ним относятся Преднизолон, Дексаметазон, Гидрокортизон.
Базовое лечение позвоночника и суставов необходимо для подавления причины развития ревматоидного артрита. В первую очередь врач назначает препараты, которые нормализуют работу иммунной системы и подавляют агрессию иммунных клеток относительно суставов. Пациентам назначают:
- препараты золота (Ауранофин, Кризанол, Миокризин);
- Метотрексат;
- Пеницилламин;
- Лефлуномид.
В запущенных случаях применяются комбинированные схемы с глюкокортикостероидными препаратами. Это позволяет снизить интенсивность болевых ощущений на фоне поражения суставов.
Пациентам нужно знать, сколько держится температура при артрите. Обычно горячка беспокоит человека в течение одного-двух дней. Если жар продолжается более трех дней, это повод вызвать врача.
Артриты
Заблуждением является мнение о том, что артриты поражают только людей пожилых. Эти заболевания встречаются в любой возрастной группе. Артрит это заболевание, характеризующееся воспалением суставов, и поражает как детей, так и взрослых. Типичным проявлением артрита являются боли и скованность в суставах, что ограничивает движение и иногда эти симптомы резистентны к лечению. Нередко, удается добиться лечебного эффекта с помощью физических упражнений, медикаментов и изменения образа жизни. Около 46 миллионам взрослых в США был поставлен диагноз одной из форм артрита и отмечается тенденция увеличения этого числа. Но артриты появились не сегодня и в течение сотен лет беспокоили людей (обнаруженные типичные изменения костных структур при раскопках – свидетельствуют об этом). Просто за последние 100 лет произошел резкий скачок в диагностировании заболеваний костно-мышечной системы и иммунной системы. Ученые идентифицировали не менее 100 видов артритов и, как оказалось, многие состояния, сопровождающиеся температурой и сбоем работы иммунной системы, так или иначе связаны с суставами.
Артриты характеризуются болью, скованностью и отечностью в суставах, также и уменьшением объема движения в них. Существуют различные формы артритов в т.ч. вторичных (подагра, СКВ, фибромиалгия). Артриты можно разбить на три группы:
- Остеоартрит. Также называют его дегенеративным заболеванием суставов – наиболее часто диагностированная форма артритов. Остеоартрит возникает, когда начинается процесс дезинтеграции хрящевой ткани в суставах. При этой форме артрита чаще происходит поражение тазобедренных, коленных, голеностопных и плечевых суставов. Наиболее часто развивается в возрасте старше 40 лет.
- Ревматоидный артрит. Этот вид артрита развивается вследствие повреждения поверхностей выстилающих сустав, вызывая боль и воспаление. Чаще происходит поражение мелких суставов (стопы, пальцы кисти). Ревматоидный артрит это аутоиммунное заболевание, как правило, развивающееся у женщин в возрасте от 30 до 50 лет.
- Ювенильный артрит. В эту группу включены все артриты, развивающиеся в возрасте до 18 лет. Что является причиной развития артрита в молодом возрасте – непонятно, но у девочек ЮА встречается, чаще, чем у мальчиков. При ювенильном артрите могут быть вовлечены различные суставы (голеностопные, коленные, тазобедренные, плечевые, лучезапястные). Существует много видов ювенильного артрита, но наиболее часто встречается ювенильный ревматоидный артрит.
Симптомы артрита
Следует помнить о том, что ревматоидный атрит – хроническое прогрессирующее заболевание. Сначала поражаются один-два сустава, через некоторое время начинают воспаляться другие суставы. Затем патологический процесс охватывает не только суставы, но и другие ткани, включая внутренние органы (так называемые внесуставные проявления ревматоидного артрита).
В скрытом (латентном) периоде болезни у пациентов отмечается слабость, быстрая усталость, резкое похудение, потливость, мышечные боли.
Чаще всего ревматоидный артрит начинается со следующих признаков:
- отечность и боль в суставах (как правило, воспаление симметрично захватывает мелкие суставы кистей и стоп, возникает артрит пальцев рук, артрит стопы);
- ноющие боли в мышцах;
- повышение температуры тела;
- утренняя скованность в суставах.
В более позднем периоде заболевания артритом в случае отсутствия адекватного лечения происходит деформация суставов в кистях и пальцах. Пальцы рук загибаются и становятся похожими на шею лебедя или плавник моржа. Боль и нарушение движения пальцев не позволяют больному делать даже самые простые движения, связанные с самообслуживанием.
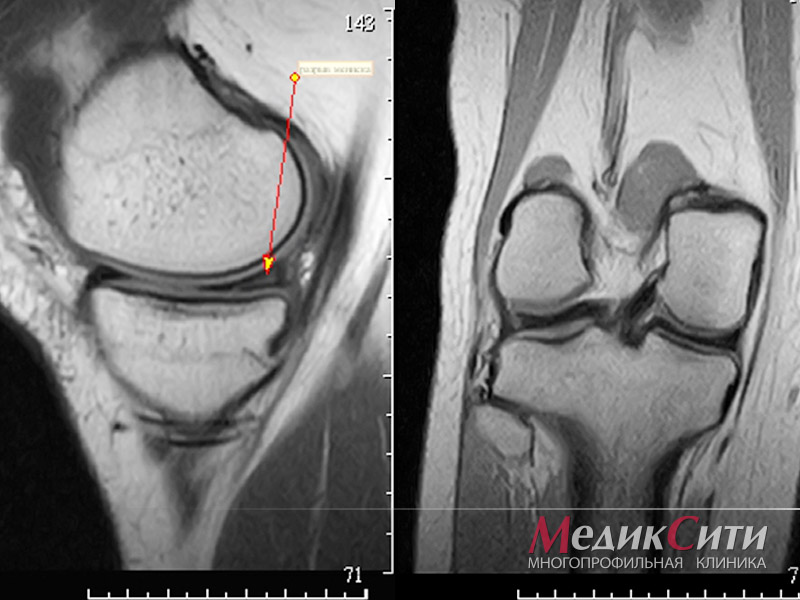
1
МРТ суставов

2
Диагностика артрита
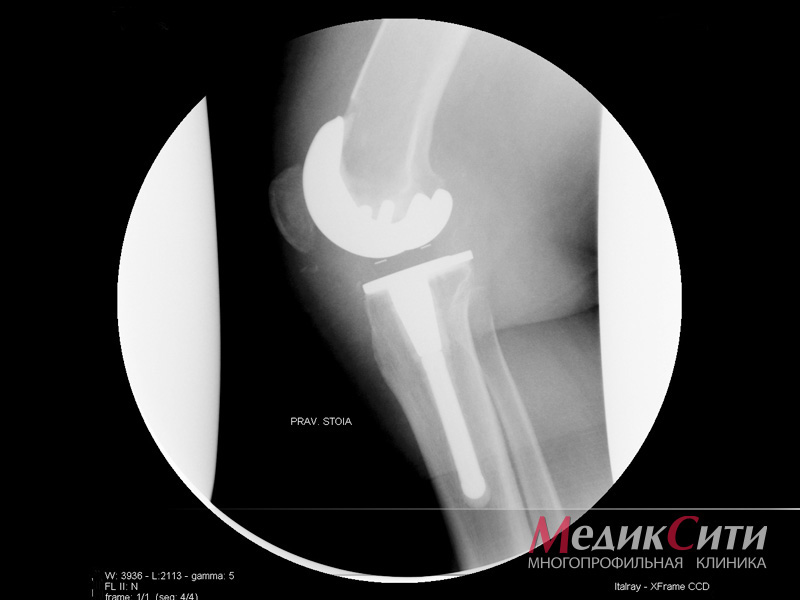
3
Рентгенография суставов
Кожа на руках истончается, под кожей образуются небольшие, размером с горошину ревматоидные узелки.
Боль распространяется на область предплечья и плеча. При артрите плечевого сустава возникает тугоподвижность мышц плечевого пояса, шеи. Это ведет к атрофии мышц.
При поражении пальцев стоп (артрит стопы) отмечается деформация пальцев в наружную сторону. Больному становится очень трудно подбирать обувь.
Воспаление коленного сустава (артрит коленного сустава) нарушает нормальную ходьбу.
Артрит тазобедренного сустава встречается не часто, сопровождается сильной болью в области паха. В конечном счете, это может привести к некрозу головки бедренной кости и инвалидности.
При данной болезни воспаление голеностопного сустава (артрит голеностопного сустава) встречается относительно редко.
При ревматоидном артрите возможно развитие деформации суставов, что приводит к ограничению их подвижности и потере трудоспособности. Кроме того, аутоиммунный процесс при этой патологии может поражать жизненно важные органы — сердце, легкие, желудочно-кишечный тракт, почки, глаза, нервную систему. Поэтому при появлении скованности и прогрессирующих болей в суставах не пытайтесь «снимать» их обезболивающими средствами — запишитесь на консультацию к ревматологу! Ревматоидный артрит хорошо поддается лечению при рано начатом лечении!
Причины развития суставного синдрома
Точная взаимосвязь между развитием суставного синдрома и воспалительными заболеваниями кишечника до конца не установлена. Одной из доминирующих теорий является попадание фрагментов стенок кишечных бактерий в системный кровоток, в результате чего формируется воспаление в суставах. К развитию суставного синдрома при заболеваниях ЖКТ приводят такие болезни кишечника, как неспецифический язвенный колит, болезнь Крона, синдром раздраженного кишечника, хронический дисбактериоз, идиопатический колит.
К другим потенциальным причинам развития суставного синдрома, можно отнести:
- Инфекционные заболевания. Суставной синдром нередко является последствием воспалительных заболеваний кишечника инфекционной природы. Если причиной развития данного состояния является инфекция, то человек предъявляет жалобы на характерную ломоту в крупных и мелких суставах, мышечную боль. При суставном синдроме инфекционной природы не нарушается подвижность в суставе, а синдром исчезает через несколько дней, после исчезновения интоксикации.
- Ревматоидный артрит. Артриты при болезнях кишечника относятся к аутоиммунным реакциям.
- Дегенеративно-дистрофические процессы. Речь идет о деформирующем остеоартрозе. Суставной синдром при этом диагнозе доминирует преимущественно в условиях изменения климатических условий, а также при физической нагрузке. Кроме боли, наблюдается хруст в суставах при разгибании конечностей.
- Травмы. Еще одной распространенной причиной развития суставного синдрома, являются травматические повреждения. Чаще всего, боль в суставах спровоцирована вывихами, ушибами, внутрисуставными переломами, разрывом связочного аппарата, кровоизлияниями в полость сустава.
- Эндокринные патологии. Причиной развития суставного синдрома являются такие заболевания эндокринной системы, как первичный гиперпаратиреоз, ожирение и гипотериоз.
Может ли не быть температуры
При некоторых формах этого заболевания горячки может и не быть. В таком случае человеку нужно внимательно следить за состоянием своего здоровья. Артрит без температуры — это заболевание, которое относят к группе системных. При этом происходит хроническое воспаление суставов, связанное с предыдущей инфекцией пищеварительного тракта, мочеполовой системы.
При таком воспалении суставов чаще бывает боль в колене, локте или голеностопном суставе. При воспалении сухожилий возможно появление болей в пятке. Если патологический процесс распространяется на позвоночник, характерно ограничение подвижности и скованность в движениях.
Немедикаментозная терапия
Важно понимать, что прием лекарственных препаратов — это не панацея и не единственный способ вылечиться. Для устранения болезненности, повышения подвижности сустава и улучшения качества жизни потребуется уделить достаточное количество времени немедикаментозным способам лечения
Наибольшую важность среди них имеет лечебная физкультура. Специалисты рекомендуют не забывать про двигательную активность, которая должна быть адекватной и безопасной для конкретного пациента. Необходимо соблюдать правильное соотношение между адекватными физическими занятиями и полноценным отдыхом. Добиться такого результата можно, придерживаясь ежедневных тренировок. Программу занятий составляет квалифицированный врач, который оценивает текущее состояние здоровья и возможности тела больного. Для правильного выполнения упражнений с постепенным увеличением нагрузки их лучше делать под присмотром инструктора ЛФК. Только после получения всех рекомендаций можно повторять занятия в домашних условиях. Для получения желаемого результата необходимо придерживаться следующих правил тренировок:
- Занятия должны проводиться каждый день, вне зависимости от самочувствия, настроения, погоды, жизненных обстоятельств и прочих факторов.
- Все движения выполняются исключительно плавно и медленно.
- Если во время тренировки болевые ощущения усиливаются, то занятия прекращаются.
Вне зависимости от степени артроза коленного сустава больному необходимо отказаться от бега (особенно на короткие дистанции с большой скоростью), прыжков, подвижных игр (футбол, баскетбол, волейбол и прочее), подъёмов тяжести (штанга и т.п.), длительного пребывания в неподвижном состоянии. Оптимальным вариантом в таком случае станет плавание, йога (желательно с инструктором, который будет знать о проблемах с суставом) и пилатес.
Если возникает рецидив болезненности, то потребуется отказаться от любой физической нагрузки и упражнений до момента полного купирования болевого синдрома. В течение дня нужно обеспечивать полную неподвижность поврежденной конечности на 20-30 минут. Однако сильно злоупотреблять таким отдыхом не рекомендуется, так как длительное пребывание в неподвижном состоянии вызывает сильную боль при движении в дальнейшем. Если болевые ощущения в нижних конечностях становятся сильными, то стоит приобрести трость или костыли, которые помогут снизить нагрузку с ног. Не меньшей эффективностью обладает массаж, способствующий снижению воспаления. Массажные курсы дают возможность нормализовать кровообращение и обмен веществ в суставе, улучшить иннервацию и регенерацию суставных тканей. Таким образом удается прогреть ткани, снять мышечной спазм и, соответственно, купировать болевые ощущения.
При артрозе показано проведение физиотерапии. Она помогает улучшить самочувствие и борется с возможным осложнениями болезни. Физиотерапевтические процедуры включают в себя:
- Электрофорез или фонофорез с растворами анельгезирующих препаратов.
- Согревающие аппликации с парафином (проводится исключительно при отсутствии воспалительного процесса).
- Дарсонвалидизация — воздействие испольными токами высокой и маленькой частоты для стимуляции кровообращения и мышечного расслабления.
- Магнито- и лазеротерпия.
- Электростимуляция. Это эффективная физиопрецедура, направленная на восстановление объёма и силы мышц.
Также допускается проведение гирудотерапии — лечение при помощи пиявок. Слюна этих животных содержит большое количество ферментов, которые расширяют сосуды и нормализуют обменные процессы. Помимо этого, она способствует растворению некротизированных тканей и очищению суставных полостей.
Для улучшения двигательной функции конечности показаны разные методы фиксации сустава. Среди них:
- Ортезы — фиксируют и поддерживают конечность в анатомически правильном положении.
- Тейпирование — суставная фиксация посредством специальных липких лент.
- Эластичные наколенники, предотвращающие травмирование сустава.
Трость и костыли, благодаря которым можно снизить нагрузку с нижних копченостей.
Современные разработки и открытия в области медицины позволяют подобрать оптимальное лечение артроза коленного сустава любой стадии. Больные могут жить полноценной жизнью, передвигаться и не принимать большое количество лекарственных препаратов на постоянной основе. Однако для этого необходимо своевременно обратиться к квалифицированным специалистам, которые смогут оказать профессиональную помощь.
Причины артрита
Подлинные причины ревматоидного артрита до сих пор еще не выяснены. Известно только, что заболевание возникает при «сбое» иммунитета. Другими словами, иммунная система начинает «воевать» со своими собственными клетками, вызывая нарушения в организме.
Есть предположения, что следующие факторы могут спровоцировать ревматоидный артрит суставов:
- перенесенные инфекционные болезни (корь, гепатит В, паротит, герпес);
- генетическая предрасположенность (особые гены, например, DRB1 провоцируют «ошибки иммунитета);
- переохлаждение организма;
- травмы;
- последствия после хирургических операций;
- пищевая аллергия.
Симптомы метеопатии
Метеопатия
Боли, суставную реакцию на метеорологические изменения пациенты описывают каждый по-своему. Действительно, у каждого человека метеопатия проявляется по-разному. Одни жалуются на конкретные боли в суставах, у других суставы ноют, «крутит», у третьих ограничивается объем движений. Симптомы болезненности возникают в движениях и в покое. Чаще всего на погоду ноют колени, но предъявляются жалобы и на боли в шее, пояснице, коленных суставах, фалангах пальцев на руках.
Симптомы суставной метеопатии:
- головная боль, беспокойный сон; нарушения функций ЦНС обусловлено ухудшением кровоснабжения, связанным с отеками мягких тканей в области шеи;
- вялость, слабость, эмоциональный спад; причины те же – кислородное голодание;
- ощущение тревоги, боли в животе; психологическое состояние негативно отражается на соматических изменениях в самочувствии;
- отеки пальцев на ногах и руках; причина – при отекании крупных суставов сдавливаются кровеносные сосуды и капилляры, нарушается периферическое кровоснабжение.
Лечение артрита
Ревматоидный артрит — заболевание системное, лечение которого требует комплексного подхода.
В арсенале ревматолога/артролога есть различные средства лечения артрита:
- нестероидные противовоспалительные препараты (НПВП) (применяются в лечении острой боли при этой форме артрита);
- глюкокортикостероиды в виде таблеток или инъекций;
- синтетические иммуносупрессанты (подавляют аутоиммунную реакцию организма);
- биологические иммуносупрессанты (анфликсимаб, адалимумаб, этанерсепт, цертолизумаб, голимумаб, тоцилизумаб, ритуксимаб, абатасепт и др).
Из немедикаментозных методов лечения артрита в острой фазе можно применять криотерапию.
В стадии ремиссии назначают массаж, тепловые процедуры.
Лечение артрита народными средствами можно использовать только как дополнение к стандартному лечению, назначенному после приема артролога/ревматолога.
К сожалению, различные отзывы о лечении артрита, доступные в настоящее время в интернете, не всегда адекватно отражают истинную эффективность существующих методов лечения ревматоидного артрита и, что особенно важно, их безопасность. Важно помнить, что ранняя диагностика и своевременное лечение позволяют значительно улучшить прогноз болезни, качество жизни и предотвратить многие грозные осложнения ревматоидного артрита
Вам необходима срочная консультация ревматолога/артролога, если у вас наблюдаются следующие признаки:
- постоянные боли или длительное ощущение скованности по утрам;
- боль и отек в одном или нескольких суставах;
- деформация одного или нескольких суставов конечностей.
Если вам нужен профессиональный ревматолог-артролог в Москве, добро пожаловать в «МедикСити»! Мы знаем, как лечить артрит! Наши врачи артрологи-ревматологи помогут вам в лечении: ревматоидного артрита, подагры, болезни Шегрена, системной красной волчанки, полимиозита, болезни Бехтерева, остеоартроза и многих других ревматологических заболеваний.
Материал подготовлен при участии специалиста:
Почему перед дождём ноют суставы?
03 ноября 2020
Сонливость и дискомфорт в суставах могут возникать независимо от погодных условий, например, как симптом того или иного заболевания -но в силу особенностей психики человека запоминаются именно случаи, возникшие перед дождём.
Почему ломит в суставах при смене погоды? Это связано с воздействием на барорецепторы, которые находятся в суставах. При изменениях погоды уровень хрящевой жидкости снижается, а сухожилия и связки расширяются, именно поэтому в этот момент человек чувствует дискомфорт. Каждый сустав включает в себя суставную капсулу — замкнутую полость, в которой находится синовиальная жидкость, и соприкасаются суставные части костей. Стенки этой капсулы хорошо иннервируются.
В силу своей замкнутости и наличия жидкости эта полость имеет своё внутреннее давление, которое организмом уравнивается с атмосферным давлением. При смене атмосферного давления давление в суставной сумке тоже меняется организмом (путем уменьшения или увеличения количества синовиальной жидкости).
Когда у человека имеется метеочувствительность, то его организм не может вовремя адаптироваться к сменившемуся атмосферному давлению. Когда за окном пасмурно, идет дождь или снег, это значит, что атмосферное давление снизилось. Если не снизить давление в суставных капсулах, то их внутреннее давление начинает перерастягивать стенки, что вызывает болевые ощущения. Наглядная аналогия: воздушный шарик при уменьшении атмосферного давления растягивается, но когда он наполненный гелием, свободно поднимается в небо.
Симптомом деформирующего артроза коленного сустава является боль, усиливающаяся при движениях или нагрузке на сустав, к концу дня, при охлаждении и в сырую погоду и проходящая в покое и тепле. Данное проявление болезни можно отнести к метеочувствительности.
Дело в том, что у страдающих ревматизмом или артритом кроме костей и суставов повреждаются нервные окончания, которые их пронизывают. Поэтому они становятся особенно чувствительными к понижению температуры или повышению влажности. Из-за увеличения количества воды, содержащейся в воздухе, нервные окончания пораженных суставов отекают, а понижение температуры вызывает боль. Кроме того, когда изменяется атмосферное давление, вместе с ним изменяется и давление в полости сустава. При этом раздражаются нервные окончания хрящевой поверхности поврежденного сустава и рецепторы суставной сумки, поэтому у человека «ноют» кости. После того, как атмосферное давление приходит в норму, симптомы и боль стихают.
Подобная картина чаще всего наблюдается у пожилых людей, костно-суставная система которых подвергается возрастным дегенеративным изменениям. Однако и молодые тоже порой становятся «предсказателями погоды» в результате деформации суставов от ранее полученных травм, остеохондроза, встречающегося у каждого третьего офисного работника и людей ведущих сидячий образ жизни.
Если суставы болят, а травм до этого не было, стоит обратиться к терапевту. Боль, которая сопровождается чувством скованности после пробуждения и припухлостью в области сустава, -причина для визита к ревматологу. Это поможет выявить причины боли и не пропустить такое серьезное заболевание, как ревматоидный артрит.
ГУЗ «Городская поликлиника №3 г. Гродно» врач хирург Ганусевич Владимир Геннадьевич
Артроз
Артроз – ещё одно широко распространённое среди населения заболевание опорно-двигательного аппарата, одним из самых частых симптомов которого является боль в костях и суставах. Артроз – заболевание дистрофического характера, которое можно охарактеризовать медленным повреждением соединительной и костной ткани в организме больного артрозом человека. Дегенеративные изменения в архитектонике костной ткани приводят к медленной деформации концевых отделов длинных трубчатых костей конечностей, что в медицинской практике называется деформирующим артрозом. После 30 лет риск возникновения артроза увеличивается вдвое каждые 10 лет, так что у людей старше 60 лет артроз встречается очень часто. Главной причиной развития артроза и связанного с ним болевого синдрома в костях является снижение трофики тканей опорно-двигательного аппарата за счёт ухудшения кровотока в данной области. Из-за разрушения суставных хрящей больные часто жалуются на острые или ломящие боли в костях ног.