Гестоз
Гестоз развивается во вторую половину беременности (после 20 недель) и представляет большую опасность не только для самой беременности, но и для здоровья женщины и ее ребенка. Обычно гестоз проявляется возникновением отеков (водянка беременной).
Следующая стадия гестоза — преэклампсия — сопровождается повышением артериального давления и появлением белка в моче. Это говорит об изменениях в биохимическом составе крови, ухудшении кровообращения в капиллярах и мелких сосудах (и в плаценте тоже). При прогрессировании гестоза может возникнуть эклампсия с критическим снижением мозгового кровообращения, ишемией мозга и цитотоксическим отеком мозга. Появляются судороги, возможна кома.
Гестоз занимает третье место среди причин смертности беременных женщин, перинатальная смертность при гестозах — 18-30%.
Поэтому всем беременным женщинам так важно наблюдаться у опытного акушера-гинеколога, который сможет вовремя увидеть и предупредить подобные осложнения при беременности
Признаки замершей беременности в первом триместре
Почувствовать замершую беременность можно по определенным ощущениям и симптомам, которые у каждой женщины могут отличаться. Четких критериев клинической картины не существует, но типичным проявлением неразвивающегося плода является снижение базальной температуры.
Возможны и другие симптомы замершей беременности на ранних сроках, а именно:
- кровянистые выделения разной степени интенсивности, включая легкое кровомазание;
- слабость, быстрая утомляемость, головокружения;
- прекращение тошноты, приступов рвоты и других проявлений токсикоза;
- легкость в молочных железах, которые перестают болеть и набухать.
Наиболее ярким признаком замершей беременности на ранних сроках является кровотечение. Погибший зародыш начинает отделяться от стенок матки, чему сопутствует выделение крови и тянущие боли внизу живота.
Что касается токсикоза, то он проходит не у всех женщин с замерзшим эмбрионом. Это одна из причин позднего обращения к врачу: продолжает тошнить – значит, все в порядке, подозрения на замершую беременность не возникает.
Симптомы замершей беременности на сроке до 12 недель могут вовсе отсутствовать. В таких случаях выявить патологию удается на УЗИ и в ходе планового осмотра у гинеколога.
Важно! Если сердцебиение плода не прослушивается, это еще не доказательство неразвивающейся беременности. На малом сроке гестации не бывает сердцебиения.
Когда можно беременеть после выкидыша
Вы можете вернуться к попыткам зачатия не ранее, чем через шесть недель после выкидыша. Столько времени нужно матке для восстановления. Конечно, многое зависит от индивидуальных обстоятельств, и самое главное — это моральная готовность обоих родителей.
Планирование ребенка
Принимая во внимание только медицинские соображения, врачи рекомендуют ждать три последовательных цикла, наблюдая, являются ли они регулярными, какова интенсивность кровотечения, нет ли выделений и боли в середине цикла. Это время также может использоваться для восполнения недостатков важных для сохранения беременности элементов, например, железа, или лечения половых инфекций. Когда причиной выкидыша стало гормональное расстройство, это время необходимо для восстановления баланса.
ВЛИЯНИЕ ПОДАВЛЕННЫХ ЭМОЦИЙ НА ПОСЛЕДУЮЩУЮ БЕРЕМЕННОСТЬ
Пожалуй, главной опасностью, которую представляют неразрешённые переживания по поводу беременности и родов перечисленные выше, является их влияние на последующие возможные беременности. Женщина многие годы может носить в себе скрытую боль, которая прорвётся наружу в самое неподходящее время – когда новая беременность вызывает к жизни, казалось бы, забытые воспоминания.
Пример из практики:
Людмила, женщина 32 лет обратилась за помощью психолога в тяжёлом состоянии подавленности. Три месяца назад в женской консультации, куда она пришла на плановый осмотр, находясь на 12 неделе беременности, ей сказали, что сердцебиение плода не прослушивается. Беременность замерла по неизвестной причине. Последовавшие дни в больнице и необходимые процедуры проходили для неё как в тумане. Вернувшись домой Люда полностью погрузилась в своё горе, тяжесть которого была непонятна ни её мужу, ни 5-летнему сыну.
Психологу клиентка призналась, что оплакивает как своего нерождённого ребёнка, так свои первые роды. Это была долгожданная беременность, настолько комфортная, что первые месяцы Людмила просто летала, не ощущая никакого недомогания. Однако, врачи практически с первого приёма пугали её тем, что развитие ребёнка не соответствует сроку, а потому возможны проблемы. Постоянная тревога за малыша привела к тому, что ближе к родам клиентка находилась в состоянии эмоционального смятения. Дело закончилось экстренным кесаревым сечением, после которого сын Люды провел несколько дней в реанимации под капельницами.
Семья и подруги уверяли Люду, что всё получилось как нельзя лучше: ведь и она, и малыш живы, и нужно радоваться. Но Людмила не ощущала никакой радости от произошедшего, за что чувствовала огромную вину перед собой и ребёнком. Она стыдилась поделиться своими чувствами с кем-либо. По прошествии времени запрятанные вглубь эмоции сгладились, однако остался страх иметь ещё детей – Люда была категорически против, когда муж заговаривал ещё об одном ребёнке. Тем более, что за прошедшие с первых родов 5 лет у неё начались проблемы с сердцем, которые усугублялись набранным лишним весом, сбросить который женщине никак не удавалось. Однако в итоге Люда уступила желанию мужа, решив, что прошло достаточно времени.
Новая беременность сопровождалась сильнейшим токсикозом и постоянным страхом за будущего ребёнка. Когда она внезапно закончилась, все подавленные эмоции захлестнули клиентку с новой силой. Казалось, что выйти из этого состояния самой ей уже не удастся, поэтому она обратилась за помощью.
История Людмилы показывает, что неразрешённый внутренний конфликт не только может сказаться на протекании последующей беременности, но и усугубить психологическое состояние женщины при неудачном её протекании. Несмотря на то, что первая беременность завершилась рождением здорового ребёнка, Людмила бессознательно ощущала её как свой «провал» в роли женщины и матери. После родов она чувствовала свою потерянность и беспомощность, так как вместо того, чтобы играть активную роль в происходящем, она стала объектом медицинских манипуляций. Рождение ребёнка связалось в её памяти не с радостью первой встречи, а со страхом и болью. Она была глубоко обижена на своё тело, которое, как ей казалось, подвело её в нужный момент (можно предположить, что это явилось причиной последующих проблем с лишним весом).
Но всё это она смогла выразить только на сеансе психолога 5 лет спустя. Тогда же у неё просто не было времени на то, чтобы это осознать и оплакать свои мечты о спокойной беременности и естественных родах – нужно было заботиться о ребёнке, который, хоть и родился здоровым, но требовал много внимания и сил. Она даже не могла объяснить себе, почему вечерами, когда её сын засыпал, она горько плачет и чувствует себя глубоко несчастной.
психолог помогает
Что увеличивает риски выкидыша
Потеря беременности может произойти у любой женщиной, независимо от возраста и состояния здоровья. Однако, как и в случае любого нарушения или болезни, есть факторы, которые стимулируют выкидыши.
- Возраст. Чем старше женщина, тем больше вероятность, что оплодотворенная яйцеклетка будет дефектной. Риск самопроизвольного прерывания на ранних сроках беременности значительно возрастает после 35 лет. В то время как для женщин в возрасте до 29 лет риск составляет менее 10%, а в диапазоне 30-34 лет — 11,7%. Для женщин старше 40 лет риски патологий превышают 50%. У зрелых женщин количество аномальных яйцеклеток выше, и чаще встречаются гормональные нарушения и хронические заболевания, такие как диабет и гипертония. Исследования также подтвердили, что возраст отца тоже имеет значение. Выкидышу способствует низкое качество спермы, а также ее повреждения, например, в результате воздействия токсических веществ.
- Некоторые хронические заболевания. Диабет, заболевания крови, а также гормональные нарушения (например, синдром поликистозных яичников) могут не только препятствовать зачатию, но и прекращать беременность.
- Изменения в репродуктивных органах. Наиболее распространенные патологии: гипоплазия матки, аномальная структура органа, полипы, опухоли, миомы, дефекты шейки матки, эрозии и воспаление.
- Генетические проблемы. Если в семье женщины или ее партнера были случаи генетического заболевания или женщина уже родила ребенка с таким заболеванием, риск выкидыша выше.
- Лекарственные препараты. Некоторые из них, даже те, которые использовались ранее и хорошо переносились, могут быть опасны для плода.
- Вирусы и бактерии. Исследования показали, что риск выкидыша возрастает при наличии эпидемического паротита, краснухи, кори, цитомегаловируса, ВИЧ. Риск увеличивается при венерических заболеваниях, инфекциях и состояниях с высокой температурой. Проблемы с вынашиванием также создают диабет, заболевания щитовидной железы, гормональные нарушения, травмы.
- Контакт с токсинами. Могут нарушить развитие новой жизни следующие вещества (включая испарения): свинец, мышьяк, этиленоксид, формальдегид, бензол и т.д. Будьте осторожны с радиацией и анестетиками.
- Нездоровый образ жизни. Для беременных опасны алкоголь, курение и другие стимуляторы. Также к выкидышу приводят: переутомление, ношение тяжестей , стресс. Большую угрозу представляет недостаток железа и фолиевой кислоты.
- Психическое состояние будущей мамы. Угрозу беременности создают: страх беременности, беспокойства, депрессивные состояния или постоянный стресс.
- Гормональные состояния. Риск выкидышей выше у женщин, лечившихся от бесплодия, а также в случае многоплодной беременности.
- Дефекты развития. Может случиться, что остановка развития зародыша вызвана, например, дефектом пуповины или хориона, гипоплазией плаценты (acinar oblongata).
- Повторная беременность. Если с момента предыдущего родов не прошло 3 месяца, существует высокий риск того, что организм не справится с такой нагрузкой.

Курящая девушка

Диабет

Депрессивное состояние
ТЯЖЁЛАЯ БЕРЕМЕННОСТЬ
К сожалению, не всем женщинам беременность даётся легко. Плохое состояние здоровья, необходимость постоянного врачебного наблюдения, больницы и капельницы могут очень сильно омрачить ожидание ребёнка. Постоянная тревога за себя и за малыша провоцирует сильнейшее эмоциональное и физическое напряжение только усугубляя ситуацию.
Женщина может даже начать испытывать негативные чувства к ребёнку за то, что тот «заставляет» её переживать все эти мучения. Поскольку такие чувства кажутся будущей матери неприемлемыми, она с большой вероятностью будет скрывать их от окружающих из страха осуждения и подавлять внутри. Впоследствии это может негативно сказаться на взаимоотношениях с ребёнком либо спровоцировать послеродовую депрессию. Не говоря уже о возможном страхе перед беременностью и родами, если женщина захочет стать матерью ещё раз.
Другой вариант развития событий – женщина и после родов будет так беспокоиться о здоровье и благополучии ребёнка, что станет склонной чрезмерно опекать его и не позволит в своё время психологически отделиться от родителей, формируя отношения взаимной зависимости.
Факторы риска
Беременность на раннем сроке может замереть по причине внешнего воздействия – например, из-за недостатка свежего воздуха, редких прогулок, однообразного питания. Однако подобные малозначимые, на первый взгляд, вещи оказывают существенное влияние на состояние матери и будущего ребенка.
| Фактор | Особенности |
| Возраст | Риск выкидыша прямо пропорционален возрасту. У 20-30-летних он составляет 9-17%, а у 40-летних повышается до 40%. В 45 лет вероятность замершей беременности возрастает до 80% |
| Интоксикации | Алкоголь, наркотики, курение больше 10 сигарет в день |
| Избыточное употребление кофесодержащих напитков | Опасность представляют более 4-5 чашек в день, или более 100 г кофеина |
| Лихорадка, жар | Подъем температуры выше 38° |
| Работа на вредном производстве | Облучение, в том числе ультрафиолетом; работа с пестицидами; |
| Дефицит фолиевой кислоты | Опасен замиранием беременности на 6-12 неделе в силу формирования неверного кариотипа плода |
| Прием лекарств | Метотрексат, Итраконазол, витамин А, Венлафаксин, Пароксетин, препараты из группы НПВП |
| Инфекции | Хламидии, уреаплазма, сифилис, микоплазма |
| Системные болезни | Декомпенсированные формы сахарного диабета, поликистоз яичников, тромбофилия, нарушение функции щитовидной железы |
| Структурные дефекты репродуктивных органов | Седловидная, двурогая матка, спайки, миома |
| Отягощенный гинекологический анамнез | Случаи мертворождения, множественные аборты и выкидыши, гормональный дисбаланс, нарушения месячного цикла. |
| Вдыхание газов, которые применяются для наркоза | Это может привести к гипоксии и гибели плода. |
| Ожирение | Лишний вес часто связан с эндокринными нарушениями и становится причиной развития различных заболеваний, которые могут влиять на течение беременности |
| Ношение тесного, обтягивающего белья и одежды | Из-за нарушения кровотока у плода развивается гипоксия, которая может вызвать его гибель |
Пружинин Марк Юльевич
врач – педиатр
Если не выяснить причину замирания беременности и не устранить ее, это может привести к повторным выкидышам. Наши врачи подскажут, какие обследования нужно пройти, и проконсультируют по любым вопросам, связанным с планированием беременности.
Причина 2 — генетические нарушения плода
Генетические нарушения плода — одна из главных причин ранней потери ребенка. Считается, что именно плохая генетика вызывает более половины ранних выкидышей. При этом проблема состоит не в дурной наследственности, ее вычислить при современных методиках обследования можно легко, а в единичных мутациях генов.
В данном случае выкидыш — защитный механизм, позволяющий отбирать здоровые эмбрионы и избавляться от неполноценных. Если бы не происходило ранних выкидышей, то население земли превратилось бы в мутантов и вымерло бы на протяжении пары столетий.
Прочитав эту информацию, каждая женщина начнет задумываться о причинах мутаций. В большинстве своем они спонтанны и связаны со случайным попаданием в процесс оплодотворения некачественных половых клеток. Таковые могут образовываться в мужском и женском организме даже у абсолютно здоровых людей. Доказано, что в сперме мужчин из 20 млн сперматозоидов, здоровы только 17-18 млн. Остальные имеют нарушенный генетический набор.
С возрастом количество таких клеток у обоих партнеров увеличивается. Особенно рискуют женщины старше 40 лет. Качество их яйцеклеток постепенно снижается, что приводит к ранним выкидышам или рождению детей с генетическими отклонениями. Ученые, обнаружив эту взаимосвязь, наконец-то разобрались в причинах возрастного бесплодия.
Исследования затронули пациенток, прошедших процедуру ЭКО. Женщинам старше 40 лет проводился перенос эмбрионов двух типов — полученных из донорских и собственных яйцеклеток. Донорами были молодые девушки, не старше 25 лет. Эмбрионы, полученные от них, успешно приживались. А вот в группе с родными эмбрионами процент выкидышей был в 4 раза выше. Таким образом, причины выкидыша на ранних сроках беременности, вполне могут быть связаны с возрастом женщины.
Можно ли справиться с генетическими причинами выкидышей?
Но не стоит думать, что выкидыш, связанный с генетическими нарушениями плода — приговор. Причины выкидыша можно устранить, соблюдая элементарные правила здорового образаа жизни. Сперма у мужчин обновляется раз в 72-74 дня, меняя свои качества. Поэтому, изменив условия жизни, можно улучшить состояние половых клеток.
Действует это правило и у молодых женщин. А вот с возрастом шансов избежать выкидышей и родить здорового малыша становится все меньше, так как женский овариальный резерв ограничен и закладывается ещё при рождении. Установить овариальный резерв, можно на УЗИ яичников. Генетические проблемы у плода выявляет перинатальный скрининг при беременности.
Признаки и симптомы
Симптомы замершей беременности в любом триместре одинаковые. Основными признаками, которые могут указывать на такую патологию, являются:
- выделения из влагалища с кровяными примесями;
- общая слабость, озноб, повышение температуры тела;
- тянущие боли в нижней части живота;
- прекращение набухания и болезненности молочных желез;
- резкое исчезновение проявлений токсикоза;
- отсутствие шевелений плода (при патологии во втором триместре).
Несмотря на существование характерных симптомов патологии, нередко прекращение развития плода остается незамеченным, так как базальная температура может оставаться в пределах 37 градусов, а уровень ХГЧ остается высоким еще несколько недель. В таком случае женщина узнает о проблеме лишь на очередном приеме у врача или плановом УЗИ.
АБОРТ
На первый взгляд может показаться неуместным причислять аборт к психологически травмирующим событиям в репродуктивной жизни женщины, ведь не давать жизнь ребёнку было собственным осознанным решением. Обычно больше обсуждается моральная сторона вопроса, но не психологическое состояние женщины вследствие аборта. Следует начать с того, что решение об аборте женщина может принять по медицинским показаниям. В этом случает к горю от непредвиденного исхода беременности примешивается огромное чувство вины за то, что пришлось пойти на этот шаг.
Но даже в том случае, когда женщина идёт на аборт из-за того, что в данный момент не готова к рождению ребёнка, это не значит, что она не будет казнить себя. Если позднее женщина осознанно решается на рождение ребёнка, её сопровождает тревога, что предшествующий аборт негативно скажется на новой беременности. Кроме того, беременную могут преследовать суеверные страхи «понести наказание» за то, что когда-то она избавилась от нежеланного ребёнка.
Категории
- Анализы и диагностика(0)
- Беременность и роды(85)
- Бесплодие(2)
- Болезни сосудов(0)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(0)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(1)
- Диетология и грудное вскармливание(49)
- Иммунология(0)
- Инфекционные болезни(0)
- Кардиология(0)
- Кожные болезни(0)
- Косметология(1)
- Красота и здоровье(0)
- Маммология(11)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(0)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(4)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(0)
- Эндокринология(0)
МЕРТВОРОЖДЕННЫЙ РЕБЁНОК
Беременность, окончившаяся не праздником рождения, а трауром – жестокий удар для родителей. У многих из них это событие, помимо естественного горя, сопровождается гневом на несправедливость жизни, который может обратиться на себя, Бога, отнявшего ребёнка (если родители верующие люди), на семьи друзей и знакомых, которым повезло родить здорового младенца, и даже на самого новорожденного за то, что он ушёл раньше срока. Но если чувству горя, как правило, даётся выход, то чувства гнева подавляется как социально неприемлемое, что негативно сказывается на моральном и даже физическом самочувствии.
Кроме того, некоторые родители настолько растеряны и опустошены трагическим исходом беременности, что не решаются взглянуть на ребёнка, прикоснуться к нему и попрощаться с ним (либо этому препятствуют медицинские работники). Отцы и матери могут и через много лет признаться в том, что ощущают вину за то, что не взяли на руки своего мертворожденного ребёнка, интерпретируя это как предательство по отношению к нему.
Причина 5 — предшествующие аборты
Гинекологи предупреждают, что вредны все виды абортов, однако многие женщины вместо контрацепции почему-то выбирают именно их. При этом аборт не всегда совершается на ранних сроках, когда беременность прерывается медикаментозным способом. Количество хирургических процедур растет с каждым годом.
Результат прерывания беременности — нарушение гормонального фона, при котором организм, готовясь к вынашиванию и родам, вынужден перестраиваться на классический режим. Многократный аборт становится причиной дисфункции яичников и надпочечников, производящих гормоны. Органы больше «не понимают» как правильно функционировать и действуют так, как их переучили. Забеременеть в этом случае ещё можно, а вот сохранить беременность можно только после сложного гормонального лечения.
Гормональный сбой — причина многих патологий матки: миом и других опухолей, кист, полипов, эндометриоза. Поэтому с гормонами шутить нельзя, результаты будут плачевными.
Можно ли после этого забеременеть?
Мнение эксперта:
Однако грамотную подготовку к предстоящей беременности провести необходимо. Строить планы на будущее можно не раньше, чем через 3 месяца, а лучше — через полгода. За это время ваш гинеколог сможет разобраться, почему произошла замершая беременность и устранить причины, вызвавшие такое состояние. Следуя рекомендациям гинеколога, вы будете иметь хорошие шансы для нормальной беременности и родов: статистика показывает, что это происходит у 85% женщин. Поэтому не стоит надеяться случай, строить предположения и делать сомнительные выводы. Современные методы лечения помогают большинству женщин справиться с проблемой замершей беременности.
Чтобы предотвратить повтор ситуации с замершей беременностью, гинеколог назначит обследование:
- УЗИ
- мазок из влагалища;
- гормональное исследование;
- гистологическое исследование;
- генетическое исследование.
Что делать при неразвивающейся беременности?
Самостоятельное прекращение развития плода – природный защитный механизм. При остановке его жизнедеятельности снижается уровень плацентарных гормонов, в матку выделяются вещества, которые способствуют её сокращению для того, чтобы изгнать погибший эмбрион из полости. До 8-недельного срока замершая беременность часто заканчивается самопроизвольным выкидышем.
Матка самостоятельно отторгает эмбрион примерно через 2 недели после его гибели:
- в случае анэмбрионии – 50% случаев;
- после неполного выкидыша – 75%;
- остановка развития плода – 33%.
Но выжидательная позиция не всегда оправдана, поэтому проводят выскабливание или медикаментозное прерывание, чтобы не привести к сепсису и другим осложнениям:
- Выскабливание. Процедуру выполняют с целью удалить из полости матки плод и оболочки. Виды чистки: вакуум аспирация – до 5 недель, хирургическое выскабливание – до 12 недель, стимуляция родовой деятельности – в позднем триместре до 22 недели.
- Медикаментозное прерывание проводят до 42 дней беременности, размеры матки должны соответствовать началу 8 недели. Назначают антагонисты прогестерона (Мифегин), через 36 часов необходим приём простагландина (Сайтотек). В следующие сутки начинаются сократительные движения матки, плод самостоятельно покидает маточную полость.
После эвакуации плодного яйца назначают лечение антибактериальными препаратами для снижения риска развития хориоамнионита и эндометрита. Ткани эмбриона и оболочек отправляют на гистологическое и генетическое исследование. Это необходимо, чтобы понять, почему эмбрион перестал развиваться.
Причины раннего выкидыша 6 — лекарства и травы
На ранних сроках беременности запрещено принимать практически все лекарственные препараты, так как они могут действовать на организм матери и плод сразу в нескольких направлениях:
- негативно влиять на формирование зародыша;
- изменять концентрацию гормонов в организме матери;
- вызывать отравления матери и плода;
- вызывать спазмы органов малого таза;
- затормаживать развитие эмбриона, приводя к замершей беременности;
- провоцировать сильную аллергию.
Любой из этих факторов заканчивается ранним выкидышем, поэтому принимать любые препараты при планировании беременности можно только с разрешения гинеколога.
На ранних сроках беременности категорически запрещены:
-
- Гормоны – бесконтрольное изменение концентрации гормонов — прямой путь к выкидышу. Особенно опасны антипрогестагены, которые применяют для предупреждения и медикаментозного прерывания беременности.
- Противоглистные препараты и травы — так как это всегда яды.
- Антибиотики – вызывают патологии плода. Особенно опасен тетрациклин, левомицетин, стрептомицин, сульфаниламиды и т.д.
- Противоопухолевые лекарства и облучение.
- Лекарственные травы — изменяют состав крови и влияют на тонус матки. Выкидыш вызывают: петрушка, девясил, василёк, пижма, зверобой, крапива и т.д.
- Аспирин — влияет на функцию кроветворения.
Токсикозы
Токсикозы возникают в первой половине срока и проявляются диспепсическими расстройствами и нарушениями всех видов обмена.
Почти в 90% случаев ранние токсикозы первой половины беременности проявляются тошнотой и рвотой. Если беременность протекает нормально, то тошнота или рвота могут возникнуть не более 2-3 раз в течение утра, чаще на голодный желудок. Эти расстройства не требуют лечения и после 12-13 недель должны пройти сами по себе.
Токсикозом считается состояние, при котором тошнота и рвота возникают в любое время суток, независимо от приемов пищи, сопровождаются снижением аппетита, истощением, слабостью и потерей веса.
Лечение
В первую очередь, необходимо удалить замершего зародыша из полости матки, что в первые 2 месяца гестации осуществляется, как правило, медикаментозно. Эффективна комбинация простагландина Е1 и антагониста прогестерона. После приема этих препаратов матка начинает сокращаться, и плод выходит естественным путем. Проще говоря, происходит выкидыш.
Оперативное лечение по удалению плодного яйца может выполняться тремя способами:
- Вакуум-аспирации.
- Выскабливания.
- Искусственных родов.
Вакуум аспирация, или мини-аборт, проводится только в первом триместре. Зародыш вытягивают из матки посредством прибора вакуум-аспиратора, что минимально травматично для маточных тканей.
Выскабливание предполагает механическую чистку – кюретаж – матки с удалением погибшего зародыша и его оболочек. Данный метод применяется только при невозможности медикаментозного лечения, поскольку процедура кюретажа может привести к истончению внутреннего маточного слоя. В будущем это грозит невозможностью прикрепления эмбриона к стенке матки и развитием бесплодия.
При беременности, замершей во втором триместре, проводятся искусственные роды.
После операции женщине назначаются:
- антибиотики для профилактики эндометрита и хориоамнионита:
- противовоспалительные средства;
- иммуномодуляторы;
- гормоны.
Некоторые пациентки нуждаются в психологической поддержке, поэтому с ними работает психолог.
Через 1-2 недели пациентка проходит контрольное УЗИ, чтобы убедиться в том, что в матке не осталось фрагментов плодного яйца, и восстановление идет нормально.
Внимание! Эмбрион, извлеченный из полости матки, обязательно исследуется на гистологию. При подозрении на хромосомную патологию биоматериал изучают генетики.
Преждевременные роды
Преждевременные роды — это начало родовой деятельности на сроке до 37 недель. Преждевременные роды могут возникнуть внезапно или последовать за существующей угрозой прерывания беременности.
Процесс может начаться с гипертонуса матки, единичных схваток и умеренных болей в животе. Другой вариант развития событий — разрыв плодного пузыря и излитие околоплодных вод. Иногда преждевременные роды могут начаться с кровотечения. Это случается при предлежании плаценты или ее отслойке.
В любом случае необходима срочная госпитализация беременной женщины, в условиях которой будут приняты все необходимые меры по сохранению беременности.
При критической отслойке плаценты и разрыве околоплодного пузыря могут проводиться экстренные роды.
Частые вопросы
Когда можно планировать новое зачатие?
+
Как минимум спустя полгода. И очень желательно установить причины гибели плода, чтобы исключить влияние вредных факторов на женский организм.
Что можно сделать для профилактики замирания беременности впредь?
+
Будущим родителям рекомендуется пройти всесторонне обследование и вылечить болезни, которые могут помешать нормальному вынашиванию и рождению здорового малыша. Некоторым парам может потребоваться консультация генетика, чтобы выявить скрытые хромосомные дефекты.
Надо ли принимать фолиевую кислоту для профилактики замершей беременности?
+
Научно установлено, что прием фолиевой кислоты – витамина В9 – за месяц до и в первые 3 месяца после зачатия снижает риск пороков развития плода наполовину. Рекомендованная суточная доза – 400-800 мкг. Точную дозировку определяет врач.
Как проверить, нет ли ошибки в диагнозе?
+
Самый простой способ – сдать анализ на ХГЧ по крайне мере дважды с интервалом в 72 часа (3 дня). При нормальном течении беременности его уровень поднимется вдвое за это время.
Природа знает лучше
До 80% случаев являются так называемыми ранними выкидышами. К ним относятся самопроизвольные аборты вплоть до 12-й недели беременности. Очень часто они обусловлены биологическим отбором организма женщины. Процесс можно обозначить, как «исправление ошибок природы».
Женщина после аборта
Оплодотворенная яйцеклетка достигает полости матки и закрепляется в ее стенке, но зародыш перестает расти. Это связано с тем, что яйцеклетка или сперматозоид имеют неправильное количество хромосом или другие дефекты. Слабый эмбрион удаляется, потому что у него не будет шансов на выживание в будущем.
У женщины в этот момент появляется ряд характерных симптомов выкидыша:
- усталость;
- боль в груди;
- тошнота;
- положительный тест на беременность.

Боль в груди

Тошнота
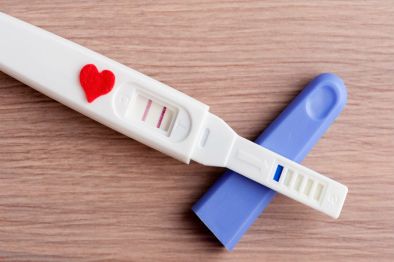
Положительный тест
Симптомы выкидыша очень схожи с первыми симптомами беременности. Это связано с тем, что плацента уже начала вырабатывать гормон беременности ХГЧ. После выкидыша все признаки внезапно исчезают.
Как восстановиться после замершей беременности?
При возникновении такой патологии обязательно необходимо удалить погибший эмбрион из полости матки, если это не произошло естественным путем. Для этого проводят чистку, с помощью которой удаляют все частицы плодных оболочек из матки. Может использоваться как выскабливание, так и вакуум. Если замирание произошло на очень ранних сроках, врачи могут предложить медикаментозный аборт, который является несколько более щадящим для женщины, в том числе в психологическом плане.
Врачи рекомендуют воздержаться от следующей беременности в течение полугода (по рекомендации Всемирной Организации Здравоохранения). Этого времени хватает для восстановления организма после случившегося. Поэтому в течение этого времени женщинам рекомендуется принимать оральные контрацептивы, которые минимизируют вероятность зачатия, а также позволяют нормализовать гормональный фон.
Во время восстановления также рекомендуется вести максимально здоровый и активный образ жизни, позаботиться о сбалансированном рационе и приеме витаминных комплексов. Женщине обязательно нужна психологическая поддержка, а если случившееся она перенесла особенно тяжело, может понадобиться помощь специалистов – психолога или психиатра. Это поможет вернуться к нормальной жизни и подготовиться к следующей беременности.
Последствия
Если определить замершую беременность своевременно, здоровье женщины в безопасности. С учетом срока, может проводиться хирургическое выскабливание матки или медикаментозное изгнание плода.
Особую опасность представляют бессимптомные случаи, когда никаких ощущений при замершей беременности нет. Промедление с лечением может привести к сильнейшей интоксикации из-за разложения эмбриона прямо в матке, что чревато летальным исходом для женщины
Вот почему так важно регулярно посещать врача и не пропускать плановые осмотры.
Смертельно опасными могут быть тяжелые осложнения, которые развиваются при нахождении погибшего зародыша внутри матки больше 3-4 недель. Среди них:
- заражение крови (сепсис);
- маточное кровотечение;
- ДВС-синдром, грозящий возникновением обширных, плохо купируемых кровотечений на фоне острого нарушения работы внутренних органов, богато снабженных кровеносными сосудами;
- инфекционный эндометрит (воспаление матки).
Один выкидыш — не беда, два — закономерность
Один выкидыш не означает, что риск потерять малыша при следующей беременности будет выше. Это также не указывает на какие-либо нарушения в функционировании организма ни женщины, ни ее партнера. В случае двух последовательных выкидышей вероятность следующего выкидыша увеличивается на 20-30%. Несколько выкидышей означает, что они связаны с одной причиной, которая их вызывает.
Выкидыш
Если она может быть установлена и присутствуют, например, фосфолипидные антитела, беременность относится к состояниям высокого риска. Если же причина выкидышей кроется в гормональном балансе, то после лечения у эндокринолога беременность можно рассматривать как нормальную.