Ожирение печени в медицинской терминологии называется жировой гепатоз или стеатоз. Это отдельное заболевание или же синдром, который обусловлен жировой дистрофией гепатоцитов, характеризующийся отложением вне печеночной клетки или же в самой клетке жировых капель.
Данное заболевание определяют в группу патологий «неалкогольная жировая болезнь печени», кроме жирового гепатоза, сюда относят стеатогепатит, фиброз и цирроз. Стеатоз печени наиболее распространенное заболевание из данной группы и встречается оно у 30% больных с неалкогольной жировой болезнью железы.
Патология обнаруживается обычно у людей в возрасте 40-60 лет, обычно среди них больше женщин с избыточной массой тела, однако болезнь может быть диагностирована у ребенка и у лиц молодого возраста. Неалкогольную жировую болезнь печени доктора рассматривают как часть метаболического синдрома.
Диагноз жировой гепатоз выставляется, если в клетках печени содержится триглицеридов более 10% сухой массы. При прогрессировании патологии стеатоз приводит к развитию стеатогепатита, при котором в гепатоцитах появляются воспалительные и некротические изменения, а он в дальнейшем у четверти больных трансформируется в цирроз.
Диагноз неалкогольный стеатогепатит ставится людям, которые не пьют алкоголь в больших дозах, но имеют подобные алкогольной болезни гистологические проявления. Данное заболевание развивается у 10-24% населения.
Причины отложения жира в печени
Жировой гепатоз может протекать в острой и хронической форме. Острый жировой гепатоз чаще всего развивается при отравлении мышьяком, фосфором, этиловым спиртом, в ответ на прием некоторых медикаментов (тетрациклинов), а также при поздних сроках беременности.
Хроническое ожирение печени в большинстве случаев вызвано приемом гепатотоксичных доз алкоголя. Также нарушение развивается при сахарном диабете, ожирении, белковой и витаминной недостаточности, при хронической интоксикации некоторыми химическими соединениями или бактериальными токсинами.
Одна из причин, приводящая к отложению жиров в органе, резистентность к инсулину, которая способствует накоплению свободных жирных кислот в железе, поскольку подавляется их окисление. Инсулинорезистентность провоцирует липолиз, нарушение углеводного обмена, повышенная выработка инсулина влияет на деятельность митохондрий, способствует разрушению клетки.
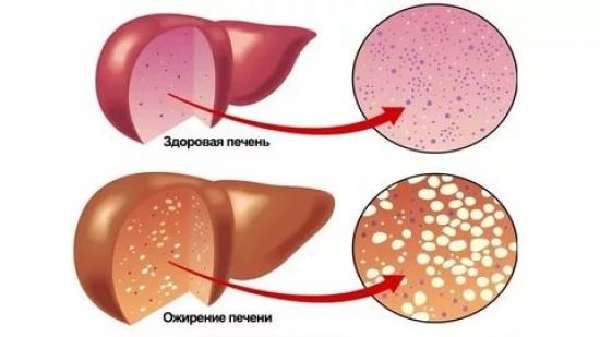
Нечувствительность к инсулину и повышенная его выработка приводят к отложению триглицеридов и прочих липидов в клетках железы
Жировые отложения в печени часто появляются как реакция на различные интоксикации, иногда жир в гепатоцитах скапливается под действием заболеваний и процессов, которые влияют на метаболизм.
К ожирению печени способны приводить:
- болезни желудочно-кишечного тракта, печени, желчного пузыря, желчевыводящих протоков;
- синдром избыточного бактериального роста в тонком кишечнике;
- ожирение;
- обходной кишечный анастомоз;
- сахарный диабет второго типа;
- продолжительное парентеральное питание;
- синдром нарушенного пищеварения и всасывания;
- непереносимость глютена;
- болезнь Вильсона-Коновалова;
- хроническая алкогольная интоксикация;
- прием лекарств (кортикостероидов, тетрациклинов, эстрогенов, нестероидных противовоспалительных средств);
- инфекции (различного генеза, а особенно гепатиты);
- полный отказ от мяса, голодание и последующее переедание.
Иногда жирная печень обнаруживается при ишемической болезни сердца, а в некоторых случаях говорят о беспричинном появлении дистрофии (идиопатической форме жирового гепатоза). Различают первичный и вторичный жировой гепатоз. Первичный вызван ожирением, сахарным диабетом второго типа, гиперлипидемией.
Вторичная жировая болезнь железы спровоцирована алиментарными факторами (парентеральное питание, быстрое снижение веса, голодание, хирургическое вмешательство на органах брюшной полости), медикаментозной терапией, беременностью, накоплением эфиров холестерина, колитом, дивертикулезом, ВИЧ-инфекцией, отравлением грибами.
Доказана связь между жировой инфильтрацией печени и ожирением, и главную роль здесь играет не процент жировой ткани в организме, а инсулинорезистентность, которая возникает при метаболическом синдроме. В исследованиях количество жира в железе коррелировало с уровнем инсулина натощак.
Если у человека обнаружен сахарный диабет второго типа и присутствует лишний вес, то можно утверждать, что и жирная печень, а у каждого четвертого такого пациента диагностируется даже цирроз. У лиц с индексом массы тела 30 кг/м2 и больше риск жировой инфильтрации возрастает в 4,6 раза.
Как развивается патология и в чем ее опасность
Отложение холестерина и триглицеридов в печени начинается в результате чрезмерного образования и абсорбции свободных жирных кислот (СЖК) в кишечнике, слишком большого поступления СЖК в печень, снижения окисления СЖК в митохондриях гепатоцитов, повышенной выработки жирных кислот в клетках железы, нарушения выведения жира из печени в результате снижения выработки или образования липопротеидов очень низкой плотности и удлинения их триглицеридов.
Проще говоря, при хроническом жировом гепатозе существует дисбаланс между поступлением жиров в печень и расщеплением их в железе, образованием и выходом липопротеидов из печени. При жировой инфильтрации железа несколько увеличивается в размерах, на ощупь орган гладкий, окраска меняется на желтую или красно-коричневую.
В клетках при гистологии обнаруживаются триглицериды. Накопление жира происходит по-разному: иногда оно пылевидное или мелкокапельное, а иногда образуются крупные капли. Скопление липидов может происходить в единичных гепатоцитах (диссеминированное ожирение), в группе печеночных клеток (зональное ожирение) или по всей паренхиме (диффузное ожирение).
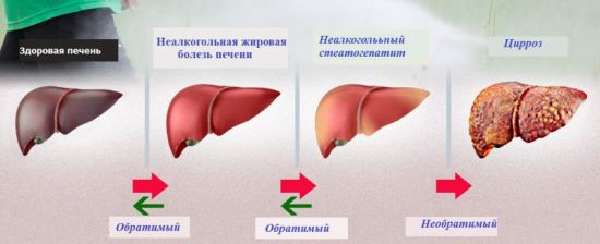
Хронический жировой гепатоз может трансформироваться в хронический гепатит, если пациент злоупотребляет алкоголем или перенес инфекцию
Жир смещает пока еще сохранные структуры клетки на периферию. При значительной инфильтрации гепатоциты погибают, а жировые капельки, содержащиеся в них, соединяются и образуют в межклеточном пространстве жировые кисты. Вокруг этих патологических образований появляется клеточная реакция и образуется фиброзная ткань.
Стадии стеатоза:
- Простое ожирение (деструктивные процессы в клетках невыраженные).
- Ожирение, при котором начинаются процессы, приводящие к гибели клетки.
- Предцирротическая стадия (начинается перестройка дольковой структуры железы. Эта стадия болезни необратима).

Симптоматика
Острый жировой гепатоз вызывает прогрессирующую печеночноклеточную недостаточность с диспепсией, желтушностью кожных покровов и геморрагическим диатезом. При хронической жировой инфильтрации печени обычно не развивается яркая клиническая картина. Чаще всего о болезни человек узнает случайно, когда проводятся исследования при обращении по другому поводу.
В некоторых случаях больные говорят о ноющей боли, тяжести или неприятном ощущении в области правого подреберья, которое усиливается при движении, кто-то из пациентов отмечает повышенную утомляемость, снижение работоспособности. При патологии возможна желтуха. Чаще всего при стеатозе больные предъявляют жалобы на симптомы, которые возникли на фоне основного заболевания, повлекшего за собой развитие стеатоза.
Так, ожирение, сформировавшееся на фоне хронического алкоголизма, может проявляться отдышкой, анорексией, тошнотой, утренней рвотой. При желчнокаменной болезни патология сопровождается дискинезией желчного пузыря. Печенка при ожирении, как правило, увеличена, но при пальпации редко когда возникает болезненность. Если при прощупывании ощущается боль, то ее связывают с быстрым отложением жира, которые влекут алкоголизм или декомпенсация сахарного диабета.
Диагностические мероприятия
При хроническом стеатозе понижается функциональное состояние железы, но, несмотря на это, стандартные лабораторные исследования подтвердить эти нарушения не всегда способны. Обычно немного повышена активность щелочной фосфотазы и сывороточных тансаминаз, а уровень билирубина, протромбина и альбумина, как правило, в пределах нормы.
Лабораторное исследование выявляет ту патологию, которая привела к жировой инфильтрации печени. При ультразвуковом исследовании эхогенность тканей железы в норме или повышена, но эти изменения сложно отличить от тех изменений, которые бывают при фиброзе или даже циррозе. В некоторых случаях выявить ожирение печени возможно только с помощью магнитно-резонансной или компьютерной томографии.
Подтвердить патологию можно только после гистологического исследования тканей железы, образец материала для которого берется во время прицельной биопсии печени.
Как вылечить ожирение печени
Жировой гепатоз может быть обратимой патологией, но только до тех пор, пока не начнется перестройка дольковой структуры железы. Чтобы остановить жировую инфильтрацию печени необходимо провести терапию заболевания, обусловившего отложение жира. Также должны быть проведены лечебные мероприятия, направленные на предотвращение развития некроза и воспаления в печеночных клетках.
Таким образом, лечение ожирения печени заключается в устранении провоцирующего заболевания, предотвращения синдрома мальабсорбции и мальдигестии, нормализации функций печени, желчного пузыря и его протоков. Что нужно делать конкретному пациенту, определит врач, после выявления причин патологии и определения ее стадии.

Пища при нарушении функций печени не должна перегружать пищеварительную систему
При остром жировом гепатозе необходимо предотвратить кровотечение, для этих целей назначается переливание крови, гемофобин, витамин К, рутин. Для устранения гипогликемии больным показано введение раствора глюкозы, витаминов С и группы В, липотропных средств, глюкокортикостероидов. Лечить острый гепатоз необходимо в условиях стационара.
 Меню при гепатозе печени на неделю
Меню при гепатозе печени на неделю
Медикаментозная терапия при лечении хронического ожирения печени в большинстве случаев уходит на второй план. Первостепенная задача откорректировать рацион больного.
При жировом гепатозе назначается диетический стол №5, который предполагает употребление белков до 100-120 г/сут., ограниченное количество животных жиров и обогащение рациона продуктами, содержащими липотропные вещества, витамины и микроэлементы.
Липотропные вещества представляют собой группу соединений, которые обладают способностью задерживать или предотвращать жировую инфильтрацию печени, возникающую из-за длительного употребления жирной пищи, белковой недостаточности, дисфункции поджелудочной железы. В данную группу входит холин, лецитины, метионин, казеины, витамин В12, фолиевая кислота.
К примеру, холин необходим для синтеза лецитинов, которые обязательны для образования в железе липопротеидов, способных проникнуть в кровяное русло, и таким образом, вывести из печени липиды. Если холина в печени недостаточно, то липопротеиды образуются медленнее, а это приводит к накоплению в органе триглицеридов и холестерина, при длительном недостатке соединения развивается жировая инфильтрация печени.
Низкое содержание в организме липотропиков приводит к нарушению проницаемости клеточных мембран и снижению скорости обмена веществ. Липотропные вещества содержатся в твороге, гречневой, пшенной, овсяной крупе, морепродуктах, нежирных сортах морской рыбы, нерафинированном растительном масле, говядине, свекле, куриных яйцах.
Больным с ожирением печени назначается адекватная диета. Снижение массы тела на 5-10% уже приводит к улучшению показателей функций железы и уменьшению выраженности жировой инфильтрации органа. Скорость снижения веса не должна превышать 400-700 грамм в неделю, поскольку более резкое похудение не только не поможет избавиться от жира в печени, но и спровоцирует развитие патологии и будет способствовать появлению печеночной недостаточности, возникновению конкрементов в желчном пузыре.
Меню на неделю поможет составить диетолог. Профессионал учтет не только ожирение печени, но и основное и сопутствующие заболевание, расскажет, что можно есть, чтобы эффективно бороться с болезнью. Режим для человека с жировым гепатозом не предусматривает ограничение физических нагрузок, наоборот, несложные упражнения увеличивают энергетические затраты организма, влияют на инсулинорезистентность, а значит способствуют уменьшению инфильтрации печени.
Медикаментозная терапия неалкогольной жировой болезни печени не разработана. Существуют препараты, которые эффективно понижают уровень липидов в крови (статины, фибраты), но они не влияют на количество жира в печени. Медикаментозное лечение хронического ожирения печени может включать прием липотропных средств, анаболических гормонов, витамина В12, экстрактов печени.
Почти всем больным назначают гепатопротекторы (Эссенциале, Урсосан, Резалют), которые способствуют восстановлению печеночных клеток. Для корректировки липидного обмена могут быть назначены препараты для нормализации холестерина (Аторис, Вазилип, Крестор). Как дополнение к основной терапии по согласованию с лечащим врачом могут применять народные средства, например, помогут вылечить железу настои и отвары из шиповника, расторопши, бессмертника.

Есть информация, что функция печени улучшается при одновременном приеме витамина Е с урсодезоксихолевой кислотой
Хроническое ожирение печени чаще всего протекает бессимптомно и не имеет характерных признаков, может развиться как у человека с избыточной массой тела, так и у лиц с нормальным весом (например, из-за глютеновой ферментопатии или заболеваний желудочно-кишечного тракта).
Опасна патология тем, что повышается риск развития фиброза и цирроза печени, поэтому важно проводить профилактику заболевания. Чтобы не допустить ожирения печени, необходимо рационально питаться, не допускать голодания или переедания, не злоупотреблять алкоголем, следить за весом и уровнем холестерина. Если лечить железу, выполняя все советы врача, то прогноз на выздоровление благоприятный.