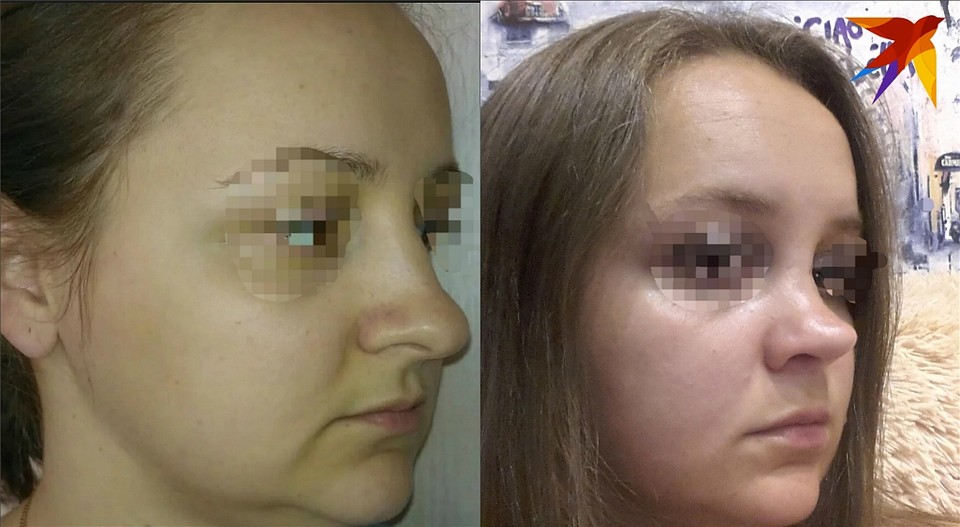
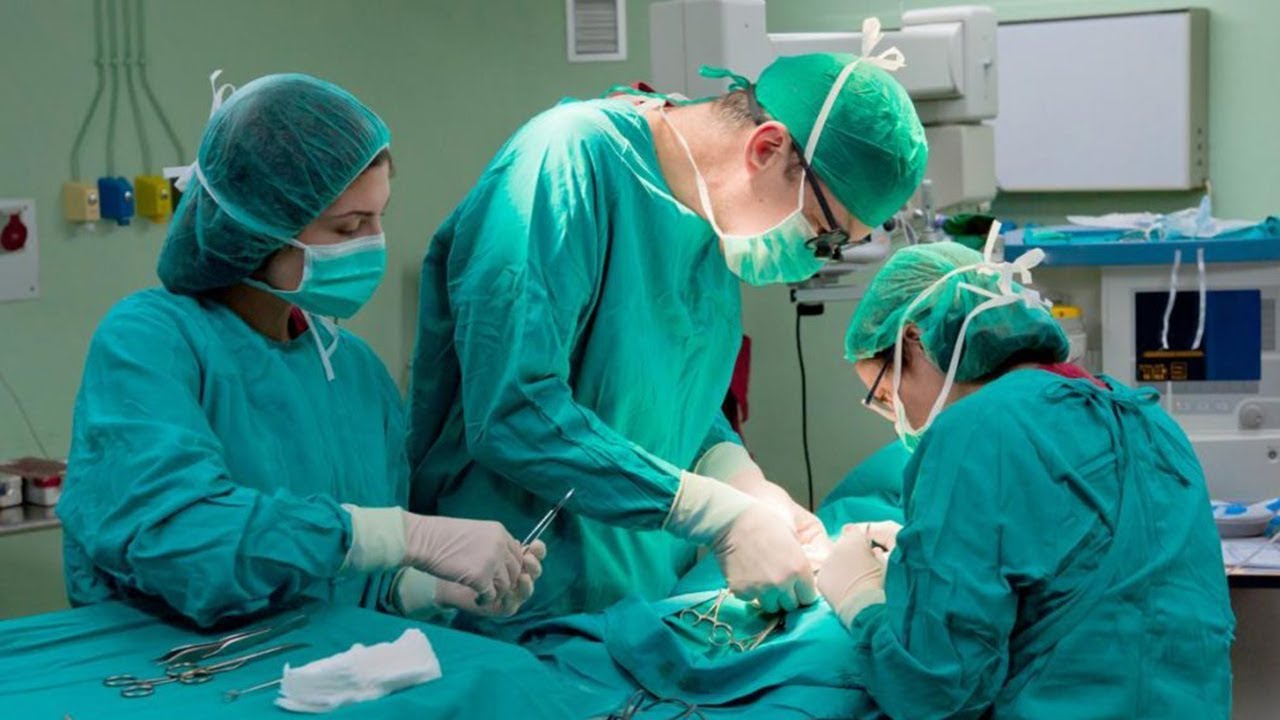
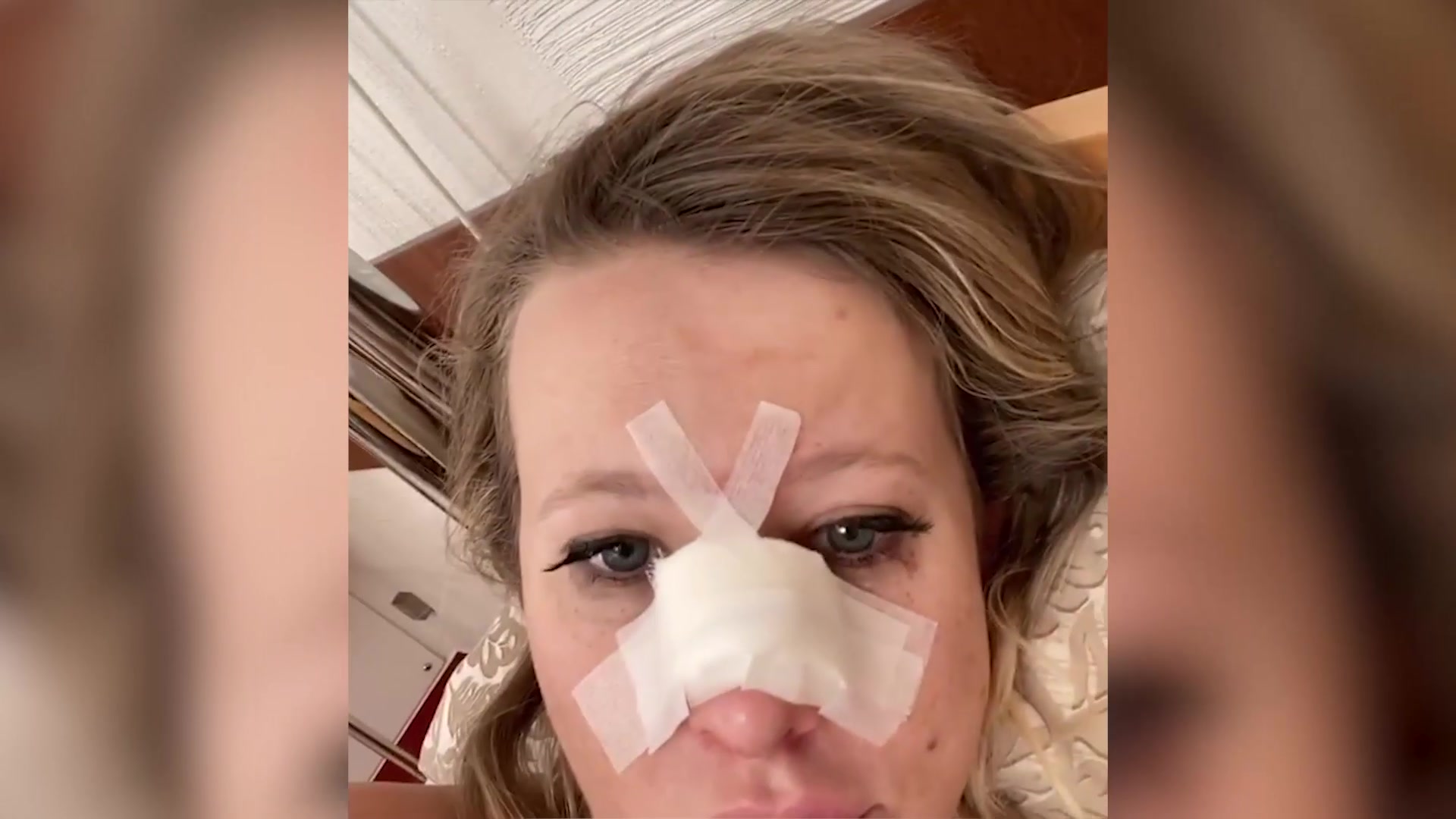
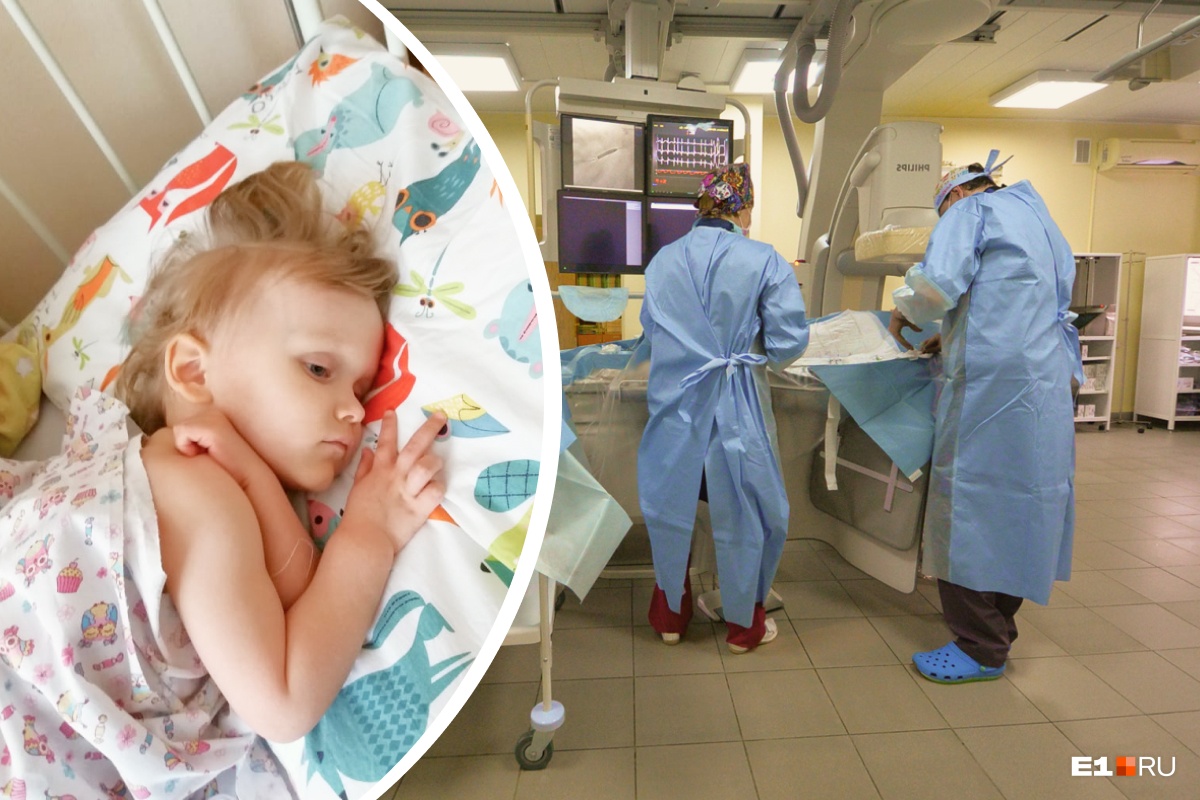
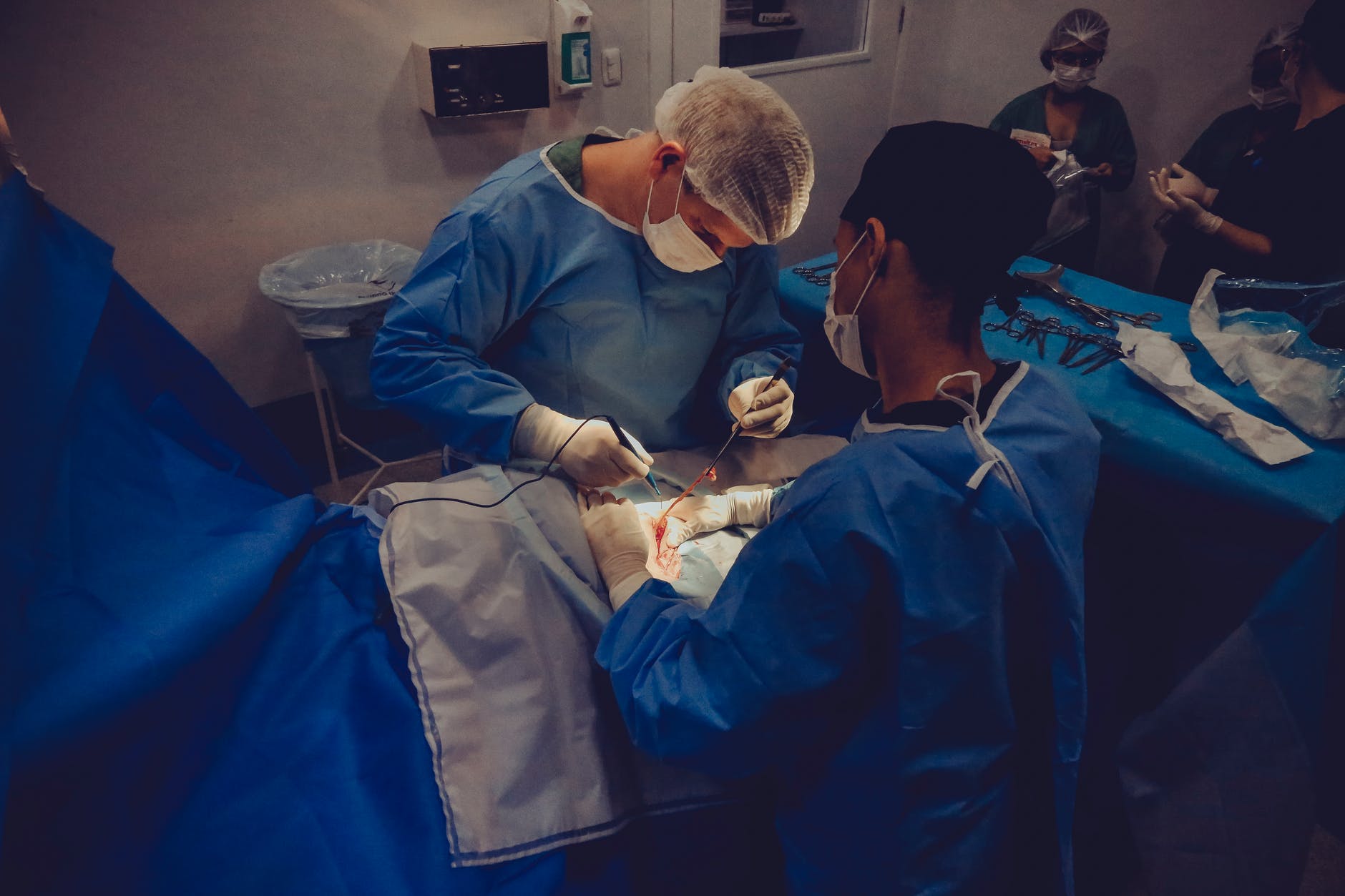
Трепетные истории
Родоначальником современной фетальной хирургии принято считать американца Альберта Лилея. Именно он в 1963 году впервые, под контролем рентгеновского исследования, успешно осуществил внутриутробное переливание донорской крови плоду, страдающему анемией. Но как отдельное направление медицины хирургия плода была признана мировым научным сообществом лишь после сенсационной операции, проведенной профессором Калифорнийского университета в Сан-Франциско Майклом Харрисоном. 26 апреля 1981 года возглавляемая им бригада хирургов, урологов и гинекологов внутриутробно открытым доступом восстановила проходимость мочеиспускательного канала плоду на 36 неделе беременности. Плод выжил, ребенок родился без почечной недостаточности неоперабельной в постнатальном периоде.
Но, пожалуй, самая резонансная в мировых СМИ фетальная операция на открытой матке случилась в 1999 году. У еще нерожденного 21‑недельного Самуэля, как потом назвали ныне здорового 15‑летнего подростка, была диагностирована spina bifida — редкий дефект позвоночных дужек, приводящий к развитию спинномозговых грыж. Без устранения дефекта плод был обречен на паралич нижних конечностей. Американский хирург Джозеф Брюнер успешно провел внутриутробную операцию по выделению корешков спинного мозга из грыжевого мешка, погружению их в спинномозговой канал и вентрикуло-перитонеальному шунтированию. 2 декабря 1999 года Самуэль родился доношенным и здоровым, а сделанный в операционной снимок, на котором палец хирурга хватают высунувшиеся из раны крохотные пальчики плода, разошелся по всему миру.На данный момент в мире проведено более пяти тысяч подобных операций.
Точки роста
В последние годы значительных успехов достигла фетальная онкологическая хирургия. Риск развития злокачественного новообразования у плода в утробе матери составляет 1:10 000, но данные случаи практически всегда имеют для ребенка летальный прогноз. Ряд опухолей, например пояснично-крестцовые тератомы, сегодня успешно удаляются в утробе матери. Стал широко известен случай успешного удаления онкохирургами клиники Джексона во Флориде оральной тератомы у четырехмесячного плода. А специалисты больницы Королевского Колледжа в Лондоне полностью удалили опухоль легкого у плода на сроке 20 недель.
Одной из проблемных патологий остается гидроцефалия плода. Послеоперационная смертность здесь составляет 18 %. Остаточные нарушения психофизического развития отмечаются у 66 % фетально прооперированных детей. Но учитывая, что без операции летальность при данной патологии составляет 100 % — прогресс очевиден.
Сегодня открытая фетальная хирургия относительно редко применяется в Европе, за исключением операций на плаценте. Крупнейшие европейские центры расположены в Каталонии, Лондоне, Париже. И наоборот, американские центры относительно редко применяют фетоскопию, отдавая предпочтение минимальным по объему лапаротомиям.
Одной из главных проблем при проведении эндоскопических операций является плохая видимость вследствие недостаточной прозрачности околоплодных вод. В начале 2000‑х годов немецкие врачи из Медицинского университета Бонна нашли частичное решение данной проблемы: они закачивают в околоплодную жидкость углекислый газ, безвредный для плода. Таким образом, отпадает необходимость в сложной процедуре замены околоплодных вод. На сегодняшний день ряд клиник по всему миру используют данную методику.
Какие факторы провоцируют РПП
Специалисты выделяют несколько наиболее частых «спусковых крючков» пищевых расстройств.
Стандарты глянцевой красоты
Массовая культура последних нескольких десятилетий внесла очередные коррективы в стандарты красоты, и всё больше девочек-подростков стремятся к недостижимой «идеальной» худобе. Благодаря кинематографу и рекламе мы считаем, что красивая девушка обязательно должна быть худой, не иметь ни единого волоса на теле, кроме головы, питаться салатами и не притрагиваться к еде после шести.
Масло в огонь нездорового восприятия женского тела подливают тематические паблики во «ВКонтакте», чаще всего рассчитанные на женскую аудиторию: «90–60–90», «40 кг», «Типичная анорексичка». Наряду с вполне нормальными тренировками и советами по питанию можно встретить нездоровые диеты, на которые подсаживаются множество школьниц: например, в попытке угнаться за стандартами на протяжении нескольких дней рекомендуется есть только шоколад и пить воду.
Но в последние годы набирают популярность альтернативные тенденции. Медиа и телевидение начинают пропагандировать принятие себя. Крупные бренды приглашают на съёмки людей с разным цветом кожи, весом, ростом. В соцсетях запускают флешмобы: например, призывают публиковать свои естественные фотографии с хештегом #nofilter. Тенденции не могут не радовать: такая позитивная культура восприятия тела помогает подросткам справляться с переходным периодом и принимать любые внешние изменения, а также быть толерантнее к людям, не похожим на них самих.
Неосторожные комментарии окружающих
Большинство историй, которые рассказывают люди, страдающие РПП, начинается с того, что в детстве или раннем подростковом возрасте кто-то бросил им обидные слова. Фраза одноклассника «Ты жирная», комментарий бабушки «Куда тебе добавку, щёки вон уже какие», реплика подруги «А где у тебя талия вообще» — могут спровоцировать тяжёлое психологическое расстройство на много лет вперёд.
Сейчас расстройство пищевого поведения начинается с 8–10 лет. Уже с детства подростки в нездоровой степени озабочены худобой. В основном это девочки, но РПП встречается и у мальчиков.
Отсутствие эмоциональной связи с родителем
Иногда еда становится единственным способом взаимодействовать с мамой или папой и получать от них любовь. Ребёнок хочет поесть в полночь — ему готовят, хочет пирожков — ему пекут. Нет никакой другой близости, кроме коммуникации «хочу поесть — дают».Тогда ребёнок выстраивает логическую цепочку: еда — это любовь. В более взрослом возрасте он самостоятельно утешает себя, заедая стресс. Характерное проявление такого пищевого расстройства — специальные ритуалы, например традиция объедаться после тяжёлой недели.
Нездоровые пищевые привычки в семье
Например, члены семьи привыкли есть, уткнувшись в гаджеты. Это способствует перееданию, так как человек не концентрируется на процессе приёма пищи и не осознаёт, когда произошло насыщение.Или родители наказывают и поощряют ребёнка едой: «Не доешь — из-за стола не выйдешь», «Доделай домашку, и разрешу съесть шоколадку». На самом деле еда не должна быть способом унижения или награды.
Симптомы болезни
Мигрень бывает двух видов: с аурой и без. Аура – это состояние перед приступом боли, при котором могут наблюдаться различные слуховые, зрительные, вкусовые или низовые галлюцинации. Аура может проявляться нарушением речи, оцепенением, потерей равновесия и головокружением. Первые признаки мигрени с аурой могут появиться в 20-22 года.
Симптомы могут быть разными, но наиболее распространены следующие признаки:
- Самым главным симптомом, указывающим на мигрень, считается боль в одной половине головы. Она охватывает глазницу и верхнюю челюсть. Боль пульсирующая, описывается пациентами как невыносимая, может длиться как несколько минут, так и часов. Если приступ боли не проходит в течение суток, говорят о мигренозном статусе.
- Повышенная чувствительность к таким факторам, как свет (фотобоязнь), звук (фонофобия), гиперосмия (неприязнь к запахам).
- Головокружение с потерей равновесия, которое может сопровождаться тошнотой и рвотой.
- Со стороны нервной системы может наблюдаться повышенная возбудимость, агрессия или, наоборот, дисперсия и сонливость. Мигрень сопровождается ухудшением сна и засыпания.
- Нарушение перистальтики кишечника и как следствие – запоры. Стоит помнить, что, если кишечник не функционирует полноценно, лекарства, принятые внутрь, не могут полностью всосаться. Именно поэтому для купирования приступа мигрени необходимо вводить препараты внутримышечно или внутривенно.
Какие бывают и как проявляются
- Термические: пламя, горячие жидкость и пар, радиаторы отопления, трубы с горячей водой и другие раскаленные предметы.
- Химические: кислоты и щелочи — часто входят в состав средств бытовой химии.
- Электрические: молния, ток.
- Лучевые: ультрафиолет, радиация.
- Смешанные: несколько факторов из вышеперечисленных.
Почти все ожоги — термические: повреждения кожи, а иногда слизистых, мышц и костей, в результате действия на них высоких температур. Чаще всего от них страдают дети, и в 95% случаев причиной является пламя.
Согласно Российским клиническим рекомендациям, есть три степени глубины поражения кожи при термических ожогах:
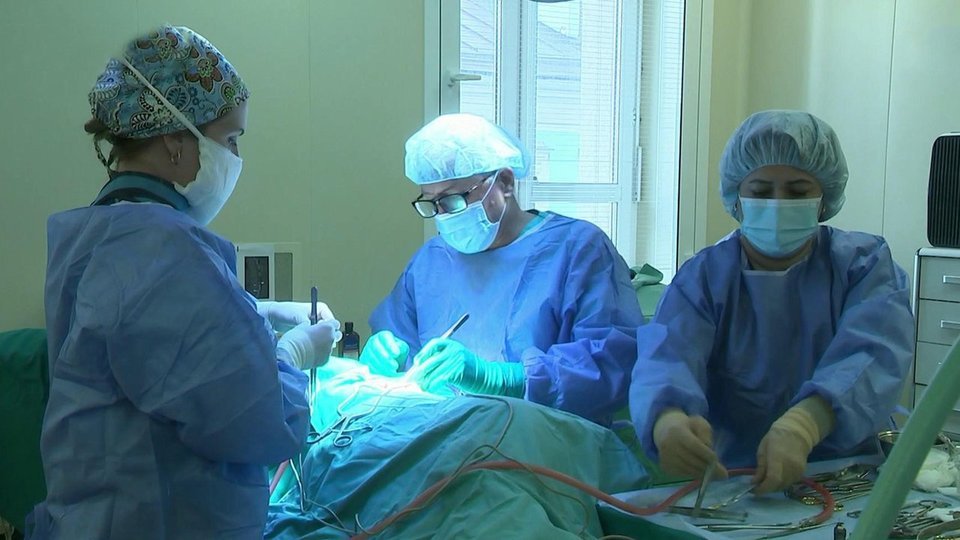
Фетальная хирургия в России
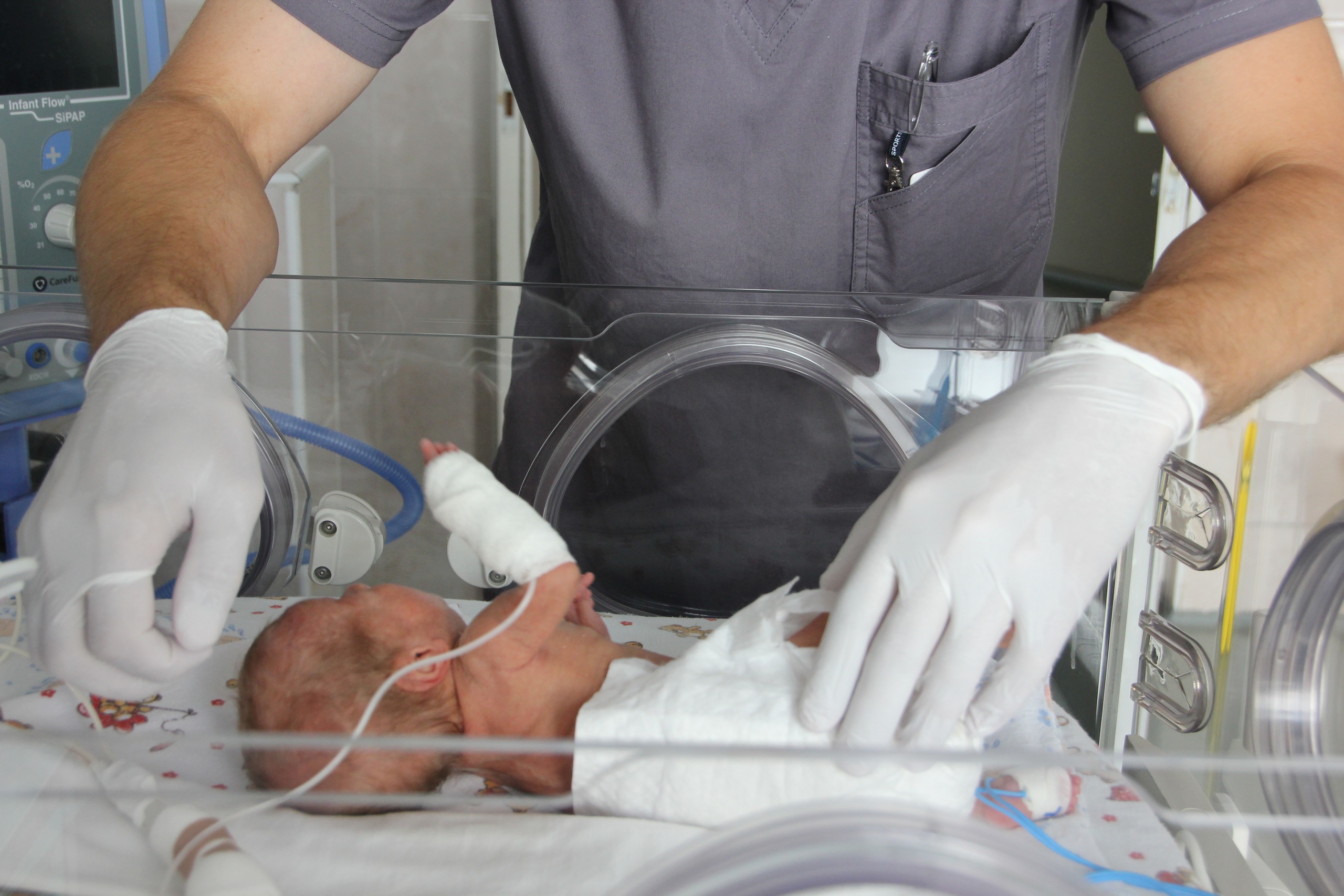
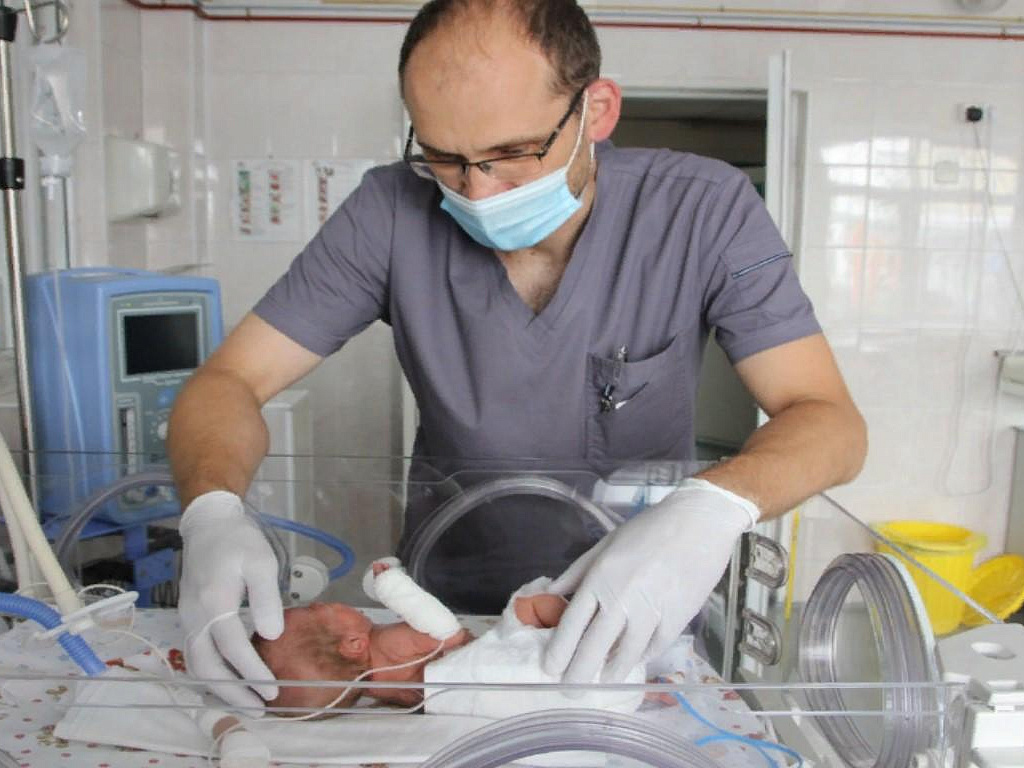
В СССР первую внутриутробную операцию провели в 1989 году в НИИ акушерства и гинекологии им. Д. О. Отта Санкт-Петербурга. Это была коррекция обструктивной уропатии наложением пиелоамнионального шунта. И по сей день в данном медучреждении подобные фетоскопические операции проводятся для лечения обструкции нижних отделов мочевыводящих путей. Также при кистозных поражениях легких плода, гидротораксе применяют внутриматочную эвакуацию жидкости и методику плевроамнионального шунтирования.
Сегодня фетоскопические операции проводятся в ряде клиник Российской Федерации.К сожалению, несмотря на прогресс последних лет, российские успехи в фетальной хирургии на фоне развитых европейских стран и США пока выглядят скромно. Давно назрела необходимость в координации действий всех подразделений здравоохранения, которые занимаются исследованиями плода.
Из-за отсутствия единых методических подходов к диагностике врожденных и наследственных заболеваний во многих регионах страны регистрация пороков развития ведется неадекватно, что в свою очередь приводит к путанице в показателях. Поэтому для развития фетальной хирургии в РФ ряд организационных проблем должен быть решен на самом высоком уровне системы государственного здравоохранения.
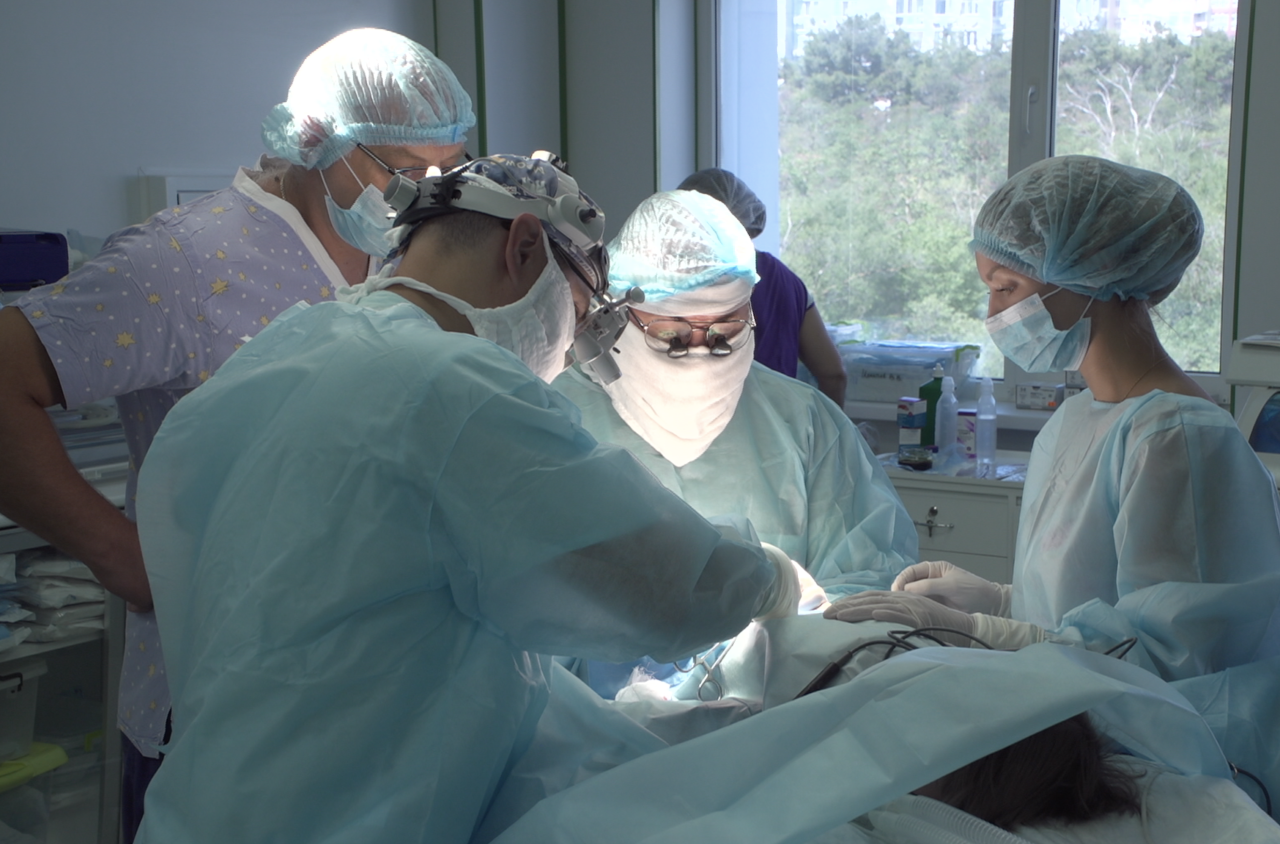
Фетоскопия
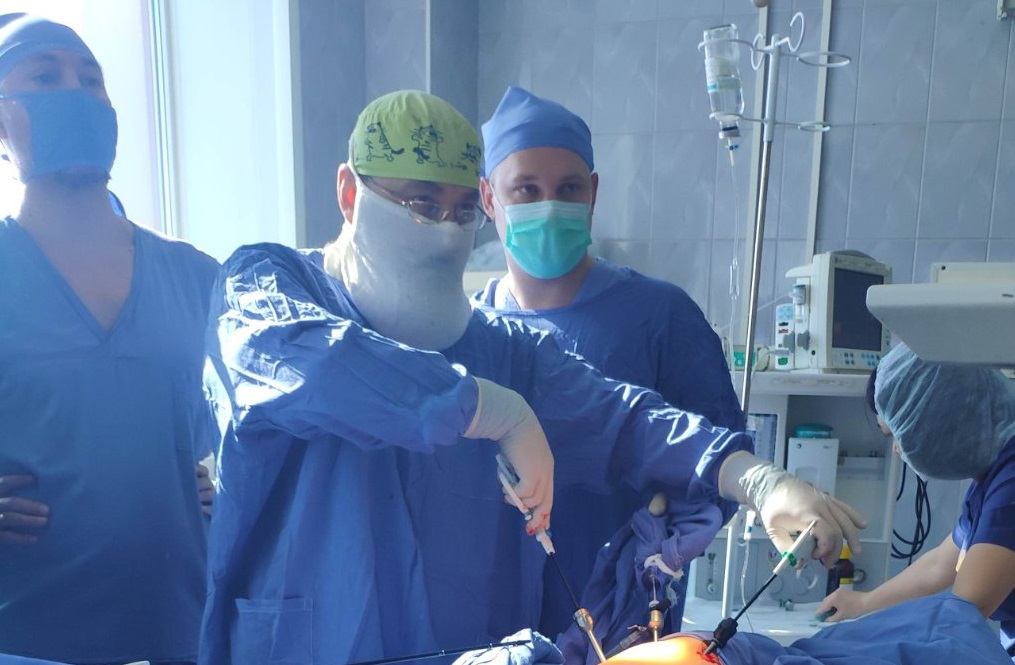
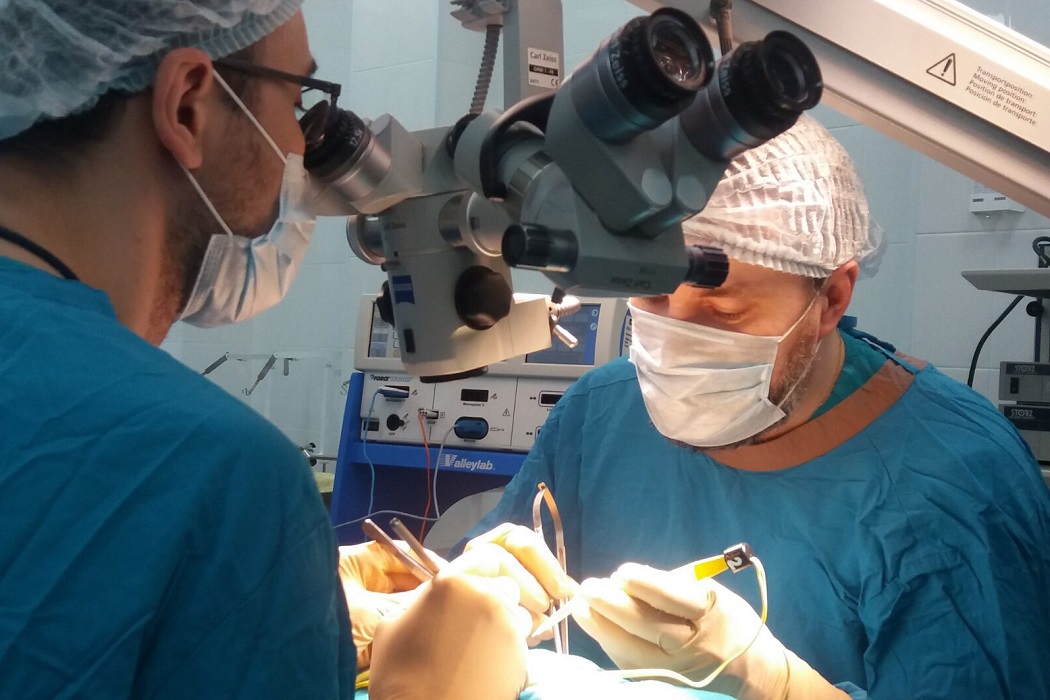
При фетоскопии через 1,5–2‑сантиметровые разрезы в брюшную полость и матку беременной женщины вводят эндоскоп и с его помощью осуществляют манипуляции: гемотрансфузию, введение баллонов, расширяющих артериальный или пищеводный просвет у плода, хирургическое обеспечение бронхолегочной проходимости у плода, коагуляцию сосудов и т. д. Диаметр фетоскопа составляет 1,2–2 мм. Место введения троакаров определяют под контролем эхографии. Каждый инструмент имеет размер 3–5 мм. Число вводимых троакаров может достигать 5–6 штук. Для фетоскопических лазерных процедур используют фетоскоп с лазерным проводником. Манипуляции проводят под местной или местно-регионарной анестезией. Процедуру завершают амниодренированием до достижения нормального количества околоплодных вод.
Обычно пациентки выписываются из стационара в течение 1–2 дней после операции, но продолжают находиться под наблюдением с целью своевременного выявления осложнений. Наиболее частое осложнение (6–9 %) в течение месяца после вмешательства — это разрыв плодных оболочек.
Эндоскопическое антенатальное вмешательство менее инвазивное, чем открытое, что позволяет уменьшить частоту преждевременных родов, предотвратить охлаждение и дегидратацию плода. Кроме общехирургических осложнений, таких как интраоперационное инфицирование, возрастание угрозы выкидыша — при фетоскопических операциях возможны и специфические осложнения. Описаны случаи фетоскопического рассечения амниотических перетяжек, которые могут приводить к прогрессирующей ампутации частей конечностей плода. Но данные случаи единичны и зависят от исправностиаппаратуры и профессионализма хирурга.
Как предотвратить
Педиатр GMS Clinic рекомендует:
- спички и зажигалки хранить в недоступном для детей месте
- горячие продукты и напитки держать дальше от края стола
- включенные утюги, щипцы для завивки располагать так, чтобы ребенок не мог дотянуться
- готовить на задних конфорках, поворачивать ручки кастрюль и сковородок к стене или вбок, чтобы ребенок не мог случайно схватить их
- использовать защитные устройства-блокаторы включения плит
- не носить ребенка на руках в момент приготовления пищи
- не оставлять ребенка без присмотра в комнате с работающими обогревателями
- проверять температуру в ванной перед купанием детей
- не подпускать детей к кострам и не запускать рядом фейерверки
- отказаться от ингаляций над горячими отварами и вареной картошкой при ОРВИ — это неэффективно и создает высокий риск ожога дыхательных путей и лица.
Как убрать «холку» на шее в домашних условиях
В начальной стадии, когда «горбик» только появился, вы можете попытаться убрать его самостоятельно. По нашим наблюдениям, здесь «работает» только снижение массы тела: физические упражнения + правильное питание.
Ускорению метаболизма способствует:
-
максимальная подвижность — поднимаемся по лестнице пешком, а не на лифте, часто и долго гуляем;
-
подержание температуры в помещении не выше 22°С.
Попробуйте убрать холку на шее массажем. Он усиливает кровообращение, устраняет застойные явления. Но начать его можно только после консультации с врачом.
К сожалению, жировой горб относится к «жировым ловушкам» организма, которые сохраняют жир и объем даже при значительном общем похудении. Поэтому против сформированного горба на шее консервативные методы – диета, гимнастика, ортопедические корсеты, народные средства и массаж не эффективны, и даже физиотерапия помогает лишь на время.
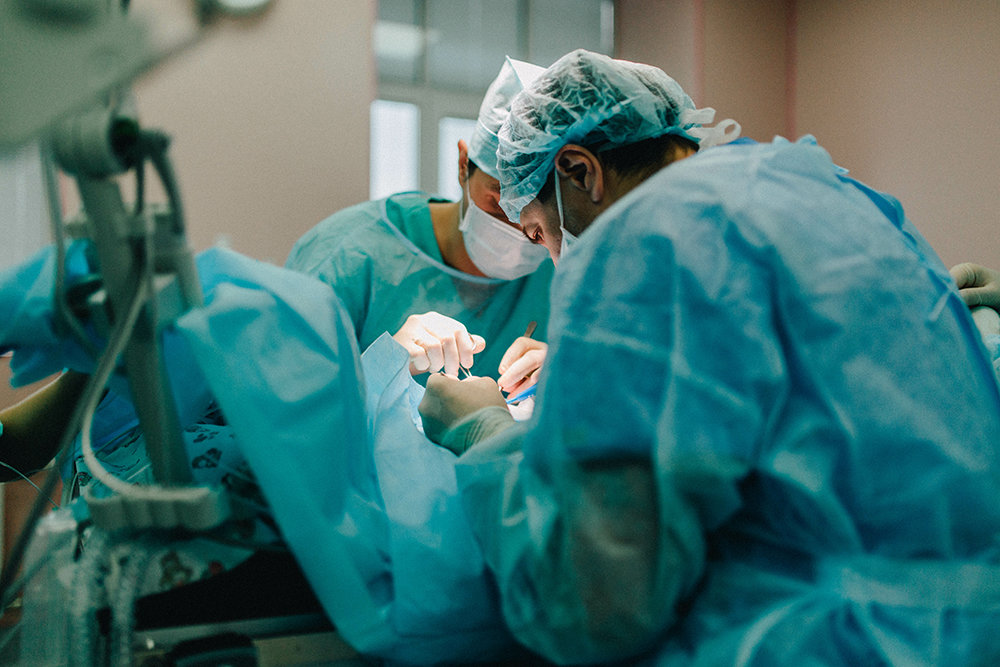
На потоке
Наиболее частое показание к открытым хирургическим вмешательствам — это миеломенингоцеле — спинномозговая грыжа, содержащая в грыжевом мешке, наряду с цереброспинальной жидкостью, участок спинного мозга вместе с нервными корешками.За прошедшие два десятилетия риски гибели плода при фетальных хирургических вмешательствах значительно снизились. Так, если еще в середине 90‑х годов до 50 % новорожденных не выживало, то сейчас частота гибели плода не превышает 25 %.Столь высокий процент смертности объясняется частично тем, что в ряде случаев, при операциях по поводу фето-фетального трансфузионного синдрома, врачам приходится, по согласованию с матерью, принимать решение о «редукции» — умерщвлении нежизнеспособного плода, для того чтобы сохранить жизнь перспективному близнецу. На данный шаг приходится идти, когда изоляция сросшихся плацентами плодов методом лазерной коагуляции и формирование у них автономных кровеносных систем, с целью предоставления им возможности самостоятельного развития в утробе матери — технически неосуществимы.
Одной из самых разработанных и успешных в фетальной хирургии является методика коррекции spina bifida (рис. 2). Наилучшие результаты достигаются при операции на сроках 17–27 недель беременности. Полностью выздоравливают 36 % подвергшихся хирургическому вмешательству пациентов. Еще 42 % детей могут самостоятельно передвигаться без помощи костылей. Для сравнения: доля способных к самостоятельному передвижению детей, у которых коррекция осуществлялась после рождения, — составляет лишь 21 %.
Широко используется фетальная хирургия при диафрагмальных грыжах плода. Весь цикл оперативного лечения включает три этапа: на сроке от 17 до 30 недель отверстие в диафрагме плода закрывают специальным баллоном, который удаляется в первые дни после рождения ребенка, а в возрасте от 1 до 3 месяцев диафрагмальный дефект младенцу ушивают открытым
Открытый доступ
Операции на открытой матке — по сути, аналогичны кесареву сечению, но кожный и маточный разрезы имеют, как правило, в два раза меньшие размеры. Так, разрез на матке составляет обычно 5–7 см, а разрез передней брюшной стенки — 10–12 см. Через разрез, не пересекая пуповины, извлекают в рану плод, придерживаясь правила «как можно больше внутри матки, как можно меньше снаружи», и проводят необходимое вмешательство. Операция осуществляется под общим обезболиванием или под эпидуральной анестезией. Плоду дополнительно могут вводить микродозы анальгетиков и анестетиков. На края раны на матке накладывают клеммы для предупреждения кровотечения. Во время операции проводится всесторонний мониторинг состояния не только матери, но и плода. После вмешательства осуществляется массивный токолиз — торможение сократительной активности матки с помощью введения токолитиков. При отсутствии осложнений пациентки выписываются из стационара через 5–7 суток. Вследствие возрастающей вероятности маточных разрывов, перенесшим подобную операцию женщинам родоразрешение рекомендовано проводить путем кесарева сечения. Нередко открытый доступ позволяет осуществить ряд манипуляций, невозможных при эндоскопическом доступе: удалить разросшуюся опухоль у плода, ушить объемное грыжевое выпячивание, прооперировать угрожающий жизни ребенка порок сердца.
Что нельзя делать
Педиатр Детской клиники Фэнтези, к. м. н. Светлана Мухортова не рекомендует:
- смазывать ожог растительным маслом, кремом, сметаной и прочими кисломолочными продуктами. На коже образуется пленка, воздух перестает поступать к ране — она перегревается, и глубина поражения увеличивается. Молочные кислоты и продукты брожения могут привести к попаданию микробов в рану
- обрабатывать обожженную кожу зеленкой, йодом, косметическими лосьонами — спирт высушивает кожу и вызывает жжение и боль
- прикладывать к ране повязки с мочой. Эффективность уринотерапии не доказана
- прокалывать волдыри — микробы с жидкостью могут попасть в рану. Пузыри вскроются самостоятельно — как правило, это происходит, когда кожа уже обновилась и рана «затянулась»
- удалять прилипшую одежду самостоятельно, чтобы не травмировать место ожога
- прикладывать снег и лед дольше: обожженная кожа не чувствует перепадов температуры — можно получить обморожение
- посыпать ожог содой, мукой, горчичным порошком, крахмалом или детской присыпкой — пленка препятствует охлаждению, а мелкие частички могут нагноиться
- накладывать тугие повязки и заклеивать рану лейкопластырем — снижается доступ воздуха
- промывать проточной водой, если вскрылись пузыри — это больно и может привести к проникновению микробов глубже.
Симптомы, похожие на «плохое поведение» и «дурные привычки»
Бывает, родители ругают детей за «плохое поведение», пытаются контролировать то кнутом, то пряником, но ничего не помогает. Тут надо задуматься: может быть, это детский невроз?
«Плохое поведение» — это следующие симптомы:
- Ребенок часто капризничает без причины, чуть что — в слезы.
- Устраивает истерики, когда вокруг что-то меняется: его раздражают резкие звуки, он чутко реагирует на погоду и новую неудобную одежду.
- Тяжело переносит большие скопления народа.
- Малыша преследует множество страхов.
- Не может усидеть на месте, ему надо постоянно двигаться.
- Быстро отвлекается, легко теряет интерес к играм.
- Повторяет одни и те же неконтролируемые движения: грызет ногти, выдергивает волосы, брови, ресницы, часто моргает.
Встречаются экзотические случаи. Например, один ребенок до крови бил одну ногу об другую. У другого, когда волновался, на лице появлялась неприятная гримаса, и взрослые никак не могли отучить малыша кривляться. Третий без остановки повторял слово из трех букв, чем вгонял родителей в краску.
Как лечить подагру ног
Подагру со времен средневековья называли «болезнью королей», так как именно святейшие особы имели возможность баловать себя обильными трапезами и были склонны к чревоугодию. Поэтому, в первую очередь, для контроля подагры нужно пересмотреть режим питания. Следует уменьшить употребление мяса и мясных субпродуктов, отказаться от жирной пищи, от бобовых и рыбной икры, пива, вина и по возможности – от прочих алкогольных напитков. Больным подагрой обычно назначают диетический стол № 6. Рекомендуется выпивать в сутки не менее 2 литров жидкости. Полезными окажутся минеральные воды, такие как «Боржоми», «Нарзан», «Ессентуки».
При острых приступах подагры к воспаленному месту рекомендуют прикладывать лед, делать компрессы с димексидом. Показано применение обезболивающих и противовоспалительных средств, не содержащих стероидов.
Обратите внимание!Американскими учеными установлена взаимосвязь между дефицитом кальция и аскорбиновой кислоты в организме и развитием подагры. Поэтому в качестве лечения и профилактики заболевания нужно по согласованию с врачом принимать эти вещества
При подагре ноги значительно улучшает самочувствие физиотерапия. Одним из самых прогрессивных и высокотехнологичных методов лечения подагры является ударно-волновая терапия. При воздействии на пораженные ткани ударной волной определенной частоты происходит следующее: разрыхляются микрокристаллы солей и уплотнений соединительной ткани, кровоток усиливается в десятки раз, что в свою очередь ведет к рассасыванию солей и восстановлению тканей.
В особо тяжелых случаях прибегают к хирургическим методам удаления отложений мочевой кислоты в суставах. Но, чтобы избежать этого, следует проводить профилактику артритных заболеваний, таких как подагра ноги.
Профилактика подагры на ногах
Для того чтобы суставы ваших ног до самой старости сохранили подвижность и работоспособность, следует обратить внимание на следующие профилактические меры:
- ведите активный образ жизни, больше ходите пешком, по утрам делайте зарядку;
- откажитесь от вредных привычек;
- ешьте больше круп, овощей, фруктов, отварных или приготовленных на пару мяса и рыбы;
- пейте больше простой воды;
- в профилактических целях сдайте анализ крови на определение содержания важнейших витаминов и минералов. При необходимости дополните рацион минерально-витаминным комплексом.
Почему это так больно
Кожа — самый большой орган: 4−6% от общего веса тела. Она содержит до 82% воды и треть общего объема крови. В коже 2 млн нервных окончаний, 1,5 млн из них — болевые рецепторы.
Температура выше 44 °C разрушает белки кожи — нарушается целостность клеточных оболочек и вода из клеток уходит в пространство между ними. Это можно представить на примере яйца. Оно содержит примерно 73% воды, 13% белка, 12% жира и минеральные вещества. При варке белки в составе клеточной оболочки разрушаются и сворачиваются — вода выходит наружу. То же самое происходит с кожей, только вода уходит в другие ткани. Поэтому появляется отек.
Затем в сосудах дермы склеиваются тромбоциты и закупоривают просвет. Снабжение кровью обожженного участка уменьшается, что может привести к полной гибели тканей, если вовремя не оказать помощь. Ожог также приводит к выбросу в кровь веществ, провоцирующих воспаление.