Не разовая акция, а перманентное состояние
У каждого человека, кто столкнулся с постковидным синдромом своя история. Есть те, кто быстро восстановился: «Я болел в декабре . Немного температура была, и на пятый день пропали запахи и вкусы на всё, — рассказывает Егор. — Сильно голова болела ещё недели две после болезни. Вкус на пятьдесят процентов вернулся через две недели, запах — на тридцать. Трудности из-за проблем восприятия не были для меня особо явными: поменьше кушал, потому что не вкусно, скинул семь килограммов. А так в жизни мало что поменялось. Запахи очень медленно, но возвращались, и это радовало». Сейчас у героя почти полностью вернулось восприятие запахов.
Но есть и те, кто испытывает на себе неприятные последствия даже спустя год после перенесённого ковида. «Я болела ещё в августе прошлого года. Сразу и не поняла, что болею “короной”: один день подержалась температура 37 с копейками, и больше ничего, — рассказывает свою историю Екатерина. — Ни кашля, ничего не было. Думала, что обычная простуда или усталость. Как-то раз мы с отцом заливали в машину сотый бензин. Я держала воронку в баке, то есть находилась достаточно близко. И тут я чувствую, что бензин для меня пахнет кошачей мочой. Уточнила у отца, точно ли бензин пахнет бензином. Тут же полетела домой и стала нюхать всё подряд — запахи были искажёнными. Сразу всё стало понятно». По словам героини, спустя больше года после болезни она до сих пор испытывает проблемы с обонянием, особенно во время насморка. Да и восприятие вкусов не спешит восстанавливаться.
Фотография Катерины Уткиной для Фонда Ройзмана
Хуже всего приходится тем, у кого восприятие запахов и вкусов исказилось практически в диаметральном направлении. «Я заболела коронавирусом в середине января 2021 года. Пришла как-то домой, где запекалась курица, и ничего не почувствовала. Буквально нос засунула в духовку — никакого запаха. Начала судорожно нюхать всё подряд: чеснок, кофе, лимон, духи — абсолютно ничего. Сразу стало понятно, что это ковид, — рассказывает Елена. — Из симптомов только и были отсутствие запахов и вкусов и небольшая слабость. В начале апреля некоторые запахи и, соответственно, вкусы начали возвращаться, я воодушевилась. Слабый вкус появился у овощей, фруктов, чего-то односоставного. Вскоре некоторые блюда стали отдавать тухлятиной. В первую очередь это была птица — курица и индейка. И с каждым днем всё больше видов еды становилось мерзким на вкус. К концу мая я могла есть только овощи и фрукты, молочку, рыбу и сладости. В то же время отвратительно начала пахнуть бытовая химия: шампуни, гели для душа, мыло, духи. Стало сложнее. На сегодняшний день истинный вкус я могу почувствовать у нескольких продуктов или блюд. И то он не чистый, а с примесью мерзости. Что-то по-прежнему безвкусное. Остальное — будто протухло неделю назад».
Фотография Катерины Уткиной для Фонда Ройзмана
С недавнего времени Елена живёт одна, и постоянно сталкивается с тем, что не понимает, когда какой-то продукт и блюдо действительно испортились. «Это смешно, — говорит девушка. — Свежеприготовленная еда — будто протухшая, а когда она действительно такая, становится приятней, более безвкусной». Иногда она вынуждена просить друзей понюхать еду у неё в холодильнике, чтобы понять, что можно есть, а что уже пора выбросить.
Фотография Катерины Уткиной для Фонда Ройзмана
День человека с постковидным синдромом выглядит не очень приятно и весело. «Встаёшь рано утром, пьёшь невкусный свежесваренный кофе, жуёшь мерзкую еду, — грустно жалуется Елена. — Зубная паста вызывает рвотный рефлекс. Моешь руки — противно. Духи брызгаешь, стараясь не дышать. Садишься в общественный транспорт, где люди с утра ещё напомаженные, умытые, побритые, надушенные, — хочется блевать. Без преувеличения. Уже несколько раз я отсаживалась от людей в транспорте, заходилась в приступе кашля при входе в магазин. Однажды на работе мимо меня прошла изрядно надушившаяся женщина, так у меня аж слезы из глаз брызнули от кашля — пахло смесью дихлофоса и канализации».
Как помочь пациентам с постковидным синдромом
Вообще постковид — далеко не единое состояние, и в нем перемешаны различные патологии, различающиеся как по клиническим проявлениям, так и по причинам и механизму развития. Возможно обострение хронических или скрытых до ковида заболеваний различных органов и систем.
Не следует забывать и про ятрогенные (связанные с медицинской деятельностью) воздействия — побочные эффекты различных лекарств, применявшихся как обоснованно, для спасения жизни и здоровья, так и без всякого смысла — например, антибиотиков при отсутствии подтвержденной бактериальной инфекции. Патология кишечной микробиоты и выраженная иммуносупрессия — пожалуй, основные последствия фармакотерапии ковида.
Фото: shutterstock
Поскольку постковидный синдром — не однородное состояние, его лечение также включает в себя множество различных аспектов. Многие из них находятся в стадии изучения, и каких-либо высокоэффективных методов, применимых в большинстве случаев, просто нет
Важно признавать право пациентов, перенесших ковид, на различные болезненные состояния и обеспечивать их всеми доступными методами медицинской помощи. В том числе психологической поддержкой.
С постковидными больными должны работать мультидисциплинарные команды специалистов, включающих врачей различного профиля и психологов. Осталось только создать такие команды и сделать их помощь доступной всем, кто в этом нуждается.
Можно надеяться на то, что более глубокое и точное понимание механизмов патологии при постковиде позволит в обозримом будущем применить эффективные методы лечения, влияющие на эти механизмы и способные восстановить здоровье огромного количества людей.
Я переболел коронавирусом — как восстанавливаться?
COVID-19 и его последствия
Что будет с теми, кто переболел ковидом — выздоровел после тяжелой болезни или же перенес инфекцию легко, будут ли у них какие-либо последствия?
Ближайшие «родственники» COVID-19 — атипичная пневмония (SARS-CoV) и ближневосточный респираторный синдром (MERS), также вызываемые коронавирусами, внушали те же опасения. Эти тяжелые болезни, к счастью, не получившие широкого распространения, оставляли после себя стойкие симптомы: хроническую усталость, нарушения сна, когнитивную дисфункцию, депрессию, тревогу, дыхательные и неврологические расстройства.
Вскоре оказалось, что и от COVID-19 не приходится ждать ничего хорошего в плане «долгоиграющих» симптомов и патологических процессов. К июлю 2020 года было опубликовано несколько работ, продемонстрировавших высокую частоту различных симптомов у тех, кто вышел из острого состояния, перестал выделять генетический материал вируса и, казалось бы, должен был выздороветь и вернуться к нормальной жизни.
Многие из перенесших ковид пациентов жаловались на самые различные симптомы: те же усталость и утомляемость, головную боль, бессонницу, боли в мышцах и суставах, одышку, кашель, головокружение, диарею. Достаточно специфические и ставшие характерной меткой ковида потеря и/или извращения обоняния и вкуса также у многих сохранялись достаточно долго или не проходили совсем. Большинство симптомов напоминали те, что были у пациентов в острой фазе болезни и как бы задержались с исчезновением.
Но вскоре стало понятно, что это не просто остаточные явления.
Венозная проблема
Коронавирусная инфекция сопровождается нарушением свёртывающей системы крови. И на сегодня в мире активно обсуждается проблема, на каком этапе назначать антикоагулянты, то есть препараты, препятствующие тромбообразованию. Дело в том, что при нарушении свёртывающей системы начинается формирование микротромбов в мелких веточках и макротромбов в крупных ветках. И это может протекать как банальные флебиты, банальное воспаление вен. Я даже знаю несколько пациентов, которых нам переводили из инфекционной больницы в сосудистый центр с тромбоэмболией лёгочной артерии, с тромбозом нижней полой вены, вены нижних конечностей — тромбозами в результате ковидной инфекции.
И сегодня большое исследование проводится в Европе, где уже принято такое положение изначальное, что небольшие дозы антикоагулянтов должны быть назначены сразу при постановке диагноза ковидной инфекции. А в случае перехода в среднетяжёлую либо в тяжёлую форму эти дозы должны быть увеличены до терапевтических.
Лента новостей
Автомобиль нырнул в трёхметровый провал посреди проезжей части
Между Крымом и другими регионами России появился новый путь
Севастополь составил план защиты морского побережья
В Британии спорят о будущем премьера Джонсона после голосования о доверии
Британия решила передать Украине ракеты дальнего действия
Кто и зачем поджигает военкоматы в России
Минобороны сочло нецелесообразным торговый комплекс в центре Севастополя
Джо Байден ввёл в США режим ЧС
Крымские епархии официально станут частью Русской православной церкви
«Они будут выть под воротами Кремля»: реакция на случай с Лавровым
В Крыму резко «подорожала» ответственность за нарушение пожарной безопасности
В Севастополе открыли «сезон спасения каякеров»
Саммит Америк показал, что США теряет союзников у себя под боком
Глава МИД Венгрии поддержал заявление о психических проблемах Зеленского
Посольство Франции в Москве переполошила странная посылка из Крыма
Собственник изъятой земли построит новый комплекс на въезде в Севастополь
Неврологические изменения
Статистика уже собрана достаточно большая. И практически у 90% людей выявляются те или иные изменения. В первую очередь неврологические — это какие-то головные боли, нарушение обоняния, вкусовых ощущений, парестезии — нарушения чувствительности рук и ног. И около 30% пациентов жалуются на проблемы с сердечно-сосудистой системой.
И из тех, кто обращается, практически все имеют боли в грудной клетке. Возникает очень серьёзная проблема: что это за боль? Оказалось, что около 7% — это миокардиты — воспаления сердечной мышцы. Это острый воспалительный процесс.
Около 30% имеют проблемы с нарушением сердечного ритма. И тоже где-то около трети имеют проблемы с уровнем артериального давления, одышка. Одышка значительно чаще встречается, и здесь не только сердце виновато — то ли это проблема с лёгкими, то ли это проблема эмоционального характера, то ли это проблема с сердцем.
ТОП 5
Туристический кластер на Северной стороне обещают сделать открытым для севастопольцев
Действительно ли нужна яхтенная марина в Балаклаве?
Супермаркеты Севастополя под конец масочного режима хитростью избавлялись от запасов масок
Где и при каких условиях в Севастополе появятся новые многоэтажные комплексы
В Севастополе мужчина уверенно победил автобус в драке
Показать все новости
Власти Севастополя намерены спасти «лавандовые поля» от участи Фиолента
Действительно ли нужна яхтенная марина в Балаклаве?
Губернатор Севастополя попросил в Совете Федерации 16 миллиардов на теплосети и водоснабжение
Туристический кластер на Северной стороне обещают сделать открытым для севастопольцев
Севастопольцев из Ушаковой балки будут возить на пляж в Омегу
Показать все новости
У кого возникает постковидный синдром
Синдром получил название «постковидный», или просто «постковид». Другое его обозначение — «лонг-ковид». Оно указывает, что болезнь продолжается и после окончания острой фазы.
Первое — патологическая симптоматика сохраняется далеко не у всех, кто перенес COVID-19. Выздороветь без последствий — вполне реальная перспектива. То есть постковид не является фатальным и все-таки отмечается у меньшинства, если рассматривать всех переболевших (большинство из них, более 80%, болело не тяжело).
Второе — выраженность и частота постковидных симптомов напрямую зависит от тяжести перенесенной болезни.
Тем, кто длительное время находился в реанимации, выжил после ИВЛ (механической вентиляции) или ЭКМО (экстракорпоральной мембранной оксигенации), различные проблемы со здоровьем почти гарантированы. Это связано с тем, что в крайне тяжелых, критических случаях патологические процессы охватывают различные органы и системы, нередки септические процессы, почечная недостаточность, другие опасные для жизни ситуации — понятно, что организм выходит из этого с большим трудом и постепенно. Развивается так называемый постреанимационный синдром.
Во многих пораженных при тяжелом ковиде органах — прежде всего в легких, но не только — формируются фиброзные, соединительнотканные структурные изменения, приводящие к нарушению их функции. Истощенный тяжелой болезнью и столь же тяжелым лечением организм требует длительного восстановления.
У тех, кто болел чуть менее тяжело, но также с выраженной симптоматикой, дыхательной недостаточностью и был госпитализирован, последствия ковида дают знать о себе тоже достаточно часто. Через пять месяцев после выписки из стационара более чем у 70% пациентов (только 27% из них были на механической вентиляции) отмечаются нарушения физического и/или психического здоровья, многие стали нетрудоспособными или потеряли работу, по данным исследования британского фонда исследования постковида PHOSP-COVID.
Фото: gettyimages
Среди перенесших ковид легко, кому госпитализация не потребовалась, все тоже не очень благополучно. И это — один из ключевых вопросов, связанных с постковидом.
Казалось бы — серьезных поражений органов не было, цитокиновый шторм не развился, температура нормализовалась, ПЦР-тест стойко отрицательный. Но через три и более недель после клинического выздоровления около 35% пациентов не восстановили свое обычное состояние здоровья, по данным проведенного в США опроса.
В то же время вопрос о том, может ли нетяжелый ковид серьезно ухудшить здоровье, долго оставался открытым.
Нужна точная диагностика
На основании жалоб пациента можно только определить диагностический путь — что делать, как и почему. И вот для того, чтобы решить, как дальше действовать, мне как врачу необходимо провести для пациента либо нагрузочный тест, либо хотя бы суточное мониторирование кардиограммы, либо попытаться снять кардиограмму, если есть такая возможность, на фоне боли.
Нужно сделать анализы. Для того чтобы подтвердить либо исключить миокардит, нужно как минимум сделать ультразвуковое исследование сердца, нужно делать анализы, нужно определить уровень тропонинов, нужно определить уровень МБГФК — это специфические ферменты, которые появляются в крови только при поражении клеток сердечной мышцы.
Переболел легко, а спустя месяцы начался постковид
Почему же нетяжелый ковид, не вызывающий в острой фазе серьезного поражения органов, не исчезает бесследно или с минимальными остаточными явлениями, как тот же грипп или большинство других респираторных инфекций? К пониманию этого факта можно прийти, если учитывать, что SARS-CoV-2 в большей степени поражает центральную нервную систему и систему иммунитета, чем другие респираторные вирусы.
«Британский штамм» коронавируса выявили в России. Чем он опасен?
Выше мы говорили о SARS и MERS — эти инфекции также связаны с таким поражением и с тяжелыми последствиями. Многие другие вирусы — можно вспомнить вирус Эпштейна-Барра — могут поражать иммунную систему и длительно сохраняться в организме.
Неудивительно, что и для новой коронавирусной инфекции гипотеза длительного инфекционного процесса и сохранения вируса в активном состоянии в каких-то резервуарах в организме стала актуальной.
В каких — неизвестно, да и сама теория персистенции (длительного сохранения) коронавируса в организме пока не доказана.
Самые опасные последствия коронавируса
22 апреля ведущий мировой научный журнал Nature опубликовал результаты глобального исследование частоты последствий COVID-19 среди пациентов медицинской системы Министерства по делам ветеранов США на протяжении полугода после окончания острой фазы.
Исследование было контролируемым: контролем стали те, кто наблюдается в этой медицинской системе и не заболел ковидом. 73,5 тысячи переболевших в легкой форме, не потребовавшей госпитализации, и почти 5 миллионов не болевших
Важно, что обе сравниваемые когорты пациентов исходно существенно не различались по возрасту и состоянию здоровья.
Увеличение смертности среди перенесших ковид в 1,6 раза — это, наверное, самый драматичный результат исследования. Подчеркиваю — перенесших его легко.
Увеличилась частота 379 различных патологических состояний и симптомов, частота употребления различных лекарств и отклонений в лабораторных показателях, в наибольшей степени — легочной тромбоэмболии (в 3 раза), других тромбоэмболий, тромбофлебитов, поражения нижних дыхательных путей, дыхательной недостаточности, сердечных аритмий, усталости и утомляемости.
Частота бессонницы увеличилась в 1,3 раза, нейрокогнитивных нарушений — в полтора, примерно настолько же возросла частота сахарного диабета, сердечной недостаточности, анемий, бактериальных инфекций и так далее.
Среди тех, кто был госпитализирован (около 10 тысяч человек), и особенно среди попавших в реанимацию (3,5 тысячи), количество неблагоприятных симптомов и состояний было намного выше. Но и легкий ковид вполне неблагоприятно сказался на здоровье и общем уровне жизни.
В другой ветви исследования сравнивались последствия для здоровья госпитализированных по поводу COVID-19 и аналогичной по тяжести группы госпитализированных по поводу сезонного гриппа. И здесь разница разительная: после ковида в пять раз выше частота миопатий, в три раза — легочной тромбоэмболии, в два раза — дыхательной недостаточности.
Смертность в течение полугода среди выживших при COVID-19 была в полтора раза выше, чем после гриппа.
Эти результаты — еще один гвоздь в крышку гроба представлений о том, что ковид «не тяжелее сезонного гриппа». Намного тяжелее, и не только по острым проявлениям, но и по отдаленным последствиям.
Севастополь
- Все новости
- Севастополь
- Крым
- Россия
- Новороссия
- В мире
- Политика
- Реклама на ForPost
Постковид. Осложнения, о которых начинают говорить
Боли в груди, одышка? Пропала чувствительность пальцев или болят вены?
Вы перенесли коронавирус бессимптомно, но у вас появились головные боли? Стали болеть вены, суставы и мышцы? Вы были абсолютно здоровы, а сейчас у вас выявили сердечную недостаточность?
К несчастью, такие последствия COVID-19 сегодня становятся обыденностью. Подробно о постковиде в очередном материале ForPost «Про здоровье» рассказал практикующий врач-кардиолог Виктор Пологов.
Одышка и боли в груди
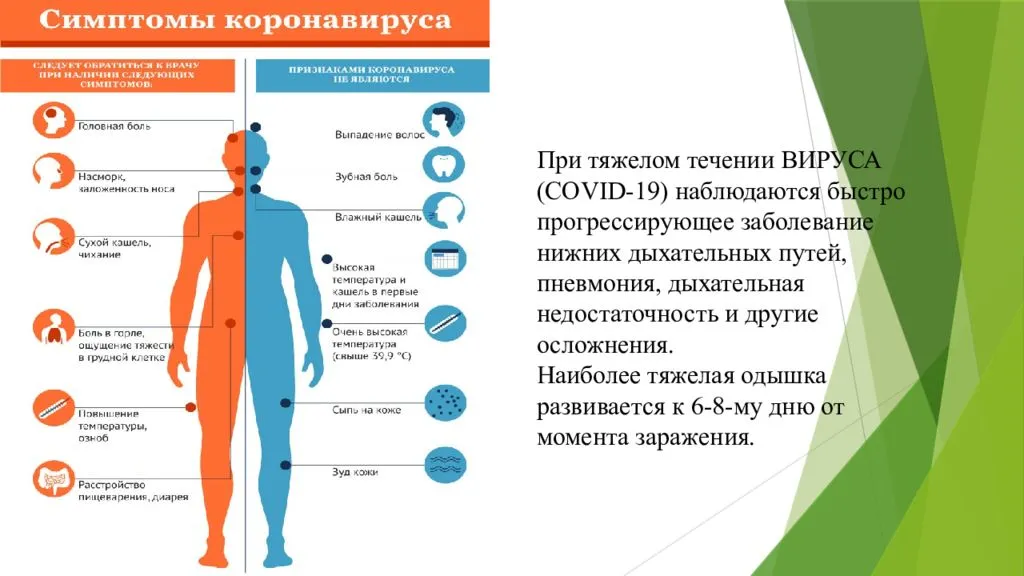
Я ежедневно сталкиваюсь с этими ситуациями. На приём ко мне приходят пациенты, которые жалуются, что появилась одышка, появились сердцебиения, какие-то непонятные боли в грудной клетке. И первое сегодня, что я у них спрашиваю: а не было ли у вас температуры? А не переносили ли вы ковидную инфекцию?
Почти все отмечают, что пропадали — или на сутки, или на неделю, или до сих пор не восстановились — обоняние, вкусовые ощущения, то есть клинические проявления перенесённого ковида.
Неврологические изменения
Статистика уже собрана достаточно большая. И практически у 90% людей выявляются те или иные изменения. В первую очередь неврологические — это какие-то головные боли, нарушение обоняния, вкусовых ощущений, парестезии — нарушения чувствительности рук и ног. И около 30% пациентов жалуются на проблемы с сердечно-сосудистой системой.
И из тех, кто обращается, практически все имеют боли в грудной клетке. Возникает очень серьёзная проблема: что это за боль? Оказалось, что около 7% — это миокардиты — воспаления сердечной мышцы. Это острый воспалительный процесс.
Около 30% имеют проблемы с нарушением сердечного ритма. И тоже где-то около трети имеют проблемы с уровнем артериального давления, одышка. Одышка значительно чаще встречается, и здесь не только сердце виновато — то ли это проблема с лёгкими, то ли это проблема эмоционального характера, то ли это проблема с сердцем.
Изменения в лёгких
Если речь о лёгких, то это изменения на уровне альвеол — скажем так, фиброзные изменения в лёгких, и полноценного восстановления до сегодняшнего дня ещё не произошло.
Самое сложное, когда пришёл пациент с этими жалобами, — определить, в какой мере это связано с сердцем, в какой мере это связано с другими органами и системами. Допустим, болевые ощущения — боль в грудной клетке.
И, упаси бог, не пропустить серьёзную патологию.
Нужна точная диагностика
На основании жалоб пациента можно только определить диагностический путь — что делать, как и почему. И вот для того, чтобы решить, как дальше действовать, мне как врачу необходимо провести для пациента либо нагрузочный тест, либо хотя бы суточное мониторирование кардиограммы, либо попытаться снять кардиограмму, если есть такая возможность, на фоне боли.
Нужно сделать анализы. Для того чтобы подтвердить либо исключить миокардит, нужно как минимум сделать ультразвуковое исследование сердца, нужно делать анализы, нужно определить уровень тропонинов, нужно определить уровень МБГФК — это специфические ферменты, которые появляются в крови только при поражении клеток сердечной мышцы.
Венозная проблема
Коронавирусная инфекция сопровождается нарушением свёртывающей системы крови. И на сегодня в мире активно обсуждается проблема, на каком этапе назначать антикоагулянты, то есть препараты, препятствующие тромбообразованию. Дело в том, что при нарушении свёртывающей системы начинается формирование микротромбов в мелких веточках и макротромбов в крупных ветках. И это может протекать как банальные флебиты, банальное воспаление вен. Я даже знаю несколько пациентов, которых нам переводили из инфекционной больницы в сосудистый центр с тромбоэмболией лёгочной артерии, с тромбозом нижней полой вены, вены нижних конечностей — тромбозами в результате ковидной инфекции.
И сегодня большое исследование проводится в Европе, где уже принято такое положение изначальное, что небольшие дозы антикоагулянтов должны быть назначены сразу при постановке диагноза ковидной инфекции. А в случае перехода в среднетяжёлую либо в тяжёлую форму эти дозы должны быть увеличены до терапевтических.
Осложнения у молодых
На приём приходят люди, которые до коронавирусной инфекции чувствовали себя удовлетворительно, они даже не задумывались о необходимости обращения куда-то за медпомощью. Но после ковидной инфекции практически у каждого второго, кто приходит, — у него впервые возникшая одышка, у него впервые возникшая аритмия, у него впервые возникшие боли в грудной клетке.
Поделитесь этой новостью с друзьями: