Что входит в состав вакцины от коронавируса и содержатся ли в ней опасные «ингредиенты»?
Аденовирусный вектор – основное действующее вещество вакцины. Это главное составляющее, но, для работы прививки необходимы и другие компоненты. Они помогают сохранить эффект действующего вещества и облегчают его проникновение в клетки человека.
Помимо самого аденовирусного вектора в состав «Спутник V» входят:
- Трис – соединение, которое поддерживает необходимую для действия вакцины кислотность (pH).
- Натрия хлорид (или физиологический раствор) – им разбавляется лекарственное вещество, для увеличения его доступности для клеток.
- Магния хлорида гексагидрат – вводится в состав вакцины для восстановления и поддержания количества воды во внеклеточном и внутриклеточном пространстве. Это необходимо, чтобы предотвратить обезвоживание клеток.
- ЭДТА (Этилендиаминтетрауксусная кислота) – используется для сохранения генетического кусочка SARS-CoV-2, вшитого в аденовирусный вектор, так как РНК нестабильна вне вируса.
- Полисорбат – связывает компоненты вакцины.
- Сахароза, этанол и вода – для стерильности вакцины и лучшего ее «усвоения» клетками
Каждый «ингредиент» прививки от коронавируса абсолютно безвреден. Для того чтобы проверить, формируют ли в связке все эти компоненты устойчивый иммунитет к коронавирусу, проводятся испытания.
Какие антитела сильнее — после болезни или прививки?
На этот вопрос ответили ученые из США, опубликовавшие в журнале Scientific Reports результаты исследования, посвященного этой теме. Специалисты рассказали, что происходит с антителами после болезни и введения вакцины.
Ученые взяли 41 образец сыворотки у 33 человек с документально подтвержденной историей инфекции SARS-CoV-2. Затем этот материал сравнили с сыворотками 28 человек, у которых никогда не было COVID-19, но которые получили две дозы мРНК-вакцин (Pfizer или Moderna). Результаты группы после иммунизации вакциной также сравнивали с группой вновь диагностированных пациентов с COVID-19.
Выводы довольно показательны:
- Исследование показало, что у привитых людей в 17 раз больше нейтрализующих антител по сравнению с людьми с естественным иммунитетом.
- У привитых в 30 раза больше антител, чем у заболевших.
- Более высокие уровни антител у вакцинированных людей приводят к лучшей нейтрализации патогена.
Данные показали, что антитела, вызванные вакциной против коронавируса, работают лучше, чем те, которые вырабатываются при заболевании. Получается, что у привитых шансы заразиться или тяжело переболеть значительно ниже.
В условиях другого варианта коронавируса антитела из образцов привитых людей оказались также гораздо эффективнее в его нейтрализации, чем антитела, образовавшиеся после заболевания. Соответственно, ученые пришли к выводу, что антитела, индуцированные мРНК, более эффективны против вариантов патогенов, чем «естественный иммунитет».
Справедливости ради стоит отметить, что исследования проводилось в лабораторных условиях и с определенными вакцинами, поэтому нельзя сказать на 100%, что выводы касаются любых прививок. Также ученые отметили разницу в медианном возрасте между группами с естественным иммунитетом и вакцинированными группами, хотя это не должно объяснять столь большую разницу в уровнях антител
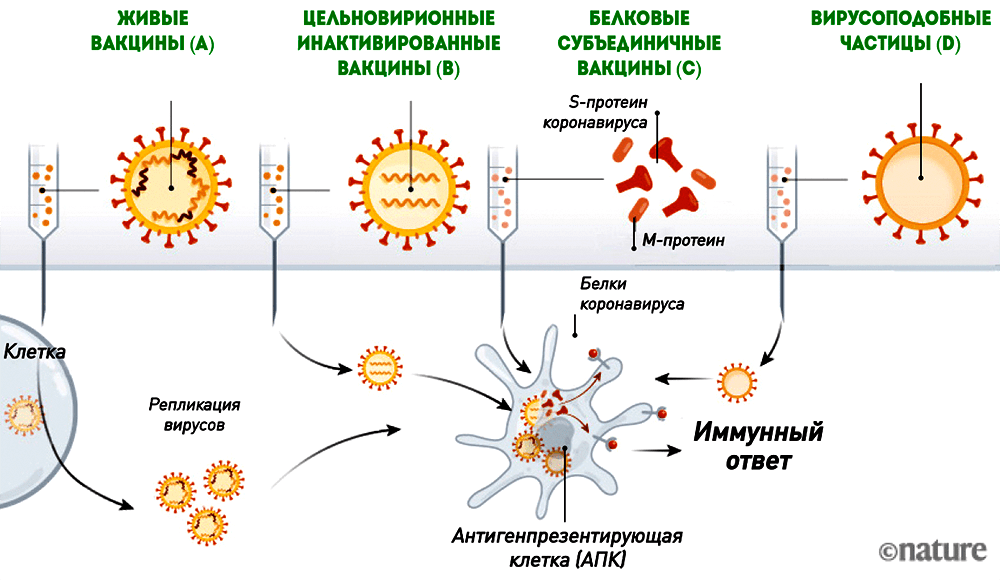
Специфический иммунитет
В этом случае иммунная реакция направлена против определенного фактора — типа вируса или бактерии. На его создание уходит несколько дней. Однако, как только он развился, он очень эффективен, поэтому нас интересует именно этот вариант.
Он включает:
- Клеточный иммунитет. Этот тип иммунитета зависит от Т-лимфоцитов и заключается в прямой атаке и уничтожении этими лимфоцитами вирусов и бактерий. Болезнетворные микроорганизмы попадая в организм поглощаются макрофагами. Затем выделяется ряд веществ — антигенов, т.е. фрагментов уничтоженного патогена, к Т-лимфоцитам. Это стимулирует Т-клетки при обнаружении антигена на поверхности микроорганизма немедленно его устранять.
- Гуморальный иммунитет. Зависит от антител, вырабатываемых В-лимфоцитами. Они обладают способностью связываться с вирусами и бактериями и таким образом устранять их. Как и в клеточном ответе, В-лимфоциты активируются первыми, трансформируются в плазматические клетки и начинают вырабатывать первичные антитела, т.е. те, которые связываются непосредственно с антигенами вируса/бактерий. Это антитела типа M (IgM) в начале, позже к ним присоединяются антитела типа G (IgG).
Специфический иммунитет – также можно разделить по длительности действия на кратковременный (пассивный) и длительного действия (активный) и естественный и искусственный:
- естественный пассивный иммунитет – антитела в грудном молоке;
- искусственный пассивный иммунитет – введение сыворотки с антителами;
- специфический активный естественный иммунитет – после болезни;
- специфический активный искусственный иммунитет – вакцинация.
Специфический активный естественный иммунитет, полученный после болезни и специфический активный искусственный иммунитет после прививки будут бороться с вирусом, но чтобы добиться иммунитета, организм проходит разный путь.
Риск повторного заражения
Новость о том, что в Китае пошла вторая волна заражения коронавирусом у тех, то им уже переболел, снова взбудоражила мир. По последним данным в Ухане, где и была начальная вспышка, уже около 200 «новых» случаев заболевания, которые диагностированы у ранее переболевших людей. При этом врачей подобный вариант развития событий не удивляет, ведь переболеть ОРВИ дважды за сезон, а то и подряд — это не редкость. Почему так происходит?
Одна из них — ослабленный иммунитет, который неспособен противостоять инфекциям извне. В этом случае защитные силы организма попросту не справляются с поставленной перед ними задачей и не могут дать бой инфекции.
Вторая причина — недолеченность. Нередки ситуации, когда человек при первых же улучшениях перестает принимать лекарства в прописанных количествах. Ему кажется, что всё — болезненные ощущения снизились, а значит, можно и сбавить темпы, чтобы, например, не травить себя таблетками. В результате оказывается, что он не до конца победил вирус, и тот под действием благоприятных для себя причин вдруг снова выстреливает.
Например, антибиотики бесполезны в борьбе с вирусом. И если их все же пить, на сам возбудитель они не подействуют, но зато будут добивать иммунную систему. В идеальном раскладе к врачу надо обращаться как можно быстрее, в самом начале заболевания. Это требуется для получения грамотной схемы лечения, подбора лекарств и прочих деталей.
Результаты последней третьей фазы клинических испытаний вакцины «Спутник V»
Третья фаза испытаний вакцины «Спутник V» длилась с 7 сентября по 24 ноября. В ней приняли участие 21 977 человек, из них 16 427 были привиты, а 5435 – получили плацебо (раствором, в который входят все ингредиенты «Спутник V», кроме самого аденовирусного вектора).
Согласно выводам ученых специфические антитела против коронавируса вырабатывались через 42 дня после первой прививки или через 21 день после второй у 95,8% добровольцев. Более того, в день первой инъекции и через 28 дней после второй у добровольцев уже определялся клеточный иммунитет.
Что касается побочных эффектов, они проявились у 7966 привитых, при этом у 94% из них были легкими и включали повышение температуры, неприятные ощущения в месте инъекции, головную боль и слабость. Лишь 0,3% привитых имели серьезные побочные эффекты, однако, независимая комиссия не доказала связи между ними и вакцинацией.
Эффективность вакцины при таких показателях составляет 91.6%.
«Спутник V» также исследовали на добровольцах старше 60 лет – всего 2144 человека. Эффективность вакцины в этой группе практически не отличается от общей и составляет 91.8%.
Таким образом, вакцина показала свою эффективность и безопасность как у людей от 18 до 60 лет, так и у пожилых добровольцев. При этом серьезных побочных эффектов, связанных с вакциной, обнаружено не было.
Быстро не значит плохо: почему вакцину от коронавируса разработали за короткие сроки?
Разработка и тестирование вакцины заняли около года. Это уникальный, но объяснимый, случай. Прежде всего, ускорило создание «Спутник V» то, что вакцина была сделана на основе аденовирусного вектора. Такая технология уже давно известна ученым, а сам центр им. Гамалеи имел опыт в выпуске подобных вакцин. Ранее была разработана вакцина от ближневосточного респираторного синдрома. Вирус, который его вызывает – MERS, также относится к группе коронавирусов.
Быстрое распространение и способность к мутации вируса требовали кардинальных решений. При этом безопасность и эффективность вакцины на первом месте. Именно поэтому первые фазы исследования были проведены с соблюдением всех международных правил: количество добровольцев на каждой фазе, критерии оценки их состояния здоровья после вакцинации. Только после того, как вакцина показала свою безопасность и способность защищать от коронавируса, было принято решение о массовой вакцинации.
Какие испытания прошла вакцина от коронавируса?
Сразу после синтеза нового препарата, ученые провели доклиническое тестирование на хомячках и приматах. Проверяли токсичность, безопасность и эффективность новой вакцины. Никаких осложнений, побочных реакций у животных не возникло, поэтому ученые приступили к клиническим испытаниям на людях.
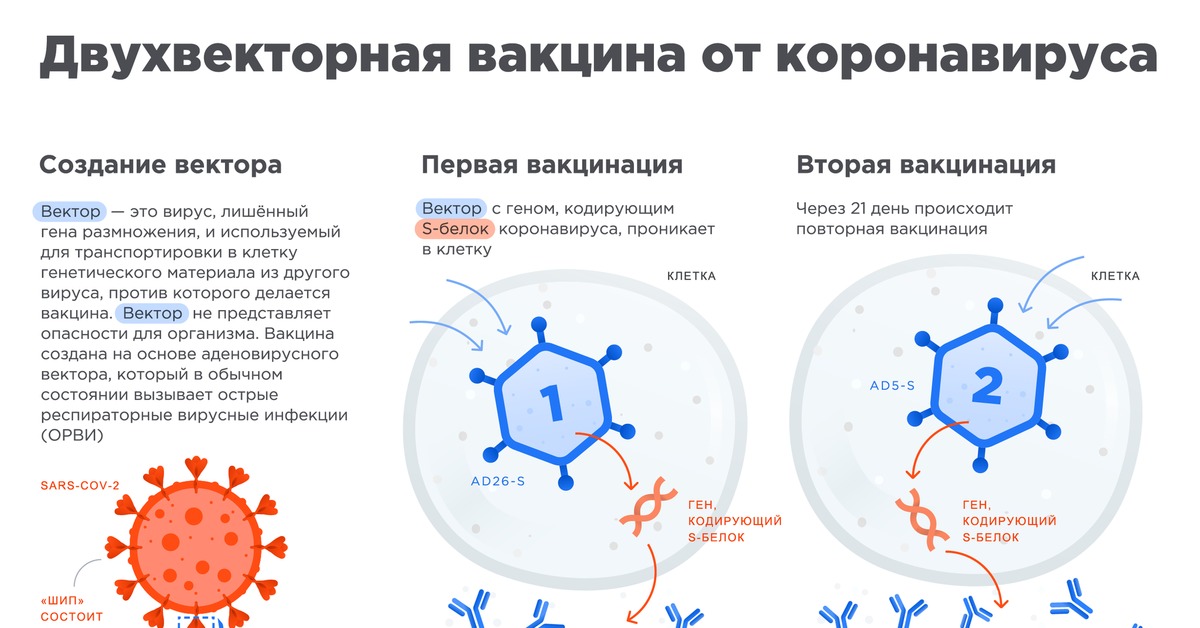
Первая фаза испытаний обычно проводится на небольшой группе здоровых добровольцев. Для тестирования российской вакцины «Спутник V» было привлечено 76 военных возрастом от 18 до 60 лет. Фаза была разделена на два этапа.
Первый этап длился 28 дней. Девятнадцати добровольцам поставили первую часть вакцины, основанной на ослабленном аденовирусе 26 типа, другим девятнадцати – вторую, с аденовирусом 5 типа. Так была проверена безопасность обоих компонентов вакцины. Результатом этапа стала хорошая переносимость препарата всеми добровольцами. Побочные эффекты были легкими или умеренными:
- боль в месте инъекции (58%);
- повышение температуры (50%);
- головная боль (42%);
- слабость (28)%;
- боль в мышцах и суставах (24%);
Опасных для жизни побочных эффектов обнаружено не было.
Во время второго этапа исследовался уже формирующийся после вакцинации иммунитет. Все добровольцы получили обе части вакцины с разницей в 21 день между ними. На 28 день после введения второй дозы, с помощью высокоточных тестов, у 100% добровольцев были обнаружены антитела к SARS-CoV-2. Более того, было доказано формирование другого – клеточного иммунитета. Обычно он сохраняется в «памяти» организма несколько лет.
Спустя три месяца после старта третьей фазы клинических испытаний в декабре 2020 г. российский Минздрав принял решение совместить последний этап исследований с массовой вакцинацией населения прививкой «Спутник V». Решение приняли оперативно, основываясь на предварительных результатах, опубликованных разработчиками вакцины в ноябре 2020 г.
В основе проведенных расчетов лежат случаи заболевания COVID-19 среди уже привитых добровольцев. Из общего числа участников испытаний, получивших обе положенные инъекции вакцины или плацебо (18 794), к концу третьей недели после второго укола вирус был диагностирован у 39 человек.
31 случай заражения был выявлен у тех, кто получил плацебо. В группе волонтеров, привитых настоящей вакциной, COVID-19 был диагностирован у восьмерых (группа получивших вакцину – в три раза больше группы плацебо). Сопоставление результатов по двум группам дает результат эффективности вакцины в 95%.
«Набранная группа участников исследований позволяет в полной мере исследовать профиль безопасности и профилактической эффективности вакцины на длительном промежутке времени», – пояснили в Минздраве.
Несмотря на то, что прививка «Спутник V» стала доступна всем желающим (за исключением группы с противопоказаниями), ученые продолжили наблюдение за добровольцами, принявшими участие в третьей фазе клинических испытаний. Второго февраля 2021г. разработчики вакцины представили результаты исследования в авторитетном медицинском издании The Lancet.
Как получить иммунитет к коронавирусу? В каком случае риски выше?
Все начинается с гуморального иммунитета, направленного на SARS-CoV-2 — второй линии защиты организма, более специализированной на обнаружение угрозы. Главную роль в нем играют антитела. Они нацелены на специфический патоген (антиген) – распознают его, подключаются к нему и нейтрализуют.
Важную роль здесь играет иммунная память – благодаря ей после первого контакта с антигеном иммунная система способна выявить его при следующем контакте. И, таким образом, более эффективно вырабатывать антитела.
Гуморальный иммунитет к коронавирусу может быть достигнут двумя способами, имеющими разные уровни риска. Вы можете:
- Заразиться и заболеть COVID-19;
- Сделать прививку от КОВИД.
Когда организм при болезни вступает в контакт с вирусом, стимулируется иммунный ответ, формируется иммунитет выздоровевших. Однако такой способ приобретения иммунитета связан с рисками. У каждого человека инфекция протекает по-разному. У одних больных коронавирус дает незначительные симптомы, у других — болезнь угрожает жизни.
При вакцинации от COVID в организм вводится модифицированный белок, полученный из шипа вируса — антиген вируса – белок S. Сам по себе он безвреден и не может вызвать инфекцию, но вызывает иммунный ответ. Иммунитет после вакцинации, после первой дозы, появляется в течение 14 дней. В зависимости от типа вакцины для укрепления иммунитета вводится вторая доза и бустерная доза. Риски осложнений в этом случае гораздо ниже.
Что такое иммунитет организма?
Иммунитет — это способность организма побеждать патогенные микроорганизмы (вирусы, бактерии и грибки), нейтрализовать токсины и предотвращать развитие инфекционных заболеваний. За иммунитет отвечает иммунная система.
Иммунная система — это совокупность органов и иммунных клеток, взаимосвязанных сложной сетью. В эту систему входят костный мозг, тимус, селезенка, лимфатические узлы и миндалины.
Клетки иммунного ответа — белки клеток крови, борющиеся с бактериями и вирусами образуются и созревают в костном мозге. Они участвуют в различных типах иммунного ответа: некоторые готовы бороться с патогенами сразу, другим для реакции нужно время.
Клетки иммунной системы, участвующие в разных видах иммунитета:
- Т- и В-лимфоциты;
- макрофаги;
- нейтрофилы;
- эозинофилы;
- базофилы.
Как изменится мир после массовой вакцинации?
Идея коллективного иммунитета заключается в том, что, когда достаточно большое число людей в популяции уже обладает иммунитетом, инфекция лишается каналов распространения. Из-за этого вспышки заболевания быстро сходят на нет. Добиться коллективного иммунитета против коронавируса можно только путем вакцинации.
После массовой вакцинации будет снижена нагрузка на медицинский персонал и больницы, многие люди, особенно те, которые находятся в группе риска, смогут вернуться к привычной жизни. Вакцинация не только положит конец пандемии, но и поможет не бояться новых вспышек коронавируса.
Вам также может быть интересно:
- Пять первых вакцин от коронавируса из России, Германии и США: подробный разбор
- Коллективный иммунитет: поможет ли массовая вакцинация остановить пандемию коронавируса?
- Вакцина против COVID-19. Как долго сохраняется иммунитет и можно ли заразиться, если поставил прививку?