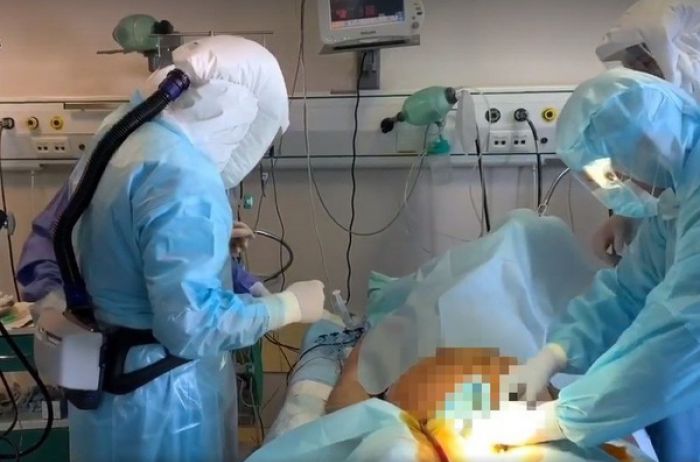
Когда при головной боли следует обращаться к врачу?
Многие предпочитают просто принимать популярные болеутоляющие средства и не обращаться к врачу. Однако самолечение может привести к чрезмерному применению таких препаратов, что может стать причиной гастрита, язвенной болезни, а также хронической абузусной головной боли, вызванной именно приёмом лекарств. К тому же, не пройдя медицинского обследования, можно упустить развитие опасного заболевания. А сиюминутный эффект, полученный с помощью случайного препарата, всё равно не станет решением Вашей проблемы.
Обязательно следует обратиться к врачу:
если боль возникла впервые в жизни (особенно важно для лиц старше 50 лет);
при очень сильных головных болях;
если боль продолжается значительное время (более недели);
если интенсивность боли со временем нарастает;
при возникновении или усилении головной боли после изменения положения или резкого движения головы;
если наблюдаются случаи потери сознания, нарушения памяти, изменения личностных качеств;
если боль не проходит после приёма жаропонижающих и обезболивающих средств.
Причины и признаки возникновения дерматологических заболеваний
Появление у пациента дерматологических болезней кожи головы возникает тогда, когда сальные железы работают ненормально. Например, известное заболевание себорея возникает у людей, постоянно проживающих в стрессовом состоянии, что приводит к сбою в работе системы ЖКТ, а постоянные перекусы фастфудом и сладостями лишь ухудшают клиническую картину.
Себорея может возникнуть, как следствие сбоя гормонального фона. Причем, наблюдается она в равной степени как у мужского, так и у женского населения в равной численности. К редким причинам заболевания относится наследственная предрасположенность. Это редкость, но такое случается. На данный момент врачи не могут с точностью ответить, какое звено в генетическом коде отвечает за передачу себореи в роду.
Самолечением заниматься не рекомендуется — можно только навредить. Для установления точного диагноза нужно обратиться к специалисту по кожным заболеваниям, который направит к андрологу/гинекологу для выявления патологических процессов органов половой системы. На основе полученных результатов вносятся корректировки в рацион, назначается физиотерапия, при необходимости диета и курс препаратов.
Причины проявления постковидного синдрома
Вероятность возникновения постковидного синдрома трудно спрогнозировать. Даже пациенты с легким течением COVID-19 могут давать тяжёлый постковид. Вероятность также не связана с возрастом, набором предшествующих и сопутствующих заболеваний, социальными и психологическими факторами. Возможно возникновение симптомов постковид спустя несколько недель, месяцев уже после, казалось бы, выздоровления. Возможно, это состояние чаще будет встречаться у пациентов с многообразными жалобами в период острого течения COVID-19.
Причиной развития заболевания являются вирусные и аутоиммунные механизмы повреждения различных органов и систем. При этом наличие симптомов после острого периода совсем не означает присутствие вируса в организме.
Нарушения могут возникать в центральной, вегетативной нервной системе, сердечно-сосудистой системе и органах дыхания, костно-мышечной системе.
Отсюда многообразие признаков постковидного синдрома long-covid:
- длительная общая слабость;
- субфебрилитет;
- боль в мышцах и суставах;
- одышка;
- боль в грудной клетке;
- когнитивные жалобы: «мозговой туман», расстройства внимания, мышления, памяти;
- расстройства сна и настроения;
- появляются или усиливаются имеющиеся ранее головные боли, головокружения;
- длительно сохраняются проблемы со вкусом или запахами.
Немало жалоб доставляет так называемый синдром постуральной тахикардии. Когда движения, любая смена положения тела, вызывают стойкую тахикардию, колебания давления, жалобы на головокружение, слабость или темноту перед глазами. Наличие жалоб и их стойкие проявления, требуют консультации врача, чтобы исключить серьезную органическую причину расстройств. Кроме того, специалист поможет определиться с тактикой ведения и лечения, даст свои рекомендации по постковидному синдрому.
Проявления головной боли и сопутствующие симптомы
Головной болью мы называем любую боль в области головы, но механизм её появления бывает различным. Её вызывает раздражение болевых рецепторов твердой мозговой оболочки, а также – сосудов, нервов – тройничного, языкоглоточного, блуждающего, нервов кожи, мышц головы, шейных спинномозговых корешков. Проявляться она может также по-разному: может быть тупой, пульсирующей, сдавливающей, распирающей; может концентрироваться в области лба, висков (с одной или двух сторон), затылка, темени. Приступы могут быть сильными, средними или слабыми, различаться по продолжительности и частоте. Боль может сопровождаться другими симптомами (тошнотой, рвотой, зрительными нарушениями, головокружением, повышением или понижением артериального давления и т.д.). Все эти характеристики имеют значение для постановки диагноза.
Как помочь пациентам с постковидным синдромом
Вообще постковид — далеко не единое состояние, и в нем перемешаны различные патологии, различающиеся как по клиническим проявлениям, так и по причинам и механизму развития. Возможно обострение хронических или скрытых до ковида заболеваний различных органов и систем.
Не следует забывать и про ятрогенные (связанные с медицинской деятельностью) воздействия — побочные эффекты различных лекарств, применявшихся как обоснованно, для спасения жизни и здоровья, так и без всякого смысла — например, антибиотиков при отсутствии подтвержденной бактериальной инфекции. Патология кишечной микробиоты и выраженная иммуносупрессия — пожалуй, основные последствия фармакотерапии ковида.
Фото: shutterstock
Поскольку постковидный синдром — не однородное состояние, его лечение также включает в себя множество различных аспектов. Многие из них находятся в стадии изучения, и каких-либо высокоэффективных методов, применимых в большинстве случаев, просто нет
Важно признавать право пациентов, перенесших ковид, на различные болезненные состояния и обеспечивать их всеми доступными методами медицинской помощи. В том числе психологической поддержкой.
С постковидными больными должны работать мультидисциплинарные команды специалистов, включающих врачей различного профиля и психологов. Осталось только создать такие команды и сделать их помощь доступной всем, кто в этом нуждается.
Можно надеяться на то, что более глубокое и точное понимание механизмов патологии при постковиде позволит в обозримом будущем применить эффективные методы лечения, влияющие на эти механизмы и способные восстановить здоровье огромного количества людей.
Я переболел коронавирусом — как восстанавливаться?
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Как правило, все перечисленные симптомы и отклонения самостоятельно проходят при выздоровлении. Однако могут наблюдаться и осложнения -образование эрозий и язв, желудочные кровотечения и другие.
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
Причины головной боли
Различают первичную и вторичную головную боль. Первичной считается такая боль, которая не является сопутствующим симптомом, а представляет собой самостоятельное заболевание. В этом случае, именно головная боль является основной проблемой. Вторичная головная боль – это одно из проявлений заболевания, не сводящегося к головной боли. Сильной головной болью могут сопровождаться инфекционные заболевания, отравления различной природы (как ядовитыми веществами, поступившими в организм извне, так и выработанные внутри организма, – например токсинами, которые образуются в результате деятельности в организме вирусов и патогенных микробов). Голова может разболеться в результате стресса, изменения погоды, переохлаждения или перегрева организма, при недостатке сна, голоде, переедании, при недостатке кислорода, — причиной может стать всё, что ведёт к нарушению необходимого для деятельности мозга обмена веществ.
Таким образом, если у Вас заболела голова, это не обязательно означает, что Вы больны: возможно, это просто результат воздействия случайного фактора. Однако если головная боль возникает периодически или сохраняется достаточно долго, то, скорее всего, имеет место какое-то заболевание. В 95% подобных случаев встречается первичная головная боль, и только в 5% случаев – вторичная.
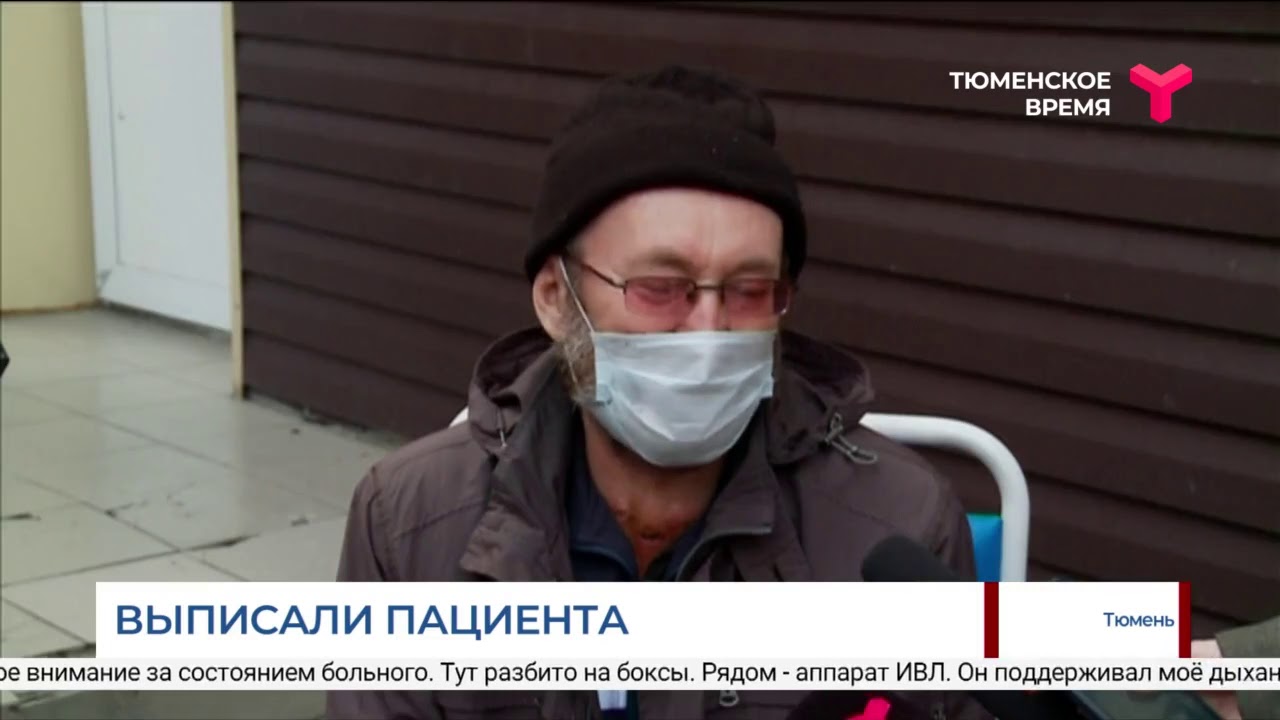
Переболел легко, а спустя месяцы начался постковид
Почему же нетяжелый ковид, не вызывающий в острой фазе серьезного поражения органов, не исчезает бесследно или с минимальными остаточными явлениями, как тот же грипп или большинство других респираторных инфекций? К пониманию этого факта можно прийти, если учитывать, что SARS-CoV-2 в большей степени поражает центральную нервную систему и систему иммунитета, чем другие респираторные вирусы.
«Британский штамм» коронавируса выявили в России. Чем он опасен?
Выше мы говорили о SARS и MERS — эти инфекции также связаны с таким поражением и с тяжелыми последствиями. Многие другие вирусы — можно вспомнить вирус Эпштейна-Барра — могут поражать иммунную систему и длительно сохраняться в организме.
Неудивительно, что и для новой коронавирусной инфекции гипотеза длительного инфекционного процесса и сохранения вируса в активном состоянии в каких-то резервуарах в организме стала актуальной.
В каких — неизвестно, да и сама теория персистенции (длительного сохранения) коронавируса в организме пока не доказана.
Особенности заболеваний кожи
 Патологии кожи
Патологии кожи
Кожные болезни имеют разные причины и течение, но у них есть одна общая черта — они часто раздражают пациентов больше, чем любые другие патологии. Женщина быстрее смирится с язвой желудка, чем с прыщами. Наиболее проблемными являются заболевания кожи головы и патологии с симптомами, проявляющимися на лице и на руках.
Кожные заболевания могут протекать в виде пятен, папул, волдырей, кист, гематом, волдырей, эритем или пустул. Они могут сопровождаться зудом, жжением кожи и болезненностью. Наиболее распространенные кожные заболевания включают аллергическую реакцию, микоз (грибок) и прыщи.
В свою очередь, заболевания кожи головы чаще всего проявляются перхотью и чрезмерным выпадением волос, что приводит к алопеции. При заболеваниях ногтей возникают сильные воспаления.
Кожные заболевания могут иметь различные причины. Наиболее распространенные инфекции:
- паразитарные;
- вирусные;
- бактериальные;
- грибковые.
Есть также аллергические и аутоиммунные заболевания кожи — они не передаются другим людям.
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
- пациенты с циррозом печени (особенно декомпенсированным), раком печени, пациенты после трансплантации печени
- пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивную (то есть подавляющую иммунные реакции) терапию
- пациенты с неалкогольной , поскольку у них, как правило, имеются такие факторы риска тяжелого течения COVID-19 как ожирение, , гипертония
- пациенты, имеющие тяжелые эрозивно-язвенные поражения слизистой оболочки пищевода, желудка
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Особую группу риска представляют больные жировой болезнью печени
Для них критически важно в период пандемии соблюдение диеты с ограничением простых углеводов (мучного, сладкого), соли, ограничение калорийности пищи, исключение алкоголя, регулярные физические нагрузки и продолжение тщательного контроля и , гипертонии
Пациентам, страдающим (), хроническим , язвенной болезнью, в условиях пандемии надо согласовывать с лечащим врачом возможность отложить проведение дополнительных (например, теста на хеликобактер) и плановых (в том числе ) исследований. Рекомендованная терапия антисекреторными и защищающими слизистую препаратами должна быть продолжена. Терапию, направленную на устранение хеликобактерной инфекции с применением антибактериальных препаратов, врач может назначить только по срочным показаниям. В большинстве случаев ее целесообразно отложить до разрешения эпидемиологической ситуации. Это связано с тем, что применение антибактериальной терапии связано с некоторым снижением иммунной защиты, с развитием устойчивости к антибиотикам, что в период пандемии нежелательно.
Тот Гоша ушел
Домой никто не вернулся.
Гоша стал Гошкой. Он живет с папой и мамой в палате в реабилитационном центре. Прежнюю квартиру сдают. Папа не работает, все время рядом с сыном. Гоша его выделяет среди всех, это заметно. Мама работает удаленно. У Олеси любимая работа – «Такая моя-моя» –, но от новых проектов ей пришлось отказаться. Думала, что станет лучшим работником, мечтой работодателя: дети выросли, и пару искать не нужно, разве что на внуков отвлечется…
Отвлеклась на сына. Гоша теперь будто малыш. Он научился держать голову, сам сидит в коляске, сам дышит и глотает. Он реагирует на “своих”, особенно на папу. Иногда он смотрит совершенно осознанно, так, словно сейчас встанет и пойдет, все будет как раньше. Иногда – роняет голову, притворяется спящим на занятиях. Врачи называют его состояние “малым сознанием”.
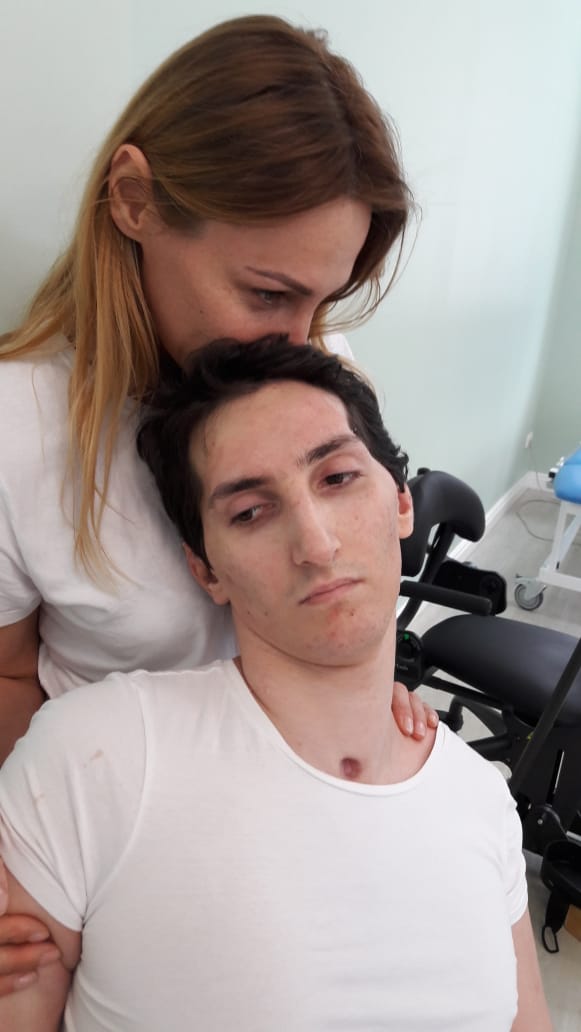
Гоша с мамой
Олеся с мужем так говорят друг другу: «Тот Гоша ушел. Остался совсем маленький наш Гошка. До чего дорастет – до того дорастет». Они были так счастливы когда-то в самом центре старой Москвы. Гуляли по набережным совсем юные родители и двое их мальчишек, Гоша и Олег. Такие были дни, говорит Олеся, что их общие с мужем воспоминания “работают как новокаин”: вот они, и вот их мальчик. Значит, все будет хорошо.
– Вы счастливы?
– Да.
Все же должно быть плохо, удивляется Олеся, страданий должно быть больше, а она только и благодарит, что все живы. Настоящая беда обошла стороной, помиловала.
И люди, родные и незнакомые, обступили их живой стеной, не давая впасть в отчаяние.
У кого возникает постковидный синдром
Синдром получил название «постковидный», или просто «постковид». Другое его обозначение — «лонг-ковид». Оно указывает, что болезнь продолжается и после окончания острой фазы.
Первое — патологическая симптоматика сохраняется далеко не у всех, кто перенес COVID-19. Выздороветь без последствий — вполне реальная перспектива. То есть постковид не является фатальным и все-таки отмечается у меньшинства, если рассматривать всех переболевших (большинство из них, более 80%, болело не тяжело).
Второе — выраженность и частота постковидных симптомов напрямую зависит от тяжести перенесенной болезни.
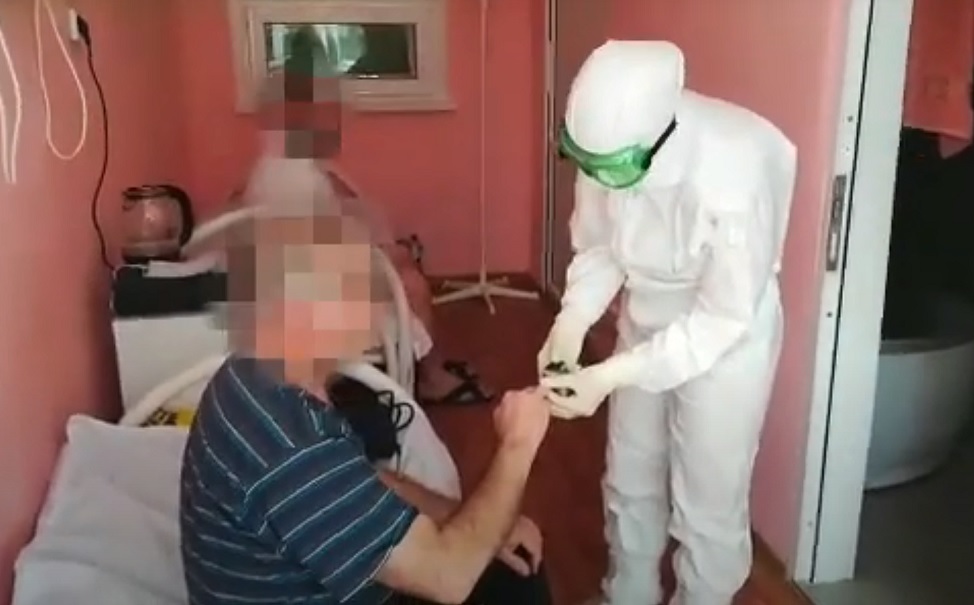
Тем, кто длительное время находился в реанимации, выжил после ИВЛ (механической вентиляции) или ЭКМО (экстракорпоральной мембранной оксигенации), различные проблемы со здоровьем почти гарантированы. Это связано с тем, что в крайне тяжелых, критических случаях патологические процессы охватывают различные органы и системы, нередки септические процессы, почечная недостаточность, другие опасные для жизни ситуации — понятно, что организм выходит из этого с большим трудом и постепенно. Развивается так называемый постреанимационный синдром.
Во многих пораженных при тяжелом ковиде органах — прежде всего в легких, но не только — формируются фиброзные, соединительнотканные структурные изменения, приводящие к нарушению их функции. Истощенный тяжелой болезнью и столь же тяжелым лечением организм требует длительного восстановления.
У тех, кто болел чуть менее тяжело, но также с выраженной симптоматикой, дыхательной недостаточностью и был госпитализирован, последствия ковида дают знать о себе тоже достаточно часто. Через пять месяцев после выписки из стационара более чем у 70% пациентов (только 27% из них были на механической вентиляции) отмечаются нарушения физического и/или психического здоровья, многие стали нетрудоспособными или потеряли работу, по данным исследования британского фонда исследования постковида PHOSP-COVID.
Фото: gettyimages
Среди перенесших ковид легко, кому госпитализация не потребовалась, все тоже не очень благополучно. И это — один из ключевых вопросов, связанных с постковидом.
Казалось бы — серьезных поражений органов не было, цитокиновый шторм не развился, температура нормализовалась, ПЦР-тест стойко отрицательный. Но через три и более недель после клинического выздоровления около 35% пациентов не восстановили свое обычное состояние здоровья, по данным проведенного в США опроса.
В то же время вопрос о том, может ли нетяжелый ковид серьезно ухудшить здоровье, долго оставался открытым.
Профилактика: как защитить себя от постковидного синдрома
Основная профилактика осложнений COVID19 — не допустить заражения коронавирусом, то есть вакцинация. На сегодняшний день в РФ доступно несколько вакцин, выполненных по разным технологиям. В том числе есть вакцина, получившая мировую признательность и славу, используемая более чем в 60 странах мира. В условиях постоянно мутирующего вируса вакцина позволяет переносить заболевание в более лёгкой форме, сдерживает рост и распространение пандемии, критически снижает количество смертельных исходов.
Медицинский редактор: руководитель Университетской клиники H-Clinic, к.м.н., врач-инфекционист Данила Сергеевич Коннов.
Источники:
- https://www.bhf.org.uk/informationsupport/heart-matters-magazine/news/coronavirus-and-your-health/~/link.aspx?_id=29DBA9CD31974893A64213EE1420CD01&_z=z
- https://www.bhf.org.uk/informationsupport/heart-matters-magazine/news/coronavirus-and-your-health/long-covid
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7850225/