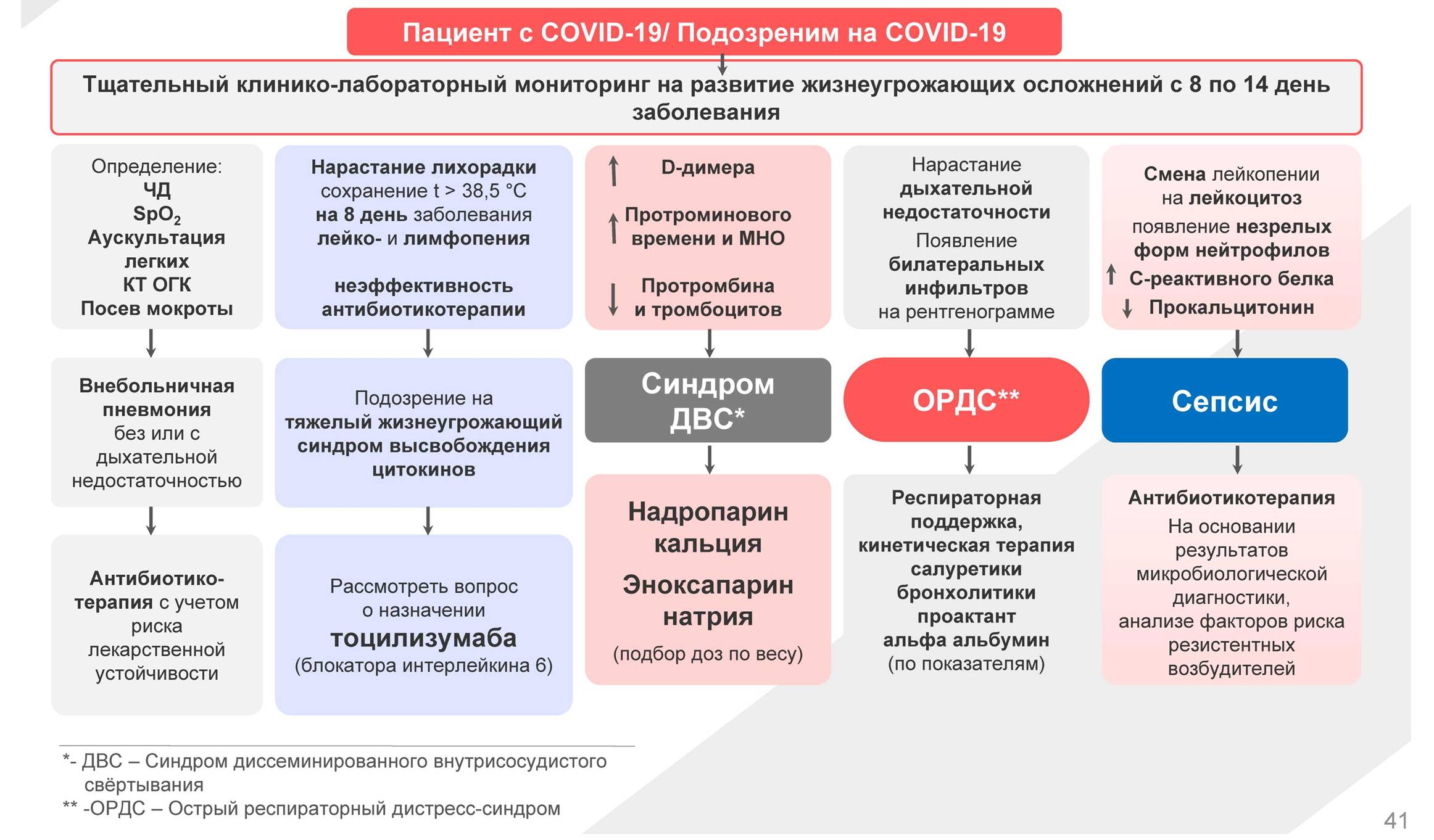
Зачем выписывают глюкокортикоиды
Глюкокортикоиды (ГКС) — это гормоны, вырабатываемые в естественных условиях корой надпочечников
Препараты ГКС служат важной частью фармакотерапии многих воспалительных, аллергических и иммунологических заболеваний. Вот лишь некоторые возможные эффекты глюкокортикоидов:
- снижают уровень лимфоцитов, эозинофилов, моноцитов, базофилов в крови, усиливая образование нейтрофилов;
- оказывают противошоковое действие, включая облегчение боли;
- повышают уровень глюкозы, понижают чувствительность к инсулину;
- ускоряют катаболизм белков;
- повышают ассимиляцию жиров в тканях;
- способствуют задержке Na, Cl, воды и выведению K и Ca;
- тормозят воспалительные процессы и т. д.
Такие лекарства могут назначаться на длительный период, но их постоянное применение чревато риском развития серьезных побочных эффектов. Например, может начаться остеопороз, развиться язвы слизистых ЖКТ, гипергликемия, ожирение, катаракта и др.
Последствия отказа от глюкокортикоидов
Незамещение глюкокортикоидов связано с гипоталамико-гипофизарно-надпочечниковым (HPA) ингибированием (подавлением). Экзогенные ГКС ингибируют кортикотропин-рилизинг-гормон (CRH) и кортикотропин (адренокортикотропный гормон, АКТГ) на основе отрицательной обратной связи.
Глюкокортикоиды
АКТГ отвечает за секрецию кортизола и оказывает трофическое действие на надпочечники. Угнетение секреции АКТГ приводит к гипоплазии или даже атрофии надпочечников, что в случае внезапной отмены ГКС может спровоцировать острую надпочечниковую недостаточность.
Резкое прекращение приема ГКС может также закончиться обострением симптомов основного заболевания и появлением неспецифических симптомов отмены — анорексии, слабости, тошноты, рвоты, болей в животе, мышечно-суставной боли, лихорадки, низкого кровяного давления.
В механизме формирования этих симптомов постулируется снижение центральной трансмиссии норадреналина и дофаминергических веществ, повышение концентрации цитокинов, простагландинов, возопрессина.
Системный прием ГКС в однократной утренней дозе или иногда через день снижает риск атрофии надпочечников, но не устраняет ее полностью. Такая побочная реакция может возникать при приеме некоторых ГКС (особенно преднизолона, бетаметазона или гидрокортизона), поэтому при гастроэнтерологических условиях по определенным показаниям предпочтителен будесонид.
Считается, что длительное применение ГКС в высоких дозах связано с более высоким риском ингибирования оси HPA, но возвращение ее функции показывает большие различия. Изменения реактивности оси HPA у отдельных пациентов могут быть связаны с однонуклеотидными полиморфизмами (SFP), возникающими в минерало- или глюкокортикоидных рецепторах.
У большинства пациентов после прекращения приема длительно применяемых экзогенных ГКС функция оси HPA нормализуется в течение нескольких недель. У некоторых людей повышение АКТГ наблюдается позже (в течение 2-5 месяцев), а полная нормализация уровня кортизола происходит через 6-24 месяца, что связано с более медленным восстановлением кортикальной ткани надпочечников.
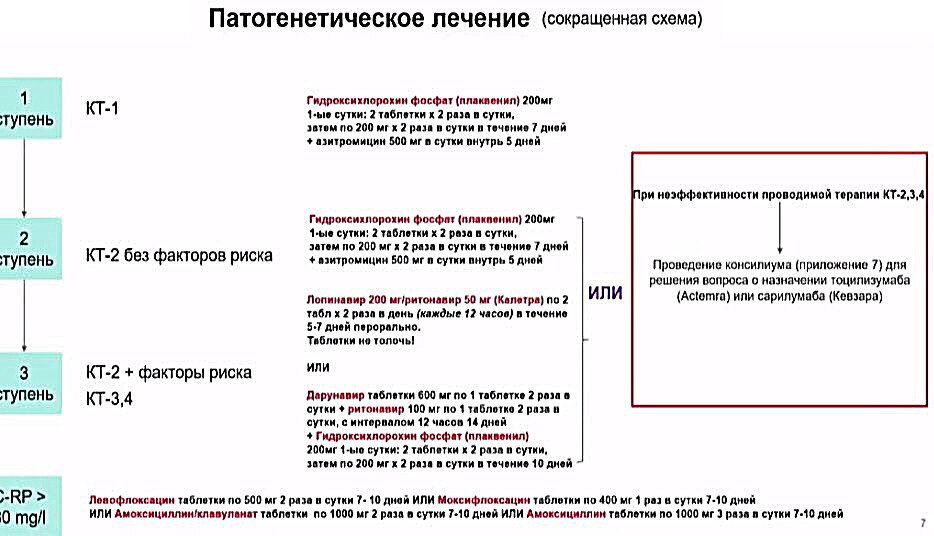
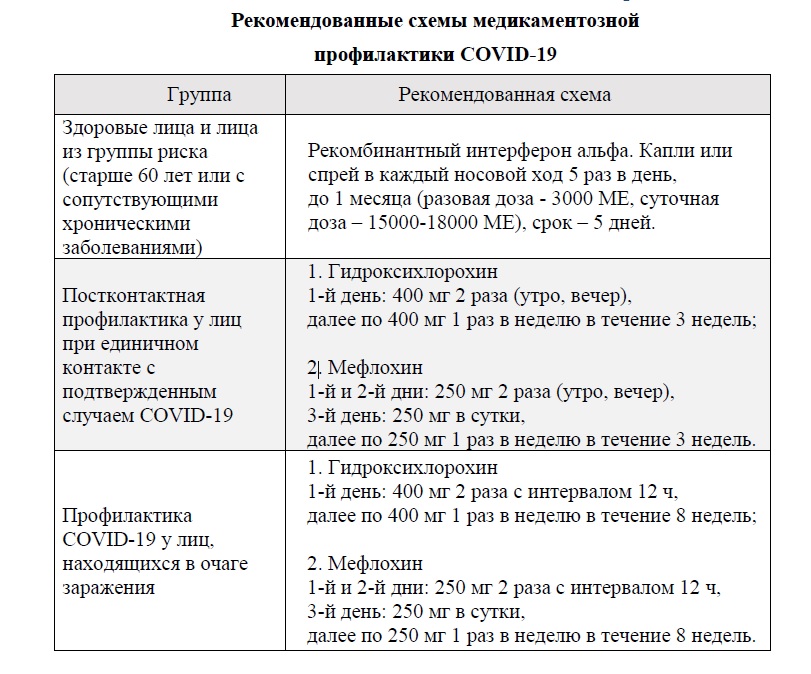
Гидроксихлорохин в качестве этиотропной и патогенетической терапии в национальных и международных клинических руководствах, руководствах экспертных сообществ
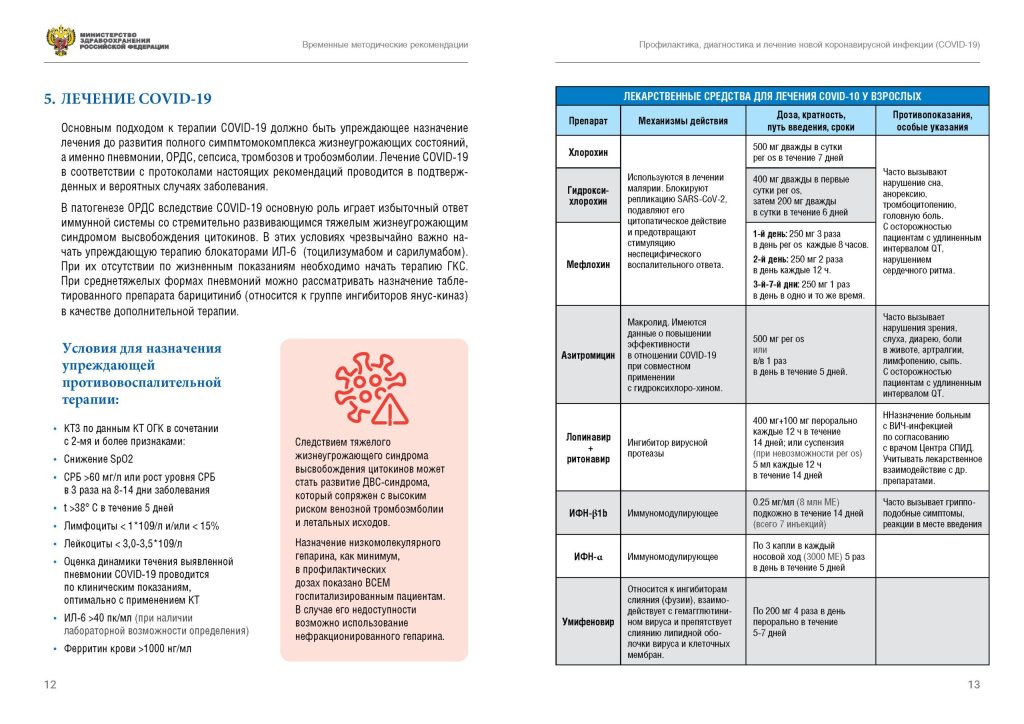
Во «Временных методических рекомендациях Министерства здравоохранения РФ по профилактике, диагностике и лечению новой коронавирусной инфекции (COVID-19). Версия 6 (28.04.2020)» в качестве перспективных и возможных к назначению препаратов для лечения COVID-19 рассматриваются противомалярийные препараты хлорохин, ГХХ и мефлохин. Рекомендуемая доза ГХХ: 400 мг 2 раза в первый день (утро, вечер), затем 200 мг 2 раза в сутки (утро, вечер) в течение 6 дней .
Согласно руководству по лечению COVID-19 Национального института здоровья США в настоящее время имеется недостаточно клинических данных для того, чтобы рекомендовать или не рекомендовать использование хлорохина или гидроксихлорохина для лечения COVID-19 (сила рекомендаций — A (сильная), уровень научной обоснованности — III (экспертное мнение)). Эксперты не рекомендуют применение высоких доз хлорохи- на (600 мг 2 раза в день в течение 10 дней) для лечения COVID-19 (сила рекомендаций — A (сильная), уровень научной обоснованности — I (1 или более рандомизированных клинических исследования с клиническими исходами и (или) валидизированны- ми лабораторными конечными точками)).
В обновлённых 20 мая 2020 г. алгоритмах лечения пациентов с COVID-19, представленных Информационным центром COVID-19 Медицинского факультета Вашингтонского университета рутинное применение гидроксихлорохина вне рандомизированных клинических исследований не рекомендовано. Основанием для данной рекомендации стали результаты исследований во Франции и Китае , свидетельствующие об отсутствии пользы применения гидроксихлорохина при повышенном риске удлинения интервала QT.
Согласно протоколам лечения пациентов с COVID-19 Brigham and Women’s Hospital, ГХХ вне клинического исследования может рассматриваться для лечения госпитализированных пациентов с COVID-19 только после оценки потенциальной пользы и риска, при этом рекомендуемый режим дозирования ГХХ 400 мг каждые 12 ч перорально в первый день, затем по 200 мг каждые 12 ч (либо каждые 8 ч при нарушениях абсорбции) в течение 4 дней .
Австралийская национальная рабочая группа по COVID-19 и Британское агентство по лекарственным средствам не рекомендуют применение гидроксихлорохина иначе как в рамках клинических исследований.
Зачем выписывают антикоагулянты и аспирин
Главная задача антикоагулянтов — угнетение активности коагуляционного гемостаза для предотвращения образования тромбов. Антикоагулянты прямого действия, например, гепарин, снижают активность тромбина в крови, а непрямого действия, например, варфарин, препятствуют образованию протромбина в печени.
Похожий результат дает и ацетилсалициловая кислота, но это лекарство относится к другой группе препаратов, так как действует на свойства крови за счет блокирования циклооксигеназы тромбоцитов и обладает широким спектром других эффектов, например, обезболивает и снимает температуру.
Аспирин в дозе 75-100 мг / день показан для первичной профилактики заболеваний сосудов и сердца людям, старше 50 лет. Принимать лекарства может длиться до 10 лет.
Таблетка аспирина
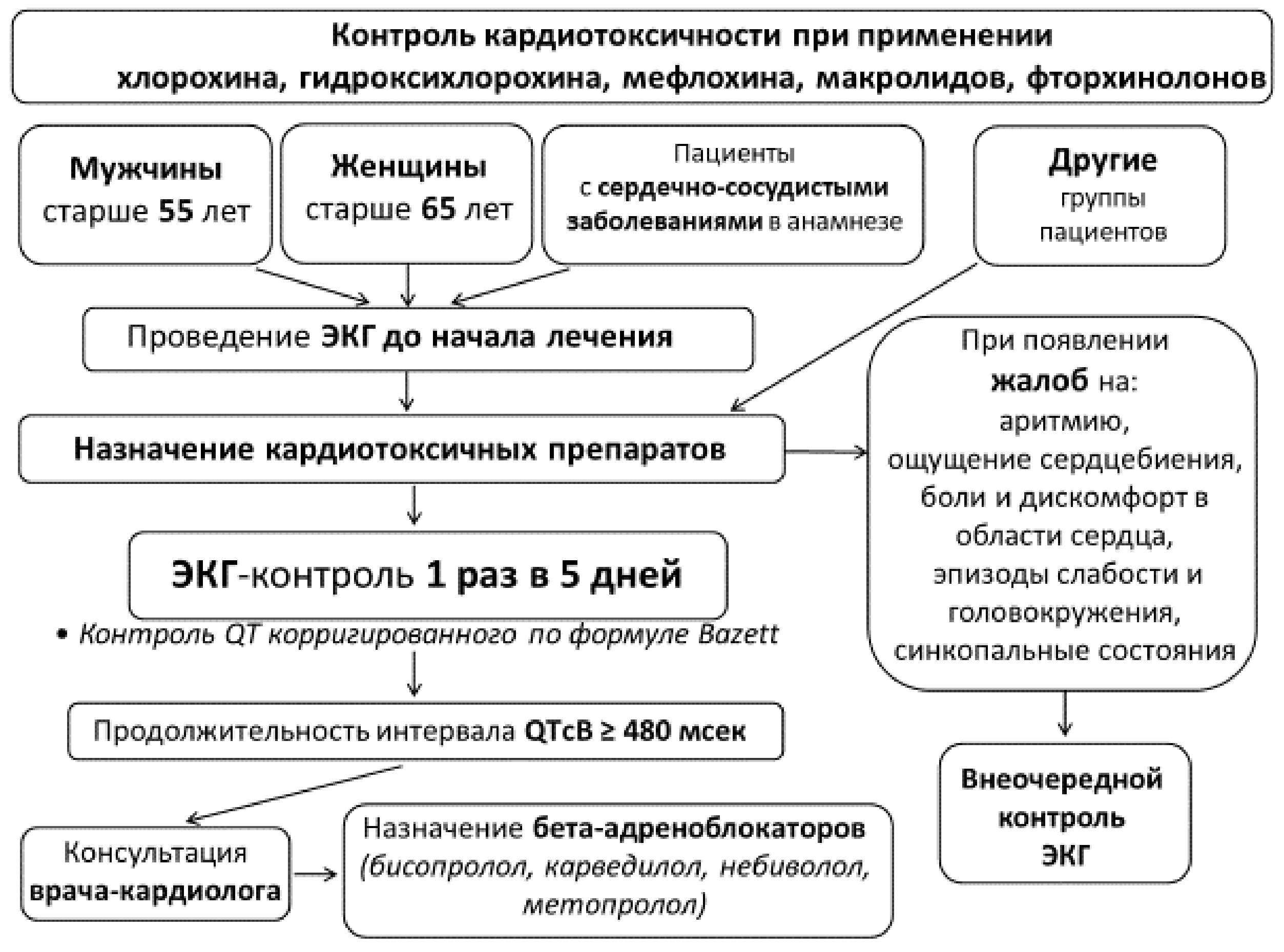
Подходы к контролю безопасности терапии гидроксихлорохином в амбулаторной практике
В нескольких небольших клинических исследованиях у больных с COVID-19 было показано, что терапия гидроксихлорохином нередко ассоциирована с развитием серьёзных неблагоприятных побочных реакций (НПР), прежде всего со стороны сердечно-сосудистой системы. По данным Французских центров фармаконадзора из 120 поступивших за месяц спонтанных сообщений об развитии НПР у больных с COVID-19 — 85,8 % связаны с использованием гидроксихлорохина, причём в половине случаев НПР гидроксихлорохин был назначен совместно с азитромицином . К сообщениям, связанным с использованием гидроксихлорохина в качестве этиотропной терапии COVID-19, относились: 1) 100 % сообщений о внезапных, необъяснимых смертях (7 % от общего числа сообщений); 2) 75 % сообщений о желудочковых аритмиях (5 % от общего числа сообщений); 3) 86 % сообщений об изолированном удлинении QTc; 4) 85 % сообщений о нарушении проводимости. При этом медиана возраста пациентов составила 65 лет, что говорит о том, что половина спонтанных сообщений об НПР приходилось на пациентов моложе 65 лет и что пациенты более молодого возраста так же подвержены риску сердечно-сосудистых осложнений на фоне терапии ги- дроксихлорохином. Данные Французских центров фармаконадзора коррелируют и результатами других международных регистров .
Учитывая недостаточные доказательства эффективности терапии COVID-19 гидроксихлорохином, относительно высокую частоту развития кардиальных осложнений, а также позиции ряда регуляторных органов и профессиональных сообществ (FDA и Heart Rhythm Society ) по ограничению амбулаторного применения гидроксихлорохина при COVID-19, при лечении инфекции SARS-CoV2 вне стационарных условий целесообразно рассмотреть соблюдение следующих условий:
Исследование ЭКГ в 12 отведениях с расчётом и документированием корригированного интервала QT (предпочтительно с использованием формул Fridericia или Framingham). Не рекомендуется использовать гидроксихлорохин без исходной ЭКГ с расчётом QTc.
Не рекомендуется использовать гидроксихлоро- хин при исходном QTc >500 мс.
Если QTc >460 мс (у детей) или >470 мс (у мужчин) и >480 мс (у женщин), но
Если QTc увеличивается более 60 мс (QTc >60 мс) или абсолютное значение QTc>500 мс, необходимо рассмотреть возможность прекращения терапии.
В условиях карантина либо ограниченности ресурсов, следует рассмотреть вариант ведения больного без дополнительной регистрации ЭКГ исходно и в динамике при низком риске лекарственно-ассоциированного удлинения интервала QT по шкале Тисдейла (6ة баллов) и отсутствии дополнительных факторов риска удлинения интервала QT согласно модифицированному чек-листу (Алгоритм прилагается ниже).
Максимально возможная оценка симптомов возможного удлинения интервала QT по телефону: все амбулаторные пациенты должны тщательно следить за симптомами, обращая внимание на факторы риска аритмии (обмороки, обезвоживание, приём новых лекарств и ухудшение состояния здоровья). При выявлении факторы риска аритмии показано внеочередное ЭКГ.
Алгоритм оценки риска развития жизнеугрожающих нарушений ритма при амбулаторном применении гидроксихлорохина
На сегодняшний день нет чётких указаний профессиональных сообществ относительно того, как организовать мониторинг безопасности при амбулаторном применении гидроксихлорохина, в том числе без возможности ЭКГ-контроля. Ряд регуляторных органов и профессиональных сообществ высказались против амбулаторного применения гидроксихлорохина при COVID-19 (Food and Drug Administration, и Heart Rhythm Society ). В случае амбулаторного применения гидроксихло- рохина в условиях карантина и ограниченности ресурсов (отсутствие возможности ЭКГ-контроля и контроля электролитов в плазме) следует рассмотреть вариант ведения больного с обязательным соблюдением двух ограничительных условий, указанных в алгоритме (Приложение 1): 1) низкий риск лекарственно-ассоциированного удлинения интервала QT по шкале Тисдейла (≤6 баллов); 2) отсутствии дополнительных факторов риска удлинения интервала QT согласно модифицированному чек-листу1 .
Основная цель применения алгоритма: стратифицировать и отсечь амбулаторных пациентов с потенциально более высоким риском развития тяжёлых жизнеугрожающих нарушений ритма в условиях карантина и ограниченности ресурсов (отсутствие возможности ЭКГ-контроля и контроля электролитов в плазме).
Инструкция к алгоритму (Приложение 1):
- Шаг 1. Обязательная оценка риска по шкале Тисдейла2 всем амбулаторным пациентам перед назначением гидроксихлорохина.- Решение В — при умеренном и высоком риске по шкале Тисдейла (7 и более баллов).
- Шаг 2. При низком риске по шкале Тисдейла (<6 баллов) обязательное заполнение всем пациентам модифицированного чек-листа наличия/отсутствия дополнительных факторов риска удлинения интервала QT.- Решение А — при отсутствии дополнительных факторов риска удлинения интервала QT.- Решение В — наличии дополнительных факторов риска удлинения интервала QT.
Последствия отказа от ацетилсалициловой кислоты
Ацетилсалициловая кислота (ААС) необратимо подавляет выработку циклооксигеназы-1 (ЦОГ-1) в тромбоцитах. Это значит, что под воздействием аспирина тромбоциты больше никогда не смогут синтезировать этот фермент. ЦОГ-1 сможет производиться только новыми тромбоцитами, вырабатываемыми костным мозгом.
После однократного введения 75-300 мг аспирина возвращение полной активности COГ-1 во всех тромбоцитах занимает примерно 10 дней. На практике обычно наблюдается гораздо более быстрая нормализация функции тромбоцитов, измеряемая активностью ЦОГ-1 после прекращения приема ASA.
Это означает, что после 100% ингибирования (подавления) фермента, его активность увеличивается ежедневно на 10%, т.е. уже через 2 дня мы имеем активность около 20%. Когда активность циклооксигеназы-1 превышает 20%, тромбоциты восстанавливают свою агрегационную эффективность, то есть можно сказать, что антитромбоцитарного действия уже нет. Следовательно, разовый прием препарата неэффективен.
Помимо участия тромбоцитов в процессе свертывания крови, стоит отметить, что они могут инициировать образование атеросклеротически-тромботических бляшек. Роль тромбоцитов в формировании атеросклероза доказана и связана с активацией лейкоцитов. Поэтому эти элементы важны как при гемостазе, так и при воспалении. Известен «феномен возврата тромбоцитов», связанный с перепроизводством тромбоксана и нарушением фибринолиза.
Полезный антитромбоцитарный эффект АСК возникает при определенных дозах, тормозящих синтез тромбоксана А2. Введение ацетиллсалициловой кислоты в более высоких дозах ингибирует образование сосудорасширяющего простациклина.
«Эффект возврата» более выражен при приеме низких доз АСК, поскольку увеличивается выработка тромбоксана и снижается уровень простациклин. Прекращение приема аспирина может увеличить риск тромбоэмболических осложнений по сравнению с относительно низким риском развития кровотечения, если лечение АСК продолжается.
Как образуются тромбы
Рекомендации по прекращению приема глюкокортикоидов
Считается, что краткосрочное лечение ГКС обычно не приводит к подавлению оси HPA (гипоталамус-гипофиз-надпочечники) и постепенное снижение дозы ГКС в этом случае не является необходимым, если только оно не вызывает внезапного обострения симптомов заболевания. Однако исследования показывают, что у некоторых больных даже несколько дней лечения препаратами ГКС приводят к гистологическим изменениям в коре надпочечников (снижение массы и нарушение функции) и могут привести к индуцированному синдрому отлучения надпочечников ГКС.
Медикаментозная терапия глюкокортикоидами
С целью снижения риска острой надпочечниковой недостаточности — опасного для жизни состояния, связанного с внезапным прекращением приема ГКС, рекомендуется постепенно снижать дозы этих препаратов. Существует много режимов отлучения от ГКС в зависимости от фармакокинетических и фармакодинамических свойств, типа, дозы, силы, продолжительности действия, степени связывания белка или метаболизма ГКС. Пациенты, получавшие препарат длительного действия, на первой стадии могут заменить препарат на лекарство с более короткой продолжительностью действия, а затем постепенно снижать дозу.
В случаях сомнений выполняют тест на стимуляцию АКТГ и кортизола с использованием кортиколиберина или синтетического кортикотропина. Отсутствие или незначительное повышение уровня кортизола свидетельствует о недостаточной функции коры надпочечников
Но важно знать, что теста, позволяющего на 100% предсказать риск надпочечниковой недостаточности у пациентов, получавших ГКС, не существует
Источники
- Gerstein NS, Schulman PM, Gerstein WH et al.: Должны ли пациенты продолжать терапию аспирином периоперационно? Клиническое влияние синдрома отмены аспирина. 2012; 255: 811-819.
- Hansson EC, Malm CJ, Hesse C et al.: Восстановление функции тромбоцитов после отмены тикагрелора у пациентов, ожидающих срочной коронарной операции, 2017;
- Dinsen S, Baslund B, Klose M et al.: Почему отмена глюкокортикоидов иногда может быть столь же опасной, как и само лечение.
Продолжение статьи
- Часть 1. Абстинентный синдром после приема лекарств;
- Часть 2. Последствия резкого прекращения приема бета-адреноблокаторов, клонидина, статинов;
- Часть 3. Осложнения после прекращения приема антикоагулянтов и глюкокортикоидов;
- Часть 4. Чем заканчивается резкий отказ от ингибиторов протонной помпы (ИПП);
- Часть 5. Чем опасно прерывание лечения СИОЗС, бензодиазепинами, опиоидными анальгетиками.
Последствия отказа от антитромботической терапии
Многие пациенты получают двойную антитромботическую терапию (аспирин и ингибитор P2Y12) после острых коронарных событий, что снижает риск тромбоэмболических осложнений, но связано с повышенным риском кровотечений, особенно в периоперационном периоде и в случае продления двойной терапии сверх рекомендуемого периода лечения.
Ингибиторы рецепторов P2Y12 подавляют АДФ-зависимую активацию тромбоцитов, но есть также исследования, предполагающие, что клопидогрель может ухудшать активацию тромбоцитов, связанную с арахидоновой кислотой, демонстрируя синергетические эффекты с АСК.
АДФ путем влияния фосфорилирования белка приводит к увеличению кальция в цитозоле, ингибирует образование цАМФ (циклический аденозинмоноф) и повышает концентрацию тромбоксана А2 в тромбоцитах. Выявлено, что противовоспалительные эффекты клопидогреля снижают экспрессию лиганда CD40 и CD62 P-селектина, которые присутствуют на активированных мембранах тромбоцитов.
После прекращения лечения клопидогрелем у многих пациентов отмечается чрезмерная активация тромбоцитов (в зависимости от фактора Виллебранда и т. д.) и увеличение маркеров воспаления, а также снижение ответа на АСК.
Некоторые ученые утверждали, что при прекращении приема клопидогреля «эффект возврата» особенно выражен в течение первых 90 дней и связан с потерей синергетического эффекта при АСК. Однако анализ более поздних исследований показал, что у стабильных пациентов после прекращения лечения клопидогрелем риска гиперреактивности тромбоцитов нет.