О профилактике тромбоза
Мы поговорили с хирургом первой категории, гемостазиологом Назией Маюрой и узнали, как сейчас лечат осложнение после COVID-19 в виде тромбоза, стоит ли отказываться от приема гормональных препаратов и есть ли эффективная профилактика тромбоза для здоровых людей.
Назия Маюра
хирург 1 категории, гемостазиолог
Как сейчас лечат тромбозы после ковида? Тромбозы после коронавирусной болезни разношерстные и непохожие на те тромбозы, которые мы лечили раньше. Зачастую на факт тромбоза накладывается обезвоживание, критическая тромбоцитопения (вызванная гепарином или еще какими-то факторами) или, наоборот, серьезный тромбоцитоз.
Во время болезни нарушается капиллярное кровообращение. После такого даже лекго переболевший человек неделю или больше лежит пластом, а это плохо сказывается на гемодинамике (движению крови в сосудах – ). И т.д.
Лечение проходит строго по протоколам низкомолекулярными гепаринами в высоких или лечебных дозах. Дальше смотрим на индивидуальный ответ организма.
Иногда приходится понижать дозу гепаринов и комбинировать с НОАК (новые пероральные антикоагулянты. — Прим. ред.), антиагрегантами. Было уже в моей практике несколько случаев, когда приходилось полностью отказываться от гепаринов и заменять их антикоагулянтами других групп. Неплохо получается лечить их амбулаторно, но требуется многократно оценивать коагулограмму (исследование системы свертывания крови. — Прим. ред.). И многократно менять дозы и режим введения препаратов.
Хорошие результаты лечения достигаются не сразу, в среднем пациентам требуется не меньше шести-восьми недель терапии.
В зоне риска все — даже те, у кого нет плохой наследственности? Да, риск тромбоза после коронавирусной болезни есть у всех. И если раньше мы считали факторы риска и назначали профилактические дозы НМГ, потому что, возможно, существует риск, то сейчас фактор риска = тромбоз. Рак — тромбоз, ожирение — тромбоз, инфаркт в анамнезе — тромбоз и т. д. Даже если пациент до COVID-19 принимал антикоагулянты / антиагреганты, то уже с первых дней болезни становится очевидно, что привычной дозы не хватает для коррекции гемостаза (система, сохраняющая жидкое состояние крови. — Прим. ред.).
Как быть тем, кто принимает гормональные контрацептивы? Риск тромбоза от гормональных контрацептивов не так велик, как его представляют. В инструкции к любым КОК (комбинированные оральные контрацептивы. — Прим. ред.) указано, что риск венозной тромбоэмболии на фоне гормональной контрацепции в несколько раз ниже, чем при нормальной беременности.
Так что молодым женщинам не стоит отказываться от этого метода чисто из страха перед тромбозом. Другое дело — женщины, получающие заместительную гормонотерапию. Но у них, помимо гормонов, обычно есть и другие факторы риска: возраст, лишний вес, хронические заболевания, новообразования в анамнезе.
Можно ли каким-то образом, будучи здоровым, защититься от тромбоза? Здоровым достаточно соблюдать адекватный режим жизни: много двигаться, не допускать обезвоживания. А если у родственников были инфаркты, инсульты или ТЭЛА, можно профилактически пройти подробное обследование.
Если человек переболел COVID-19 и у него осложнения в виде тромбоза, от чего ему стоит отказаться и как изменить образ жизни, чтобы не стало хуже? Конечно, тромбоз определяет изменения образа жизни. Даже после успешного лечения стоит снизить вес, наладить водный режим и индивидуальные изменения, в зависимости от локализации тромба и серьезности тромбоза. Может быть и ничего, а могут быть существенные нарушения в работе конечностей, легких, печени, почек.
В целом профилактика тромбозов — это здоровый образ жизни, регулярные профосмотры и при необходимости адекватное лечение хронических заболеваний, а также удобная одежда и обувь, которая не сковывает естественных движений.
Причина осложнений после коронавирусной инфекции
Коронавирус SARS-CoV-2, ставший причиной пандемии, попал под пристальное внимание ученых. Его исследуют в лабораториях всего мира, и на сегодняшний день известно строение вируса, пути его распространения и проникновения в клетки человеческого организма
Выяснилось, что основу вируса составляет связанная с нуклеопротеином одноцепочечная РНК, которая окружена белковой оболочкой. Ранее считалось, что данный коронавирус достаточно стабилен и не способен к мутациям. Однако позднее возбудитель COVID-19 все же мутировал, что привело к некоторым изменениям в клинической картине.
Ученые обнаружили, что вирусная частица проникает в клетку с помощью S-белка. Он имеет сродство к специфическим рецепторам мембран, которые есть практически во всех тканях. Этим и объясняется разнообразие клинической симптоматики как в течении болезни, так и в период постковидного синдрома.
Существуют ли какие-либо серьезные побочные эффекты, о которых мне следует знать?
Выявлено и исследовано несколько очень редких случаев серьезных побочных эффектов, но ученые пришли к выводу, что риск развития серьезных осложнений вследствие заболевания COVID-19 намного выше, чем риск проявления этих побочных эффектов. Ниже приведены доказательства этого тщательного и постоянного изучения.
-
В середине июля 2021 года в Центре контроля и профилактики заболеваний (CDC) заявили, что примерно у 100 из 13 миллионов американцев, получивших вакцину J & J, появился синдром Гийена-Барре. Синдром Гийена-Барре — это редкое неврологическое заболевание, при котором иммунная система организма атакует нервные клетки. Более подробную информацию можно прочесть здесь »
-
В конце июня 2021 года центр CDC сообщил, что у более чем 1200 американцев наблюдалось поражение сердечной мышцы, возможно связанное с вакцинами Pfizer-BioNTech и Moderna. Проблемы с сердцем встречались очень редко — на каждый миллион введенных вторых доз вакцины приходится 12,6 случаев поражений сердечной мышцы. Более подробную информацию можно прочесть здесь »
-
Специалисты CDC и FDA заявляют, что на конец ноября 2021 г. выявлено 54 случая диагностирования нарушения свертываемости крови, называемого тромбоцитопенией, которое возникло после введения вакцины J & J (среди 16,4 миллиона доз). 16 декабря специалисты CDC порекомендовали американцам вместо вакцины J & J получать вакцину Pfizer-BioNTech или Moderna. Более подробную информацию можно прочесть здесь »
Россия
- Все новости
- Севастополь
- Крым
- Россия
- Новороссия
- В мире
- Политика
- Реклама на ForPost
Врач перечислил способы избежать тромбоза после ковида
Больше пить, худеть, и не только.
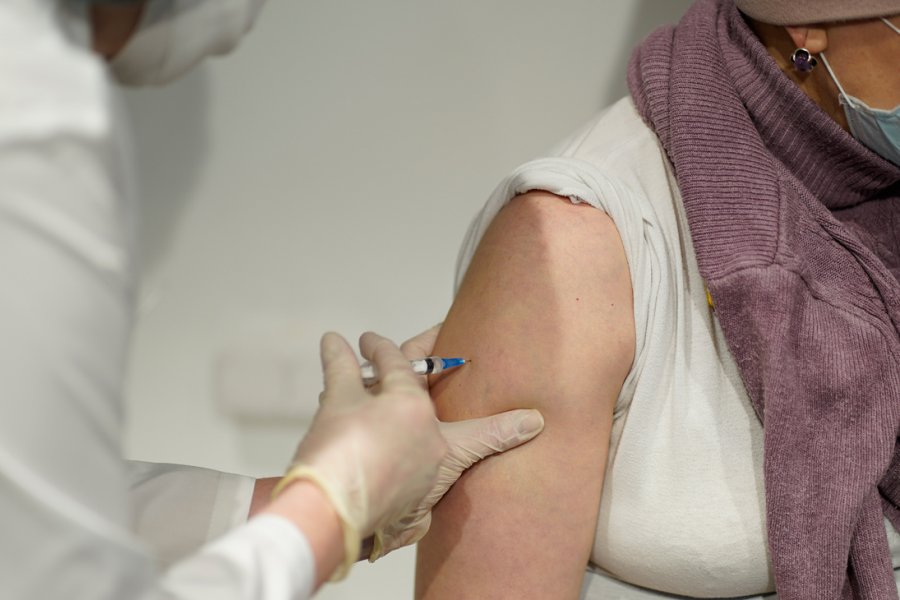
Как уберечься от тромбоза после перенесённого коронавируса
Фото: shutterstock.com
Кто подвержен тромбозу и какие есть способы профилактики самого частого осложнения у перенёсших коронавирус, рассказала в беседе с порталом «Доктор Питер» кардиолог Татьяна Чернушенко.
Коронавирус способен поражать кровеносные сосуды изнутри, процесс свёртываемости крови нарушается, и организм отвечает тромбозами — образованием сгустков крови, которые провоцируют инсульты и закупорку сосудов.
Тромбоз как осложнение после коронавируса встречается чаще у больных с тяжёлой и средней формой заболевания, которые длительно придерживаются постельного режима и ограничены в движениях.
Высокая вероятность тромбоза также у онкобольных, людей с венозными проблемами, нарушением обмена веществ и работы сердечно-сосудистой системы. Тромбоз может развиться у женщин, принимающих оральные контрацептивы, а также иметь генетическую предрасположенность, независимо от пола.
Признаки тромбоза при коронавирусе имеют классическую форму: бледность губ и кожных покровов, слабость, головокружение, нарушение мозговой активности и давящая боль в груди.
Лучшим способом профилактики тромбоза Чернушенко называет активное движение — у «обездвиженного» человека риск появления тромбов возрастает кратно
При этом очень важно беречься от травм и переломов
Необходимо пить много чистой воды. Сколько нужно — можно рассчитать по соотношению 35 миллилитров на один килограмм веса. При недостатке жидкости в организме кровь становится более густой и способствует склейке клеток крови.
Важно отслеживать и купировать состояния, способствующие тромбозу: проводить медикаментозную терапию при гипертонии, бороться с избыточным весом. Отказаться от сигарет — сужение кровеносных сосудов при курении тоже осложняет нормальную циркуляцию крови
Для исключения острого тромбоза у пациента берут анализ на D-димер — показатель нарушения свертываемости крови. При этом плохой анализ не всегда является показанием для назначения антикоагулянтов — препаратов для разжижения тромбов. В случае с коронавирусом врач ориентируется на тяжесть заболевания.
Беспорядочный или длительный приём кроворазжижающих средств может вызвать кровоизлияние в мозг или кровотечение внутренних органов. Ни в коем случае нельзя принимать антикоагулянты и перед вакцинацией. Такие случаи были в практике терапевтов, которые замечали кровоподтёки у пациентов на обязательном осмотре перед процедурой.
Читайте по теме: Вирусолог рассказал о сроках смерти от коронавируса
Поделитесь этой новостью с друзьями:
Вероятность развития инсульта от коронавируса
Острое нарушение кровоснабжения головного мозга отличается быстрым появлением симптомов и тяжелым поражением мозговых тканей. При несвоевременном лечении возникает летальный исход. Ишемическая форма заболевания формируется при сужении или закупорке (тромбозе) питающего головной мозг сосуда. Причина появления геморрагического инсульта — повреждение сосуда с последующим внутримозговым кровоизлиянием. Факторы риска ОНМК включают повышенное кровяное давление, сахарный диабет, атеросклероз и нарушение свертываемости крови.
COVID-19 не является исключительно респираторной инфекцией. Коронавирус распространяется во всем организме и вызывает разнообразные осложнения. Повреждение внутренней оболочки (эндотелия) сосудов — доказанное проявление болезни. Это приводит к повреждению сосудистого русла и тромбозу. Миграция тромбов через кровеносную систему может привести к закупорке мозговой артерии и формированию тяжелой цереброваскулярной патологии.
Ученые выяснили, что частота заболеваемости ОНМК увеличилась в период пандемии. Недавно перенесших инсульт пациентов и людей с факторами риска чаще стали госпитализировать с таким диагнозом
Также специалисты обратили внимание на возникновение болезни у молодых людей без предрасположенности к нарушению мозгового кровообращения. По всей видимости, это связано с распространением ковида
Причины инсульта на фоне ковида
Поражение эндотелиальных клеток сосудистой ткани в период течение коронавирусной инфекции может возникнуть у любого человека. Эти анатомические структуры сокращаются и расширяются для обеспечения регуляции кровяного давления. Повреждение эндотелия сопровождается повышенным риском патологического свертывания крови в этой области. Формируется плотная структура (тромб), уменьшающая сосудистый просвет и нарушающая кровоснабжение органов. Со временем тромб может оторваться и переместиться в более узкие сосуды с развитием закупорки.
Дополнительные факторы риска:
- перенесенный инфаркт миокарда;
- мерцательная аритмия;
- воспаление сосудов;
- артериовенозная мальформация головного мозга;
- нарушение коагуляции.
У перенесших ковид пациентов в течение длительного периода времени после выздоровления выявляют повышенные маркеры свертываемости крови. Это последствие воспаления и повреждения сосудистой стенки. С патологической коагуляцией врачи связывают постковидный синдром, проявляющийся слабостью, головной болью и другими симптомами. Ишемическая форма нарушения мозгового кровообращения может возникнуть непосредственно в период протекания инфекции или уже после выздоровления.
Эндоваскулярные методы лечения
У пациентов с ухудшившимся психическим состоянием можно рассмотреть возможность эндоваскулярной тромбэктомии в соответствии с рекомендациями Американской кардиологической ассоциации/Американской ассоциации инсульта (класс IIb, уровень доказательности C) . Однако в недавнем рандомизированном клиническом исследовании TO-ACT (Thrombolysis or Anticoagulation for Cerebral Venous Thrombosis, Тромболизис или антикоагулянтная терапия при тромбозе вен головного мозга) преимущество тромбэктомии перед медикаментозным лечением при ЦВТ продемонстрировано не было . Поскольку исследование TO-ACT было преждевременно закончено из-за своей бесперспективности, возможно, тромбэктомия может быть успешно применена у некоторых пациентов с рефрактерной ЦВТ. У пациента, перенесшего венозную тромбэктомию, если у него подтверждено или подозревается наличие ВИТТ, могут быть рассмотрены альтернативы промыванию гепаринизированным физраствором (например, бивалирудин ).
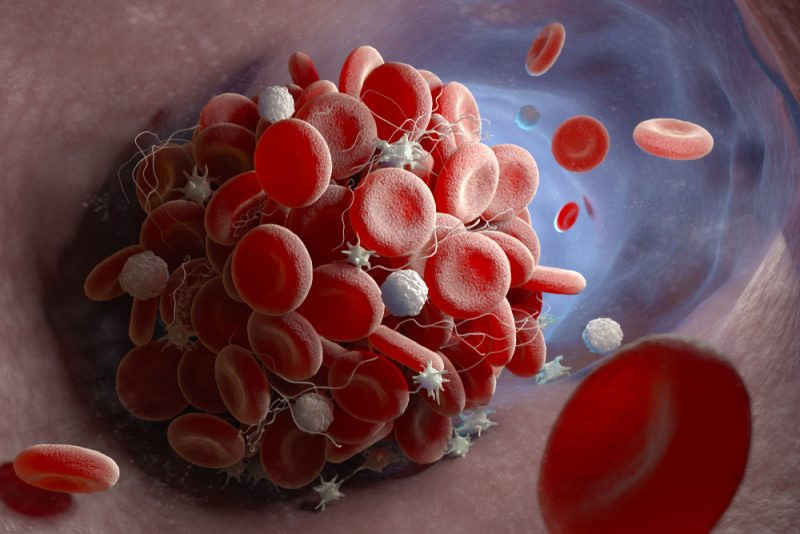
Зачем нужны тромбы?
Вообще-то тромбы — это полезная вещь. Тромб можно сравнить с заплаткой на прохудившейся водопроводной трубе, без которой такая труба (сосуд) будет протекать прямо в ткани. В норме такие заплатки из тромбов «размазываются» по внутренней стенке сосуда, оставляя проход и, соответственно, не доставляя неудобств.

Правда ли, что наконец-то открыли причину повторного заражения COVID-19?
Подробнее
Однако для крупных повреждений такой «заплатки» оказывается недостаточно. Чтобы ликвидировать течь, тромбоциты зовут на помощь своих «собратьев» и другие клетки (в этом и заключается процесс активации). Активированный тромбоцит выпускает наружу серотонин и другие вещества, сужающие просвет сосуда и способствующие «реставрации».
Формирование тромбоцитарного комка идет лавинообразно. Зачастую такая «аварийная починка» напрочь блокирует поток крови, из-за чего в расположенной ниже по течению области возникает тканевое голодание.
Вероятность тромбообразования зависит от многих факторов, в том числе от концентрации тромбоцитов в крови. Избыток тромбоцитов часто отмечается у пациентов с анемией, хроническими воспалительными и инфекционными заболеваниями, а также у доноров крови. Иногда временное или устойчивое повышение тромбоцитов годами остается недиагностированным.
Статья по теме
По каким симптомам можно распознать COVID-19 у детей?
Избыток тромбоцитов чаще приводит к тромбозу поверхностных вен нижних конечностей (их лечением занимаются флебологи). Бывает и тромбоз глубоких вен. Если такой тромбоз не лечить, он может привести к смертельному осложнению: тромбоэмболии. Нередко встречается артериальный тромбоз, в большинстве случаев происходящий на фоне атеросклероза. Такой тромбоз намного опаснее, так как примерно в 30% случаев приводит к смерти. По статистике, от тромбозов в мире ежегодно умирают около 25 миллионов человек.
Применение фармакологических препаратов при предполагаемой вакцино-индуцированной иммунной тромботической тромбоцитопении
Эмпирические медицинские вмешательства должны быть нацелены как на аутоиммунные механизмы, так и на тромботические последствия. Поскольку активация тромбоцитов через образование аутоантител считается основным посредником тромбоза, рекомендуется вводить внутривенный иммуноглобулин в дозе 1 г/кг в день в течение двух дней , хотя рекомендации Американского общества гематологов от 2018 года не поддерживают его рутинное использование при синдроме, вызванном ГИТТ . Потенциальные побочные эффекты от применения внутривенного иммуноглобулина, включая головную боль, приливы жара и асептический менингит, следует сопоставлять с его потенциальной пользой. При тяжелой тромбоцитопении может быть рассмотрено использование высоких доз кортикостероидов, плазмафереза и заместительной терапии препаратами фибриногена.
Хотя нет никаких доказательств того, что введение гепарина при ЦВТ, связанного с ВИТТ, опасно, из-за наличия антител к PF4 и перекрестных механизмов с ГИТТ, рассматривается применение внутривенных антикоагулянтов, не содержащих гепарин (аргатробан, бивалирудин, фондапаринукс). После клинической стабилизации состояния пациента может быть рассмотрен прием пероральных антикоагулянтов (ривароксабан, апиксабан, дабигатран).
Антикоагулянтная терапия прямым пероральным антикоагулянтом или антагонистом витамина К должна продолжаться от 3 до 6 месяцев или до разрешения ЦВТ по данным нейровизуализации . Клинические рекомендации Американской кардиологической ассоциации/Американской ассоциации инсульта рекомендуют начинать или продолжать антикоагулянтную терапию при наличии венозного застоя с геморрагиями , хотя этот вопрос остается дискутабельным . В таких случаях связанный с этим отек и размер гематомы могут потребовать декомпрессивной гемикраниэктомии или эвакуации гематомы для предотвращения вклинения, способного привести к смертельному исходу. В качестве альтернативы у таких пациентов может быть использована эндоваскулярная тромбэктомия.
При тромбоцитопении при ВИТТ переливание тромбоцитарной массы не рекомендуется , если только у пациента не имеется опасное для жизни кровотечение , как указано в рекомендациях по лечению ГИТТ . Более того, из-за нетипичного механизма внутричерепного кровоизлияния при ЦВТ, возникающего вследствие венозного застоя, оно вряд ли прекратится при переливании тромбоцитарной массы. Восстановление венозного оттока с использованием антикоагулянтной терапии или эндоваскулярных вмешательств имеет решающее значение для уменьшения местного венозного застоя и снижения внутричерепного давления, что может предотвратить образование отека и нарастание внутричерепной гематомы.
Остается неясным, но гепарин (нефракционированный и низкомолекулярный) может ухудшить симптомы ВИТТ из-за наличия перекрестных реакций с ГИТТ. В двух ранее опубликованных сериях случаев ВИТТ гепарин был введен 11 из 16 пациентам, 5 из них в скором времени умерли. Основываясь на этих ограниченных данных, остается неясным, отражает ли этот уровень смертности естественное течение заболевания или он является следствием осложнений традиционных вмешательств при венозном тромбозе. Тем не менее, увеличение количества тромбоцитов без признаков рецидива или усиления тромбоза наблюдалось у пациентов, одновременно получавших преднизолон и внутривенно вводимые иммуноглобулины.
Причины развития заболевания
Развитию варикозного расширения вен на ногах могут способствовать определенные обстоятельства и факторы. Среди них принято выделять следующие:
- Нарушение работы венозного клапана. Это приводит к тому, что поток крови устремляется вниз под действием силы тяжести всякий раз, когда человек становится на ноги. Расположенные вокруг глубоких вен мышечные волокна начиная сокращаться при ходьбе. Таким образом эти вены опустошаются. Кровь начинает попадать в поверхностные вены через специальные сосуды с недостаточными клапанами. Вследствие этого они переполняются кровью, которая приводит к их растяжению и расширению.
- Наследственное предрасположение. Ученые до сих пор не могут прийти к единому мнению по поводу степени влияния этого фактора на вероятность заболевания.
- Нарушение гормонального фона. За последние годы роль этого фактора в развитии болезни значительно усилилась. Этот факт обуславливается тем, что многие женщины в качестве контрацептива употребляют гормональные препараты. Также широкое распространение получило гормонозаместительное лечение остеопороза.
- Образ жизни, связанный с длительными статическими нагрузками или регулярным поднятием тяжестей.
- Ожирение. Научно доказано что эта патология оказывает непосредственное влияние на вероятность развития варикозного расширения вен.
Что делать?
КТ -ангиография проводится с применением контраста. Она озволяет увидеть тромбы, новообразования, аневризмы, патологически суженные участки сосудов. Иногда с данной задачей справляется УЗИ, при этом результат обследования отлично дополняется данными КТ. УЗИ позволяет оценить динамику кровотока, распознать его нарушение, в то время как КТ является наиболее достоверным мтодом визуальной оценки сосудов.
Существует несколько антикоагулянтных и тромболитических схем лечения, которые может рекомендовать только лечащий врач.
Если вы переживаете, что у вас или ваших близких после коронавируса могут быть патологии сосудов, восстановление (постковидный синдром) проходит тяжело, появились необычные симптомы (сильная слабость, головокружение, посинение конечностей, варикоз, пугающие задержки дыхания, фиолетовые высыпания на коже), необходимо сначала в срочном порядке обратиться с этой проблемой за профессиональной медицинской помощью к врачу, который назначит первичные консервативные методы восстановления, а также обследования, которые позволят исключить или подтвердить проблемы с сосудами.
К таким методам, помимо КТ и УЗИ относятся, например:
- Анализ крови на D-димер (факт распада тромбов в крови);
- Общий анализ крови;
- Коагулограмма;
- Липидограмма;
- ЭКГ, ЭхоКГ;
- Допплерография коронарных сосудов;
- Ангиография;
- Постоянный мониторинг артериального давления.
Важно! Терапия и профилактика заболеваний сердечно-сосудистой системы после коронавируса должна быть комплексной. Только врач сможет индивидуально подобрать нужные диагностические и лечебные мероприятия
Примерно у 60% переболевших коронавирусом и госпитализированных пациентов через 3-4 месяца обнаруживаются признаки активного миокардита (и/или перикардита). Миокардит – это воспаление воспаление сердечной мышцы, вызванное вирусным или токсическим воздействием. Болезнь вызывает нарушение сердечного ритма, дыхания, дискомфорт в грудной клетке, бледность и отечность конечностей. Если это заболевание не лечить, то прогноз будет неблагоприятным. Лечением миокардита занимается врач-кардиолог.
Помимо диагностики и приема специальных препаратов для восстановления сердечно-сосудистой системы после коронавируса пациенту рекомендуют:
Лечебную физкультуру.При отсутствии противопоказаний к некоторым видам физических нагрузок пациенту следует как можно больше двигаться. Напротив, сидячий и лежачий образ жизни будет очень вреден. Даже ежедневная утренняя зарядка 10 минут поможет укрепить сосуды, улучшить кровообращение, подвести питательные вещества и кислород к органам.
Физиопроцедуры.Иногда для восстановления сосудов пациенту рекомендуются методы лечения с применением инфракрасного излучения, аппарата для оксигенотерапии и др.
Лечение в санатории.Свежий воздух и реабилитационные процедуры будут крайне полезны.
Правильное питание.Необходимо исключить все, что губительно для сосудов – алкоголь, тяжелую и холестеринсодержащую пищу. Предпочтение следует отдать свежим овощам и фруктам, медленным углеводам, белковой пище, рыбе и морепродуктам. Сахар лучше заменить на более натуральные заменители (стевию). Полезно пить травяные сборы для сосудов и сердца.
Поливитаминные комплексы и витамины.Ослабленному организму необходимы новые «строительные блоки». Для сосудов и головного мозга очень полезна полиненасыщенная жирная кислота Омега-3, особенно если в вашем рационе отсутствует рыба. Для сердечной мышцы полезен Коэнзим Q-10. Поливитаминные комплексы должны включать витамины A, B, C, D.
Отказаться от курения.
Как иммунитет отвечает на опасность извне?
Когда организм сталкивается с опасностью, включается защита, то есть иммунный ответ. В нем одни из героев — белки плазмы крови. Совокупность этих самых белков (их около 50 штук в составе) называется системой комплемента. Ее главная задача — «уборка» кровотока: она распознает и обезвреживает вирусы, бактерии и мертвые клетки.
Зачем мы сейчас написали столько медицинских терминов? А затем, что тромбы при COVID-19 образуются именно из-за этой системы комплемента.
Казалось бы, в ее схеме работы все просто: обнаружилось что-то лишнее или опасное — нужно от этого избавиться. Но если что-то опасное является тяжелой инфекцией, например коронавирусной, система комплемента активируется слишком мощно, становится чересчур активной, что приводит к повреждению собственных тканей.
Зная это, вышеупомянутые шведы-биологи установили, что виноват в этом белок MBL (mannose binding lectin), или лектин, связывающий маннозу. Этот белок — важный фактор врожденного иммунитета.
Ученые проверили это наблюдение на 65 пациентах с COVID-19. Они измерили их уровень MBL. У тех, у кого в качестве побочных эффектов развился тромбоз, уровень лектина был повышен.
«Наши результаты особенно интересны тем, что они объясняют, почему так много пациентов страдают от образования тромбов, несмотря на лечение, и почему обычные препараты для разжижения крови не могут это предотвратить», — говорит ведущий автор исследования Оскар Эрикссон, врач университетской больницы и научный сотрудник отделения иммунологии, генетики и патологии Уппсальского университета.
Эти наблюдения поспособствуют созданию тест-системы для пациентов с COVID-19 на активность MBL, чтобы обнаружить тех, кто подвержен больше других риску тромбоза.