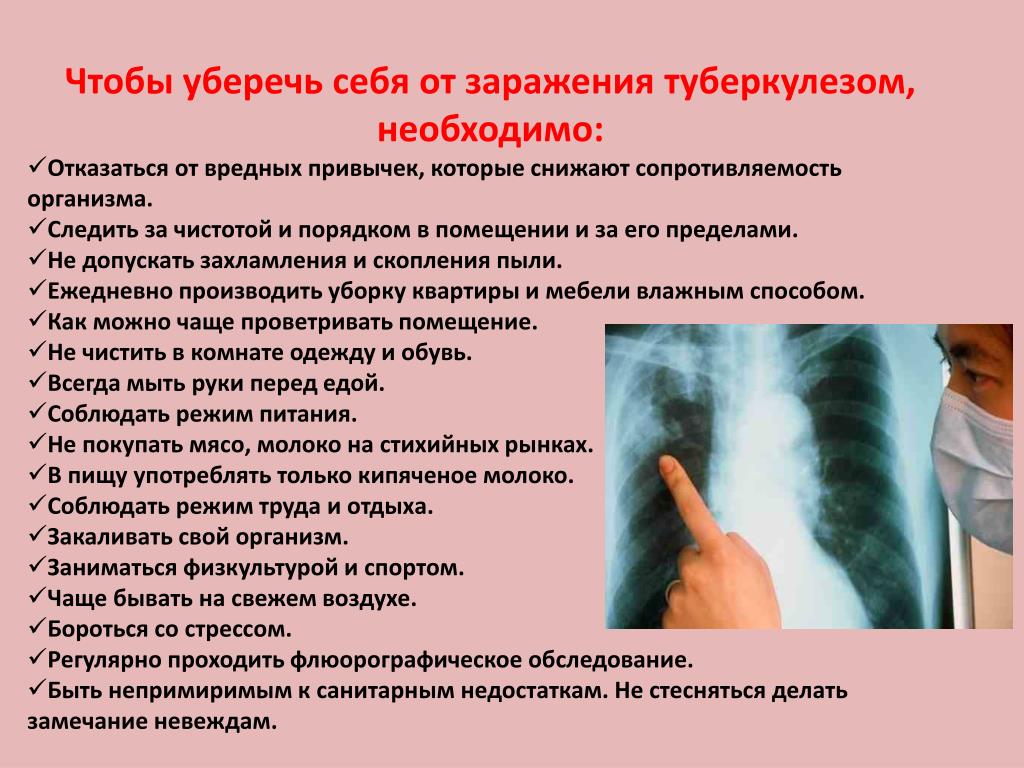
Что ждать, если у вас обнаружили туберкулёз?
В первую очередь у вас возьмут на анализ мокроту и будут смотреть, какие именно бактерии из неё вырастут. От этого зависит тактика лечения. Однако результаты анализов могут прийти как через несколько дней, так и через несколько месяцев. Поэтому терапия назначается сразу и в дальнейшем корректируется. Лечение может занять от 6 месяцев до 2–3 лет.
Дольше всего лечатся тяжёлые случаи, когда бактерии оказываются устойчивыми сразу к нескольким препаратам. Лекарства (их назначают не меньше четырёх) нужно принимать без пропусков, иначе у бактерий может развиться устойчивость, и придётся менять схему лечения. В сложных случаях проводят операцию и иссекают часть лёгкого, если очаг можно удалить.
Если туберкулёз поразил лёгкие, то без лечения человек остаётся заразным, а исход такого заболевания может быть летальным: вполне вероятно, что оно распространится и на другие органы и ткани или способствует развитию рака.
Особенности медикаментозного лечения урогенитального туберкулеза
Уролог А. Коловангин рассказывает, что Изониазид, рифампицин и пиразинамид, с этамбутолом или без него, обычно первоначально используются для лечения от шести до 12 недель. После 6–12-недельного курса изониазид и рифампин используются еще от 3 до 6 месяцев. Однако часто развивается резистентность, особенно к рифампицину, изониазиду.
При туберкулезе мочевыделительной системы стрептомицин и канамицин противопоказан ввиду нефротоксичности. В случае сочетанных инфекций назначаются другие антибиотики дополнительно и более коротким курсом (14 дней).
Препараты подбирают по возможности с учетом чувствительности. Во многих случаях отдают предпочтение фторхинолонам, но следует иметь в виду, что спарфлоксацин, моксифлоксацин не назначаются, поскольку имеют низкую концентрацию в моче. Предпочтительнее использовать офлоксацин, левофлоксацин.
Стандартный шестимесячный или девятимесячный курс медикаментозной терапии не подходит для пациентов, инфицированных ВИЧ, поскольку часто сообщается о рецидивах. Инфекция ВИЧ увеличивает риск осложнений туберкулеза и считается, что снижает эффективность противотуберкулезного лечения.
Например, в отличие от других пациентов, туберкулезная инфекция простаты у пациентов с синдромом приобретенного иммунодефицита в основном представляет собой абсцесс предстательной железы. Более того, часто наблюдаются вспышки туберкулеза с множественной лекарственной устойчивостью (МЛУ-ТБ) у людей с ВИЧ-инфекцией (правда могут быть и у не ВИЧ-инфицированных), они связаны с более высокой смертностью.
Таким образом, следует применять другую стратегию к пациентам с МЛУ-ТБ, ВИЧ или другим пациентам с тяжелым иммунодефицитом. Пациенты с туберкулезом с множественной лекарственной устойчивостью нуждаются в лечении фторхинолонами, аминогликозидами и другими препаратами в течение 18-24 месяцев.
Гистологическое наблюдение – хороший метод контроля эффективности лечения. Для последующего наблюдения и оценки противотуберкулезного лечения успешно используются периодические трансректальные биопсии. Возможны вариации, например, цитология по результатам тонкоигольной аспирации ТАБП является подходящей альтернативой не только для диагностики, но и последующего наблюдения туберкулеза предстательной железы.
Рентгенография грудной клетки
Хирургическое лечение туберкулеза мочеполовых органов
По словам уролога Д. Демидова (Университетская клиника, Санкт-Петербург), хирургическое вмешательство требуется лишь в некоторых случаях. Хирургические операции проводятся:
- пациентам с осложненной стриктурой мочеточника и гидронефрозом, следует проводить раннее стентирование или чрескожную нефростомию;
- нефрэктомия рассматривается у пациентов с нефункционирующей почкой, сосуществующей почечно-клеточной карциномой и обширным заболеванием, вовлекающим всю почку;
- пациентам с туберкулезом яичек и придатков яичка может потребоваться хирургическое вмешательство.
- обширное поражение предстательной железы и уретры может быть устойчивым к химиотерапии, поэтому иногда применяется инвазивное вмешательство.
При поражении туберкулезом различных отделов мочевыделительной системы применяют свои рекомендации. Например, пациентам с диагнозом туберкулез уретры следует назначать противотуберкулезную терапию (ПТТ) в течение как минимум шести недель до любого хирургического вмешательства, чтобы предотвратить реактивацию латентного очага в плотной рубцовой ткани.
Другие рекомендации по лечению урогенитального туберкулеза от специалистов Университетской клиники в СПб
Пациенты должны строго соблюдать режим приема лекарств, а также сбалансированную диету.
Для пациентов, которые самостоятельно не могут контролировать процесс лечения, следует использовать тактику, когда им назначаются лекарства под непосредственным наблюдением медицинских работников.
Пациенты должны получить соответствующие знания о побочных эффектах противотуберкулезных препаратов и должны немедленно проконсультироваться с урологом случае развития каких-либо побочных эффектов. Освобождение от микобактерий обычно происходит примерно через 4 недели после начала приема соответствующих лекарств
Информируйте пациентов о том, что туберкулез мочеполовых органов может вызывать бесплодие у женщин, и рассмотрите генитальный туберкулез у партнера мужского пола, если у женщины есть постоянные, опухшие, болезненные паховые лимфатические узлы и нет очевидного источника инфекции.
Важно рассмотреть региональную лекарственную устойчивость перед началом приема лекарств.
При туберкулезе яичек моча обычно очищается от инфекционных организмов в течение 2 недель после начала лечения.
При туберкулезе предстательной железы необходимы периодические проверки на семенные культуры необходимы, и если результаты оказываются положительными через 3 месяца, подозревают либо бактериальную резистентность к действующему режиму препаратов, либо несоблюдение режима лечения
Кроме того, для обеспечения эффективности лечения необходимо проводить повторные трансректальные ультразвуковые биопсии предстательной железы под контролем УЗИ мошонки.
Особую осторожность следует проявлять пациентам с нарушением функции почек.
Пациентам со сниженной функцией почек следует избегать применения стрептомицина и аналогичных аминогликозидов, поскольку они вызывают ототоксичность и нефротоксичность. Кроме того, этамбутол может вызвать необратимый неврит зрительного нерва, что делает необходимым снижение его дозы в зависимости от скорости клубочковой фильтрации (СКФ)
Рифампицин, изониазид, пиразинамид, протионамид и этионамид могут назначаться пациентам с нарушением функции почек, поскольку они выводятся с желчью, а метаболиты не выводятся почками.
Пациентам с тяжелым поражением мочевого пузыря и наличием стриктур может потребоваться назначение стероидов. Если пациент находится на рифампицине, рекомендуется высокая доза преднизолона, так как рифампицин снижает биодоступность и эффективность преднизолона примерно до 66%.
Исключить злокачественные патологии необходимо, если имеются язвы половых органов.
Комбинированные антимикобактериальные препараты
Рифампицин + изониазид (150 мг + 100 мг и 300 мг + 150 мг соответственно) в таблетках. Оба препарата применяют в 6- и 8-недельных схемах химиотерапии. Всю дозу принимают однократно утром натощак.
Синонимы: римактацид, рифанаг-150 и рифанаг-300. Противопоказан при патологии печени, тяжелой почечной недостаточности, индивидуальной непсреносимости изониазида и / или рифампицина.
Тиоацетазон + изониазид (50 мг + 100 мг и 150 мг + 300 мг) в таблетках. Рифампицин + изониазид + пиразинамид: Рифатер — 120 мг + 50 мг + 300 мг (соответственно) и Тruсох — 150 мг + 100 мг + 350 мг соответственно. Рифатер показан в начальной фазе лечения. Его следует принимать ежедневно в течение первых 2 мес. можно вместе с этамбутолом или стрептомицином. Препарат принимают в суточной дозе однократно за 1-2 ч. до еды. Имеет тератогенный эффект исключает его применение в I триместре беременности.
Этамбутоп + изониазид (400 мг + — 50 мг соответственно) в таблетках. Препарат применяют только в фазе поддерживающей терапии.
Туберкулёз передаётся воздушно-капельным путём
В группе риска по заражению находятся члены семьи, близкие люди, соседи по квартире, коллеги, с которыми больной человек подолгу находится в одном небольшом помещении.
Заболеть туберкулёзом может любой взрослый человек. Прививка БЦЖ, которую делали в младенчестве, перестаёт действовать примерно к 15 годам и дальнейшая ревакцинация практически бесполезна. Злоупотребление алкоголем и курение повышают риск заболеть туберкулёзом.
После начала лечения ещё 2–3 недели человек остаётся заразным, и в этот период нужно соблюдать ряд простых правил:
- когда вы чихаете, кашляете, смеётесь, прикрывайте рот платком, затем поместите его в пакет, завяжите узлом и выбросьте;
- спите в одиночестве;
- чаще проветривайте комнату;
- носите маску.
Если бактерии всё же оказались в организме другого человека, то есть два варианта развития событий:
- Они поселятся там, но иммунная система будет их сдерживать, возможно, до конца жизни (такая форма туберкулёза называется скрытой, человек при этом не является заразным). При этом проба Манту будет положительной.
- Разовьётся активная форма туберкулёза.
В первом случае не всегда рекомендуется профилактическое лечение -обычно одним препаратом в течение нескольких месяцев. Это стоит делать, если у человека ослаблена иммунная система, например, из-за ВИЧ, диабета, плохого питания, химиотерапии, пожилого возраста, лечения ревматоидного артрита или болезни Крона и т. д. Всем поголовно терапия не назначается, так как лечение имеет побочные эффекты (в основном связанные с печенью), а болезнь может вообще никогда не развиться при нормальной работе иммунной системы.
Туберкулёз — опасное для жизни, заразное заболевание. Именно поэтому проверка на него является обязательной при оформлении медицинской книжки. Если вы делали флюорографию в течение последних 12 месяцев, то повторно проходить это исследование не потребуется: просто принесите нам его результаты, и мы их учтём при оформлении медкнижки.
Остались вопросы? Звоните! +7 (495) 120-08-07.
Микробиологическая диагностика чувствительности микобактерий туберкулеза к антимикобактериальным препаратам
На сегодня существует 3 способа определения медикаментозной чувствительности МБТ на среде Левенштейна-Йенсена: метод абсолютных концентраций (минимальные ингибирующие концентрации), определение соотношения устойчивости и метод пропорций. Методы абсолютных концентраций и определение соотношения устойчивости требуют точной стандартизации культуры МБТ, поэтому их результаты менее воспроизведены. Метод пропорций, при котором используют единый стандарт бактериальной мутности, а именно 1 МСР, с тремя контрольными разведенными, становится все более популярным в клинических микробиологических лабораториях как объективный среди культуральных.
Чувствительными к антибактериальным препаратам считаются те МБТ, в которых препарат в концентрации, достигаемой в очаге инфекции, оказывает бактерицидное или бактериостатическое действие. Чувствительность МБТ к антибактериальным препаратам коррелирует с минимальной концентрацией препарата задерживает (ингибирует) рост МБТ в питательной среде. МБТ считаются устойчивыми, если в питательной среде, содержащей противотуберкулезный препарат, определяют рост более 20 колоний.
Основные принципы лечения больных туберкулезом с множественной лекарственной устойчивостью:
• применение препаратов второго ряда (не стоит хранить их в резерве);
• назначение препаратов, которые пациент ранее не получал;
• схема лечения на начальном этапе должна включать не менее 5 препаратов.
Хирургическое лечение туберкулеза с множественной лекарственной устойчивостью показано при отсутствии терапевтического эффекта в течение 6-8 мес. при лечении резервными препаратами. После хирургического вмешательства химиотерапию продолжают не менее 18 мес.
Прогноз излечения урогенитального туберкулеза
По мнению уролога Д. Демидова, работающего в Университетской клинике в СПб, прогноз туберкулеза мочеполовой системы отличный у следующих групп:
- молодых пациентов;
- своевременно выявленных случаев на ранних стадиях инфекции;
- пациентов без сопутствующих заболеваний;
- пациентов с хорошей лекарственной комплаентностью.
Прогноз хуже при запущенной стадии. Раннее выявление и лечение противотуберкулезными препаратами снижают смертность на 2,2%. Рецидив с течением времени может произойти в случаях урогенитального туберкулеза даже если по результатам контроля лечения моча стерильна.
Частота рецидивов без нефрэктомии составляет 6%, частота рецидивов с нефрэктомией составляет менее 1%. Поэтому пациентам перенесшим туберкулез мочевыделительной системы посев микобактерий мочи/ПЦР следует проводить каждые 6-12 месяцев в течение 10 лет после завершения противотуберкулезной терапии.
Интерстициальный цистит
Интерстициальный цистит или синдром болезненного мочевого пузыря по новой классификации также связан с повреждением уротелия. Т.н. lamina propria (подслизистый слой уротелия, в котором расположены нервные окончания) атакуется агрессивными компонентами мочи, в основном ионами калия, что вызывает прогрессирующее снижение емкости мочевого пузыря, боли и частое мочеиспускание. Интерстициальный цистит считается абактериальным, т.к. в посевах мочи бактерии не обнаруживаются. Однако, недавние работы профессора Синяковой показали наличие колоний микроорганизмов в ткани уротелия.
Лечение достаточно сложное. В Европе активно применяются протекторы уротелия, пентозанполисульфат (в РФ не поставляется), внутрипузырный электрофорез с анестетиками, глюкокортикоидами и оксибутинином. Катетеры-электроды для внутрипузырного электрофореза производились фирмой “Physion” (Италия), однако цена одного катетера (6?000 рублей) сделала их практически недоступными. Мы разработали и производим аналогичные катетеры в 6 раз более дешевые. Кроме того, сейчас проводятся исследования по т.н. агонистам ванилоидных рецепторов. Самый известный из них – резинифератоксин. Он блокирует проведение болевых импульсов по т.н. С-волокнам. Мы также проводим такие исследования совместно с профессором F.Cruz (Porto), результаты обнадеживают, но есть несколько технологических проблем, связанных с нестабильностью этого вещества.
Лечение урогенитального туберкулеза в Университетской клинике (Санкт-Петербург)
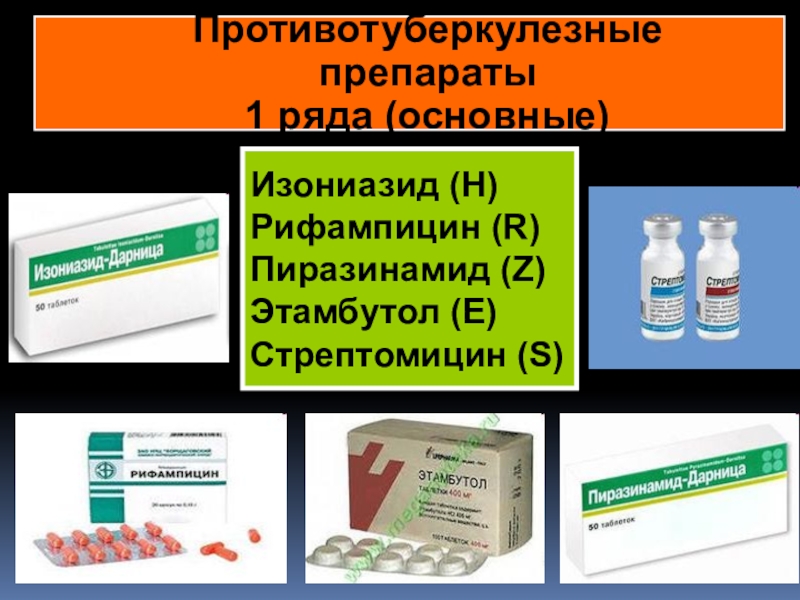
Терапия туберкулеза мочеполовой системы проводится с применением комбинации четырех препаратов: рифампицин, изониазид, пиразинамид и этамбутол.
По словам уролога Д. Демидова, сроки терапии в рекомендациях немного различаются. Например, с 1982 г. Американское торакальное общество и Центры по контролю за заболеваниями рекомендуют девятимесячный курс изониазида и рифампицина для обычного лечения туберкулеза в США. Однако для лечения мочеполового туберкулеза рекомендован более короткий курс химиотерапии – четыре или шесть месяцев.
Большинство специалистов рекомендуют одновременное назначение четырех препаратов курсом в течение шести месяцев:
- Изониазида в дозировке 10 мг/кг/сутки;
- Рифампицина в дозировке 10 мг/кг/сутки;
- Пиразинамида в дозировке 25 мг/кг/сутки;
- Этамбутола 20-25 мг/кг/сутки.
В случае другой кратности приема (возможен прием несколько раз в неделю, не ежедневный) дозировка и схема устанавливается лечащим врачом.
Консультация уролога
Синдром хронической тазовой боли
Достаточно часто ко мне обращаются женщины с диагнозом: «Хронический цистит» (бактериальный или интерстициальный) или «Хронический уретрит». Они жалуются на боли в области уретры или промежности, болезненное мочеиспускание, какие-то обострения после полового акта. При обследовании у них, однако, нет никаких данных за какое-либо воспаление. То есть в посевах мочи роста бактерий нет, мазки из уретры методом ПЦР не выявляют никаких возбудителей ИППП.
Лечение этих пациенток вызывало значительные сложности. Собственно говоря, от чего лечить? Однако, год назад я попал на учебу к профессору Эрику Ботрану в Perinneal-pain clinic, Aix-en-Provence (Франция). Вот он просто перевернул мои представления о хронической тазовой боли. Дело в том, что иннервация тазового дна осуществляется, в основном половым нервом и его ветвями (n.pudendus).
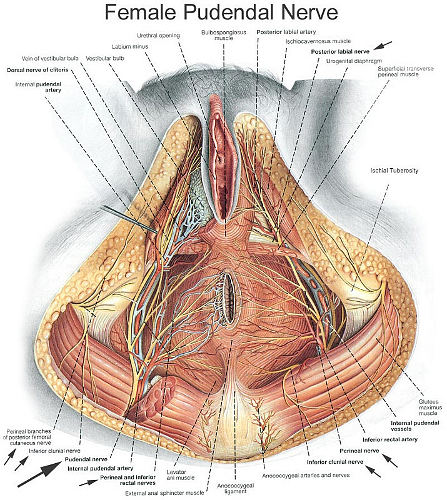
Компрессия (сдавление) этого нерва напряженными мышцами или спайками после перенесенных оперативных вмешательств вызывает боли в области уретры, влагалища, мочевого пузыря, прямой кишки, промежности и нарушения мочеиспускания.
Лечение, которое предлагает Ботран, в корне отличалось от применяемого в России. Его главная задача – освободить нерв. В случае компрессии мышцами, необходимо добиться их расслабления. Для этого применяются т.н. биофидбэктерапия, электростимуляция и электромиография. Также применяются инъекции ботулинического токсина в мышцы тазового дна.
В случае тяжелого спаечного процесса производится декомпрессионное оперативное вмешательство. Но это, в крайнем случае.
Таким образом, то состояние, которое часто считают циститом, далеко не всегда им является.
К сожалению, в рамках этой статьи трудно раскрыть тему полностью.
Так что, до новых встреч.
Если Вы испытываете какую-то из вышеуказанных проблем и захотите записаться на прием — пожалуйста, телефон для записи: (861) 252-68-68.
Запишитесь на прием, позвонив по телефону 8 (862) 266-00-72
Миф. Туберкулез можно легко победить современными лекарствами
К сожалению, из-за того, что бациллы туберкулеза вырабатывают устойчивость к противотуберкулезным препаратам, болезнь все чаще протекает в тяжелой форме и все труднее поддается лечению. Чтобы предотвратить развитие устойчивости, врачи обычно назначают три, четыре и более химиопрепарата.
Однако этого недостаточно. Правильно назначенная химиотерапия влияет только на возбудителя инфекции, но не устраняет всех изменений, которые произошли в организме в результате болезни, а значит, не может обеспечить полноценного выздоровления. Надо четко понимать, что эффективность лечения туберкулеза напрямую зависит от состояния иммунной системы
Поэтому так важно включать в комплексное лечение лекарства, поддерживающие иммунитет (иммунотропные препараты). Именно они помогут стимулировать защитные силы организма и привести в норму иммунную систему больного человека
В России создан целый ряд уникальных иммуномодуляторов нового поколения, способных переломить течение туберкулезного процесса даже в самых тяжелых случаях. Среди них широкое применение нашел современный иммуномодулятор Полиоксидоний.
В организме больного препарат оказывает сразу четыре важнейших эффекта:
- выраженный иммуномодулирующий – приводит в норму показатели работы иммунной системы;
- детоксикационный – убирает из организма продукты распада (клеток, возбудителей туберкулеза) и снижает токсические действия химиопрепаратов;
- антиоксидантный – защищает от действия свободных радикалов (главных виновников разрушения и старения клеток в организме человека);
- мембранопротекторный эффект – укрепляет стенки клеток, препятствуя их гибели.
За последние 10 лет Полиоксидоний прошел множество клинических испытаний, которые подтвердили его эффективность. Это один из самых изученных иммуномодуляторов в мире. Более того, за 10 лет испытаний у препарата не отмечено побочных явлений.
В ходе исследований специалисты выяснили, что использование Полиоксидония при туберкулезе способствует:
- рассасыванию воспалительных изменений (инфильтратов) в легочной ткани;
- устранению «разрушения» (деструктивных изменений) в легких;
- прекращению выделения возбудителя туберкулеза.
Полиоксидоний назначают в дополнение к основному антибактериальному лечению в виде внутримышечных инъекций (2 раза в неделю курсом до 10–15 инъекций) и ультразвуковых ингаляций (с использованием ультразвукового ингалятора 2 раза в неделю курсом до 10–15 сеансов аэрозоль-терапии).
В среднем курс лечения каждого больного занимает 5 недель.
Но уже через 1–2 недели от начала иммунотерапии больные ощущают улучшение общего самочувствия, уменьшаются жалобы со стороны органов дыхания.
Через месяц курса лечения Полиоксидонием, измененные показатели работы иммунитета приближаются к норме, а химиотерапия дает хороший результат.
Миф. Заразиться туберкулезом сложно
Туберкулез заразен и опасен. Он передается воздушно-капельным путем. Никто не гарантирован от «встречи» с ним – в магазине и общественном транспорте. Кроме того, разносчиками туберкулеза могут быть окружающие нас насекомые: мухи и тараканы. Еще заражение возможно при поцелуе, «докуривании» чужой сигареты и даже через книги. Последнее объяснить довольно просто – бациллы туберкулеза крайне устойчивы к холоду, теплу, влаге и свету. Например, в уличной пыли они сохраняются в течение трех месяцев, и ровно столько же могут оставаться живыми на страницах книг.
Туберкулез, в отличие от других инфекций часто имеет скрытое, хроническое течение, что многократно повышает вероятность ее распространения. Слабость, разбитость, потливость, повышение температуры тела в пределах 37-37,5°С, снижение работоспособности и аппетита – такие симптомы легко приписать банальной простуде. А при современном ритме жизни и работы мало кто из заболевших вообще обращается к врачу с подобными жалобами.
Считается, что за год один больной открытой формой туберкулеза заражает в среднем 10-15 человек.
Пути и методы введения антимикобактериальных препаратов
Основные методы антибактериальной терапии следующие: обычный, однократный прием суточной дозы препарата, интермиттирующий. Обычный метод — ежедневное назначение 2-3 раза в день индивидуальных противотуберкулезных препаратов. Одноразовый (основной во фтизиатрии) прием суточной дозы противотуберкулезных препаратов обеспечивает в крови больного бактериостатическое концентрацию, достаточную для лечебного эффекта. Этот метод позволяет осуществлять принцип контролируемости лечения, особенно в амбулаторной практике. Побочные реакции при однократном приеме: суточной дозы лекарственных средств возникают чаще.
Интермиттирующий метод заключается в назначении однократной суточной дозы антимикобактериальных препаратов 2-3 раза в неделю. Учитывая медленный рост и размножение микобактерий туберкулеза, этот метод рекомендован для продолжения лечения больных в амбулаторных условиях и для проведения профилактических курсов антибактериальной терапии.
Способы введения противотуберкулезных препаратов:
- энтеральный — пероральный прием препаратов в таблетках или капсулах;
- парентеральный— внутримышечно, внутривенный;
- внутриплевральный;
- эндолюмбальный — введение препаратов в спинномозговой канал;
- интратрахеальный — в виде ингаляций аэрозолей;
- ректальный — в клизмах, свечах;
- эндолимфатический — введение препаратов в лимфатические сосуды или узлы;
- в свищ;
- в сустав;
- в надкостницу.
Инфузионная терапия не вызывает нарушения функции жизненно важных органов. Внутривенно можно вводить растворы изониазида, рифампицина, ПАСК, этамбутола этионамиду, ципрофлоксацина.
Внутривенное введение растворов противотуберкулезных препаратов следует проводить в отдельных палатах или манипуляционных кабинетах, отвечающих повышенным санитарно-гигиеническим требованиям и неукоснительному соблюдению асептики. Внутривенному введению антибактериальных препаратов должно предшествовать обязательное лечение больного по обычной методике в течение недели, чтобы выявить переносимость препаратов. Первый раз следует вводить не более 50 мл раствора, на второй день — 100 мл, на третий — 200 мл и на четвертый день при хорошей переносимости можно вливать суточную дозу (300-500 мл) раствора. Вливание начинают с 20 капель раствора за 1 мин. Через 1-2 мин. скорость увеличивают до 30-40 капель в 1 мин.
При появлении озноба, повышении температуры тела или других необычных жалобах, рекомендуется перекрыть систему для капельного вливания до выяснения состояния больного. В случае субъективных признаков плохого переноса инфузий прибегают к более медленному темпу вливания. После окончания инфузии желательно в течение 2-3 ч находиться в постели. Температура растворов противотуберкулезных препаратов должен быть во время вливания комнатной (20-22 ° С), поскольку выше или ниже температура чаще вызывает постинфузионные реакции.
Существует три способа введения противотуберкулезных препаратов: струйный, капельный (вводится суточная доза препаратов в течение 1-2 ч.), круглосуточный капельный. Чаще всего применяется второй способ.
Противопоказания к инфузии противотуберкулезных препаратов:
• флебит, тромбофлебит;
• азотемия, обусловленная заболеваниями печени и почек;
• гипертоническая болезнь II-III степени;
• недостаточность кровообращения II-III степени;
• геморрагический диатез, склонность к кровотечению
• тяжелые формы сахарного диабета;
• аллергия к лекарственным препаратам;
• беременность;
Источники
- Griffin G., Hewison M., Hopkin J., Kenny R., Quinton R., Rhodes J., Subramanian S., Thickett D. Vitamin D and COVID-19: evidence and recommendations for supplementation. // R Soc Open Sci — 2020 — Vol7 — N12 — p.201912; PMID:33489300
- Kinney PL., Schwartz J., Pascal M., Petkova E., Tertre AL., Medina S., Vautard R. Winter Season Mortality: Will Climate Warming Bring Benefits? // Environ Res Lett — 2015 — Vol10 — N6 — p.064016; PMID:26495037
- Foffi G., Pastore A., Piazza F., Temussi PA. Macromolecular crowding: chemistry and physics meet biology (Ascona, Switzerland, 10-14 June 2012). // Phys Biol — 2013 — Vol10 — N4 — p.040301; PMID:23912807