Диагностика
При появлении симптомов поражения печени и подозрении на злокачественную опухоль пациенту необходимо пройти полное обследование у онколога. Диагностика начинается со сбора жалоб и анамнеза, физикального осмотра.
Чтобы подтвердить или исключить гепатоцеллюлярный рак, назначаются специальные методы исследования:
- УЗИ органов брюшной полости;
- ОФЭКТ/КТ или МРТ с контрастным усилением;
- КТ-ангиография печеночных сосудов;
- динамическая сцинтиграфия печени;
- биопсия печени с последующим гистологическим исследованием;
- общий и биохимический анализы крови;
- анализ на уровень альфа-фетопротеина;
- серологические реакции на антигены и антитела вирусов гепатитов В, С, D.
Рак первичный и вторичный
В диагностике рака печени для выбора лечебной методики важно выявить первичный и вторичный его виды.
Рак первичный представляет собой патологию, образовавшуюся в клеточных структурах железы. Речь здесь идет о 1 и 2 стадиях заболевания.
Первичный рак – это:
- Карцинома гепатоцеллюлярная – наиболее часто встречается;
- Гемангиосаркома – образуется и развивается в кровеносных сосудах, снабжающих печень;
- Ангиосаркома – встречается нечасто, но характеризуется образованием у людей до 30 лет;
- Холангиокарцинома – возникает в желчном протоке;
- Гепатобластома – формируется при развитии плода;
- Печёночно-клеточный рак – чаще обнаруживается у мужчин, появляется в эпителии печени.
Более тяжелая форма – вторичный рак. При его наличии выявляют процессы метастазирования, т.е. это 3 и 4 стадии развития заболевания. Как уже отмечалось, на этом этапе болезнь лечится тяжело.
К сожалению, врачу приходится сталкиваться с вторичным раком гораздо чаще, чем с первичным (95% на 5%), а это означает, что процесс лечения пациента вызывает много проблем.
Методы лечения метастазов рака в печени
Схему лечения метастатического поражения разрабатывают с учетом ряда факторов:
- единичные или множественные метастазы выявлены;
- есть ли метастазы в лимфоузлах;
- расположены они на периферии либо возле крупных кровеносных сосудов и желчных протоков;
- гистологического типа опухоли;
- общего состояния больного.
Если метастатические очаги гистологически такие же, как и первичная опухоль, то патологию лечат по той же схеме, то и основное заболевание. Одиночные и несколько небольших метастазов с капсульным расположением удаляют хирургическим путем. Это возможно в 5-20% всех случаев. Если позволяет клиническая ситуация, операцию проводят не лапаротомическим способом через разрез, а лапароскопическим – через проколы.
Вместе с метастазами удаляют небольшую часть печени (сегментарная либо долевая резекция). При этом большую позитивную роль играет способность органа к саморегенерации. Поэтому даже при сильном метастатическом поражении печени клетками рака, возможно удаление онкоочагов в несколько этапов. Для метастазов размером до 1 мм используют лазерный кибер-нож. В остальных случаях показана лучевая и химиотерапия.
Современные методики лучевой терапии отличаются высокой точностью – это повышает эффективность лечения и минимизирует риск рецидивов. Их цель – уничтожить раковые клетки, не затрагивая здоровые. При метастазах в печень используют сильное излучение сфокусированного типа, изотопное радиоизлучение с шунтированием печеночной вены или радиочастотную гипертермию.
Химиотерапия препаратами-цитостатиками при метастазах в печень блокирует деление и рост раковых клеток, чем замедляет либо полностью останавливает рост метастатической опухоли. Нередко метод позволяет уменьшать объем новообразования и сделать неоперабельный метастатический очаг операбельным.
В клинической практике нередко печень дезактивирует многие химиопрепараты. Тогда вместо нее проводят химиоабляцию – в сосуд метастаза вводят химиопрепарат вместе с препаратом для закупорки сосуда.
Если позволяет клиническая ситуация, проводят радиочастотную абляцию – злокачественные структуры уничтожают током высокой частоты, поданным с игольчатого электрода через прокол в коже. Кроме этого, эффективна иммунотерапия таргетными препаратами, например, одобренным в России «Сорафенибом». Средство воздействует на молекулу-мишень, гибель которой вызывает гибель всей опухоли.
Перспективный экспериментальный метод лечения – разрушение метастазов в печени ультразвуковыми волнами.
Кроме специфической противораковой терапии при метастазах в печень показано гепатопротекторное лечение для предотвращения токсического поражения органа. Она направлена на нормализацию печеночных показателей – АЛТ и АСТ, ГГТП, билирубина и щелочной фосфатазы. По показаниям также проводят дезинтоксикацию. Если метастазы в печень нарушают синтез белка, то организм поддерживают введением белковых препаратов.
Методы лечения рака печени
Хирургический подход (резекция злокачественных очагов) является золотым стандартом лечения в онкологии, обеспечивая наилучший прогноз в отношении отдаленной выживаемости. Ретроспективные исследования демонстрируют 5-летнюю выживаемость после операции у пациентов с ГЦК и сохранной функцией печени на уровне 50-70%.
Рак является показанием к анатомической или множественной резекции. К возможным вариантам анатомических резекций печени относят:
- гемигепатэктомию (удаление правой или левой доли органа);
- секторальную резекцию (удаление двух сегментов)
- сегментарную резекцию.
Для безопасного выполнения радикальной операции, в ФГБУ «НМИЦ радиологии» Минздрава России используются двухэтапные методики (в том числе ALPPS) для пациентов, у которых остающийся объем паренхимы является недостаточным либо выявлено снижение функциональных резервов органа. Для принятия окончательного решения о возможности выполнения хирургического лечения конкретному больному, проводится комплексное обследование.
Трансплантация печени является методом выбора для пациентов с гепатоцеллюлярной карциномой, а также в ситуациях, когда рак сопровождается выраженным циррозом. Замена пораженного органа здоровым донорским трансплантатом показывает хорошие функциональные результаты, позволяет продлить жизнь и улучшить ее качество.
В современной онкологии рак печени поддается лечению малоинвазивными методиками, такими как:
- Радиоэмболизация . Раковые клетки уничтожаются с применением радиоактивных микросфер. Эмболы блокируют артериальные сосуды, лишают малигнизированную ткань кислорода и питательных веществ. Радиоэмболизация более безопасна, по сравнению с классической лучевой терапией.
- Локальная деструкция. Радиочастотная аблация, микроволновая, лазерная, криоаблация и другие методы аблации применяются в случаях невозможности или нецелесообразности выполнения операции, в сочетании с резекцией, либо при рецидиве после хирургического лечения. Стереотаксическая радиотерапия ГЦК может рассматриваться как вариант аблативных технологий при единичных (не более 3) опухолевых узлах.
- HIFU–терапия. Чтобы уничтожить рак, используется локальное воздействие высокоинтенсивным фокусированным ультразвуком. Под влиянием термической и механической энергии, создаваемой в точке фокуса, опухолевые клетки разрушаются в течение нескольких секунд.
Рак печени устойчив к химиотерапевтическим препаратам, поэтому они применяются ограниченно, в основном как компонент паллиативного лечения, чтобы купировать признаки и симптомы заболевания. Перспективным направлением терапии онкопатологии считается иммунотерапия — использование новых биологически активных веществ, которые влияют на собственную иммунную систему человека и активизируют ее на борьбу с опухолью.
Диагностика метастатического рака печени
Диагноз ставят на основании лабораторных и инструментальных исследований:
- УЗИ печени – позволяет обнаруживать признаки метастазов от 0,4-0,5 см;
- КТ и МРТ с контрастированием, а также радиоизотопное ПЭТ-сканирование – позволяют достоверно выявлять метастазы, их размеры и локализацию, характер роста и степень вовлечения в процесс окружающих тканей;
- портография – разновидность КТ с введением контраста в воротную вену – позволяет выявлять микрометастазы;
- биопсия метастатических узлов под контролем УЗИ с последующим гистологическим анализа биоптата – позволяет определять гистологический тип опухоли и назначать эффективное лечение;
- биохимический анализ крови и печеночные пробы – помогают выявлять функциональные нарушения в печени;
- онкомаркер АФП – маркер злокачественной опухоли в печени.
Нередко метастазы в печени выявляют до того, как диагностировано основное онкозаболевание. И именно биопсия позволяет определить из какого органа в печень попали раковые клетки.
Причины
Истинные причины развития рака печени не изучены полностью, так, впрочем, обстоит дело и с другими формами онкологии.
Существует ряд факторов, способных привести к заболеванию, поэтому людей, подвергающихся этим факторам, относят к группе риска.
Основные факторы риска следующие:
- Частое употребление алкоголя;
- Табакокурение;
- Патология в организме, имеющая хроническую природу;
- Наследственность;
- Нарушение гормонального фона;
- Механическое повреждение печени;
- Нарушение обмена веществ;
- Внутриутробное нарушение развития плода;
- Наличие канцерогенов.
Учитывая приведенные факторы, можно смело утверждать, что среди лиц, относящихся к группе риска:
- Алкоголики;
- Наркоманы;
- Заядлые курильщики;
- Люди, работающие на вредном производстве;
- Люди, живущие длительное время в зоне вредных производств;
- Люди, живущие в местности с плохой экообстановкой;
- Игнорирующие безопасность при беспорядочных половых связях.
Рак печени может возникнуть из-за ряда заболеваний, среди которых:
- Воспаление желчного пузыря и желчных протоков;
- Желчнокаменная болезнь;
- Острая форма гепатита «В» и «С»;
- Острое воспаление, преобразующее паренхиму печени в фиброзную соединительную ткань;
- Наличие паразитов в печени;
- Сифилис.
Названным категориям полезно периодически обследоваться на обнаружение рака печени.
Советы для правильного приготовления пищи
То, как Вы приготовите пищу, столь же важно при диабете, как и то, какую пищу Вы едите. Ниже представлены советы, как правильно приготовить пищу
- Жир скапливается на поверхности супов и тушенных блюд, если их охладить. После этого снимите жир, снова подогрейте блюдо и употребите его.
- Ограничьте употребление соли. Не добавляйте соль во время готовки. Добавьте в пищу травы, специи, уксус, вино или лимонный сок.
- Употребляйте и готовьте молоко с 1% жирности, вместо 2%.
- Используйте диетическое мясо (с низким содержанием жира) и готовьте его при помощи духовки, без масла.
- Используйте лимон или лайм для рыбы, а также овощи, чтобы избежать сливочного масла или соусов.
- Добавляйте овощи.
- При готовке используйте масляные спреи вместо обычного подсолнечного масла. Небольшое количество масла канолы или оливкового масла можно использовать для готовки.
- Курицу и индейку готовьте без кожи, а также убирайте излишки жира до приготовления.
- В приготовлении используйте обезжиренный творог и молоко.
- Для приготовления овощей на пару используйте воду или бульон с низким содержанием жира и соли.
- Используйте цельно-зерновые продукты, такие как бурый рис, ячмень, гранола.
Эти советы подходят и для людей без диабета. Проконсультируйтесь со своим лечащим врачом для большей информации.
Характеристика по стадиям
1 стадия. Наиболее благодатная для лечения: небольшие размеры опухоли, площадь повреждения сегмента – не более ¼. Шансы на выздоровление высоки.
2 стадия. Новообразования достигает размеров до 5 сантиметров. Поражены соседние сегменты печени. Разрушается внешняя оболочка печени. Метастазирование отсутствует. Прогноз выживаемости хуже, чем на 1 стадии, но остаётся положительным.
3 стадия. Опухоль – до 8 сантиметров и проросла в соседние ткани и органы. Возникают вторичные очаги. Происходит снижение иммунитета. Повреждённые метастазами органы дают сбои.
4 стадия. Болезнь полностью не излечивается. Размер опухоли – свыше 8 сантиметров. Метастазы повсеместно распространяются. Из строя выходят основные системы организма. Если метастазы проникают в головной мозг, счет жизни идет на месяцы (3-4 месяца). Если нет, больной может прожить до 5 лет.
Как часто рак молочной железы метастазирует в печень?
Метастазы в печени встречаются намного чаще, чем первичный рак. Это связано с особенностями кровоснабжения данного органа. Примерно у половины женщин с метастатическим раком молочной железы вторичные очаги находятся в печени. Чаще злокачественные опухоли груди метастазируют только в кости.
Важно немного ориентироваться в терминах: узлы, которые обнаруживаются в печени, не являются раком печени. Это по-прежнему рак молочной железы, но с метастазами
По результатам биопсии во всех очагах обнаруживаются клетки, характерные для злокачественных опухолей молочной железы. Это учитывается врачом при составлении программы лечения.
Метастазирование — сложный процесс. Он состоит из нескольких этапов:
- Раковые клетки отрываются от первичной опухоли и проникают в лимфатический или кровеносный сосуд.
- Затем они мигрируют с током крови или лимфы. В кровоток онкологического больного могут ежедневно поступать миллионы опухолевых клеток, но не все они выживают.
- Выжившие клетки достигают других органов и выходят из сосуда в ткани.
- Если условия благоприятные, образуется новая колония опухолевых клеток — метастаз.
Факторы риска рака печени
Основным фактором риска развития рака печени является цирроз самой разной этиологии. По сути цирроз является исходом хронического заболевания печени, которое в ряде случаев может длиться годами. Основными причинами развития цирроза являются:
- Хронические гепатиты В и С.
- Алкоголизм. При длительном и обильном употреблении алкоголя может развиться острый гепатит с трансформацией в хронический.
- Некоторые паразитарные инвазии.
- Гемохроматоз.
- Аутоиммунные гепатиты.
- Токсическое отравление афлотоксинами или винилхлоридом.
- Инсулинрезистентный сахарный диабет.
Только у 10% пациентов с раком печени опухоль развивается на фоне здоровой печеночной ткани.
Симптомы метастазов в печени при РМЖ
Печень — крупный орган, поэтому даже если в ней есть большой опухолевый узел, её работа может быть долгое время не нарушена, и женщина не будет испытывать каких-либо симптомов.
Степень выраженности симптоматики зависит от размеров, количества и расположения метастазов в печени. Возможные проявления:
- Боль в верхней правой части живота, под ребрами.
- Боль в плече: этот симптом возникает из-за того, что метастазы в печени сдавливают нервы, которые проходят в области диафрагмы.
- Тошнота возникает из-за нарушения оттока желчи и пищеварения, из-за того, что токсины, которые печень должна своевременно обезвреживать, скапливаются в крови.
- Икота — в результате того, что увеличенная печень давит на диафрагму.
- Снижение аппетита, необъяснимая потеря веса.
- Повышенная кровоточивость развивается при выраженном нарушении функции печени, когда она не синтезирует в достаточном количестве факторы свертываемости крови.
- Потливость по ночам.
- В тяжелых случаях — спутанность сознания.
Если РМЖ с метастазами в печени приводит к нарушению оттока желчи, развивается механическая желтуха. Из-за застоя желчи билирубин — токсичный продукт распада гемоглобина эритроцитов — не выводится в двенадцатиперстную кишку, а поступает в кровь. Из-за этого кожа и белки глаз окрашиваются в желтый цвет, беспокоит кожный зуд.
Профилактика рака печени
Учитывая то, что рак печени в основном развивается на фоне цирроза, всем таким пациентам показано регулярное обследование. Проводится анализ на определение уровня онкомаркера альфа-фетопротеина и выполнение УЗИ печени.
Пациентам не из группы риска, т. е. у которых нет цирроза и сопутствующих заболеваний, можно предложить следующие мероприятия:
- Вакцинация против гепатита В.
- Регулярное обследование на определение маркеров вирусных гепатитов, и при постановке диагноза проведение своевременной антивирусной терапии.
- Отказ от употребления алкоголя.
- Соблюдение принципов рационального питания.
- Контроль веса и диабета.
- Контроль метаболического синдрома.
Признаки рака печени
На начальном этапе у большинства больных онкопатология печени протекает бессимптомно. Могут быть незначительные симптомы в виде вздутия живота, снижения аппетита или дискомфорта в правом подреберье, которым пациенты не придают особого значения.
По мере роста опухоли, растяжения капсулы печени и сдавления соседних анатомических структур возникают такие клинические признаки:
- боли и распирание в правых отделах живота;
- тошнота и рвота;
- отсутствие аппетита;
- нарушения стула;
- симптомы интоксикации — недомогание, ухудшение работоспособности, повышение температуры тела, снижение веса.
Диагностика рака печени
В рамках диагностики рака печени проводятся исследования, направленные на обнаружение новообразования, определение стадии распространенности опухолевого процесса, а также оценку функциональных резервов печени.

В рамках обнаружения рака проводят следующие исследования.
УЗИ печени. Метод прост, безопасен, доступен и обладает достаточной чувствительность и специфичностью. Также УЗИ позволяет определить инвазию рака в прилежащие к печени ткани, вовлеченность в процесс ворот печени, регионарные метастазы и наличие свободной жидкости в брюшной полости. Также аппараты экспертного класса позволяют оценивать степень фиброза печеночной ткани.
МРТ с контрастным усилением преобладает большей чувствительностью и специфичностью, по сравнению с УЗИ и позволяет обнаружить новообразования меньше 1 см на фоне цирроза.
Для верификации диагноза проводится биопсия опухолевого новообразования под контролем УЗИ.
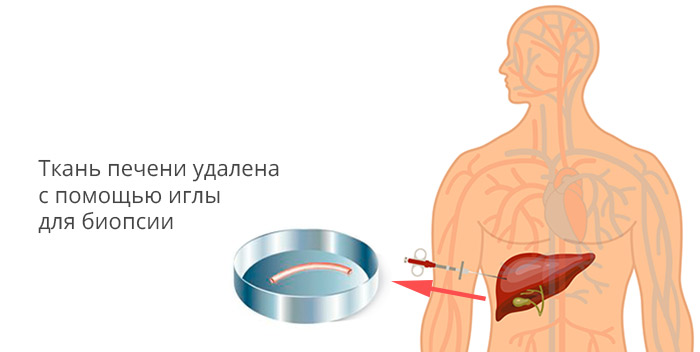
Для поиска метастазов рака печени проводится УЗИ брюшной полости, обзорная рентгенограмма органов грудной клетки или КТ ОГК. Также назначается КТ или МРТ головного мозга и сцинтиграфия костей.
Для определения функционального резерва печени при наличии цирроза проводится ряд тестов, которые учитывают наличие асцита, энцефалопатии, уровень альбумина и билирубина в сыворотке крови, а также МНО и протромбиновый индекс.
Цирроз опасен своими осложнениями
Опасность для жизни у больных циррозом печени представляют осложнения. К основным осложнениям относят кровотечения, печеночную энцефалопатию и кому, асцит, а так же развитие рака печени.
Кровотечение. Фиброзные рубцы в печени сдавливают внутрипеченочные кровеносные сосуды, что приводит к повышению давления в сосудах, приводящих кровь в печень, и их расширению. Это называется портальная гипертензия. В расширенных портальных сосудах образуются мешотчатые выпячивания — так называемое варикозное расширение вен. Наиболее часто варикозное расширение вен наблюдается в пищеводе, желудке, прямой кишке. Разрывы таких сосудов приводят к тяжелым и опасным для жизни кровотечениям.
Наиболее опасны кровотечения из варикозно расширенных вен пищевода и желудка. Поэтому всем больным с диагнозом цирроз печени показано проведение эзофагогастродуоденоскопии (ЭГДС) не реже одного раза в год для уточнения наличия варикоза вен, оценки риска кровотечения и при необходимости проведения профилактического лигирования этих вен. Это небольшая операция, которая проводится через эндоскоп и заключается в сдавлении варикозных узлов с помощью латексных лигатур. Такая операция проводится экстренно в случаях кровотечения для его остановки, но при наличии риска кровотечения ее лучше проводить профилактически. Кроме того, большое значение имеет соблюдение определенной диеты. Врач может также порекомендовать прием лекарств, снижающих давление в портальных сосудах, а также устраняющих эрозии и язвы слизистой оболочки.
Печеночная энцефалопатия и кома. При прогрессировании цирроза нарушается способность печени обезвреживать токсические вещества. Головной мозг особенно чувствителен к воздействию токсических веществ, в первую очередь аммиака, образующегося в кишечнике вследствие переваривания белковой пищи (так называемые «азотистые шлаки»). В результате наблюдаются расстройства функции центральной нервной системы в виде снижения памяти, замедления реакций, сонливости, заторможенности, дрожания рук, нарушении координации и др. При прогрессировании энцефалопатии развивается опасное для жизни коматозное состояние.
Поэтому пациенты с циррозом печени должны проходить регулярное обследование, направленное на оценку наличия и степени печеночной энцефалопатии, назначение адекватного лечения. Больным рекомендуют придерживаться диеты с различной в зависимости от тяжести нарушения функции печени степенью ограничения употребления животного белка (в основном, красного мяса). Назначаются лекарства, устраняющие запоры и уменьшающие токсичность «азотистых шлаков», препараты, связывающие аммиак в крови, и др.
Асцит, отеки. Асцит означает скопление жидкости в брюшной полости. Асцит является следствием портальной гипертензии, а также снижением синтеза альбумина в печени. Одновременно жидкость может скапливаться в грудной клетке (в полости плевры), наблюдаются отеки. Наблюдаются увеличение живота, уменьшение количество мочи, одышка. Асцит может осложняться развитием инфицирования брюшной полости, нарушением работы почек и др. Врач назначает таким больным диету с ограничением соли, мочегонную терапию, в основе которой применение спиронолактона, препараты для профилактики бактериальной инфекции и других осложнений. Пациент должен избегать избыточного назначения мочегонных, массивного выделения мочи (более 2-2,5 литров в сутки), регулярно контролировать выделение жидкости, анализы крови и наблюдаться врачом.
Первичный рак печени — это злокачественная опухоль, которая, в отличие от метастазов в печень рака других локализаций, развивается непосредственно в ткани печени. Цирроз печени является предраковым состоянием. Наибольший риск рака печени у больных вирусным и алкогольным циррозом печени. После устранения причины цирроза печени риск развития рака печени уменьшается в десятки раз, но все-таки он остается.
Так как ранние стадии первичного рака печени имеют успешное лечение, все больные циррозом печени должны регулярно (не реже 1 раза в 6 месяцев) проходить обследование, включающее обязательное и исследование уровня онкомаркера печени – альфафетопротеина. В некоторых случаях требуются дополнительные исследования ( и др.).
Сахар питает рак?
Существует много противоречивых данных о сахаре и его роли в росте злокачественных клеток. Ниже представлены некоторые факты о сахаре и о том, как он влияет на онкологический риск.
Роль сахара и инсулина в теле человека
Сахар питает все клетки в теле: как здоровые, так и раковые. Организму необходима глюкоза («простой» сахар) для создания энергии. Все углеводы распадаются на некоторые формы «просто сахара», делая этот субстрат главным источником энергии. Если Вы исключите углеводы из своей диеты, Ваш организм будет забирать энергию из других источников, таких как белок и жир.
Наличие инсулина позволяет клеткам «захватить» сахар и использовать его для создания энергии. Когда вы употребляете большое количества сахара, Ваше тело производит большое количество инсулина. Повышенный онкологический риск ассоциирован с высоким уровнем инсулина в крови. Поэтому, когда инсулин в норме, беспокоиться не о чем. Однако избыточное количество инсулина стимулирует рост раковых клеток.
Наличие лишнего веса или ожирения может привести к инсулиновой резистентности и развитию диабета, что, в свою очередь, повышает уровень инсулина в крови и, соответственно, повышается риск развития онкологического заболевания. Кроме того, лишний вес может стимулировать рост злокачественных образований путем воздействия на клеточный цикл роста.
Как ожирение повышает риск развития рака
Диета, основанная на большом количестве сахара и продуктах, подверженных интенсивной обработке, может привести к набору веса. Американское Онкологическое Сообщество связывает одну из трех смертей по поводу рака в США с лишним весом, неполноценным питанием и/или с недостаточной физической нагрузкой. Если у Вас имеется лишний вес или степень ожирения, то это повышает риск рецидива онкологического заболевания.
Доказано — наличие лишнего веса или ожирения повышает риск:
- рака груди (у женщин после менопаузы);
- колоректального рака;
- рака эндометрия;
- рака пищевода;
- рака почки;
- рака яичников;
- рака поджелудочной железы.
Что делать при сниженном аппетите?
Следующие советы могут помочь Вам повысить Ваш аппетит.
- Употребляйте пищу небольшими порциями 6-8 раз в день вместо трех больших приемов пищи (завтрак, обед, ужин). К примеру, добавьте в рацион перекусы продуктами с большим содержанием белка, таких как сыр, виноград между полноценными приемами пищи.
- Сформируйте пищевую привычку. Старайтесь есть в одно и то же время, чтобы Ваш организм привыкал и «ждал» приема пищи в это время. Создайте напоминания каждые 2-3 часа, чтобы не пропустить прием пищи.
- Поощряйте себя любимыми продуктам в дни, когда у Вас нет лечения, но избегайте их, если Ваше самочувствие ухудшилось. Это поможет Вам избежать отвращения от еды, если у Вас буду наблюдаться побочные эффекты от лечения.
- Носите с собой контейнеры с высокобелковыми перекусами. Приготовьте их заранее и расфасуйте, храните в холодильнике. При необходимости попросите Ваших родственников или друзей сделать их за Вас. Ставьте таймер на каждые 2-3 часа и ешьте по расписанию.
- Добавляйте сливки к молоку, если Вы едите хлопья, омлет, йогурт и так далее, чтобы повысить содержание белка в пище.
- Заготавливайте высококалорийную и разнообразную пищу.
- Потребляйте больше пищи тогда, когда Вы действительно голодны. Если Ваш аппетит максимален к завтраку, делайте его самым большим приемом пищи (даже если Вы привыкли есть немного утром или вовсе пропускать его).
- Пейте между приемами пищи. Если Вы будете пить во время еды, то чувство насыщения придет раньше.
- Употребляйте высококалорийные напитки в течение дня, такие как: фруктовые соки, молоко, протеиновые смузи.
- Включайте в диету продукты с высоким содержанием белка, например, яйца, курицу, индейку, рыбу, йогурт, творог и молоко.
- Регулярная физическая нагрузка способствует развитию аппетита.
- Пробуйте новые рецепты и специи, чтобы разнообразить свой рацион.
- Место, в котором вы едите, должно обладать должной атмосферой. Если Вы испытываете стресс или другие неприятные ощущения во время еды, это ухудшит Ваш аппетит.
- Берите перекусы с собой, когда покидаете дом.
- Воспринимайте еду как топливо и лекарство, которое поможет Вам восстановиться
- Старайтесь класть небольшое количество еды на большую тарелку и пейте из большой посуды, чтобы снизить волнение.