Подавление ангиогенеза — что это?
Один из уже применяемых методов биологической терапии — подавление ангиогенеза. Этот метод основан на том, что нарушение роста сосудов в опухоли ухудшает снабжение опухолевых клеток питательными веществами и кислородом.
Процесс ангиогенеза очень важен для образования метастазов рака. Из-за более быстрого деления раковых клеток для них требуется особенно большое количество материала. Без собственного кровотока опухоль может вырасти только до 1-2 миллиметров. В этом случае метастазы не могут возникнуть, потому что раковые клетки переносятся с кровью. Таким образом, без собственного кровотока многие опухоли, вероятно, были бы совершенно безвредными.
Чтобы быстрее расти и метастазировать, они не только используют кровоток тела, но также посылают сигналы для роста новых кровеносных сосудов во время процесса, называемого ангиогенезом опухоли. Факторы роста, указывающие на рост кровеносных сосудов, называются факторами роста эндотелия сосудов (VEGF).
На своей поверхности кровеносные сосуды имеют специальные антенны, принимающие сигналы VEGF. Когда эти антенны VEGF, также называемые рецепторами VEGF, достигают сигнала VEGF, в кровеносных сосудах начинают формироваться ответвления до тех пор, пока не начнут расти новые, растущие в направлении приема сигналов, к опухоли.
Опухоль быстро разрастается по сосудистой сети. По мере того, как она продолжает расти, ей снова начинает не хватать кислорода, в результате чего она снова начинает вырабатывать VEGF, а кровеносные сосуды становятся еще больше. Таким образом, образование новых кровеносных сосудов (ангиогенез) — это непрерывный процесс, сопровождающий рост опухоли.
Таким образом, подавление ангиогенеза — отличный вариант лечения, своевременно выявленного рака прямой кишки.
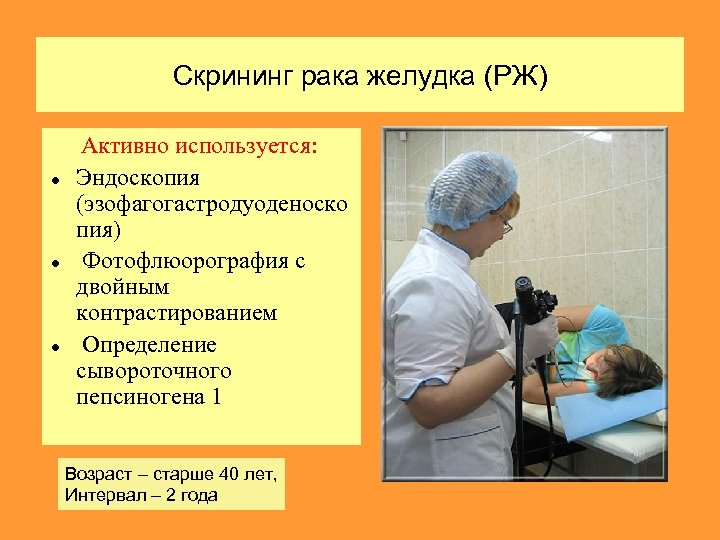
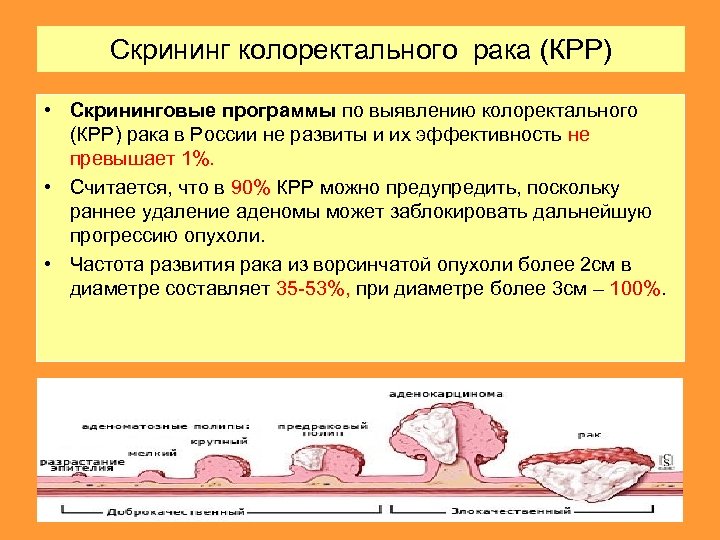
Скрининг колоректального рака
Скрининг колоректального рака — это профилактическое наблюдение пациентов, находящихся в группах риска. Мероприятия по скринингу включают в себя посещение проктолога и сбор образцов кала для исследования на скрытую кровь и онкомаркер пируваткиназу. Это просто и дешево.
По статистике, банальное пальцевое ректальное исследование позволяет обнаружить наличие опухоли и ее характеристики в 70% случаев, ведь та же прямая кишка – это всего лишь последние 15 см пищеварительной системы. У женщин пальцевое ректальное исследование дополняют влагалищным.
Анализ кала на скрытую кровь
Анализ кала на скрытую кровь (проба Грегерсена) рекомендуется сдавать ежегодно всем лицам в возрасте старше 40 лет, при положительном результате понадобится внеплановая колоноскопия.
Анализ кала на пируваткиназу
Пируваткиназа – фермент, который вырабатывается опухолевыми клетками и применяется для ранней диагностики предраковых заболеваний и рака толстой кишки.
Сдать все виды анализов или организовать их забор на дому вы можете, обратившись в медицинский центр «Традиции». Мы осуществляем забор биологического материала на территории Санкт‑Петербурга и Ленинградской области: +7 (812) 323-07-49 и +7 (921) 932-14-79
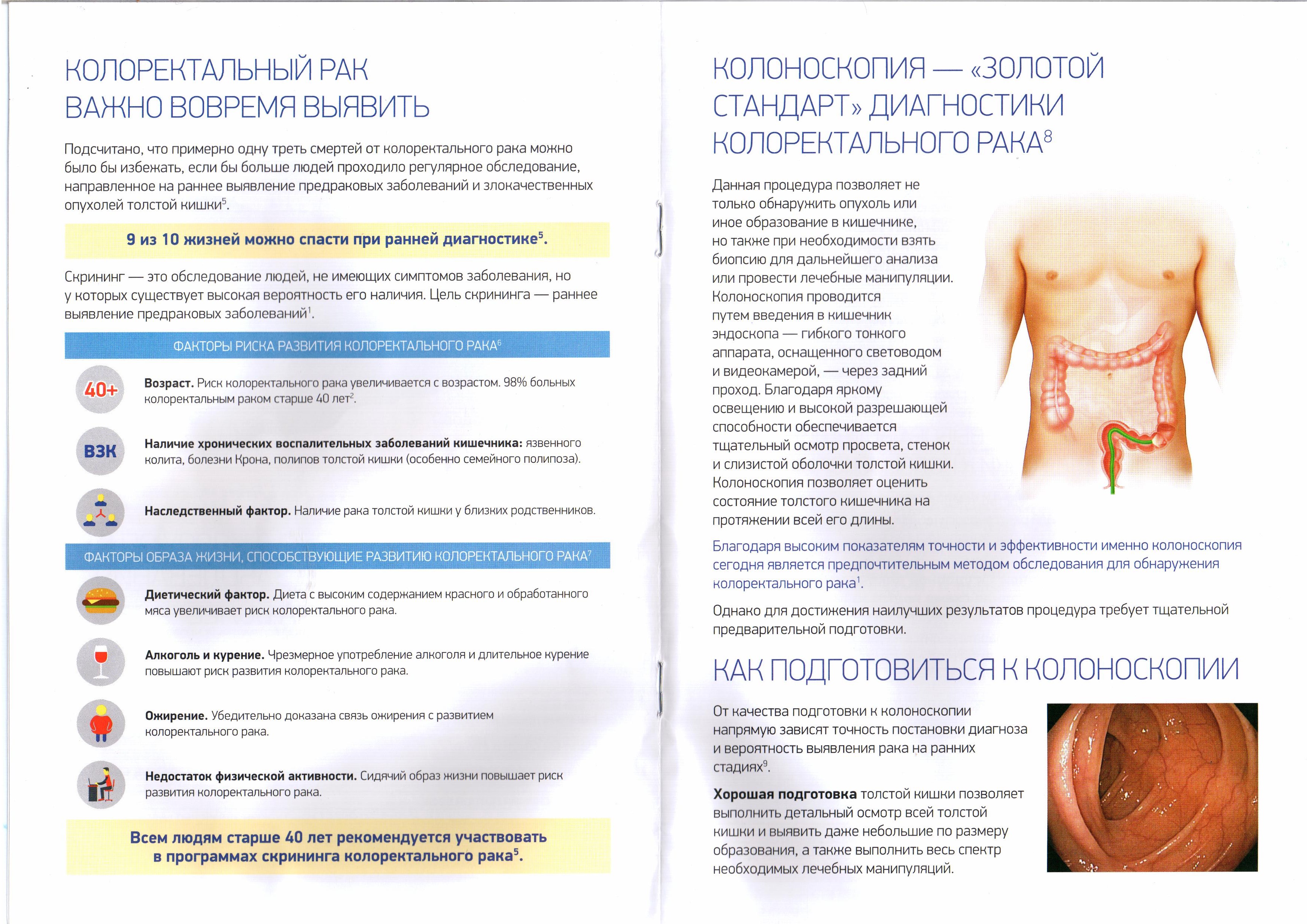
Диагностика колоректального рака
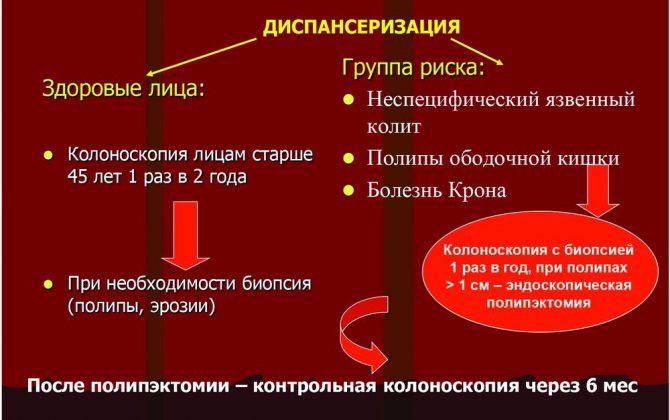
«Золотым стандартом» в сфере диагностики колоректального рака считается колоноскопия. Однако, в качестве скринингового теста, учитывая ее инвазивность и связанные с ней риски, применяется редко. При плановом скрининге лиц из групп риска колоноскопия проводится в среднем раз в 5 лет. Процедура выполняется под анестезией и позволяет сразу провести удаление полипов и отправить биоптат на гистологическое исследование. Биопсия обязательна для подтверждения диагноза.
При диагностике колоректального рака пациентам также назначают клинический и биохимический анализы крови и ЭКГ. При колоректальном раке показатели гемоглобина, эритроцитов, лимфоцитов, общего белка, уровни электролитов часто ниже нормы, а тромбоциты, лейкоциты, нейрофилы, моноциты, эозинофилы — выше. СОЭ выше нормы наблюдается более чем у 90% пациентов.
Чтобы уточнить характеристики опухоли, а также с целью стадирования и контроля лечения, врач назначит анализы на онкомаркеры РЭА и СА 19-9, КТ или УЗИ органов брюшной полости, КТ или рентген грудной клетки, МРТ малого таза (высокой четкости).
МРТ малого таза
МРТ органов малого таза (высокой четкости) позволяет увидеть наличие прямого прорастания опухоли в сфинктер. Это позволит рассмотреть возможность его сохранения при операции.
Что я могу ожидать при контрольном визите по программе мониторинга?
Ваш доктор будет оценивать и обсуждать состояние вашего здоровья назначать обследования приблизительно один раз в каждые три месяца в течение первых двух лет после операции. Доктор может поинтересоваться любыми жалобами, ухудшением самочувствия, которые Вы можете испытывать, а также об изменениях работы Вашего кишечника. Физикальный осмотр – обязательная часть обследования при мониторинге. Может быть проведен анализ крови на опухолевый маркер CEA (РЭА), это один из самых простых методов выявления рецидива рака. Маркер CEA или РЭА (аббревиатура названия карциноэмбрионального антигена или ракового эмбрионального антигена) – это особый белок, который обнаруживают в крови. При активном опухолевом процессе уровень этого белка в крови больных раком толстой и прямой кишок иногда может повыситься. Среди дополнительных обследований при мониторинге могут быть: колоноскопия (осмотр просвета толстой и прямой кишок), рентгенография органов грудной клетки, компьютерная томография и осмотр органов брюшной полости с помощью ультразвука.
Нужна ли программа обследования
Близкие родственники пациентов раком толстой и прямой кишок (родители, братья, сестры, дети) входят в группу повышенного риска развития подобной болезни. Поэтому этим людям также рекомендуется регулярное выполнение колоноскопии для обнаружения и удаления полипов. Своевременное обнаружение и удаление полипов является самым эффективным средством профилактики развития рака толстой кишки. Существуют также другие факторы, при наличии которых вероятность развития полипов или опухоли толстой кишки повышается, – это рак, развивающийся в раннем возрасте, рак женских половых органов или молочной железы.
Почему рак толстой кишки считается угрожающей патологией
Несмотря на развитие медицины, ежегодно в любом европейском государстве регистрируется более 1500 новых случаев колоректального рака, и ежегодно от этого заболевания умирает более тысячи человек. Рак толстой кишки и прямой кишки занимает третье место по заболеваемости и смертности среди всех онкологических заболеваний. Ежегодно количество новых людей с раком толстой кишки увеличивается на 4-6%.
Рак кишечника I-II стадии диагностируется только в 35% случаев, III стадии — в 30% и в IV стадии у всех остальных пациентов. Эти цифры показывают, что болезнь обнаруживается относительно поздно, когда лечение уже не так эффективно, а иногда и бесполезно.
Обнаружив раннюю стадию колоректального рака и назначив современное лечение, можно вылечить болезнь более эффективно и с меньшими травматическими последствиями.
Цели скрининговых программ
Идеальный тест должен:
- Находить опухоль раньше, чем появятся какие-либо симптомы
- Обнаруживать те виды рака, которые хорошо поддаются терапии при диагностике на ранней стадии
- Не давать ложноположительные и ложноотрицательные результаты
- Снижать смертность от рака.
Скрининговые исследования не диагностируют рак. Если результат теста не соответствует норме, то проводят дополнительные обследования, вплоть до биопсии для точного диагноза.
Некоторые скрининговые тесты предназначены для выявления у человека факторов риска определенных видов рака. Их наличие не означает, что опухоль обязательно вырастет, как и отсутствие не говорит о том, что онкологической патологии не будет.
Есть исследования только для тех людей, у которых есть факторы риска рака:
- диагноз злокачественного новообразования в прошлом
- диагноз онкологической патологии у двух или более кровных родственников
- определенные генные мутации, связанные с раком.
Для групп риска скрининговые исследования проводят чаще или начинают их проводить в более раннем возрасте. Одна из задач — выявление новых групп риска по различным видам патологии.
Национальные программы скрининговых исследований различаются в зависимости от уровня развития медицины и экономических возможностей, а также данных по заболеваемости и смертности. Тесты меняются со временем, поскольку новые методы имеют более высокую эффективность.
Факторы риска
Вы находитесь в группе риска по колоректальному раку, если ваш возраст больше 40-50 лет или если у вас диагностировано что-либо из перечисленного в списке:
- предраковый подтип полипа (аденома);
- доброкачественный полип диаметром более 1 см;
- несколько полипов;
- полип в нижнем отделе ЖКТ;
- полип, которому 5 лет и более;
- дисплазия оболочки кишки на месте удаления полипа;
- полипозный синдром (семейный аденоматозный полипоз, синдром Линча и др.);
- ВЗК (язвенный колит или болезнь Крона);
- хронический колит;
- папилломы и кондиломы в прямой кишке;
- сахарный диабет, инсулинорезистентность, высокий ИМТ;
- ослабленный иммунитет (ВИЧ-инфекция, супрессивная терапия);
- ранее перенесенный рак, потребовавший лучевой терапии органов брюшной полости;
- патогенные мутации в генах, ассоциированных с наследственными формами колоректального рака.
На вероятность развития колоректального рака очень сильно влияет качество жизни. Сидячая работа, низкая двигательная активность, вредные привычки (курение, алкоголь), неправильное питание с низким содержанием клетчатки и высоким содержанием животных жиров, недостаток инсоляции и дефицит витамина D провоцируют колоректальный рак. Неудивительно, что среди жителей пасмурного и дождливого Питера колоректальный рак вышел на 1 место среди онкологических заболеваний.
Кому нужно пройти скрининг в первую очередь — повышенный риск рака
У пациентов с некоторой наследственностью риск развития рака толстой кишки выше среднего. Например, раком толстой кишки заболевает практически каждый, у кого диагностирован полипоз толстой кишки.
Также подвержены более высокому риску развития рака толстой кишки пациенты, получавшие лучевую терапию по поводу рака шейки матки или простаты, а также те, кто ранее болел раком толстой кишки и уже выздоравливает.
Кроме того, считаются факторами риска, повышающими риск развития заболевания, диета с высоким содержанием клетчатки и жира, а также запоры, воспалительные заболевания кишечника, такие как неспецифический язвенный колит.
 опухоль толстой кишки
опухоль толстой кишки
Достижения в области биотерапии
Несмотря на агрессивность рака кишечника и склонность к ранним и скрытым метастазам, современные методы лечения могут значительно увеличить среднюю выживаемость и улучшить качество жизни.
Один из последних и быстро развивающихся методов лечения в сочетании с химиотерапией — это биологическая терапия. По-другому этот метод лечения называется таргетной терапией, при нем определенное лекарство, не затрагивая здоровые клетки, направляется на точное воздействие на мишень в раковой клетке.
Биологическая терапия — это лечение лекарствами, действующими внутри клетки, то есть воздействующими на клеточные механизмы биологического развития. Комбинация химиотерапии и биологической терапии позволила улучшить результаты лечения распространенного рака толстой кишки примерно на четверть, что значительно увеличило продолжительность жизни пациентов.
Сегодня одни биопрепараты уже доступны пациентам, а другие только начинают внедряться. Во многих странах самые большие проблемы связаны с ценой на препарат, потому что современные биологические препараты довольно дороги.
По словам ученых, будущее лечения рака толстой кишки связано с новыми технологиями. Все больше изучаются возможности лапароскопической и роботизированной хирургии. Однако наибольший прогресс наблюдается в разработке новых биологических и химиотерапевтических препаратов, повышающих эффективность лечения.
Программа скрининга — шаг к лучшему прогнозу
Время жизненно важно при раке. Поэтому, чтобы как можно раньше выявить заболевание, во многих странах утверждена программа ранней диагностики рака толстой кишки
Прежде всего, пройти скрининг нужно людям, у чьих родных в анамнезе был рак толстой кишки или были диагностированы полипы — доброкачественные опухоли толстой кишки. Это очень серьезные обстоятельства, поэтому имея больных родственников, нужно обязательно проконсультироваться у специалиста (гастроэнтеролога, проктолога). Может потребоваться специальное обследование.
Тем, у кого в семье не было колоректального рака, а таких людей больше всего, не стоит расслабляться, ведь эта болезнь имеет множество других факторов риска, среди которых неправильное питание, курение и др. Им также нужно пройти обследование ранней диагностики рака толстой кишки.
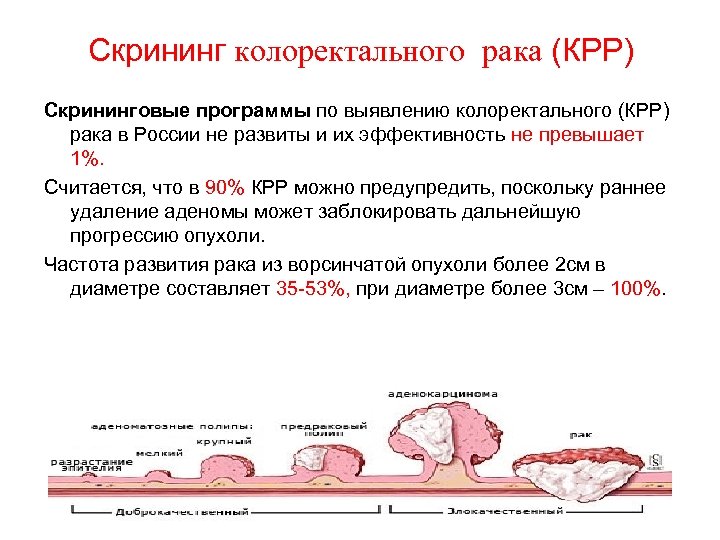
Согласно этой программе, рекомендуется каждые два года проходить обследование лицам в возрасте от 50 до 74 лет. Пожилых людей направляют на тест на оккультное кровотечение. Если в кале выделяется кровь, больного отправляют на дополнительное обследование — проводится колоноскопия, во время которой гибким прибором исследуется вся толстая кишка.
По статистике, по результатам колоноскопии, у каждого пятого пациента диагностируются полипы или опухоль.
- Своевременное выявление и удаление полипов, способных перерождаться в рак, предотвращает развитие опухоли.
- Если выявлен рак, своевременное лечение позволяет полностью излечиться.
К сожалению, наличие недорогих анализов и инструментальных методов лечения, не повышает желание пациентов обследоваться. А бережное отношение к своему здоровью спасло бы много жизней.
Дополнительные исследования
В подавляющем большинстве случаев достаточно стандартного обследования. В сложных ситуациях, при наличии противопоказаний могут понадобиться дополнительные исследования.
Трепан-биопсия под контролем УЗИ
Трепан-биопсия — забор ткани с помощью специальной иглы под контролем УЗИ. Осуществляется при подозрение на присутствие в лимфоузлах раковых клеток. Также врач может назначить биопсию метастазов по данным КТ и МРТ, если это имеет значение при выборе тактики лечения.
УЗИ органов брюшной полости
УЗИ органов брюшной полости позволит не только провести трепан-биопсию, но и осмотреть с разных ракурсов степень прорастания раковой опухоли сквозь стенку кишки, исследовать точные характеристики (форму, размер, подвижность) и наличие метастазов в брюшной полости.
Трансректальное и трансвагинальное УЗИ
Кроме оценки инвазии опухоли, трансректальное (у мужчин) и трансвагинальное (у женщин) УЗИ позволяет определить расстояние от нижнего края опухоли прямой кишки до анального канала
Это крайне важное исследование поможет решить вопрос о проведении сфинктеросохраняющей операции. ТРУЗИ назначат и при планировании местного иссечения опухолей ободочной кишки.
МРТ брюшной полости
МРТ органов брюшной полости с внутривенным усилением выполняется при планировании резекции печени (около 25% пациентов при первичной диагностике КРР уже имеют метастазы в печени). КТ не всегда позволяет в полной мере высказаться о распространенности процесса.
Для чего нужна программа мониторинга больных раком толстой кишки?
Мониторг – это регулярное обследование, которое проходят пациенты, перенесшие операцию по поводу колоректального рака. Цель мониторинга заключается в том, чтобы следить за состоянием здоровья пациента, выявлять новые полипы, чтобы была возможность идентифицировать вновь развивающийся рак (рецидив заболевания), если он произойдет, на самой ранней стадии.
Хирургическое удаление опухоли – это самое эффективное лечение рака ободочной и прямой кишки. Даже после удаления всей раковой опухоли, в других органах и частях тела могут остаться раковые клетки. Эти скопления раковых клеток во время первой операции могут быть настолько маленькими, что их невозможно определить. Однако, спустя какое-то время они могут начать расти. Возможность развития рецидива рака толстой и прямой кишок (возврата заболевания) зависит от стадии и особенностей течения заболевания. Появление рецидива опухоли может усложнить последующее лечение с помощью химиотерапии и/или лучевой терапии. При ранней диагностике рецидива рака толстой и прямой кишок пациенты имеют большие шансы на проведение успешного лечения, в том числе хирургического.
Диагностика рака жкт
Рак ЖКТ относительно легко выявляется, так как симптомы рака желудка у мужчин и женщин достаточно характерны, чтобы заподозрить эту болезнь. В зависимости от жалоб, с которыми пациент обратился к врачу, диагностика рака желудка или других органов может основываться на лабораторных или инструментальных исследованиях. Но на основании результата лишь одного анализа или метода визуализации диагноз не ставится. Для этого нужен комплекс обследования, который позволяет определить наличие опухоли, ее расположение, размеры, структуру, наличие/отсутствие метастазов и другие критерии.
Поэтому диагностика рака желудка и других органов ЖКТ может включать в себя несколько из следующих процедур:
- Общий анализ крови. Это исследование часто становится первым, с которого начинается диагностика рака желудка у мужчин и женщин. Результаты анализа позволяют определить признаки, указывающие на возможный злокачественный процесс.
- Биохимический анализ крови. Диагностика рака желудка, кишечника, печени и пр. включает в себя это исследование как источник информации об интоксикации, вызванной разложением опухоли, об уровне ферментов, повышающемся при наличии онкологии и др.
- Анализы на онкомаркеры РЭА, СА 19-9, СА 242 и другие. Результаты этого исследования используются в качестве вспомогательных или уточняющих.
- Инструментальные методы диагностики рака желудка и других органов ЖКТ. Для этого используется УЗИ, ФГДС, ФКС, КТ, МРТ, контрастная рентгенография и др.Эндоскопические методы диагностики рака желудка и кишечника (ФГДС, ФКС) позволяют сделать забор образца ткани с патологически измененного участка желудка или кишечника. После этого биоптат передается в лабораторию на гистологическое и цитологическое исследование.
При симптомах и проявлениях рака желудка у женщин важно исключить наличие опухолей в молочных железах, так как они часто становятся причиной вторичного рака верхних отделов пищеварительной системы. А симптомы рака желудка у мужчин требуют консультации уролога-андролога, так как вторичный рак кишечника может исходить из опухоли простаты
Скрининг КРР в СПб
Всем взрослым жителям мегаполисов, особенно в зонах умеренного климата, целесообразно проходить ежегодный скрининг для исключения диагноза колоректальный рак. Это заболевание в подавляющем большинстве случаев не является наследственным, а провоцирующими факторами выступают сидячая работа, недостаток солнца и несбалансированное питание. По большому счету, рискует каждый.
Поймать болезнь на ранней стадии не требует больших усилий и затрат. В стандартный набор скринингового теста входит анализ кала на скрытую кровь и пируваткиназу.
Пройдите скрининг колоректального рака в медцентре ТРАДИЦИИ: СПб, 11-я линия В.О., д.36.
Если вы проживаете далеко от нас, вызвать специалиста можно и на дом в любой район города, а также в города Ленинградской области и даже немного за ее пределы. Уточнить информацию можно по телефонам: +7 (812) 323‑07‑49 и +7 (921) 932‑14‑79 (пн-пт 9.00 — 21.00; сб-вс 10.00 — 18.00)
Лечение рака жкт
Лечение рака желудка направлено на уменьшение размеров опухоли, на замедление злокачественного процесса, на поддержание общего уровня здоровья пациента, на облегчение симптомов и признаков болезни, и на улучшение качества жизни.
Такая комбинация эффектов достигается при использовании следующих методов:
- Хирургический. Полное удаление желудка при раке требуется в крайних случаях. Это значит, что этот орган полностью поражен заболеванием, утратил способность выполнять свои функции и становится источником боли, интоксикации. Операция по удалению желудка при раке сопровождается также удалением прилегающих тканей, которые могут быть вовлечены в злокачественный процесс. Помимо гастрэктомии могут применяться органосохраняющие техники. К ним относится такая операция по удалению желудка при раке как резекция. При этом иссекается только часть органа, после чего восстанавливается непрерывность системы пищеварения. Независимо от характера и вида хирургического вмешательства, назначается дополнительное лечение рака желудка.
- Химиотерапевтический. Лечение рака желудка этим методом позволяет снизить активность раковых клеток и вызвать их гибель. В зависимости от того, какой выявлен рак ЖКТ, в каком органе, насколько быстро он прогрессирует и образовались ли метастазы, может сначала назначаться химиотерапия, и лишь затем удаление желудка при раке, участка кишечника или другого органа, пораженного болезнью. Такая тактика позволяет замедлить рост и активность раковых клеток, что делает прогнозы более благоприятными. Химиотерапевтическое лечение рака желудка и других органов ЖКТ может назначаться в виде инъекций или таблеток.
- Радиологический. Такое лечение рака желудка направлено на подавление активности раковых клеток и их гибель. В отличие от химиотерапии, радиологический метод использует облучение рентгеновскими лучами. Но лечение рака желудка также может начинаться с радиологического метода и лишь затем проводиться операция по удалению желудка при раке или его части.
- Вспомогательные методы. Для облегчения симптомов и признаков болезни может назначаться сопутствующее лечение рака желудка. В него входят обезболивающие препараты, противорвотные, средства для нормализации состава крови и пр.
Рак ЖКТ имеет достаточно благоприятные прогнозы при условии, что лечение рака желудка, кишечника, печени и пр. начато вовремя и проводится согласно современным стандартам. Независимо от того, нужно ли полное удаление желудка при раке, или достаточно удаления злокачественного очага, современная онкология владеет огромным спектром методов и средств, чтобы продлить жизнь пациента на максимально долгий срок и сохранить ее высокое качество
Поэтому важно помнить: операция по удалению желудка при раке — не приговор так же, как перестал быть приговором и собственно диагноз рак ЖКТ
Список исследований, доказанно снижающих смертность от рака
(по данным National Cancer Institute, США)
Колоноскопия, сигмоидоскопия и высокочувствительные методы обнаружения крови в кале — для рака толстой кишки. При проведении колоноскопии и сигмоидоскопии врач имеет возможность обнаружить полипы кишечника и удалить их до того, как они переродятся в раковую опухоль. Обычно проведение в качестве скрининга эндоскопических исследований кишечника рекомендуется в возрасте от 50 до 70 лет.
Низкодозированную спиральную томографию легких применяют в качестве скринингового обследования у тяжелых курильщиков в возрасте от 55 до 74 лет.
Маммографию проводят у женщин в возрасте от 40 до 74 лет для раннего выявления рака молочной железы. Метод существенно снижает смертность от этого заболевания, особенно в группе старше 50 лет.
Пап-тест и анализы на вирус папилломы человека снижают заболеваемость раком шейки матки, так как обнаруживают атипичные клетки до развития опухоли. Смертность от этой патологии неуклонно снижается. Эти исследования рекомендуют проводить регулярно, начиная с 21 года и до 64 лет.
Другие скрининговые тесты
Определение альфа-фетопротеина в крови совместно с УЗИ печени применяют в качестве скрининга рака печени при высоком риске его развития.
МРТ молочных желез используют при мутациях в генах BRCA1 или BRCA2. У этой группы очень высок риск рака груди и некоторых других злокачественных новообразований.
Определение онкомаркера CA-125 в крови часто делают вместе с трансвагинальным УЗИ женских половых органов для раннего обнаружения рака яичников, особенно при повышенном риске этого заболевания.
Самообследование молочных желез и врачебный осмотр груди не снижают смертность от рака молочной железы. Конечно, при обнаружении образования в молочной железе необходимо полное обследование для постановки диагноза.
Анализ крови на маркер ПСА совместно с пальцевым ректальным исследованием предстательной железы позволяет обнаружить опухоль простаты на ранней стадии.
Регулярно проводить осмотр кожи часто рекомендуют людям с высоким риском рака кожи. Хотя такое самообследование не снижает смертность от злокачественных новообразований кожи и приводит иногда к гипердиагностике, изменения формы и цвета родинок, появление новых или изъязвлений на коже — повод обратиться к врачу.
Трансвагинальное УЗИ позволяет получить изображение яичников и матки, что важно для женщин с повышенным риском рака яичника (с мутацией BRCA1 или BRCA2 ) или рака эндометрия (с синдромом Линча). Раннее выявление злокачественных опухолей очень важно для снижения смертности, а при выявлении предрака — и заболеваемости
Раннее выявление злокачественных опухолей очень важно для снижения смертности, а при выявлении предрака — и заболеваемости