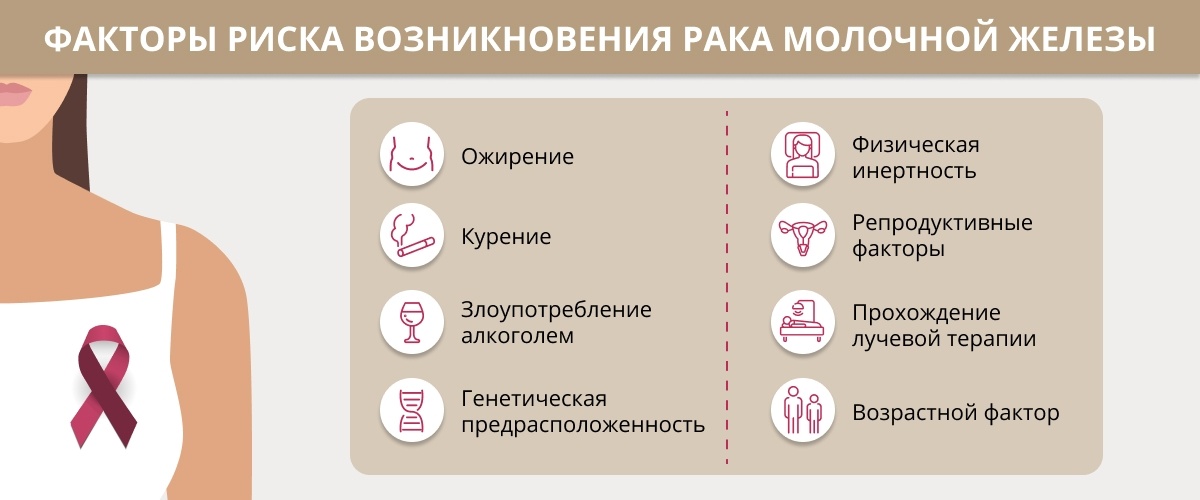
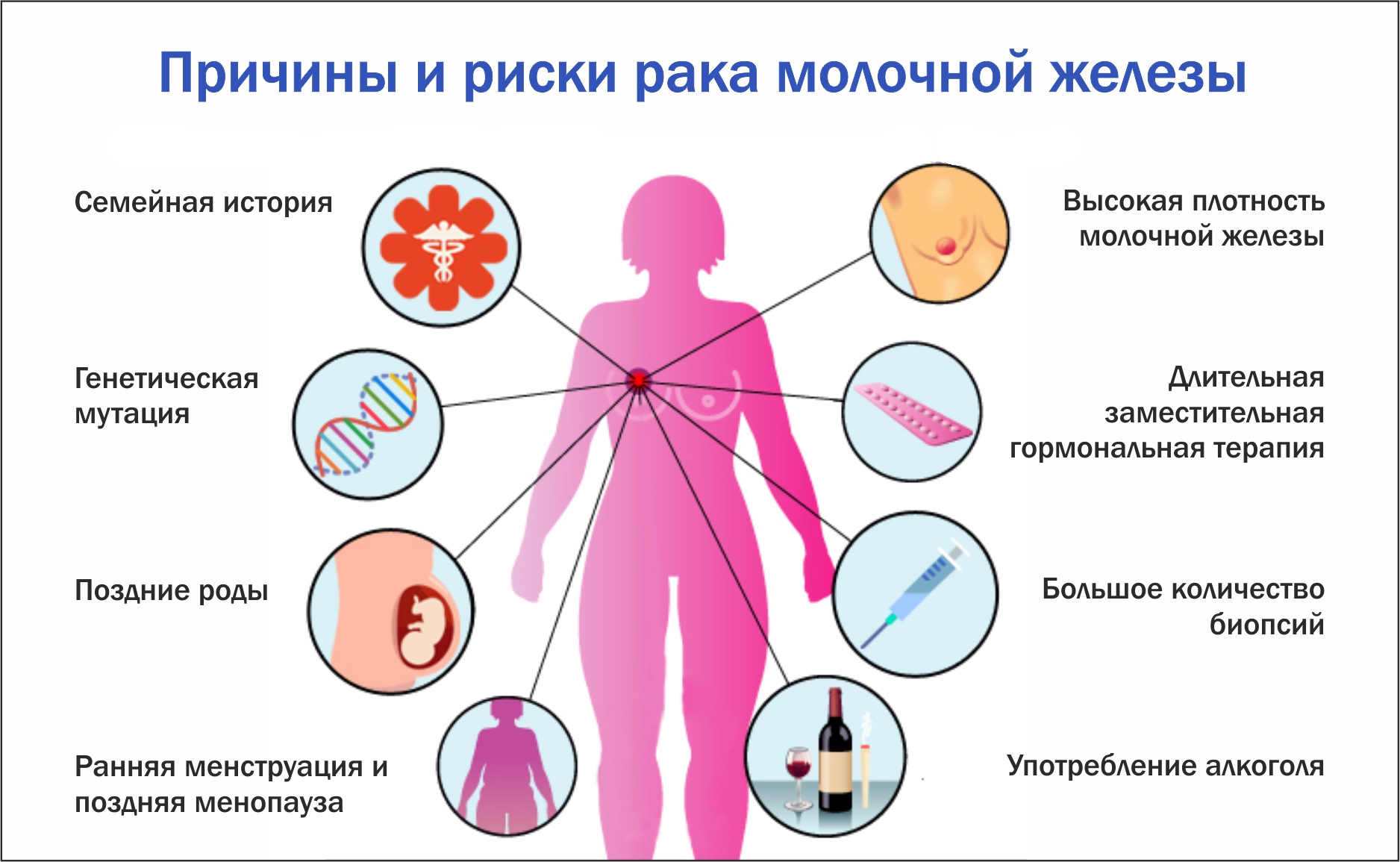
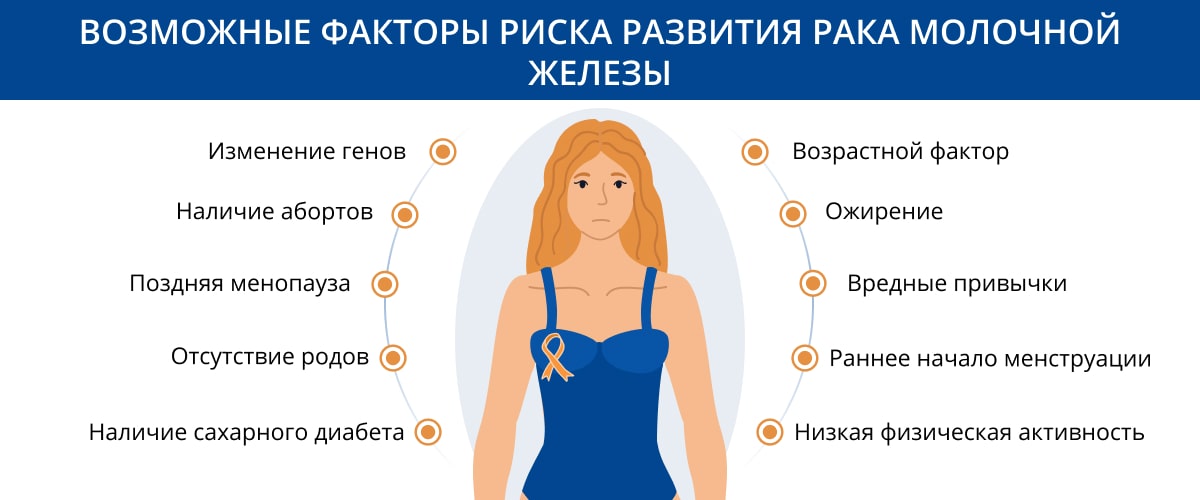
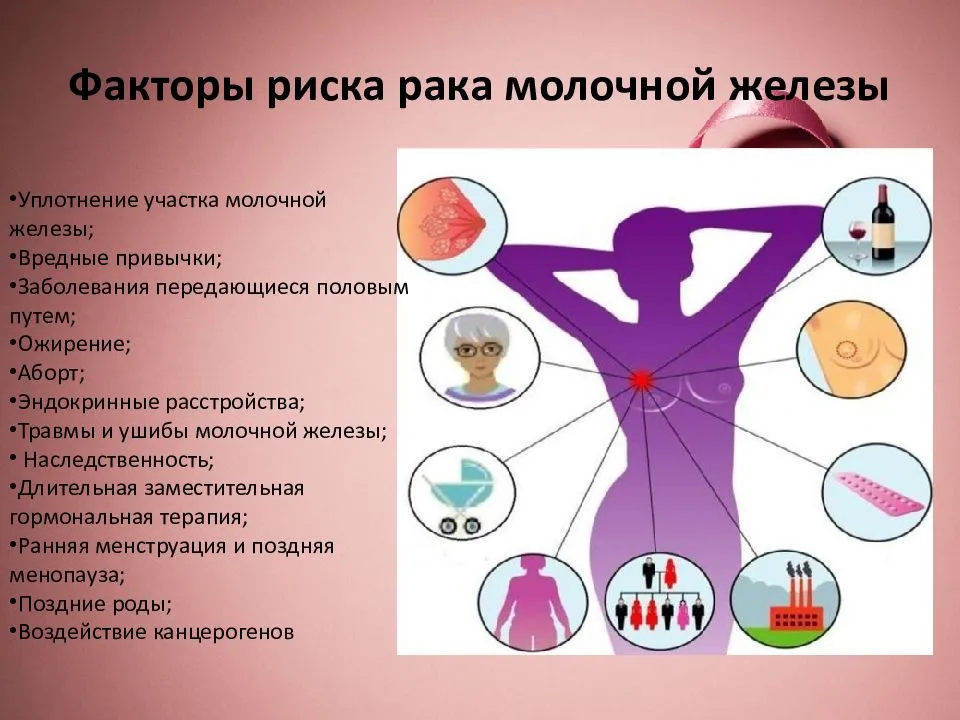
Наследственные и приобретенные мутации
Спровоцировать злокачественную опухоль могут два типа генов. Это протоонкогены и гены-супрессоры. Первые оказывают влияние на белки и контролируют их размножение. При появлении большого количества копий они мутируют в онкоген. Такая клетка начинает активно делиться, что и вызывает опухоль.
Гены-супрессоры напротив, подавляют развитие опухоли, тормозят деление клеток и провоцируют клеточную смерть. При раке молочной железы чаще сбой отмечается именно в супрессорах, то есть нет тормозящего момента.
Учеными выявлено большое количество генов, способных вызвать изменения в клетках и спровоцировать рак грудной железы. Наибольший процент мутаций у следующих типов:
- BRCA1 направлен на репарацию ДНК. Риск рака при мутациях – 65%.
- ATM восстанавливает поврежденную ДНК, при нарушениях в его работе клетка умирает. Риск рака – 52%.
- CHECK 2 участвует в восстановлении ДНК. Риск опухоли -28%.
- PALB2 восстанавливает ДНК. Риск рака – 58%.
- PEN контролирует рост клеток. Риск онкологии – 85.2%.
Отдельно выделяются приобретенные мутации. Они не передаются по наследству и образуются в течение жизни человека. Некоторые никак не влияют на состояние клетки, другие провоцируют рак.
Методы диагностики
Первое, с чего стоит начать, — самодиагностика. Это не прихоть, и ее обязательно нужно проводить раз в несколько месяцев. Подробнее о том, как самостоятельно обнаружить уплотнения в груди, читайте здесь «Как провести самодиагностику и избежать рака груди«
Если нашли уплотнение — срочно к врачу. Некоторые виды рака груди развиваются очень быстро, и лечение, начатое всего на несколько недель раньше, спасает пациентке жизнь.
Лучше всего попасть к такому маммологу, который может сразу же во время приема провести все необходимые исследования, начиная с пальпации груди и УЗИ-диагностики и заканчивая маммографией с расшифровкой. К сожалению, в большинстве клиник маммологи вынуждены отправлять пациентов на диагностику к универсальному специалисту УЗИ, и некоторые новообразования остаются незамеченными или недоисследованными. В нашем центре врач-маммолог обеспечен всем необходимым оборудованием для полноценной диагностики.
Пальпация — важный этап. Бывают ситуации, когда некоторые уплотнения в груди не удается обнаружить на УЗИ, но удается найти чуткими пальцами врача.
После пальпирования проводится УЗИ-исследование. Делать его можно в любую фазу цикла, но лучше всего — с 5 по 10 день цикла. В это время гормональный фон наиболее стабильный, молочные железы не чувствительные и не отекшие. УЗИ — безвредный и высокоинформативный метод обследования. Его используют и для профилактического осмотра, и для выявления заболеваний. УЗИ позволяет оценить структуру тканей и обнаружить новообразования от 5 мм и отличить раковую опухоль от кисты. Под контролем УЗИ врач также может взять пункцию из уплотнений для дальнейшей диагностики.
После 40 лет раз в два года нужно делать маммографию. Это рентгеновское исследование груди. На нем можно увидеть доброкачественные новообразования — липомы и фиброаденомы, а также злокачественные опухоли. Недостаток этого метода исследования в том, что часто бывает необходима уточняющая диагностика с помощью УЗИ, МРТ или пункции. Но бывают такие образования, которые можно обнаружить только при помощи маммографии — это микрокальцинаты.
Рак как наследство
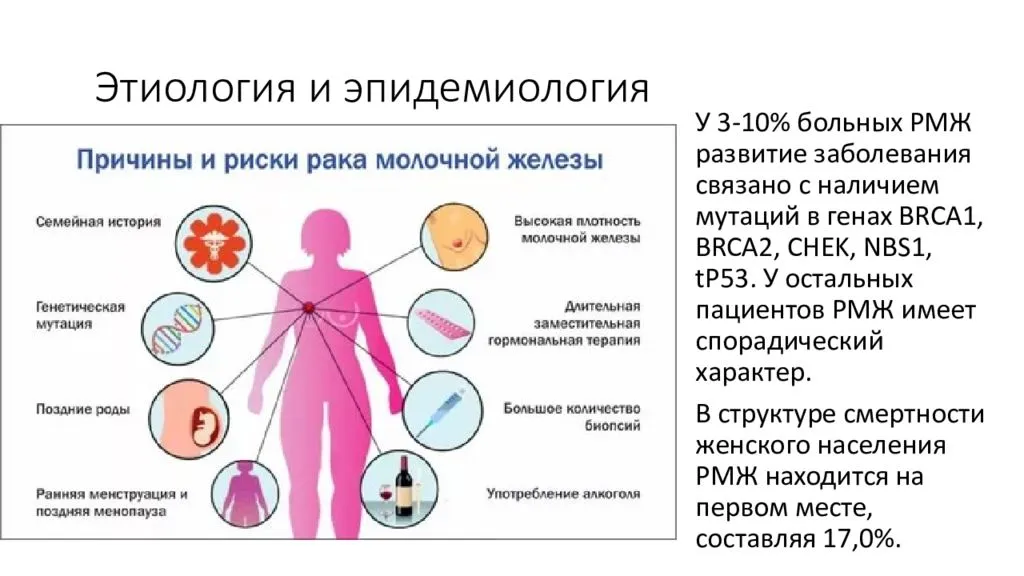
Онкологи установили, что лишь у 5-15% пациенток РМЖ имеет наследственною природу. Ученые связывают ее с мутациями в разных генах. Согласно данным профессора Г. Эванса (Великобритания), от 30 до 90% таких опухолей связаны с поражением генов BRCA1 и BRCA2, отвечающих за восстановление структуры ДНК.
Что же происходит? Молекула ДНК – место хранения генетической информации. К сожалению, «чтение», копирование, восстановление ее не всегда происходит корректно. Некоторые ошибки смертельно опасны. Своевременное их устранение происходит в фазу репарации.
ДНК состоит из 2 нитей, одновременный разрыв которых могут «вылечить» только гены BRCA1/2. Остальные участки молекулы не справляются с таким серьезным повреждением, число ошибок растет. Поэтому мутация гена BRCA1 или BRCA2 имеет такие серьезные последствия для здоровья.
Профилактика рака в этом случае связана с обследованием женщин с отягощенным семейным анамнезом. При высоком риске болезни рекомендована превентивная мастэктомия. Операция проходит в два этапа:
- Двухстороннее удаление молочных желез.
- Удаление матки и яичников.
Лишение женщины детородной функции связано с тем, что мутация BRCA1/ BRCA2 повышает вероятность опухолей и других локализаций. Обсуждение профилактической мастэктомии на примерах известных персон (Анжелина Джоли, Шерон Осборн) разделило наблюдателей на два лагеря. Первые соглашаются с необходимостью избавления организма от «мины с часовым механизмом». Вторые скептически относятся к лечению рака до его возникновения.
Примирить спорщиков смогут результаты исследований университета Манчестера, в которых онкологи оценивают вероятность возникновения опухоли у женщин, уже входящих в группу риска. Ученые исследуют состояние молочных желез, проводят статистический анализ для получения 10-летнего прогноза развития рака.
Пациенты, прошедшие такую диагностику, смогут принимать более взвешенное решение о необходимости профилактической операции. В Кембридже уже существует компьютерная модель BOADICEA, которая разрешена для получения информации о риске (пока в исследовательских целях).
Высокопенетрантные гены
Еще в начале 90-х годов BRCA1 и BRCA2 были идентифицированы как гены предрасположенности к раку молочной железы и раку яичников. Они находятся в длинных плечах 17-й и 13-й хромосом и имеют 24 и 27 экзонов соответственно, причем мутации чаще всего встречаются в самом крупном — одиннадцатом экзоне. Ортологи BRCA1 и BRCA2 определены и у других млекопитающих; всего в генах BRCA зарегистрировано свыше 2000 (!) различных мутаций, среди которых есть и делеции, и вставки, и замена одиночных нуклеотидов.
Наиболее распространены мутации в BRCA1/2 у евреев Ашкенази. Мутации, характерные для определенных сообществ и географических групп, описаны также и для жителей нашей страны. Так, в России мутации BRCA1 представлены в основном пятью вариациями, 80% из которых — 5382insC. Мутации генов BRCA1 и BRCA2 приводят к хромосомной нестабильности и злокачественной трансформации клеток молочной железы, яичников и других органов. Кумулятивный риск рака молочной железы и яичников у всех женщин с мутацией BRCA1/BRCA2 на протяжении всей жизни оценивается как минимум в 60–80% (средний суммарный риск — 65% для BRCA1 и 45% для BRCA2)
Однако, обращают внимание ученые, едва ли не большинство случаев семейного РМЖ и рака яичников невозможно объяснить уже изученными мутациями, поэтому биологи изучают возможные вариации в других генах, контролирующих клеточный цикл
Реконструкция груди после мастэктомии (удаления груди)
Существует несколько методик реконструкции груди, и выбор зависит от основного заболевания и возраста пациентки.
Первичная реконструкция груди выполняется одновременно с оперированием основного заболевания, а вторичная реконструкция означает последующую операцию через некоторое время.
Показаниями к первичной реконструкции груди являются высокомотивированные пациенты на первой и второй стадиях заболевания с соответствующим соотношением размера опухоли к размеру груди.
Противопоказаниями к первичной реконструкции груди являются диабет, ожирение, курение, сердечно-сосудистые заболевания и психические расстройства. Химиотерапия и лучевая терапия не являются противопоказаниями для первичной реконструкции груди.
Реконструкция груди может быть выполнена с помощью силиконового имплантата, расширителя тканей или с использованием собственных тканей.
Профилактика рака
Полностью исключить риск появления опухолей в молочной железе невозможно. Но профилактикой заниматься нужно
В то же время, чтобы добиться выраженного эффекта, важно обеспечить индивидуальный подход к каждой женщине, определить ее риски. Выполняется это посредством специальной модели, разработанной Гейлом
Методика применяется врачами ведущих клиник и позволяет понять, какова вероятность появления рака у конкретной женщины. Для этого у пациентки определяются пункты:
- Сроки начала менструаций.
- Возраст, в котором были первые роды.
- Начало менопаузы.
- Применение гормональных препаратов, как ОК и ЗГТ.
- Лишний вес.
- Плотность желез.
- Фиброаденома, папилломы, гиперплазии, а также дольковый рак.
- Курсы проведения лучевой терапии.
По каждому пункту определяются показатели. В случае, если риск менее 15%, то достаточно стандартных профилактических мероприятий:
- Активный образ жизни. Доказано, что у женщин, которые регулярно выполняют физические упражнения, рак встречается реже. Для этого достаточно обеспечить 150 минут легкой тренировки в неделю либо 75 минут интенсивной.
- Ранние роды. В случае, если у женщины никто из родственников не сталкивался с этим диагнозом, рождение малыша до 20 лет может существенно снизить вероятность онкологии в будущем. В то же время, если наследственность отягощена, то ранние роды могут наоборот, повысить риск рака.
- Нормальный вес. Даже для общего здоровья рекомендуется поддерживать массу тела в пределах нормы. Это достигается как за счет правильного питания и отказа от вредных продуктов, так и за счет физических упражнений. Если же вес неуклонно растет, стоит посетить специалиста и подобрать препараты для стабилизации гормонального уровня, который наиболее часто становится причиной ожирения.
- Уменьшение объема употребляемого алкоголя. Максимальной дозой в сутки является 45 мл напитка высокой крепости или 150 мл вина. Если дозу увеличить, риск онкологии также возрастает.
В том случае, если после проведения опроса и обследования вероятность рака составляет более 16%, то выделяются уже отдельные клинические рекомендации, которые стоит тщательно соблюдать. Как правило, это препараты, которые помогают справиться с проблемой высокого риска изменений в тканях молочных желез:
- Тамоксифен для подавления активности эстрогена в железах. Можно применять у женщин любого возраста.
- Ралоксифен также подавляет активность гормонов, подходит только женщинами в постменопаузе.
- Ингибиторы ароматазы оказывают подавляющее действие на эстрогены, причем за пределами придатков. Также показаны женщинам в постменопаузе.
Перечисленные лекарства являются узконаправленными и применять их можно только по назначению врача в индивидуально подобранной дозировке.
Также мы рекомендуем принимать капсулы ВИАЛАЙФ или раствор ВИАЛАЙФ, ведь в них содержатся максимально возможная концентрация хлорофилла, который:
- укрепляет иммунную систему;
- усиливает регенерацию клеток;
- насыщает ткани кислородом;
- оказывает антиоксидантное, противовоспалительное, детоксикационное действие.
Контакт с канцерогенами на работе
По данным ВОЗ, около 20-30% мужчин и примерно 5-15% женщин в возрасте от 15 до 64 лет в течение своей профессиональной деятельности подвергаются воздействию различных канцерогенов. Это в свою очередь приводит к развитию 10% всех онкологических заболеваний в мире.
Сегодня установлено 40 различных химических веществ и обстоятельств их воздействия, которые с уверенностью можно отнести к категории профессиональных канцерогенов. Эти канцерогены имеют связь с увеличением риска развития рака мочевого пузыря, кожи, легких, гортани, крови и носоглотки. Так, не менее 2% лейкемии обусловлено канцерогенным воздействием на производстве. А воздействие асбестовой пыли играет едва ли не ключевую роль в развитии мезотелиомы (злокачественная опухоль плевры).
Как предотвратить заболевание РМЖ
Онкологи выделяют первичную, вторичную профилактику и третичную профилактику РМЖ. Мероприятия рекомендованы разным группам женщин.
Первичная профилактика
Мероприятия направлены на устранение тех факторов, которые могут вызвать развитие заболевания. Включает в себя коррекцию образа жизни, регулярное посещение маммолога, самообследования. Первичная профилактика рекомендована здоровым женщинам.
Так ли это эффективно? Онкологи утверждают, что самостоятельное обследование не всегда выявляет рак на ранней стадии. Белорусские коллеги рассказывают, что пропустить опухоль размером до 2 см при пальпации могут даже врачи. Тогда для чего женщинам рекомендованы регулярные самостоятельные осмотры? Ответ прост – для привлечения внимания к своему здоровью. Женщина, которая следит за внешним видом молочной железы и оценивает связанные с ней ощущения, не пропустит прием у маммолога.
Вот основные правила самообследования:
- Осмотр проводят ежемесячно, после окончания менструаций, в один и тот же день цикла.
- Женщина встает перед зеркалом, опустив руки вдоль тела, осматривает форму желез, вид сосков.
- Женщина поднимает руки над головой, оглядывая грудь спереди и с обоих боков.
- Надавливает на железу тремя прямыми сложенными вместе пальцами.
- Женщина ощупывает молочные железы по кругу, начиная с верхне-наружного квадранта. При пальпации он в норме самый плотный.
- Затем следует сжать большим и указательным пальцем соски, проверяя наличие выделений.
- Женщина ложится на спину и повторяет круговую пальпацию каждой железы, ощупывает область подмышечных лимфоузлов.
Состояние может измениться даже в течение 1 менструального цикла. Следует немедленно обратиться к врачу при обнаружении даже одного из симптомов:
- уплотнение или узел в груди;
- боль, неприятные ощущения в молочной железе;
- припухание или уплотнение соска;
- втяжение соска;
- выделение из соска кровянистого характера;
- изменение вида кожи молочной железы (сморщена, участки втяжения);
- изменение формы и размеров груди;
- определение при пальпации увеличенных подмышечных лимфоузлов.
Вторичная профилактика
Этот комплекс мероприятий необходим для выявления заболевания на ранней стадии. Он жизненно необходим женщинам с отягощенной наследственностью, мастопатией, гормонально зависимыми опухолями.
Стандартный скрининг для этой группы включает:
- ежемесячные самообследования;
- проведение УЗИ молочных желез или маммографии.
Некоторые женщины считают, что регулярное посещение гинеколога избавляет от необходимости бывать у маммолога, «если ничего не болит». Это опасное заблуждение.
Поэтому на вопрос: «Как часто нужно ходить к маммологу», онкологи отвечают однозначно. Здоровая женщина с 18 лет должна посещать этого врача ежегодно. При наличии изменений в ткани железы ее осматривают чаще
Для чего? Хирурги с осторожностью относятся к любым образованиям в груди. Известны случаи, когда киста менее 0,5 см в диаметре, которую женщина легко пропустит дома, за 2-3 месяца вырастает в несколько раз и уже содержит атипичные клетки
Несложно подсчитать, что из нулевой стадии рака такая женщина быстро «перепрыгивает» во вторую с худшим прогнозом.
У пациенток до 40 лет осмотры врача включают УЗИ молочных желез. Профилактически исследование проводят ежегодно. Оно находит образования менее 3 мм.
После 40 лет ткань железы становится плотнее. На смену УЗИ приходит рентгеновское исследование (маммография) в двух проекциях. В плановом порядке его проводят ежегодно.
Осмотры специалиста, УЗИ, маммография относятся к ранней диагностике рака молочной железы. Регулярные осмотры снижают летальность при выявлении рака на 50%.
При наследственном риске женщина может сдать тесты на BRCA1/ BRCA 2 и другие мутации. Выявление «поломки» позволяет принять решение в пользу профилактической операции.
Третичная профилактика
Это комплекс мероприятий для женщин с установленным диагнозом. Они направлены на профилактику рецидива, предотвращение распространения метастазов. После курса терапии женщина наблюдается у онколога. Она получает лечение, проходит обследования.
Большинство рецидивов происходит в первый год после выявления болезни, в это время женщина посещает онколога не реже 1 раза в квартал. Если рак побежден, частота посещений снижается до 1 раза в год.
Рак молочной железы – заболевание, угрожающее здоровью и жизни каждой пятой женщины. Профилактика заключается в устранении негативных факторов образа жизни, внимательном отношении к здоровью, плановых обследованиях. И тогда у женщины, приходящей к врачу больше шансов услышать: «У вас все в порядке!»
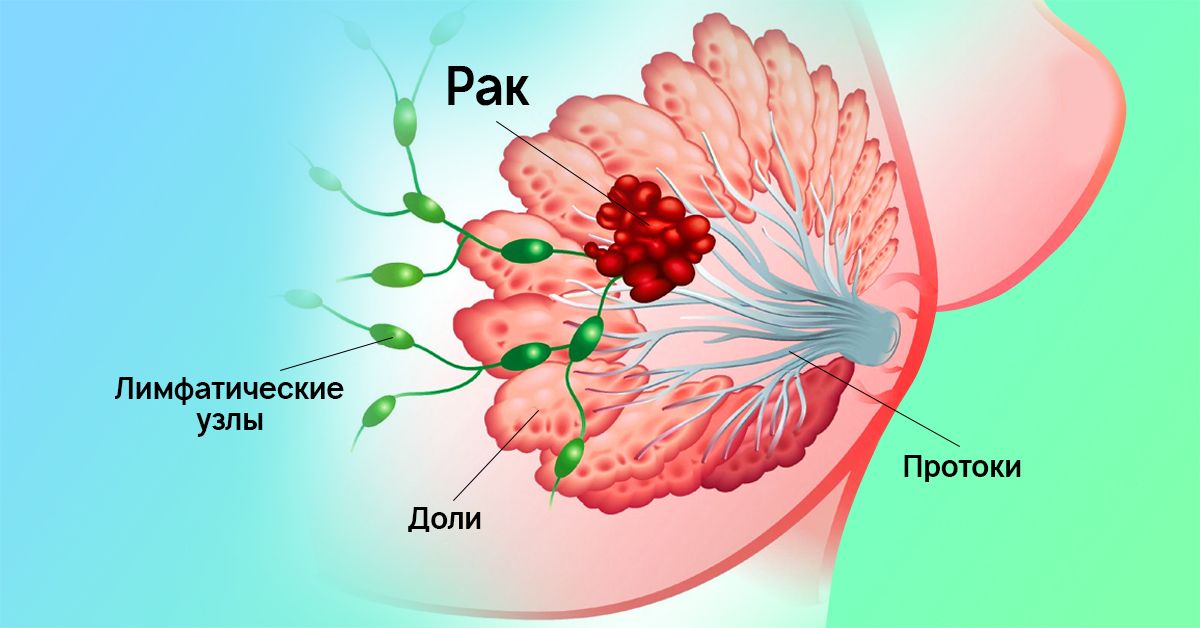
Что же такое рак молочной железы?
Это злокачественная опухоль, которая растет из эпителиальных клеток. Он развивается так же, как и новообразования других локализаций. Клетки железы размножаются делением и погибают через определенное количество циклов. Этот процесс регулирует ген-супрессор. При его мутации клетки становятся фактически «бессмертными» и быстро утрачивают свои свойства.
Опухоль увеличивается в объеме, оттесняет здоровые ткани. Ее фрагменты разносятся в другие органы. Метастазирование РМЖ происходит в ближайшие и отдаленные лимфоузлы, печень, почки, легкие, кости и головной мозг.
В зависимости от того, насколько рано была обнаружена болезнь, шансы пациента на выздоровление отличаются. Описание стадий РМЖ и прогноз отражены в таблице ниже:
| Стадия опухоли | Признаки | Пятилетняя выживаемость, в % |
| Нулевая стадия | Атипичные клетки находятся только в самой опухоли. | Более 90% пациентов |
| 1 стадия | Рак проникает в соседние ткани. Опухоль достигает 1,5-2 см, пациентка еще не может обнаружить ее самостоятельно. | До 80% пациентов |
| 2 стадия | Размер первичного очага достигает 4-5 см, клетки рака разносятся в ближайшие лимфатические узлы (надключичные, окологрудинные, подмышечные). | От 50 до 70% |
| 3 стадия (A и B) | Опухоль растет, ее клетки разносятся в другие органы, отдаленные лимфоузлы. Стадия 3A: размеры первичного очага превышают 5 см, при биопсии лимфоузлов находят атипичные клетки. Стадия 3B: опухоль уже проросла в грудную стенку или наружу в кожу железы, поражены внутригрудные лимфоузлы. | Не более 60%, чаще выживаемость пятилетняя приближается к 10-20% |
| 4 стадия | Рак вышел за пределы молочной железы и подмышечной впадины, есть метастазы во внутренних органах, отдаленных лимфоузлах. | От 0 до 10% |
Лечение рака молочной железы
Схема лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии
Берется во внимание и общее состояние пациента. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения, то шанс полностью вылечить рак груди является весьма высоким
Хирургический метод
Оперативный метод является доминирующим в лечении рака молочной железы. При раннем выявлении опухоли возможно проведение органосохраняющей операции — секторальной резекции. Выполнение такого вмешательства сопровождается повышенным риском местного рецидивирования, в связи с чем его комбинируют с другими методами, например, лучевой терапией.
На более поздних стадиях рак груди лечится с применением мастэктомии — удаления всей молочной железы вместе с ближайшими лимфатическими узлами. Врач также может принять решение об удалении второй молочной железы, если велик риск развития и в ней злокачественной опухоли.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевая терапия
С целью улучшения непосредственных и отдаленных результатов оперативного вмешательства при раке молочной железы, в качестве вспомогательного метода используется лучевая терапия. Она может применяться в предоперационном периоде для уменьшения степени злокачественности опухоли молочной железы, повреждения и регрессии микрометастазов. Однако чаще к лучевой терапии прибегают после операции, когда необходимо уничтожить раковые клетки, которые могли остаться в организме.
Химиотерапия
Для лечения рака груди применяются химиопрепараты до или после хирургического вмешательства с целью полного излечения, продления жизни и улучшения ее качества, либо для уменьшения объема операции. Каждый из химиотерапевтических препаратов оказывает действие только на клетки в определенной фазе клеточного цикла. Поэтому наиболее эффективно назначение полихимиотерапии — сочетания нескольких лекарственных средств, которые имеют разную эффективность и механизм действия.
В клиниках «Евроонко» для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Лекарственная терапия: гормональные и таргетные препараты
Злокачественная опухоль молочной железы признается гормоночувствительной, если более 10% клеток в ее составе имеют рецепторы к эстрогену или прогестерону. В этом случае применяют гормональную терапию. Чем больше опухоль имеет гормональных рецепторов, чем эффективнее будет такое лечение.
В состав этого вида терапии входят несколько методов, которые останавливают выработку гормонов и блокируют их поступление. На сегодняшний день всё шире используются препараты из группы нестероидных антигормонов, которые воздействуют только на опухоль молочной железы и не затрагивают механизмы гормонообразования во всем организме. Терапия гормональными препаратами назначается как в послеоперационном периоде с целью снижения риска рецидивирования, так и в качестве самостоятельного лечения неоперабельных опухолей молочной железы для контроля над их ростом.
Для лечения рака молочной железы применяют также таргетную терапию — препараты против определенных молекул-мишеней в опухолевых клетках, минимально воздействующие на здоровые клетки организма. Таргетную терапию используют отдельно или в комбинации с другими методами лечения.
Как меняется грудь в течение жизни
Грудь стареет вместе с нами, и с этим нельзя ничего поделать. Скорость этого старения зависит от того, какие гены вам передали мамы и бабушки. Когда мы молоды, большую часть объема нашей груди составляет плотная железистая ткань. Жировой ткани очень мало. С возрастом соотношение меняется. Железистой ткани становится все меньше, а жировой — все больше. При диагностике молочные железы разделяют по плотности:
- 4 плотность — 75-100% от объема молочной железы составляет железистая ткань. Такая грудь у молодых девушек;
- 3 плотность — 50-75% железистой ткани;
- 2 плотность — 25-50% железистой ткани;
- 1 плотность — до 25% от объема — это железистая ткань, а все остальное — жировая.
Если плотность желез 3 или 4, то маммография чаще всего оказывается неинформативной. Наша плотная ткань может скрыть новообразования. Именно поэтому маммографию и назначают женщинам только после 40 лет, когда уже достаточно много жировой ткани.
Выживаемость при раке молочной железы в России
На этом графике мы видим, что в России, СПб и Москве 5-летняя выживаемость при раке молочной железы находится в пределах 60-64%. Если сравнить его с данными Скандинавского исследования (представленных выше), то можно заметить, что такой уровень выживаемости «у них» соответствует в основном при 3 стадии рака.
Это означает, что:
- либо у нас рак диагностируется на поздних стадиях (из-за отсутствия финансирования действующих программ профилактических обследований и раннего выявления),
- либо пациентов перед лечением неполноценно обследуют и изначально стадия не соответствует истине (из-за того, что по ОМС это невозможно сделать на надлежащем уровне),
- либо проводимое лечение не соответствует современным стандартам (опять же, из-за недофинансирования).
Рак молочной железы 4
4 стадия рака молочной железы подразумевает наличие отдалённых метастазов — когда удалить всю опухоль и её отсевы технически не возможно. В такой ситуации длительность жизни пациента зависит от того, на сколько успешно удасться добиться сосуществования человека со своей опухолью. Для этого могут применяться различные способы воздействия на опухоль: системное лечение (химиотерапия, гормонотерапия, таргетное лечение), лучевая терапия и операция.
На данном графике показан результат 5-летней выживаемости 12.838 пациентов с 4 стадией рака молочной железы, в зависимости от того лечения, которое они получали (но без учёта данных об иммуногистохимическом подтипе опухоли): —- Системное лечение и лучевая терапия — 5-летняя выживаемость до 20%—- Только системное лечение — 5-летняя выживаемость больше 20%—- Системная терапия и операция — 5 летняя выживаемость — больше 35%—- Системное лечение, операция и лучевая терапия — 5-летняя выживаемость почти 40%
При 4 стадии рака невозможно достичь полного излечения, но в ряде случаев можно достичь ремиссии — когда болезнь есть, но она никак не мешает жизни человека, и он живёт со своей болезнью достаточно долго. Это абсолютно реально и при 4 стадии заболевания! Важно получать правильное лечение
Инфекционные заболевания
Почти 22% смертей от рака в развивающихся странах связано с различными инфекциями. В развитых странах этот показатель составляет всего 6%. В первую очередь речь здесь идет, конечно, о вирусных заболеваниях, таких как вирусные гепатиты и папилломатоз.
Так, вирусные гепатиты С и D существенно повышают риск развития рака печени (по некоторым данным, до 20%). А вирус папилломы человека увеличивает риск появления рака шейки матки почти вдвое.
Но вирусные инфекции — не единственный инфекционный фактор риска онкологии. Доподлинно известно, что Helicobacter pylori — основной провоцирующий фактор рака желудка. Шистосомоз (паразитарная инфекция) в некоторых странах — серьезный фактор риска рака мочевого пузыря.
Экологические факторы
Наибольшее значение тут имеет загрязнение воды и воздуха афлатоксинами и диоксином. По статистическим данным, собранным ВОЗ за последние 15 лет, экологическими проблемами обусловлено примерно 4% всех раковых заболеваний.
Высокая концентрация канцерогенов в воздухе может наблюдаться не только в промышленных зонах или вблизи автострад. В жилых и офисных помещениях она может присутствовать ввиду использования, например, мебели из ДСП низкого качества, выделяющей в воздух формальдегид. Причем речь идет не только о загрязнении воздуха и воды, но и наличии канцерогенов в продуктах питания.