Лечение коронавируса у детей
Для лечения коронавируса у детей специальных лекарств не назначают – их попросту нет. Лечение симптоматическое и в целом не отличается от лечения других ОРВИ. Сидите дома, проветривайте квартиру, соблюдайте режим прохладного влажного воздуха. Давайте ребенку много воды, не заставляйте есть. Промывайте нос солевым раствором, полощите горло. При высокой температуре (выше 38,5 градусов) дайте жаропонижающее. Если же появляются опасные симптомы – одышка, мучительный сухой кашель, затрудненное дыхание, тогда требуется интенсивная медицинская помощь и наблюдение в стационаре. Это не обязательно коронавирус – может быть любая вирусная инфекция: грипп, пневмококковая и другие.
Что касается осложнений, то при коронавирусе у детей они такие же, как и при ОРВИ: пневмония, бронхит, синусит, острая дыхательная недостаточность, отек легких, сепсис, инфекционно-токсический шок, проблемы с желудочно-кишечным трактом. Осложнения бывают, как правило, у детей, имеющих другие заболевания. К примеру, астму, хронический бронхит .
Нужен ли тест на коронавирус детям?
Согласно методическим рекомендациям, тест проводят при подозрении на новую коронавирусную инфекцию при наличии симптомов или при контакте в больными. Биологические образцы заболевших детей (назофарингеальные смывы, мокрота, бронхо-альвеолярный лаваж, образцы крови и кала) содержат РНК вируса. Для подтверждения инфекции COVID-19 применяется метод ПЦР, который позволяет выявить РНК SARS-CoV-2. Образцы должны быть собраны как можно скорее после выявления ребенка, подлежащего диагностике.
Для первичной диагностики выполняются назофарингеальный мазок и орофарингеальный мазок.
Можно ли делать прививку против коронавирусной инфекции детям?
Всемирная организации здравоохранения (ВОЗ) признала, что детей можно вакцинировать против коронавирусной инфекции. В настоящее время в мире начаты испытания детских вакцин против COVID-19 и, по мере поступления результатов, ВОЗ выпустит обновленные рекомендации по вакцинации детей.
Пособие на детей до 18 лет гражданам, признанным безработными
На эту доплату имеет право любой из родителей, в том числе приемный, опекун, попечитель и усыновитель, имеющий детей до 18 лет и вставший на учет на бирже труда. Доплата назначается только одному из родителей или иных законных представителей ребенка, даже если работу потеряли оба.
Размер доплаты – 3 тыс. руб. на каждого ребенка до 18 лет.
Срок ее получения – с апреля по август 2020 г.
Подать заявление о признании безработным и назначении пособия по безработице можно как лично – в центре занятости по месту жительства, так и онлайн – через Портал госуслуг и сайт trudvsem.ru.
С 1 июня 2020 г. центры занятости населения самостоятельно запрашивают сведения о наличии детей у гражданина, заполнившего заявление о признании его безработным в электронной форме.
См. Постановление Правительства РФ от 27 марта 2020 г. № 346 «О размерах минимальной и максимальной величин пособия по безработице на 2020 год» (в редакции от 13 июня 2020 г.).
Какие трудности возникают?
Если свидетельство о рождении ребенка выдано в другой стране, центр занятости не сможет проверить информацию о наличии ребенка по доступным ему базам.
Если не совпадают данные о заявителе и наличии у него детей, указанные в электронном заявлении и имеющиеся в базе органов ЗАГС, то служба занятости при расчете пособия и определении права на доплату будет руководствоваться данными из базы ЗАГС, даже если они ошибочны.
Не всегда получается донести свидетельства о рождении детей лично из-за ограниченного режима работы центров занятости.
Для получения пособия по безработице и доплаты за детей необходимо проходить регулярную перерегистрацию, иначе выплаты будут прекращены.
Причины и следствия назначения антибиотиков при COVID-19
После появления нового заболевания было неясно, чем лечить коронавирус. Врачи и ученые всех стран пробовали самые разные схемы назначения препаратов. Результаты такого лечения были непредсказуемы, статистически достоверную информацию на тот момент получить было невозможно.
Некоторое время считалось, что вирус вызывает поражение легких по типу пневмонии. Такое заболевание привыкли лечить антибиотиками. Эта группа препаратов стала активно изучаться.
В начале 2020 года появились данные об эффективности совместного использования гидроксихлорохина – препарата, подавляющего воспаление – и азитромицина, одного из самых эффективных антибиотиков при пневмонии. Такую схему начали применять для лечения среднетяжелых и тяжелых поражений легких. Из-за недостатков диагностики и сложностей с организацией стационарного лечения азитромицин и другие антибиотики стали использовать и для амбулаторного лечения пациентов с легким течением болезни.
Причины использования азитромицина для лечения коронавирусной инфекции были следующими:
- антибиотик при экспериментах на клетках вне организма подавлял жизнедеятельность вируса гриппа и коронавируса;
- был обнаружен иммуномодулирующий и противовоспалительный эффект препарата;
- медленное выведение азитромицина из организма давало надежду на профилактику бактериальной пневмонии.
Позднее все эти предположения были признаны неверными. Поэтому в 2021 году вопрос о том, пить ли антибиотики при ковиде, был окончательно решен отрицательно.
Помимо так и не доказанного влияния на заболеваемость, развитие тяжелых форм болезни и смертность от нее на фоне применения антибиотиков, широкое применение антибиотиков стало причиной нескольких проблем.
Антибиотико-ассоциированная диарея
Это и другие поражения кишечника, связанные с приемом антибактериальных препаратов, возникают у 5 – 30% пациентов. Они вызваны угнетением кишечной микрофлоры и размножением условно-патогенных микроорганизмов, выделяющих токсические вещества. Для лечения такого состояния необходимо восстановить собственную микрофлору кишечника
Резистентность
Еще до пандемии устойчивость к макролидам (группа, к которой принадлежит азитромицин) пневмококков достигала 20%, а гемофильной палочки – 100%. При необоснованном назначении антибиотиков в дыхательных путях происходит размножение болезнетворных микроорганизмов, которые становятся нечувствительными к антибактериальным препаратам. Если микробы становятся причиной присоединения к коронавирусной инфекции бактериальной пневмонии, лечить ее очень трудно. Врачи доказали, что при раннем назначении антибиотиков пациенты чаще умирают именно от бактериальных осложнений, вызванных резистентными микроорганизмами. Еще одно следствие антибиотикорезистентности – рост числа тяжелых инфекционных поражений почек, сердца и других органов, не связанных с коронавирусом.
Побочные эффекты
Антибиотики могут вызвать серьезные проблемы со здоровьем – лекарственный гепатит, тяжелые нарушения ритма сердца, аллергические реакции, уменьшение количества лейкоцитов в крови и другие.
Современный взгляд на использование антибиотиков при коронавирусной инфекции
Бактериальная пневмония развивается у 8% больных с коронавирусом. Доказывают присоединение бактериальной инфекции такие показатели:
- увеличение концентрации в крови прокальцитонина более 0,5 нг/мл;
- повышение уровня лейкоцитов более 10*109/л;
- изменение лейкоцитарной формулы – нарастание количества палочкоядерных нейтрофилов более 10%;
- появление гнойной мокроты.
Медицинское сообщество России и других стран пришло к заключению, что антибиотики при омикроне и при других формах неосложненной коронавирусной инфекции неэффективны, так как не действуют на вирусные частицы. Врачи утверждают, что поражение легких при COVID-19 не является истинной пневмонией. Его нужно рассматривать как иммунное воспаление с развитием «цитокинового шторма», и на этот механизм развития заболевания антибиотики при коронавирусе также никак не влияют. Если у пациента отмечается повышение СОЭ, С-реактивного белка и других воспалительных маркеров, это служит проявлением «гипериммунного ответа» и не должно быть показанием к антибактериальной терапии.
Вопрос о том, какой антибиотик при омикроне должен использоваться при соответствующих показаниях, решается после бактериологического исследования мокроты на чувствительность к таким препаратам.
Правила посещения пациентов родственниками
Время посещения детей родственниками разрешается в строго отведенное время по пропуску:
- В будние дни с 16:00 до 19:30 часов;
- В выходные и праздничные дни с 11:00 до 14:00 часов, и с 16:00 до 19:30 часов.
Пропуск на посещение пациентов оформляется в Бюро пропусков при предъявлении документа, удостоверяющего личность. Время пребывания посетителя отмечается в информационном листке сотрудником охраны в Бюро пропусков. Пропуск предъявляется по первому требованию сотрудникам охраны, медицинскому персоналу, представителям администрации больницы.
Посетители должны оставлять верхнюю одежду в гардеробе, иметь при себе сменную обувь.
Посещение детей возможно только за территорией отделения. Посещение в палате к пациентам, находящимся в тяжелом состоянии, осуществляется с разрешения заведующего отделением. Одновременно у ребенка в палате могут находиться только два человека (лицо, осуществляющее уход за ребенком, и посетитель).
В отделении реанимации и интенсивной терапии не разрешается посещать пациентов детям до 14 лет.
При нарушении лечебного режима, требований медицинского персонала и Правил посещения пациентов родственниками пропуск аннулируется.
Перечень продуктов, разрешенных для пациентов, находящихся на лечении в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиал ФГБУ «НМИЦ радиологии» Минздрава России :
| Наименование продуктов | Количество продуктов | Примечание |
| Молоко | до 1,0 л; | В целостной упаковке производителя (с указанием срока годности) |
| Кефир | до 1,0 л; | В целостной упаковке производителя (с указанием срока годности) |
| Творог | 200 г | В целостной упаковке производителя (с указанием срока годности) |
| Сыр | 200 г | В целостной упаковке производителя (с указанием срока годности) |
| Масло сливочное | 100 г | В целостной упаковке производителя (с указанием срока годности) |
| Минеральная (питьевая) вода | 1,0 – 1,5 л; | В целостной упаковке производителя (с указанием срока годности) |
| Мёд или варенье | 300 г | В целостной упаковке производителя (с указанием срока годности) |
| Конфеты (зефир, пастила, мармелад) | 300 г | В целостной упаковке производителя (с указанием срока годности) |
| Мучные кондитерские изделия | 0,5 кг | В целостной упаковке производителя (с указанием срока годности) |
| Фрукты | до 1,0 кг | |
| Овощи свежие | 0,5 кг |
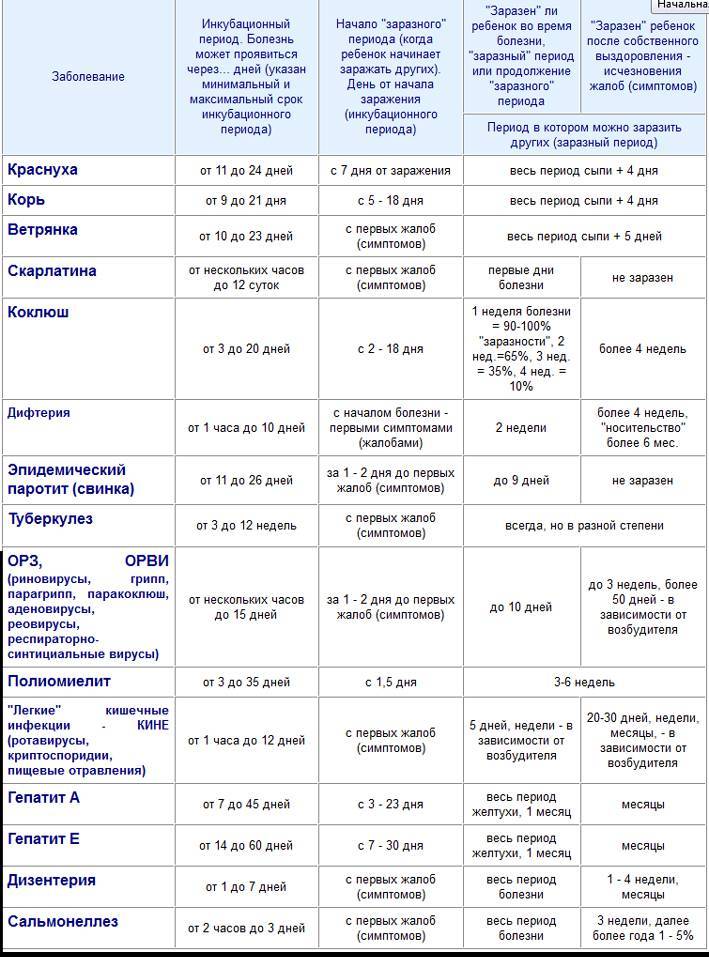
Распространенность и пути заражения
Чаще всего аденовирусы проникают в организм воздушно-капельным путем, то есть привычным способом для любого вируса из группы ОРВИ. Гораздо реже заражение происходит контактным способом. Ребенок играл с игрушкой больного друга, а потом потер себе глаза — стандартный сценарий заражения.
По факту, человеческий организм должен защититься от инфекционного заболевания сам, на помощь приходит иммунитет. Но на деле, ослабленный холодным временем года, местный иммунитет ребенка не в состоянии противостоять вирусу в главных воротах проникновения. Общий иммунитет, в связи с возрастом, также недостаточно противостоит вирусному заражению. Отсюда и появляется статистика, по которой дети болеют гораздо чаще, чем взрослые люди.
На долю аденовирусов приходится около 17% всех случаев острых респираторных заболеваний. Учитывая, что вирусных возбудителей насчитывается более 100, а еще существуют бактериальные возбудители, то цифра в общем масштабе впечатляет2.
Практически всегда аденовирусная инфекция наблюдается в форме эпидемической вспышки, то есть поражается группа детей, контактирующих друг с другом. Вирус может распространяться по организму, усердно размножаясь, в течение 1-3 недель.
Перечень продуктов, запрещенных для пациентов, находящихся на лечении в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиал ФГБУ «НМИЦ радиологии» Минздрава России :
1. Паштеты, студни, заливные (мясные, рыбные);
2. Куры, цыплята (отварные, жареные);
3. Пельмени, блинчики фаршированные, беляши с мясом;
4. Заправленные винегреты, салаты (овощные, рыбные, мясные);
5. Кондитерские изделия с заварным кремом и кремом из сливок;
6. Простокваша, творог домашнего изготовления;
7. Бутерброды с колбасой, ветчиной, рыбой;
8. Сырые яйца, яичница – глазунья;
9. Консервы и консервированные продукты домашнего приготовления;
10. Алкогольные напитки
Основание:
1. СанПиН 2.1.3.2630 – 10 «Санитарно – эпидемиологические требования к организациям, осуществляющим медицинскую деятельность»;
2. СанПиН 2.3.2.1324 – 03 «Гигиенические требования к срокам годности и условиям хранения пищевых продуктов».
Грипп
Грипп также относится к группе ОРВИ, однако из-за склонности гриппа к распространению с развитием эпидемий его выделяют отдельно. Кроме того, грипп сопровождается более выраженными клиническими проявлениями, и при нем выше риск осложнений. Существует подвид вируса гриппа H5N1, передающийся от больных птиц (уток, кур) человеку («птичий» грипп) или свиней («свиной» грипп).
Для гриппа характерно острое начало с повышения температуры до 38–40 °С, сопровождающейся болями и «ломотой» в мышцах, головной болью, ознобом, разбитостью, общей слабостью, плохим аппетитом. Затем присоединяются боль и першение в горле, сухой кашель. Насморк для гриппа не характерен, что отличает его от других ОРВИ («сухой катар»). Температура тела нормализуется на 3–5 день заболевания.
К осложнениям гриппа, помимо пневмонии, относят воспаление придаточных пазух носа, среднего уха (особенно у детей), респираторный дистресс-синдром (отек легких), менингит. Наиболее опасен грипп для маленьких детей, стариков, а также для больных ВИЧ-инфекцией, сахарным диабетом и людей с ослабленным иммунитетом.
При ОРВИ и гриппе нужно быть внимательным при повторном повышении температуры тела и ухудшении самочувствия — это говорит о развитии осложнений либо о наличии другого заболевания. «Тревожные признаки», при появлении которых нужно обязательно обратиться к врачу:
Сохранение повышенной температуры тела (более 37,5 °C) более 7 дней, а также ее повторное повышение;
- усиление головной боли;
- рвота;
- сонливость либо спутанность сознания;
- ригидность затылочных мышц (невозможность согнуть голову так, чтобы подбородком коснуться груди);
- одышка (затрудненное дыхание);
- боль в груди;
- кровянистый характер мокроты;
- любая сыпь на кожных покровах;
- непереносимость яркого света.
Диагноз ОРВИ и/или гриппа чаще всего не вызывает сомнений и основан на характерной клинической картине. Для выявления осложнений ОРВИ могут потребоваться общий анализ крови и мочи, рентгенография органов грудной клетки или придаточных пазух носа, иногда бактериологический анализ мокроты.
1
Лабораторная диагностика в МедикСити
2
Лабораторная диагностика в МедикСити
3
Лабораторная диагностика в МедикСити
Лечение гриппа и ОРВИ
- Соблюдайте домашний режим. Если в квартире, кроме Вас, есть кто-то еще, носите медицинскую маску, которую меняйте каждые 2 часа.
- Пейте больше теплой жидкости (до 2 л в день) — это позволит избежать обезвоживания в условиях высокой температуры тела и улучшит выведение токсинов из организма.
- При повышении температуры тела выше 38,5 °С, либо если Вы плохо переносите высокую температуру, принимайте жаропонижающие средства (парацетамол, ацетилсалициловая кислота). Помните, что ацетилсалициловая кислота (аспирин) категорически противопоказана детям младше 16 лет!!!
- Для облегчения симптомов ОРВИ можно использовать комплексные препараты, содержащие помимо жаропонижающего средства противокашлевые, противоаллергические компоненты, а также витамины. Внимательно читайте инструкции по применению!
- Для облегчения кашля можно принимать всевозможные травяные настои или отхаркивающие препараты, однако на продолжительность заболевания эти средства не влияют.
- Для воздействия на возбудителей применяют интерфероны (основной фактор противовирусной защиты в организме) и стимуляторы образования интерферонов; осельтамивир или занамивир (эффективны только при гриппе); противогриппозный иммуноглобулин вводят ослабленным людям, а также больным тяжелыми формами гриппа. Прежде, чем принимать эти препараты посоветуйтесь с врачом!
- Антибиотики для лечения неосложненных форм ОРВИ и гриппа не применяют, поскольку они не влияют на вирусы.
Чем лечить аденовирусную инфекцию у детей и профилактические рекомендации
Вылечить инфекцию можно, но не всегда понятно, какие действия или лекарства необходимо применять. После диагностики и определения симптомов аденовирусной инфекции у детей, вероятней всего, будет назначено лечение в домашних условиях. Госпитализация возможна, но только в самых серьезных случаях тяжелой формы заболевания.
Чудо лекарства, которое моментально избавит организм от аденовируса не существует, используется симптоматическое лечение и общие терапевтические мероприятия.
Рекомендации по лечению аденовирусной инфекции у детей, включают в себя5:
- Обильное питье;
- Соблюдение постельного или полупостельного режима (зависит от тяжести протекания заболевания);
- Лечебную диету с полным исключением раздражающих слизистую оболочку ротоглотки продуктов, включая острые, жареные и пряные блюда;
- Поддержание комфортной температуры и влажности воздуха;
- Проветривание помещения, где находится ребенок;
- Соблюдение всех гигиенических норм.
Лекарства для симптоматического лечения доступны в большинстве аптек, но должны выписываться только лечащим врачом-педиатром. К таким лекарствам относят:
- Жаропонижающие средства, применяемые при скачках температуры выше 38,5° С;
- Растворы морской воды или физраствор для промывания носа, при заложенности и выделениях;
- Полоскание горла специальными растворами;
- Витаминные комплексы.
В качестве профилактических мероприятий (до начала заболевания) используют:
- Закаливание;
- Полноценное и здоровое питание, ограничение посещений общественных мест и скопления людей во время обострения заболеваний;
- Обязательно мытье рук, соблюдение всех правил личной гигиены;
- Активность ребенка и физическая нагрузка;
- Поддержание здорового веса ребенка;
- Прогулки на свежем воздухе;
- Проветривание помещений и поддержание высокой влажности, особенно в сезон отопления.
Профилактика важна, но если ребенка поразила аденовирусная инфекция, то от закаливания стоит сразу отказаться, так как возможны неприятные последствия. При развитии бактериального осложнения могут потребоваться антибиотики, но без согласования с врачом их прием крайне нежелателен. Основная проблема лечения заключается в том, что аденовирус уже попал в организм, иммунитет пытается его победить, а в этот момент через входные ворота могут проникнуть другие вирусы и бактерии. На помощь приходят специальные медикаментозные препараты.
Одним из таких препаратов является ИРС — назальный спрей, стимулирующий местный иммунитет и помогающий бороться с причиной заболевания. Защита сводится к активации иммунной системы за счет бактериальных лизатов, включенных в состав препарата6,7.
Симптомы коронавируса у детей 2 года
Обычно детям младшего возраста, родители которых оказались инфицированными, врачи ставят диагноз «бессимптомное течение коронавирусной инфекции» на основании того, что малыши входят в группу постоянного общения с инфицированными людьми. Основным симптомом коронавируса у детей до года является температура субфебрильного типа. Может быть кашель и заложенность носа. В большинстве случаев дети в возрасте от года до 4 лет переносят заболевание бессимптомно, но могут возникать нетипичные проявления:
- расстройство желудка и диарея;
- тошнота и рвота;
- красные высыпания на коже, в том числе и на ладонях.
Тяжелые формы инфекции дыхательных путей у детей в возрасте от одного до шести лет встречаются очень редко. Острая дыхательная недостаточность при COVID-19 чаще встречается у пациентов подросткового возраста. Осложнения и вторичная бактериальная пневмония развиваются у детей младшего возраста только при наличии у них тяжелых форм врожденных или приобретенных патологий. Симптомы коронавируса у детей 3 лет, могут выражаться в снижении активности.
Если такое поведение сопровождается затрудненным дыханием, заложенностью носа и небольшой температурой, малыша нужно срочно отправить на карантин, лишив его возможности общаться со сверстниками в детском саду. При развитии тяжелых форм коронавирусной инфекции у детей младшего возраста возможно развитие отита, сопровождающееся сильными болевыми ощущениями и частичной потерей слуха. Зная, симптомы коронавируса у детей 4-5 лет, родители смогут своевременно организовать карантин для малыша и получить от доктора важные предписания по уходу за таким ребенком.
Диагностика простудных заболеваний у детей
Первым и важным шагом эффективной диагностики вирусных заболеваний среди детей является своевременное обращение к педиатру. Врач владеет информацией об эпидемиологической обстановке в регионе, о вспышках заболеваемости циркулирующим вирусом в садах и школах. Очень важен подробный сбор анамнеза заболевания ребенка и получение информации о возможных контактах с больными. Все вышеперечисленные факторы помогут определить предполагаемого возбудителя.
Вирусологическое или бактериологическое исследование не рекомендовано для диагностики заболевания у детей, так как его результаты не влияют на тактику лечения. Чаще всего дети быстро самостоятельно выздоравливают, что не требует подключения особых методов лабораторной диагностики. Исключение составляют экспресс-тест на грипп у детей с высокой лихорадкой и экспресс-тест на стрептококк при подозрении на острый стрептококковый тонзиллит.
Общий анализ крови, общий анализ мочи и другие лабораторные анализы назначаются строго врачом!
Лечение простудных заболеваний у детей
Основным методом лечения ОРВИ и гриппа у детей является симптоматическая терапия, то есть терапия, которая уменьшает определенные симптомы в виде высокой температуры, кашля, насморка, боли в горле:
- прием жаропонижающих
- сосудосуживающие капли в нос
- промывания носа солевым раствором
- полоскания горла антисептическими растворами
- местная терапия в виде спреев и таблеток от боли в горле (для разного возраста разные формы выпуска препаратов)
- физические методы снижения температуры
При высокой лихорадке необходимо раздеть ребенка, убрать лишние одеяла, одежда не должна затруднять дыхание. Также по возможности нужно обеспечить доступ свежего воздуха. При необходимости проводятся обтирания водой комнатной температуры, так как во время обтирания водой улучшается теплоотдача. Настоятельно не рекомендуется обтирать ребенка спиртом, так как возможно всасывание спирта (особенно у маленьких детей) и отравление организма ребенка.
Противовирусная терапия применима только в отношении гриппа, но детям противовирусные препараты назначаются строго врачом-педиатром!
Антибактериальная терапия назначается строго по показаниям. Антибиотики оправданы только при тяжелых бактериальных осложнениях, присоединившихся к ОРВИ и гриппу. Антибиотик не работает против вируса!
Общетерапевтические меры:
- питание ребенка должно быть полноценным, богатым витаминами
- ребенок должен пить достаточное количество жидкости (вода, чай с лимоном, отвары шиповника, малины, черной смородины, земляники, клюквы, брусники), так как обильное питье предотвращает обезвоживание организма и снижает интоксикацию при высокой температуре
- соблюдение постельного режима
- проветривание помещений
- влажная уборка помещений
Повышение температуры тела в пределах 38 — 39 °C не требует назначения жаропонижающих лекарств. При этом можно ограничиться физическими методами охлаждения. Но возраст до 2 месяцев, тяжелые заболевания органов дыхания, кровообращения, центральной нервной системы, фебрильные судороги в анамнезе являются показанием для применения жаропонижающих, даже если температура поднимается до 38 °C.
В любом случае маме сперва стоит оценить реакцию ребенка на повышение температуры, проанализировав его поведение: есть ли вялость, отказывается ли ребенок от воды и питья, какого цвета его кожа и какая она на ощупь. Если ребенок активен, кожа розовая, конечности теплые, то можно ограничиться физическими методами снижения температуры. Если есть проявления «белой» лихорадки, то жаропонижающие лекарства стоит дать ребенку незамедлительно.
Несмотря на большой выбор эффективных жаропонижающих лекарственных средств, лучшими препаратами для детей остаются парацетамол и ибупрофен.
Перечень обследований и документов, необходимых для госпитализации детей:
| № п/п | Наименование | Срок действия |
| 1. | Анализ на носительство коронавируса SARS — CoV — 2 (COVID-19) (мазок из носо — и ротоглотки) | Не более 3 дней до поступления в стационар |
| 2. | Общий анализ крови | 14 дней |
| 3. | Общий анализ мочи | 14 дней |
| 4. | Коагулограмма | 14 дней |
| 5. | Биохимический анализ крови (мочевина, креатинин, калий, натрий, общий билирубин, общий белок) | 14 дней |
| 6. | Группа крови и резус фактор (оригинал) | Без срока давности |
| 7. | Анализы крови на ВИЧ, RW, HBS-антиген, HCV | 1 месяц |
| 8. | Бактериологическое исследование мочи (посев) | 1 месяц |
| 9. | Анализ кала на гельминтозы и кишечные протозоозы | 10 дней |
| 10. | Сведения об иммунизации против кори или перенесенном заболевании корью (выписка из амбулаторной карты) или анализ крови на определение титра – антител к кори – IgG к кори | |
| 11. | Рентгенография органов грудной клетки (флюорография) | 6 месяцев |
| 12. | Электрокардиограмма (ЭКГ) | 3 месяца |
| 13. | Заключение профильных специалистов и данные соответствующих исследований при наличии хронических заболеваний, например: · консультация кардиолога (при наличии заболеваний сердечно — сосудистой системы в анамнезе); · заключение гастроэнтеролога и результаты гастродуоденоскопии (при наличии язвенной болезни желудка или язвенной болезни 12-перстой кишки в анамнезе); · заключение эндокринолога (при наличии заболеваний эндокринной системы) с указанием медикаментозной компенсации эндокринного заболевания и отсутствии противопоказаний к оперативному лечению). | 2 недели |
| 14. | Подробная выписка из амбулаторной карты с указанием того, как рос и развивался ребенок, перенесенные заболевания, сведения о прививках, наличие аллергии на препараты, наблюдается ли у специалистов (если да, то у каких, с каким диагнозом, если патология серьезная, то заключение специалиста о возможности проведения и отсутствия противопоказаний к операции) | |
| 15. | Справка об отсутствии контакта с инфекционными пациентами за последние 21 день по дому, по школе/детскому саду (получать в районной поликлинике за 2 дня до госпитализации). Если ребенок не посещает детское учреждение, то должна быть запись в выписке из амбулаторной карты или в справке о контактах из поликлиники. | |
| 16. | Заключение педиатра | 14 дней |
| 17. | Паспорт и копия паспорта ребёнка. Паспорт и копия паспорта одного из родителей (законного представителя), где вписан ребёнок – 2 экземпляра | |
| 18. | Страховой полис и копия полиса ребёнка– 2 экземпляра | |
| 19. | Свидетельство о рождении и копия свидетельства о рождении – 2 экземпляра | |
| 20. | СНИЛС и его копия – 2 экземпляра | |
| 21. | Направление формы 057/у – 04 (при госпитализации по ОМС) |
Условия совместного нахождения в стационаре родителя (законного представителя) с пациентами детского возраста регламентируется законодательством Российской Федерации.
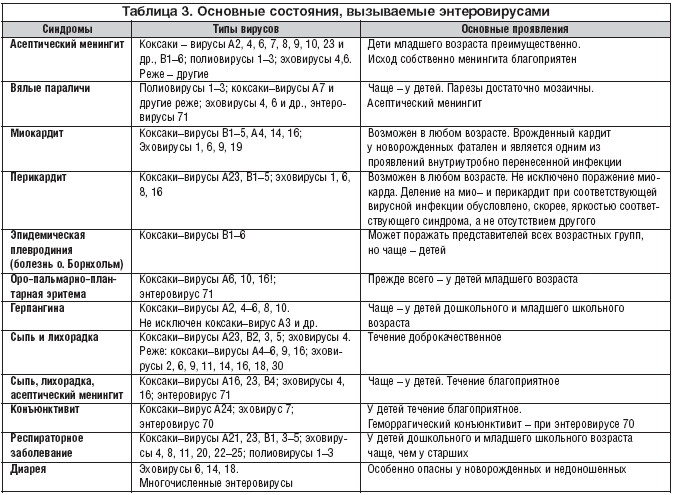
Что такое аденовирусная инфекция?
Выяснив, что аденовирусная инфекция является разновидностью ОРВИ, следует рассмотреть ее более детально.
Главными воротами инфекции являются верхние отделы дыхательных путей, реже конъюнктива глаз. Отмечено, что вирус размножается с огромной скоростью, из пораженного участка легко проникает в кровь и распространяется дальше по организму. В качестве дороги, помимо кровеносных сосудов, аденовирусы могут использовать лимфоузлы и лимфатические пути.
Возбудитель представляет вирус, содержащий молекулу ДНК. Инфекция задерживается на слизистых оболочках органов респираторной системы и опускается ниже, поражая кишечник. Достаточно часто заражению подвергается лимфоидная ткань. Конъюнктива глаз также дает знать о том, что виновником могут являться аденовирусы2.
Выплата на детей до 16 лет
С 1 июля 2020 г. все семьи с детьми до 16 лет получили право на выплату 10 тыс. руб. на каждого ребенка. Ранее она полагалась только семьям с детьми старше 3 лет, но не старше 16 лет и носила разовый характер. Теперь выплату можно получить дважды. Она дополняет ранее предоставленные выплаты на детей до 3 лет по 5 тыс. руб., выплачиваемые с апреля 2020 г., и единовременную выплату 10 тыс. руб. на детей от 3 до 16 лет, которая перечислялась в июне 2020 г.
Выплата распространяется на детей, рожденных в период с 11 мая 2004 г. по 30 июня 2020 г. включительно.
Право на выплату не зависит от дохода семьи, уровня ее обеспеченности и наличия сертификата на материнский капитал. Но она положена только семьям, отвечающим условиям ее назначения: наличие гражданства РФ у ребенка и заявителя, проживание их на территории РФ.
Выплата назначается автоматически всем, кто уже обращался за пособием на детей до 3 лет или от 3 до 16 лет. Если ранее вы не обращались за пособием, то нужно будет подать заявление. Сделать это можно до 30 сентября 2020 г. как лично – в любом подразделении Пенсионного фонда на территории страны или МФЦ, так и онлайн – через личный кабинет на сайте ПФР или Портал госуслуг.
Право на обращение за выплатой имеют: родители, усыновители, опекуны и попечители ребенка.
См. Указ Президента РФ от 23 июня 2020 г. № 412 «О единовременной выплате семьям, имеющим детей».
Какие трудности возникают?
Не смогут получить выплату граждане РФ, проживающие за пределами страны, даже при условии сохранения гражданства.
Трудности с оформлением возникнут и в том случае, если из-за пандемии и закрытия международных границ семья «застряла» за рубежом или не пожелала возвращаться на родину.
Многие семьи столкнулись с тем, что деньги получили только на одного ребенка, хотя заявление подавали в отношении нескольких детей. Пенсионный фонд грешит на технический сбой в программе. Чтобы уточнить причины непоступления денег и исправить ситуацию, нужно будет обратиться в ведомство с заявлением.