Признаки и симптомы болезни Паркинсона
В зависимости от формы болезни Паркинсона симптомы и признаки проявляются по-разному:
- При дрожательной форме у больного человека возникает тремор конечностей, языка, нижней челюсти. Интенсивность колеблется от едва заметного до ярко выраженного, который мешает совершать даже несложные действия. У больного человека мышцы находятся в состоянии гипертонуса, движения совершаются с одинаковой частотой и скоростью.
- При дрожательно-ригидной форме у больного ярко выражено сильное и постоянное дрожание рук (кистей), крайних отделов ног. Сильная дрожь не дает возможность нормально владеть стопой и кистью.
- У больных ригидно-брадикинетической формой повышен тонус сгибательной мускулатуры. Человеку становится все сложнее двигать конечностями, постепенно наступает полная обездвиженность, тело большую часть времени находится в сгорбленной позе.
Процесс разрушения нейронов в головном мозге не сразу дает о себе знать, поэтому болезнь никак не проявляется. Заметить проблему удается только, когда появляется первая симптоматика:
- странности в поведении (человек может забывать даты, путать хронологию недавних событий);
- походка становится шатающейся, неуверенной, учащаются падения;
- портится почерк (буквы разного размера, неразборчивые, строка уходит вверх или вниз);
- появляется дрожание.
Перечисленные признаки болезни не появляются в один день. Они нарастают постепенно, часто — в течение нескольких лет.
Понять, что у взрослого человека развивается болезнь Паркинсона, можно по таким проявлениям:
- частые эпизоды дрожания или постоянный тремор рук и ног, частей лица, головы;
- скованность движений, которая не позволяет выполнять несложные привычные действия;
- трудности с подъемом с постели утром и “расхаживанием”;
- изменение осанки — сгорбленность, сутулость, опущенные вниз плечи, согнутые в локте и сжатые в кулак руки, полусогнутые ноги.
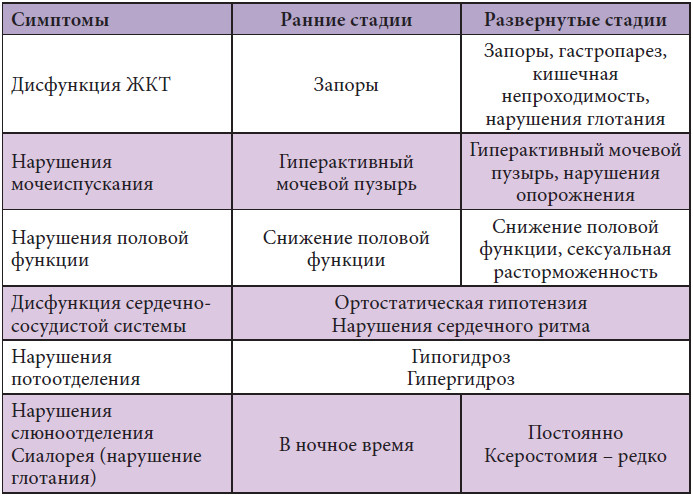
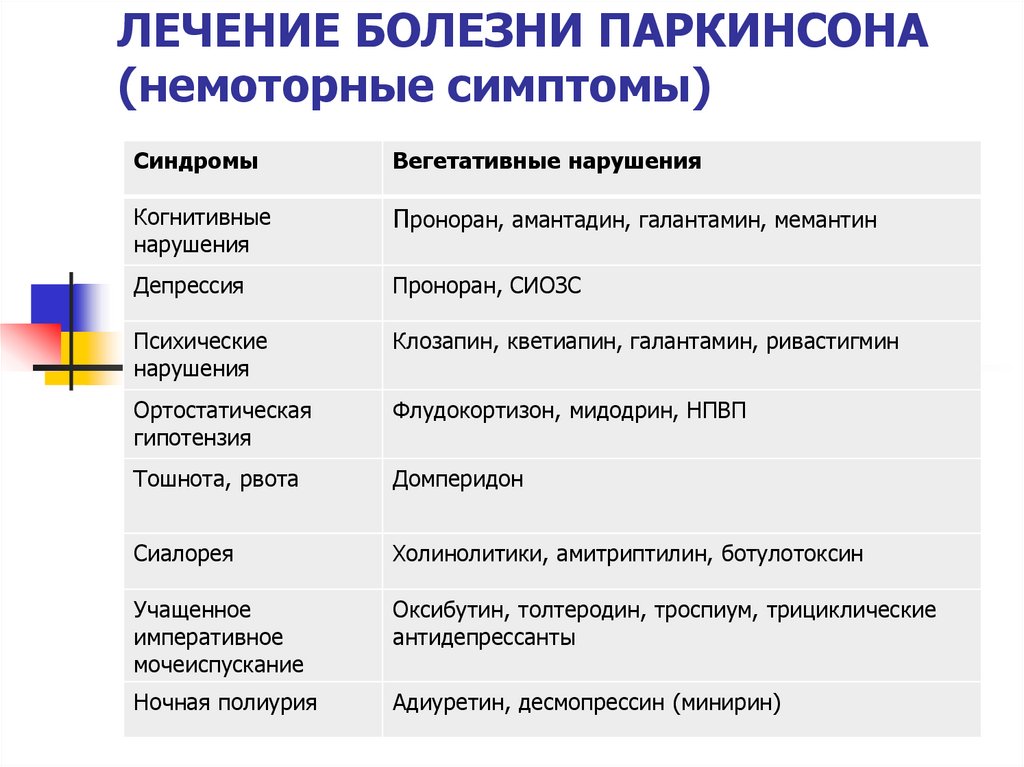
В качестве дополнительных признаков болезни Паркинсона врачи рассматривают то, что человеку с патологией сложно сначала начать движение, а затем остановиться. К частым симптомам болезни Паркинсона у пожилых относятся проблемы с опорожнением кишечника, недержание мочи, слюнотечение во время сна. Может возникать депрессия, нарушение нюха, бессонница.
Симптомы болезни Паркинсона
Симптомы болезни зависят от стадии, все вместе они дают полную клиническую картину патологии.
1. Тремор — непроизвольное дрожание конечностей. Это симптом, который чаще всего ассоциируется с болезнью Паркинсона, несмотря на то, что тремор обычно проявляется на более поздних этапах патологии. Сначала тремор затрагивает одну руку или ногу, с развитием болезни дрожание переходит на все конечности. Возникает в состоянии покоя или при стрессе, но проходит при движении или во сне.
«Дрожь (тремор) обычно начинается с кистей, рук и ног одной стороны тела. Если симптомы проявляются с обеих сторон, чаще всего речь идет не о болезни Паркинсона. Однако только врач-эксперт может определить, вызван ли тремор болезнью Паркинсона или каким-то другим нарушением. Поэтому при подозрении необходимо назначить консультацию у врача-невролога».
2. Неуклюжесть — потеря ловкости рук, нарушение равновесия. Человеку сложно двигаться с прежней скоростью, быстро менять направление движения (например, лавировать в потоке людей), держать баланс тела. Часто болезнь Паркинсона становится причиной падений и травм пациентов из-за нарушения равновесия. При этом речь не идет о снижении скорости реакции, например, человек своевременно реагирует на брошенный предмет, но не может его поймать из-за потери контроля над движениями.
3. Изменение походки — вытекает из предыдущего симптома, часто походка пациентов становится шаркающей, шаги укорачиваются, человеку сложно держать тело прямо и при ходьбе он раскачивается. Для окружающих это выглядит так, как будто человек идет по скользкому полу и боится упасть.
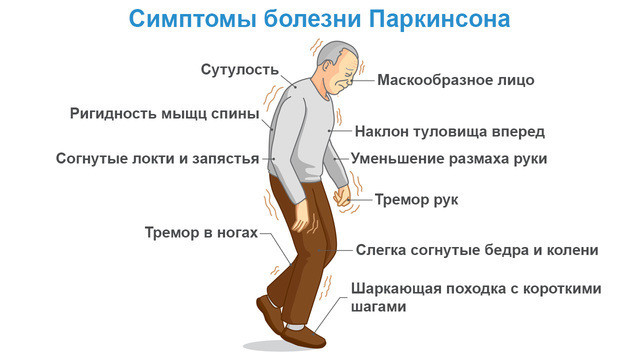 Рисунок 1. Симптомы болезни Паркинсона. Изображение: solar22 / Depositphotos
Рисунок 1. Симптомы болезни Паркинсона. Изображение: solar22 / Depositphotos
4. Изменение почерка — почерк становится неразборчивым, мелким, прослеживается дрожание руки.
5. Замедленное мышление — пациенту сложно быстро обрабатывать информацию, нередко его можно застать за долгим взглядом в одну точку.
6. Нарушение речи — человек начинает говорить тише, монотоннее, речь теряет эмоциональную окраску.
7. Физиологические проявления — запоры, проблемы с ЖКТ, нарушение мочеиспускания¹.
Видео. Об особенностях лечения болезни Паркинсона в частной клинике «Конфратернитет» (Австрия) рассказывает невролог Каролине Тун-Хоэнштайн.
Мышечная ригидность
Проявлением заболевания является ригидность мышц — состояние их повышенного тонуса. На начальных стадиях ригидность практически или совсем не заметна и принимает очевидную форму намного позже. При дрожательной форме данный симптом может быть мало выраженным даже в самый поздний период.
Ригидность выражена повышением сопротивления мышечной ткани выполнению любых пассивных движений, производимых вовлеченной конечностью. При сгибании или разгибании ног и рук больного, они фиксируются в принятом положении, а их возвращение в первоначальное положение становится проблематичным. В результате тело больного принимает характерную форму — спина становится сутулой, конечности прижимаются к телу, ноги не разгибаются полностью. Состояние ригидности мышц приводит к ограничению самостоятельных передвижений по причине нарушения координации. Пациент нуждается в сопровождающих людях или специальных принадлежностях: трости, ходунки.
Гипокинезия
Гипокинезия — еще один симптом болезни Паркинсона, наиболее тяжелый. Снижение двигательной активности становится настолько сильно выраженным, что может сковывать тело пациента на несколько часов. Большинство больных отмечают ощущения, напоминающие неуклюжесть и сильную утомляемость, неловкость в ранее привычных движениях. Простое переодевание или прием пищи становятся долгими и затруднительными. Пациент может передвигаться только мелкими шагами, наблюдается амимия лица, редкие мигания век, запоздалое проявление эмоций на лице.
На поздних стадиях заболевания люди теряют способность совершать элементарные действия: застегивание пуговиц, письмо. Характерной особенностью письма становится начало строки крупными буквами и окончание мелкими. Многим больным сложно вставать с постели или кресла, выходить из машины и делать все, что требует подвижности туловища или принятия сложной позы. В особых случаях болезнь Паркинсона приводит к полной потере возможности движения, когда человек застывает в одной позе при желании сдвинуться с места.
Диагностика при болезни Паркинсона
Диагностировать болезнь нужно в специализированных неврологических центрах. Общепринятых критериев для этого нет, поэтому распознать болезнь довольно трудно, особенно на первых стадиях. Даже в специализированных центрах она не диагностируется на 100%.
При диагностике заболевания полезно знать критерии, разработанные Банком мозга Общества по болезни Паркинсона Соединенного Королевства. Эти критерии включают классические симптомы заболевания, то есть медленные движения, трудности с поддержанием равновесия, чрезмерное напряжение мышц и тремор в покое, а также ряд критериев исключения и дополнительных симптомов.
Опытный врач способен распознать заболевание Паркинсоном у входящего в кабинет пациента, для которого характерны следующие черты: замаскированное и бесчувственное лицо, видимая дрожь, наклоны вперед, ходьба мелкими шагами, нарушение равновесия верхней конечностью при ходьбе, медлительность движений.
Очень важным элементом диагностики является исключение паркинсонизма, то есть других заболеваний, которые вызывают похожие симптомы, например, опухоли, гидроцефалию, беспокойство, инфекции, заболевания щитовидной железы, множественную системную атрофию (MSA), прогрессирующий надъядерный паралич (PSP). Самое сложное — отличить от MSA от PSP.
Не существует лабораторных анализов крови, которые являются маркером заболевания. Они помогают исключить другие заболевания и оценить общее состояние здоровья пациента. При подозрении на наследственную форму болезни может быть проведено генетическое тестирование.
Гистопатологическое изображение нервных клеток показывает наличие Тельцов Леви, но они не являются уникальными для болезни Паркинсона и могут появляться при других нейродегенеративных заболеваниях и даже у здоровых людей.
Визуализирующие обследования, такие как компьютерная томография, магнитный резонанс, однофотонная эмиссионная томография (SPECT) и позитронно-эмиссионная томография (PET), помогают в диагностике. Однако отрицательный результат этих анализов не исключает заболевания.
Иногда для подтверждения диагноза используются препараты, повышающие уровень дофамина. Если пациент хорошо на них реагирует, скорее всего, это болезнь Паркинсона.
К сожалению, она неизлечима, и даже применение доступных методов лечения не тормозит ее развитие. Заболевание не укорачивает жизнь больному, но значительно ухудшает ее качество.
Лечебная физкультура при Паркинсоне
У больных могут развиваться суставные контрактуры в результате нарушения тонуса и гипокинезии, например, плече – лопаточный периартроз. Больным рекомендуется низкохолестериновая диета и низкобелковая диета. Для нормального всасывания леводопы белковые продукты нужно принимать не раньше, чем через час после приема лекарства. Показана психотерапия, рефлексотерапия.
Сохранение двигательной активности стимулирует выработку внутренних (эндогенных) нейротрансмиттеров. Ведутся научные изыскания по лечению паркинсонизма: это и стволовые и дофаминпродуцирующие клетки, и вакцина против болезни Паркинсона, хирургическое лечение – таламотомия, паллидотомия, высокочастотная глубинная стимуляция субталамическго ядра или внутреннего сегмента бледного шара и новые фармакологические препраты.
Народные средства от болезни Паркинсона
Без медикаментозного лечения больной обойтись не сможет. Методы народной медицины при болезни Паркинсона лишь незначительно облегчат его состояние.
- Пациенты часто страдают от нарушений сна; они могут пробуждаться неоднократно в течение ночи и ходить по комнате в полусонном состоянии. При этом они натыкаются на мебель и могут нанести себе серьезные травмы. Поэтому, пациенту, страдающему паркинсонизмом, следует создать предельно комфортную обстановку для ночного отдыха.
- Пациенту помогут ножные ванны с отваром папоротника. Для приготовления отвара нужно взять 5 ст. л. сухих корневищ, залить 5 литрами воды и кипятить не менее 2 часов. Остудите отвар и приготовьте ванну для ног.
- Уменьшить клинические проявления помогут смесь свежевыжатых соков листьев подорожника, крапивы и сельдерея.
- Травяные чаи готовятся из липового цвета, ромашки, шалфея или чабреца. Растения лучше брать по отдельности, добавляя к 1 ст. л. субстрата 1 ч. л. сухой травы пустырника для седативного эффекта. На 2 ст. л. лекарственного растения берут 500 мл кипятка и настаивают в посуде, укутанной полотенцем.
Перед применением любых средств из данной категории следует проконсультироваться с лечащим врачом!

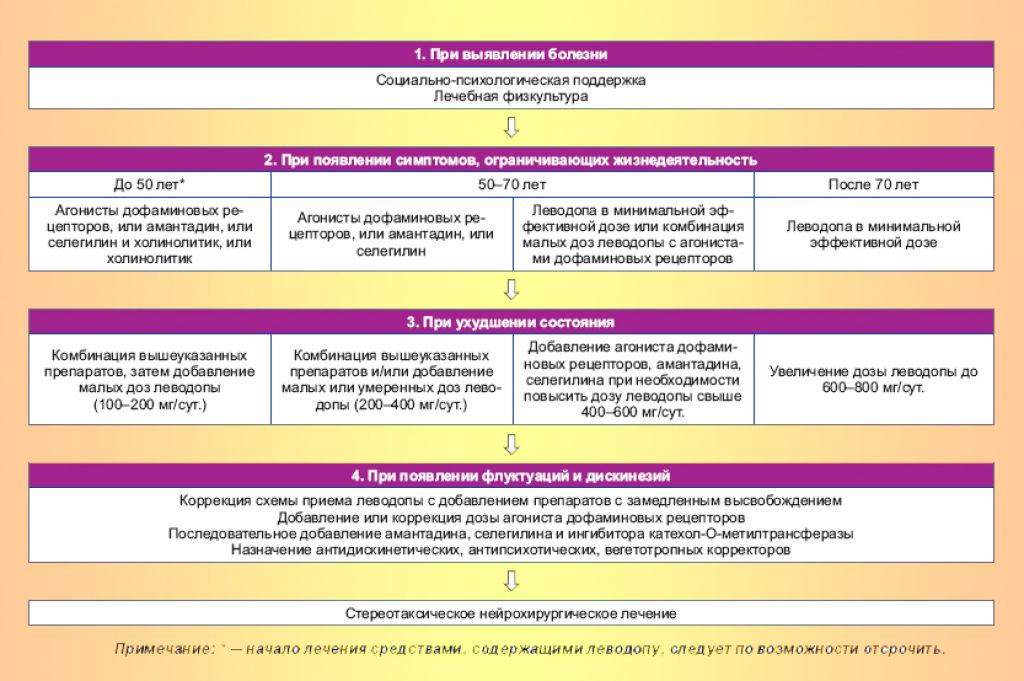
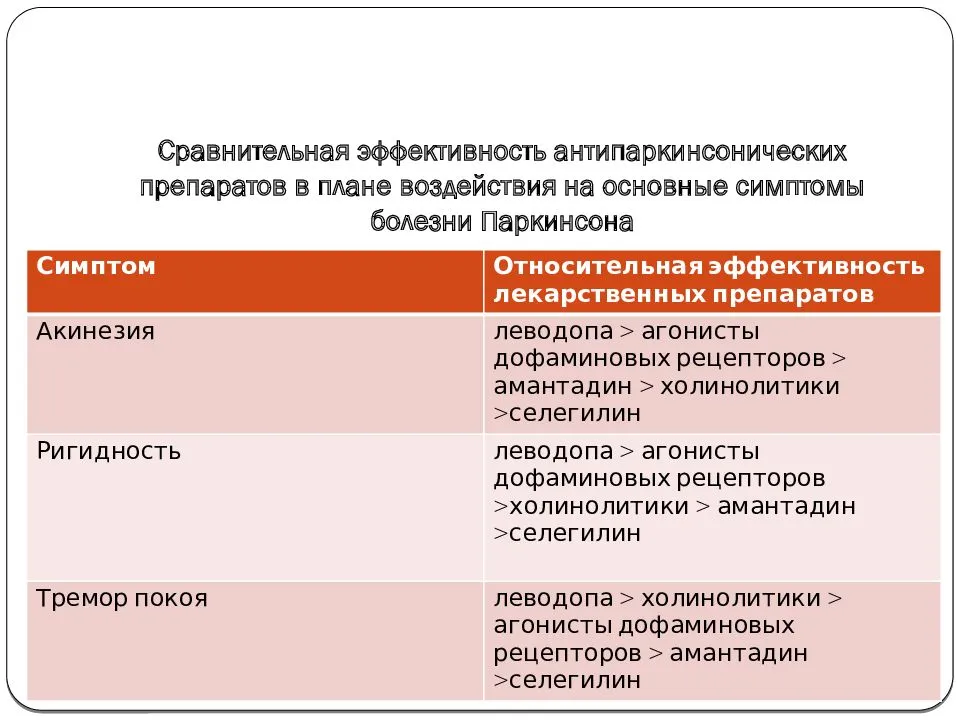
Принципы выбора противопаркинсонического препарата
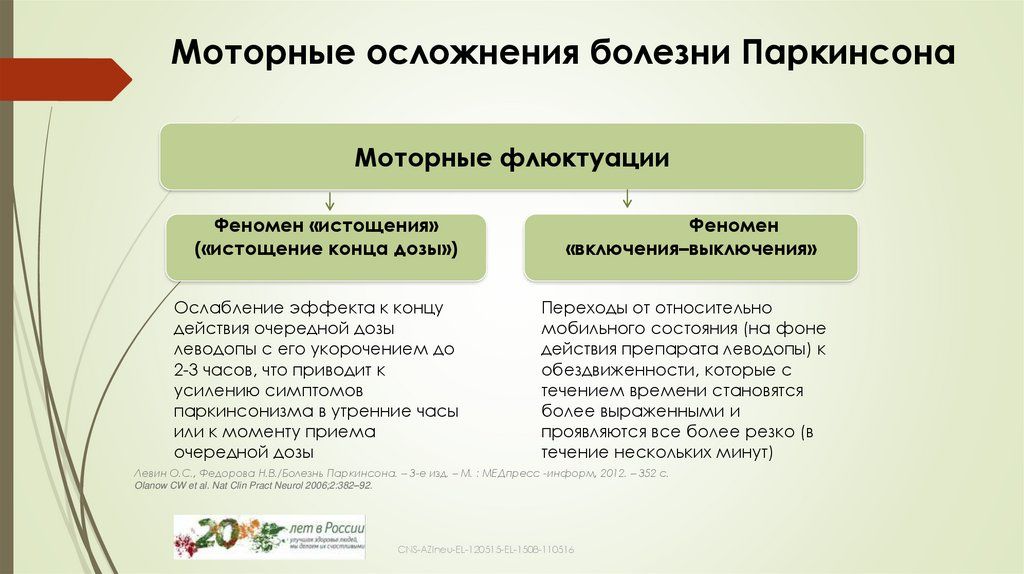
Выбор препарата на начальном этапе лечения проводят с учетом возраста, выраженности двигательного дефекта, трудового статуса, состояния нейропсихологических функций, наличия сопутствующих соматических заболеваний, индивидуальной чувствительности пациента. Помимо достижения оптимального симптоматического контроля, выбор препарата определяется необходимостью отсрочить момент развития моторных флуктуаций и дискинезий (таблица 2).
Таблица. Выбор препарата для начального лечения болезни Паркинсона.
| Препараты | Возможность использования в качестве средства первого выбора | Степень симптоматического улучшения | Нейро-протективный потенциал | Риск побочного действия | |
| Флуктуации и дискинезии | Другие побочные эффекты | ||||
| Леводопа | + | +++ | +? | ↑ | ↑ |
| Агонисты дофаминовых рецепторов | + | ++ | +? | ↓ | ↑ |
| Ингибитор МАО В | + | + | +? | ↓ | ↑ |
| Амантадин | + | + | +? | ↓ | ↑ |
| Холинолитики | — | + | — | ? | ↑ |
У лиц моложе 50 лет при легкой или умеренной выраженности двигательных нарушений в отсутствие выраженных когнитивных нарушений назначают один из следующих препаратов: агонист дофаминовых рецепторов, ингибитор моноаминооксидазы типа В, амантадин. При более легком двигательном дефекте может быть назначен ингибитор МАО В, при более выраженном дефекте предпочтительнее начинать с лечения с одного из агонистов дофаминовых рецепторов. Неэрголиновые агонисты (например, прамипексол, ропинирол, ротиготин или проноран) ввиду более благоприятного профиля побочных эффектов предпочтительнее, чем эрголиновые (бромокриптин, каберголин). При недостаточной эффективности или плохой переносимости одного из агонистов дофаминовых рецепторов может быть испробован другой агонист дофаминовых рецепторов или препарат другой фармакологической группы. Рациональна комбинация агониста дофаминовых рецепторов, ингибитора МАО типа В и амантадина, к которой следует переходить постепенно, добавляя препарат новой группы, если ранее назначенное средство не обеспечило ожидаемого эффекта.
Антихолинергические средства (например, бипериден) показаны при наличии выраженного тремора покоя либо болезненной дистонии при условии сохранности нейропсихологических функций. Их целесообразно добавлять к комбинации агониста дофаминовых рецепторов с ингибитором МАО В и/или амантадином, если она у пациента относительно молодого возраста не обеспечила подавления тремора в той степени, в которой это необходимо для поддержания его трудоспособности.
Если указанные препараты в максимально переносимых дозах и их комбинация не обеспечивают адекватного состояния двигательных функций и социальной адаптации больных, назначают препарат леводопы в минимальной эффективной дозе .
У лиц в возрасте 50–70 лет при умеренном двигательном дефекте и относительной сохранности когнитивных функций лечение начинают с ингибитора МАО типа В (при легких симптомах паркинсонизма) или одного из агонистов дофаминовых рецепторов. В дальнейшем целесообразен постепенный переход к комбинации агониста дофаминовых рецепторов, ингибитора МАО типа В и амантадина (при условии хорошей переносимости). Больным после 60 лет антихолинергические средства, как правило, не следует назначать из-за риска ухудшения познавательных функций и других побочных эффектов. При недостаточной эффективности комбинации указанных выше препаратов добавляют препарат леводопы в минимальной эффективной дозе (200–400 мг в сутки).
У лиц в возрасте 50–70 лет при выраженном двигательном дефекте, ограничивающем трудоспособность и(или) возможность самообслуживания, а также при наличии выраженных когнитивных нарушений и необходимости получения быстрого эффекта лечение начинают с препаратов, содержащих леводопу. Если небольшие или средние дозы леводопы (300–500 мг леводопы в сутки) не обеспечивают необходимого улучшения, к ним последовательно могут быть добавлены агонист дофаминовых рецепторов, амантадин и ингибитор МАО В.
У пожилых лиц (старше 70 лет), особенно при наличии выраженного когнитивного снижения и соматической отягощенности, лечение следует начинать с препаратов леводопы. Указанные возрастные границы относительны, и общий принцип скорее заключается в том, что чем моложе больной, тем позже следует вводить препараты леводопы. Кроме того, решающее значение играет не столько хронологический, сколько биологический возраст больных.
Какие могут быть осложнения при болезни Паркинсона
Болезнь Паркинсона — неизлечимая патология. Скорость ее прогрессирования и нарастания осложнений зависит от того, на какой стадии выявлена проблема. Чем раньше диагностирована патология и начато лечение, тем выше шансы на долгую жизнь с минимальным количеством тяжелых последствий.
При болезни Паркинсона значительно ухудшается качество жизни:
- снижаются когнитивные способности, страдает долговременная память;
- нарушается сон — человек страдает от бессонницы, снятся кошмары;
- возникает повышенная тревожность, депрессия;
- нарушение координации движений приводит к частым падениям, неспособности к самообслуживанию;
- на поздней стадии болезни человек утрачивает способность передвигаться, становится полностью обездвиженным.
Тяжелые последствия патологии требуют, чтобы за больным человеком постоянно кто-то ухаживал. Необходимо кормить, мыть, переодевать больного. Его нужно переворачивать и делать массаж, чтобы не допустить образования пролежней.
В зависимости от того, какие признаки болезни Паркинсона выражены сильнее, больному предоставляется группа инвалидности.
Прогноз при болезни Паркинсона
Прогноз при болезни Паркинсона уникален для каждого человека. Главная сложность – в том, что невозможно спрогнозировать, какие симптомы и когда появятся.
Но сам пациент может существенно замедлить течение болезни. Для этого нужен чёткий план лечения и позитивный взгляд. Снижение стресса существенно ухудшает каждый симптом, когда желание выздороветь – активизирует организм и увеличивает шансы на выздоровление.
Также прогноз крайне отличается для тех пациентов, которые лечатся сугубо народными средствами, и теми, кто проходит медикаментозное, нейрохиругргическое лечение, занимается лечебной физкультурой под контролем врача. Но наиболее благоприятный прогноз – у тех, кто не просто борется с симптоматикой, занимается поддержанием сохранившихся навыков, но и обучается новому. Это могут быть как новые движения, так и интеллектуальные процессы (изучение иностранных языков, рисование).
Комплексный подход к лечению, реабилитации позволяет человеку не просто не утратить дееспособность, а жить полноценной жизнью.
Чтобы предупредить болезнь Паркинсона, очень важна профилактика. Это не просто меры по предупреждению заболевания, а исключение из своей жизни ряда факторов риска.
Для предотвращения заболевания Паркинсона врачи рекомендуют:
- Регулярно проходить общие профосмотры, при первых же признаках проблем с нервной системой, сразу же обращаться к неврологу.
- Избегать виды спорта, в которых можно получить травму головы (рукопашный бой, горные лыжи, бокс), но при этом следить за своей физической формой. Целесообразно заниматься бегом, плаванием, спортивной ходьбой, йогой.
- Оптимизировать рацион питания.
- Контролировать уровень гормонов (особенно этот пункт важен для женщин).
- Следить за качеством сна. Спать нужно не менее 7 часов.
- Заниматься творчеством, которое улучшает мелкую моторику: например, вязать крючком, вышивать.
- Разгадывать кроссворды, головоломки.
Своевременно начатая профилактика помогает снизить вероятность заболеть. Особенно внимательным нужно быть тем, чьи родственники уже сталкивались с этим недугом.
Нейростимуляция
Нейростимуляция является современным методом лечения, который представляет собой малоинвазивную нейрохирургическую операцию.
Данный метод применяется в следующих случаях:
- Несмотря на правильно подобранную лекарственную терапию, у пациента не удаётся добиться значительного уменьшения симптомов.
- Пациент социально активен и боится потерять работу из-за заболевания.
- Прогрессирование заболевания приводит к необходимости увеличивать дозы лекарственных препаратов, при этом побочные эффекты лекарств становятся непереносимыми.
- Пациент теряет способность к самообслуживанию и становится зависимым от своей семьи в выполнении повседневных действий.
Результаты операции:
- Позволяет неинвазивно корректировать настройки стимуляции при прогрессировании заболевания;
- В отличие от палидотомии и таламотомии, является обратимой;
- Увеличивается период эффективного контроля над симптомами болезни;
- Значительно снижается необходимость в антипаркинсонических лекарствах;
- Может быть билатеральной (то есть эффективна и при симптомах с обеих сторон тела);
- Легко переносится и является безопасным методом.
Недостатки нейростимуляции:
- Относительно высокая стоимость;
- Вероятность смещения электродов или поломки; в этих случаях (15 %) нужна повторная операция;
- Необходимость замены генератора (через 3-7 лет);
- Некоторый риск инфекционных осложнений (3-5 %).
Суть метода: лечебный эффект достигается за счёт стимуляции точно рассчитанным небольшим по амплитуде электрическим током определённых структур головного мозга, ответственных за контроль над движениями тела. Для этого пациенту вводятся в головной мозг тонкие электроды, которые соединяются с нейростимулятором (похож на кардиостимулятор), имплантирующимся подкожно в области груди под ключицей.
Почему болезнь Паркинсона — это очень серьезно?
Болезнь Паркинсона — второе по частоте в мире (после болезни Альцгеймера) нейродегенеративное заболевание, и число страдающих этой патологией с каждым годом растет. На данный момент пациентов в возрастной категории от 60 до 80 лет с болезнью Паркинсона — 1%, от 80 до 85 лет — 3-4%, заболевание встречается и у людей в возрасте от 20 до 40 лет².
Видео 1. Как телемедицина помогает в лечении болезни Паркинсона в частной клинике «Конфратернитет» (Австрия), рассказывает невролог Дитер Фольц.
Опасность заболевания в том, что процесс отмирания клеток может занять годы, а первые симптомы начальной стадии болезни Паркинсона совершенно не вяжутся с тяжелым хроническим заболеванием. Сам пациент, а также его родственники и друзья не обращают внимания на первые признаки патологии, а замечают только дрожание рук, ослабление мышц, снижение ловкости. А это симптомы той стадии развития болезни, когда число погибших клеток дошло до критической точки и справиться с патологией уже практически невозможно (например, при утрате более 80% нейронов заболевание считается неизлечимым).
Болит плечо? Проверьтесь на болезнь Паркинсона
«Если на ранней стадии симптомы не очевидны, а возраст (например, 40-50 лет) еще не дает оснований предполагать болезнь Паркинсона, как выявить патологию? В этом возрасте симптомы бывают неспецифические, например, они могут проявляться в проблемах с плечевым суставом. Если хирург-ортопед не может найти причину боли, пациенту имеет смысл обратиться к неврологу, чтобы исключить болезнь Паркинсона».
Клинические проявления
Все признаки болезни Паркинсона обусловлены разрушением нейронов. Эти клетки выполняют различные функции, от движений пальцев рук до контроля работы внутренних органов. В зависимости от того, какие клетки повреждаются в результате патологических биохимических реакций либо действия внешних факторов, заболевание может иметь различные проявления. При диагностике паркинсонизма выделяют тетраду симптомов, которые могут возникать по отдельности либо в совокупности:
- тремор — дрожание конечностей;
- ригидность — мышечная слабость;
- гипокинезия — снижение подвижности;
- снижение постурального контроля — нарушение равновесия и контроля положения тела в пространстве.
Мышечный тремор — один из наиболее явных симптомов болезни Паркинсона. Его можно заметить уже на начальных этапах болезни, когда остальные клинические признаки не успели сформироваться. Ригидность мышц легко определяется на поздних стадиях паркинсонизма, но на первых этапах может оставаться незамеченной. В ходе диагностики большое значение имеет симметричность тонуса конечностей. Характерная для истинного паркинсонизма особенность — это ассиметричное проявление симптомов.
Гипокинезия — это замедленность движений, а также уменьшение их количества и амплитуды. На ранних этапах этот симптом практически незаметен, но существуют способы его обнаружения. Так, пациента просят выполнить простые движения (согнуть пальцы в кулак). Если выполнить это действие быстро и симметрично не получается, это становится основанием для подозрения на болезнь Паркинсона. На поздних стадиях гипокинезия начинает проявляться в быту. Больному сложно застегивать одежду, принимать пищу, выполнять гигиенические и другие процедуры. Также может нарушаться двигательная функция мимических и жевательных мышц. В связи в этим, у человека появляются нетипичные жесты, речь становится нечеткой.
Кроме изменения состояния мышц, пациента беспокоят дополнительные симптомы болезни Паркинсона, а в некоторых случаях они выходят на первый план. К ним относятся бессонница, неконтролируемое слюнотечение, расстройства пищеварительной и мочевыделительной систем, деменция и другие проявления. Характерным для паркинсонизма также является синдром беспокойных ног — состояние, при котором пациент испытывает дискомфорт в нижних конечностях и постоянно выполняет ими движения для облегчения самочувствия.
Стадии болезни Паркинсона
Патологические изменения в работе центральной нервной системы развиваются поэтапно. На первых стадиях болезнь может протекать бессимптомно, а определить ее самостоятельно можно только тогда, когда признаки становятся более выраженными. Первая классификация выделяет 3 степени развития паркинсонизма, обусловленных общей клинической картиной и необходимостью принимать специфические медикаменты:
- ранняя — не требует регулярного приема препаратов, больной сохраняет полную работоспособность;
- развернутая — на этом этапе пациенту уже назначается медикаментозное лечение, но можно сохранить физическую способность выполнять любые задачи;
- поздняя — пациент может утрачивать способность к элементарному самообслуживанию, усиливается риск развития осложненных форм.
Существует еще одна классификация, которой пользуются медики всего мира при диагностике болезни Паркинсона (по Хену-Яру). Она различает 5 последовательных стадий патологии:
- первая — можно отметить двигательные проявления, но только с одной стороны;
- вторая — симптомы начинают быть заметными с двух сторон;
- третья — пациент испытывает незначительное нарушение координации движений, походка становится неустойчивой, но человек по-прежнему не утрачивает способность к самообслуживанию;
- четвертая — двигательная активность значительно ограничена, вследствие чего человек нуждается в посторонней помощи для передвижения;
- пятая — человек практически утрачивает возможность передвигаться, постоянно находится в горизонтальном либо сидячем положении.
Признаки болезни Паркинсона у женщин и мужчин идентичны. Кроме того, заболевание может впервые проявляться в любом возрасте, в том числе у молодых людей младше 25 лет
Действительно, в большинстве случаев его диагностируют у пожилых, но на характерные симптомы нельзя не обращать внимание, если они возникли у молодых женщин или мужчин
Методика определения степени тяжести
Важное социальное значение играет адекватная оценка степени тяжести и инвалидизации человека. Широкое распространение получила шкала оценки степени тяжести болезни Паркинсона по Хен-Яру, введенная в практику ещё в конце 60-х годов двадцатого века
Согласно этой шкале выделяют пять степеней тяжести, в зависимости от проявлений и последствий заболевания:
- Стадия 0 – нет признаков заболевания.
- Стадия 1 – лишь односторонние симптомы.
- Стадия 1.5 – односторонние проявления с вовлечением скелетной мускулатуры.
- Стадия 2.0 – легкие 2-х сторонние симптомы без нарушения равновесия.
- Стадия 2.5 – двухсторонние признаки, нарушения равновесия, но сохранность возможности преодоления вызванных движений кзади (ретропульсий).
- Стадия 3 – средние двухсторонние симптомы. Наличие невыраженной постуральной неустойчивости. Пациент не нуждается в постороннем уходе.
- Стадия 4 – тяжелые проявления, обездвиженность. Сохраняется возможность в «хорошие» дни или часы самостоятельно двигаться или стоять.
- Стадия 5 – полная обездвиженность.
Также значимость имеет определение прогрессирования заболевания. Выделяют быстрый темп, который характеризуется сменой стадий по Хен-Яру в течение двух лет, умеренный – от трех до пяти лет на одну стадию, медленный темп – преодоление одной стадии занимает более 5 лет.