Трубное бесплодие
Трубное бесплодие диагностируют, когда проблемы с зачатием, вызваны непроходимостью маточных труб. По статистике в 50-60% случаев патология поддается лечению. Эта форма бесплодия не имеет выраженных симптомов. Как и при других формах, женщина отмечает отсутствие беременности в течение 9-12 месяцев при регулярном сексе. Иногда пациентку беспокоит боль внизу живота, которая усиливается во время месячных. Некоторые женщины жалуются на обильность менструальных выделений.
Основные причины спаек и новообразований в маточных трубах:
- гормональный дисбаланс (избыток мужских половых гормонов);
- хроническое воспаление в органах малого таза (цервицит, аднексит, вагинит);
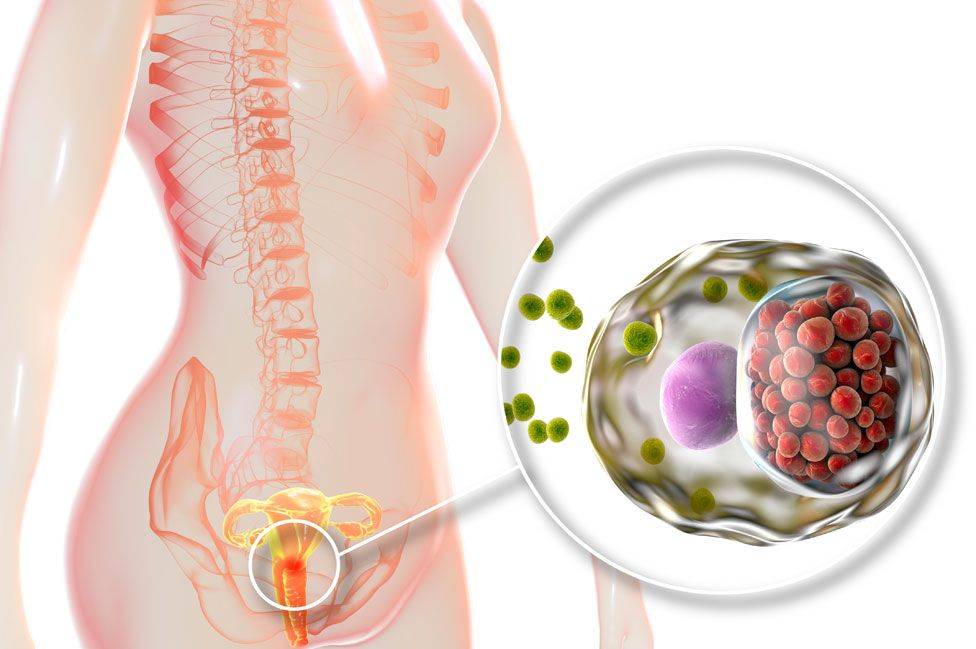
- половые инфекции (гонорея, хламидиоз, сифилис и т.д.);
- операции на половых органах – аборты, выскабливания, гистероскопия (после вмешательства могут остаться рубцы, грубые ткани);
- травмы малого таза и брюшной полости (тяжелые роды, аборты);
- опухоли в половых путях (большие кисты, опухоли сдавливают трубы, снижая их проходимость);
- эндометриоз тяжелой формы, поражающий трубы.
Частичная трубная непроходимость опасна внематочной беременностью. Оплодотворенная яйцеклетка прикрепляется и начинает развиваться в трубе. Рост эмбриона сопровождается разрывом трубы, что очень опасно для здоровья и жизни женщины. После разрыва трубы или трубного выкидыша наблюдают:
- обильное кровотечение со сгустками;
- сильную боль внизу живота;
- критически низкое давление;
- тошноту и рвоту.
В такой ситуации женщине требуется неотложная медицинская помощь, часто с хирургическим вмешательством.
Для диагностики трубного бесплодия в гинекологии применяют такие методы:
- опрос и осмотр гинеколога – оценивают размер и подвижность органов, болезненность, плотность тканей;
- ультразвуковая гистеросальпингоскопия (УЗГСС) – трубы заполняют специальным раствором и исследуют при помощи ультразвука. На изображении отчетливо видны спайки, рубцы, другие анатомические изменения;
- рентген с контрастом – позволяет оценить форму и проходимость труб;
- эндоскопия через цервикальный канал – осмотр тканей и просвета труб с помощью эндоскопа;
- лабораторные анализы – общие исследования крови, анализы на половые инфекции и гормоны.
Для устранения причины непроходимости труб проводят лекарственное и оперативное лечение. Консервативное лечение назначают для устранения причины образования спаек и новообразований. Врач может назначить прием:
- антибиотиков;
- иммуномодуляторов;
- гормональных препаратов;
- ферментных препаратов (биостимуляторы).
При выявленных спайках и рубцах показано хирургическое вмешательство. Во время операции хирург освобождает трубы от разросшихся тканей или формирует новый просвет в трубе. В тяжелых случаях удаляют часть трубы, соединяя оставшиеся участки. Если операция не дает эффекта или есть противопоказания, рекомендуют ЭКО.
Синдром вампира
Людям солнечный свет нужен для синтеза витамина D и некоторых гормонов, но слишком сильное воздействие ультрафиолетовых лучей может вызвать повреждения на коже. Вопрос лишь в том, когда воздействие УФ-лучей можно назвать чрезмерным. Для каждого этот показатель индивидуален. Но в большинстве случаев, когда специалисты советуют избегать «лишнего» солнца, то имеют в виду время полудня. Но представьте себе, что есть люди, которые не могут показаться на солнце даже во время его восхода или заката, когда лучи максимально безопасные.
Приблизительно 1 человек из миллиона страдает пигментной ксеродермой, то есть чрезмерной чувствительностью к УФ-излучениям. Болезнь вызвана редкой мутацией в ДНК. Такие люди должны всегда и полностью закрывать тело от солнца, иначе их кожа покрывается ожогами и ранами. У таких лиц легко развивается рак кожи. Поэтому им ничего не остается, как прятаться от солнца, словно фантастические вампиры.
Тяжелая депрессия признаки
Если у человека нет сил и желания что-либо делать, если он не может себя заставить хоть чем-нибудь заняться, и при этом постоянно находится в плохом, подавленном настроении, то это свидетельствует о признаках депрессивного состояния. К проявлениям депрессии относят также и постоянную лень, под которую маскируется апатия. Дело в том, что во время тяжелой депрессии мозг человека начинает работать по другому — его биохимические процессы изменяются, что и приводит к появлению лени. Есть три основных трансмиттера головного мозга, которые отвечают за настроение человека, его энергию и работоспособность — это дофамин, норадреналин и серотонин. И когда их работа нарушается, наступает полная апатия и наблюдается отсутствие энергии для занятия какой-либо деятельностью. В таких случаях необходимо вовремя начать лечение специальными препаратами, иначе человек попросту не захочет по утрам подниматься с постели и полностью потеряет интерес к жизни. Последствия тяжелой депрессии могут быть очень серьезными и негативными для пациента — развивается постоянное чувство страха и тревоги, со временем приобретающее маниакальные формы.
Особого внимания заслуживает протекание тяжелой депрессии у беременных женщин. Так как она часто становится причиной выкидыша. Поэтому, при малейших признаках депрессивного состояния, женщине необходимо обратиться за помощью к специалисту.
Неинфекционные высыпания
Атопический дерматит (аллергия)
Часто аллергия проявляется красной сыпью на коже, в том числе в необычных местах – на ладонях, волосистой части головы, пальцах ног. Если не задумываться о том, как лечить аллергическую сыпь на коже, атопический дерматит может перерасти в другие формы аллергических заболеваний (аллергический ринит, бронхиальная астма). В таком случае первое средство от сыпи – выявление и удаления источника аллергии. Кроме того назначают антигистаминные препараты, противовоспалительные крема, мази.
Кожная сыпь при контактном дерматите
Развивается при непосредственном контакте кожи с раздражающим веществом. КД проявляется в виде сыпи и зуда на теле в местах соприкосновения с агрессивным веществом. При лечении такой сыпи на теле необходим особенный уход за поражёнными участками кожи: устранение причины появления контактного дерматита, защита от инфекций, гигиена, восстановление кожного покрова.
Экзема
Экзема – незаразное кожное заболевание, появляющееся вследствие внешних раздражителей (химических, механических или термических) либо же внутренних нарушений (сбоев в работе эндокринной, нервной системы, ЖКТ). При экземе кожу покрывает мелкая красно-розовая сыпь. Высыпания представлены серопапулами и микровезикулами – небольшими пузырьками, которые быстро вскрываются и на их месте появляются мокнущие эрозии. Спустя некоторое время мокнутия начинают подсыхать, из-за чего на коже образуются корочки.
Для лечения экземы обычно используются кортикостероидные мази, витаминные комплексы, седативные препараты, противозудные средства.
Розовые угри на коже лица
Научное название розовых угрей – розацеа. Отличительная черта заболевания – появление кожной сыпи на лице, представленной покрасневшими бугорками. Кожа под высыпаниями обычно уплотняется, сосуды становятся более заметными. Чаще всего поражается кожа носа и щек, также сыпь может распространяться на лоб и подбородок. Кроме высыпаний при розацеа довольно часто появляется поражение глаз, выраженное покраснением белков, слезотечением, сухостью и резью.
Чаще всего причина появления розовых угрей на коже кроется в неправильно подобранном косметическом средстве, длительной терапии какого-то другого заболевания, сбоями в функционировании органов ЖКТ, эндокринными заболеваниями, хроническим стрессом, инфекцией, неправильным питанием, злоупотреблением алкогольными напитками.
Лечить сыпь на коже при розовых угрях можно антибиотиками, успокоительными, витаминными комплексами, а также местными средствами – кремы и гели. Если кожная сыпь сопровождаются воспалениями, могут быть прописаны кортикостероидные мази.
Крапивница
Главная отличительная черта крапивницы – обширные отечные розовые волдыри на коже, напоминающие следы от контакта с листьями крапивы. Сыпь сильно чешется и зудит. Причиной появления кожных высыпаний обычно служит реакция иммунной системы на тот или иной аллерген. Для лечения крапивницы обычно назначаются антигистаминные препараты, кортикостероиды, успокоительные.
Лечение женского бесплодия
Решение о лечении бесплодия принимается после получения и оценки результатов всех обследований и установления причин, его вызвавших. Обычно лечение начинается с устранения основной причины бесплодия. Лечебные методики, применяемые при женском бесплодии, направлены на: восстановление репродуктивной функции пациентки консервативными или хирургическими методами; использование вспомогательных репродуктивных технологий в случаях, когда естественное зачатие невозможно.
При эндокринной форме бесплодия корректируются гормональные нарушения и стимулируются яичники. Немедикаментозные виды коррекции включают нормализацию веса (при ожирении) с помощью диетотерапии и повышения физических нагрузок, физиотерапевтические процедуры. Основным методом лечения эндокринного бесплодия является гормональная терапия. Процесс созревания фолликула контролируется ультразвуковым мониторингом и динамикой гормонального фона в крови. При правильном подборе и соблюдении гормонального лечения 70-80% пациенток с этой формой бесплодия забеременеют.
В случае трубно-перитонеального бесплодия целью лечения является восстановление проходимости маточных труб с помощью лапароскопии. Эффективность этого метода при лечении трубно-перитонеального бесплодия составляет 30-40%. При длительной спаечной закупорке трубок или при неэффективности ранее проведенной операции рекомендуется искусственное оплодотворение. На эмбриологической стадии возможна криоконсервация эмбрионов для их возможного использования, если требуется повторное оплодотворение in vitro.
При маточном бесплодии – анатомических дефектах его развития – проводится реконструктивно-пластическая операция. Вероятность беременности в этих случаях составляет 15-20%. Если хирургическим путем невозможно исправить маточное бесплодие (отсутствие матки, выраженные пороки ее развития) и самодостаточную беременность женщиной, прибегают к суррогатному материнству, когда эмбрионы пересаживаются в матку суррогатной матери, имеющей особую патологию выбор сразу.
Бесплодие, вызванное эндометриозом, лечится лапароскопической эндокоагуляцией, во время которой удаляются поражения. Результат лапароскопии фиксируется курсом медикаментозной терапии. Частота наступления беременности составляет 30-40%.
При иммунологическом бесплодии обычно применяется искусственное оплодотворение путем искусственного оплодотворения спермой мужа. Этот метод позволяет обойти иммунный барьер цервикального канала и способствует наступлению беременности в 40% случаев иммунного бесплодия. Лечение неустановленных форм бесплодия – сложнейшая проблема. Очень часто в таких случаях прибегают к использованию вспомогательных репродуктивных технологий. Кроме того, показаниями к искусственному оплодотворению являются:
- непроходимость маточных труб или отсутствие маточных труб;
- состояние после консервативной терапии и терапевтической лапароскопии при эндометриозе;
- безуспешное лечение эндокринного бесплодия;
- абсолютное мужское бесплодие;
- истощение функции яичников;
- некоторые случаи маточного бесплодия;
- сопутствующая патология, при которой беременность невозможна.
Основными методами искусственного оплодотворения являются:
- метод внутриматочной инсеминации донорской спермой или спермой мужа (IISD, IISM);
- метод экстракорпорального оплодотворения (ЭКО);
- внутриклеточная инъекция спермы в яйцеклетку (ИКСИ, ИМСИ);
- с использованием донорской яйцеклетки или донорского эмбриона;
- суррогатное материнство.
На эффективность лечения бесплодия влияет возраст обоих супругов, особенно женщин (вероятность беременности резко снижается после 37 лет). Поэтому следует как можно скорее приступить к лечению бесплодия. И никогда не следует отчаиваться и терять надежду. Многие формы бесплодия можно исправить с помощью традиционных или альтернативных методов лечения.
Счастье быть «усыновленным»
Редко не значит никогда. Нам еще только предстоит узнать, насколько на самом деле редки орфанные заболевания. Однако уже понятно, что в целом с ними сталкивается множество людей. Часто человек не знает, что с ним не так, годами скитаясь по врачам в поисках причины своего недуга. Он полностью разочаровывается в системе здравоохранения и отчаивается, когда понимает, что для его заболевания лекарства не существует. Он по крупицам собирает информацию о своем заболевании в интернете и отчаянно ищет тех, кто столкнулся с такой же проблемой. Повышение осведомленности о редких заболеваниях, освещение проблем их диагностики и лечения — необходимый шаг для сокращения diagnostic delay и числа неправильных диагнозов, а также подбора эффективных лекарств и ускорения разработки терапий для них. Этого с нетерпением ждут люди, которые чувствуют себя одинокими и беспомощными. Это дает им надежду на более счастливое будущее.
Партнерский материал: Pfizer PP-VDM-RUS-0083 актуально на 21.12.2021 ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Эозинофильный гастроэнтерит: аллергия на продукты питания
Это редкое заболевание, когда прием любого вида пищи переводит иммунную систему в режим атаки. В результате белые кровяные тельца проникают в желудочно-кишечный тракт и вызывают воспаление. Люди с таким расстройством постепенно теряют восприимчивость к большинству видов пищи. После каждой трапезы у них проявляется рвота, диарея и сильные боли в животе. На фоне такого расстройства быстро развивается анемия и язвенная болезнь. Многим больным, чтобы выжить, приходится переходить на специальное жидкое или внутривенное питание.
В мире существует множество странных и устрашающих болезней. Сегодня мы рассказали только о малой части из них.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Тедеева Мадина Елкановна
Специальность: терапевт, врач-рентгенолог, диетолог.
Общий стаж: 20 лет.
Место работы: ООО “СЛ Медикал Груп” г. Майкоп.
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:
Ганзеровский синдром
Этот синдром напоминает синдром Мюнхгаузена, так как внутренняя тревога человека трансформируется в демонстративное, вызывающее, неадекватное поведение, которое направлено на окружающих. Другое его название — истерический психоз. Впервые его описал немецкий психиатр Ганзер у человека, который находился под следствием. Расстройство и сейчас чаще встречается, когда социальному статусу человека что-то угрожает — например, судебное разбирательство. Но это может быть и мобилизация в действующую армию, и даже внезапный разрыв отношений.
При этом синдроме человек ведет себя по-детски — сидит на полу, «играет» окружающими предметами. На простые вопросы отвечает неправильно (например, путает лево и право), не может одеться, забывает, как есть. Что странно, человек понимает обращенную к нему речь, но говорит или делает всё как будто «мимо».
Иногда доходит до «одичания» — человек становится на четвереньки, лакает воду из миски, лает, воет и пытается укусить людей вокруг.
После приступа человек не помнит, что с ним происходило. Этот синдром — невероятно редкий. О нем почти не упоминается ни в кино, ни в художественных фильмах. С другой стороны, может быть мы просто плохо представляем себе, что происходит с человеком, которому грозит тюрьма.
Что делать с эрозией шейки матки?
Эрозия шейки матки на сегодняшний день — также одна из основных проблем в сфере гинекологии, с таким диагнозом сталкиваются многие женщины.
Эрозия может быть как врожденной, так и приобретенной. Часто бывает, что даже у девочек, которые не живут половой жизнью, находят эрозию. Казалось бы, откуда? Это вариант псевдоэрозии с цервикальная эктопия шейки матки. Есть еще один вид — истинная — это дефект эпителия, и он не требует специального лечения.
До 25 лет не принято принимать каких-либо серьезных мер по устранению эрозии. Лечение если и есть, то исключительно консервативное, то есть медикаменты. А после 25 — смотрим по показаниям.
Раньше эрозию прижигали, нынешние методы более щадящие. Теперь используют лазеры и радиоволновую технологию — она не способствует образованию рубцов на шейке матки, не мешает в будущем забеременеть и родить ребенка. В этом вопросе медицина не стоит на месте.
“Смеющаяся смерть”
Сразу скажем, “смеющаяся смерть”, или болезнь Куру в наши дни – уже история. Но при определенных обстоятельствах эпидемия имеет все шансы повториться снова.
Болезнь проявлялась исключительно среди аборигенов Новой Гвинеи, а точнее – только среди представителей племени Форе. Впервые о недуге, проявляющемся внезапными всплесками маниакального смеха, стало известно в 1950 годах. Группа американских и австралийских исследователей в течение нескольких месяцев наблюдала за людьми со столь странным поведением. У больных в течение 1-3 месяцев начинали дрожать конечности, они теряли способность ходить, стоять, связно говорить, появлялось косоглазие, а перед смертью возникал неконтролируемый смех. После смерти несчастных ученые обнаружили, что их головной мозг выглядит как швейцарский сыр или поролоновая губка с дырами. После многолетних исследований этого странного нарушения американский врач Карлтон Гайдушек предположил, что возбудитель болезни передается в племени из-за распространенного здесь каннибализма. Когда каннибализм среди представителей племени был остановлен, эпидемия также ушла. Кстати, за это открытие доктор Гайдушек в 1976 году был удостоен Нобелевской премии.
Психогенное бесплодие
Психогенное бесплодие связано с психологическим состоянием женщины. Диагностируют эту форму только после исключения гормональных и анатомических проблем. Этот диагноз встречается редко, не более чем в 8% случаев. К лечению привлекается психотерапевт.
Основные предпосылки к психогенному бесплодию:
- Стресс и психологические перегрузки – влияют на гормональный фон. Высокий уровень кортизола и адреналина тормозят активность гормонов, регулирующих овуляцию. В тяжелых случаях нейросоматического расстройства возможно полное прекращение месячных;
- Навязчивая идея о беременности – при сильном желании иметь ребенка развивается хронический стресс;
- Страх материнства – некоторые женщины боятся возможных пороков развития плода, родовой боли, изменения фигуры, отказа от карьеры.
Основной симптом – отсутствие беременности при регулярном сексе в течение 12 месяцев. Также женщины часто жалуются на изменение менструального цикла. Для психогенного бесплодия характерен синдром «ожидания беременности». Женщины постоянно измеряют базальную температуру, проводят тесты на зачатие, контролируют овуляцию. На фоне тотального контроля физиологических процессов появляется нервозность.
Психогенное бесплодие опасно тяжелыми нарушениями психики (невроз, навязчивые состояния). Нарушение нейрорегуляции снижает эффективность искусственного оплодотворения. Постоянный стресс приводит к тонусу матки и выкидышам. Зацикливание на беременности снижает качество половой жизни, провоцирует отсутствие оргазмов.
Лечение проводится совместно репродуктологом, эндокринологом и психотерапевтом.
Причины женского бесплодия
Факторы, мешающие женщине забеременеть, достаточно многочисленны и разнообразны. Если при регулярном сексе и хорошей спермограмме партнера беременность задерживается, причины нужно искать в воспалительных заболеваниях, врожденных аномалиях, генетических отклонениях и других патологиях в здоровье.
Причиной бесплодия может крыться в ранее произведенных хирургических вмешательствах, сделанном когда-то аборте. Успешному зачатию не способствуют черепно-мозговые травмы, плохой обмен веществ, недосыпание, нервные стрессы.
У женщин старшего возраста наступление беременности осложнено естественным замедлением всех физиологических процессов. Хотя в наши дни в возрасте 35 лет и выше женщины довольно часто принимают решение родить первенца, осуществить это желание удается далеко не всегда.
К основным факторам женского бесплодия можно отнести:
- врожденные аномалии строения половых органов;
- нарушение менструального цикла;
- двухсторонняя непроходимость фаллопиевых труб;
- патологическое разрастание железистой ткани матки;
- спаечные процессы;
- опухолевые образования;
- психогенные факторы.
Помимо перечисленных факторов небольшой процент приходится на невыясненные, неопределенные причины бесплодия. В медицинской практике неоднократно отмечались случаи, когда у супругов отсутствовали признаки, препятствующие наступлению беременности, и тем не менее на протяжении многих лет не могли произвести на свет ребенка.
Не редки ситуации, когда женщина не может забеременеть по причинам, далеким от состояния своего физического здоровья. Это могут быть и неблагоприятные жилищные условия, проживание рядом других родственников, страх перед близостью и другие причины психологического характера. Смена обстановки в этих случаях бывает достаточной для долгожданной беременности.
Осложнения
Большинство осложнений вагинального кандидоза связано с распространением воспалительного процесса на расположенные рядом органы и ткани и присоединением бактериального воспаления. Оно возникает на фоне резкого снижения местного иммунитета. Наиболее часто пациентки сталкиваются со следующими проблемами:
- сальпингит и сальпингооофорит (аднексит): воспаление придатков матки: труб и яичников; процесс может быть односторонним и двусторонним, сопровождается болями в нижней части живота, слабостью, повышением температуры; без лечения может стать причиной бесплодия в связи с развитием спаечного процесса;
- уретрит: воспаление мочеиспускательного канала; классическими симптомами являются жжение при мочеиспускании, изменение внешнего вида и цвета мочи, покраснением и отеком в области наружного отверстия уретры;
- цистит: воспаление мочевого пузыря, развивающееся в результате перехода возбудителя из уретры; к симптомам уретрита присоединяются учащенное мочеиспускание при небольшом количестве мочи, боли и рези в конце процесса, повышение температуры и боли внизу живота.
Экспертное мнение врача
Кучерявая Юлия Германовна
Гинеколог-эндокринолог, Специалист ультразвуковой диагностики
Помимо распространения инфекции, вагинальный кандидоз может грозить развитием стеноза (сужения) влагалища. Это состояние возникает при хроническом воспалении, которое приводит к разрастанию рубцовой ткани и сужением просвета органа. Это приводит к значительному затруднению половой жизни.
Вагинальный кандидоз очень опасен для беременных, поскольку без лечения не исключено инфицирование плода, что может привести к его гибели.
В послеродовом периоде у женщин возможно развитие кандидозного эндометрита.
Фибродисплазия – каменный человек
Тела людей, страдающих этим редкостным заболеванием, в буквальном слове превращаются в камень. Это чрезвычайно редкое расстройство является следствием мутаций в связках и сухожилиях, в результате которых мягкая ткань превращается в кость. Эта болезнь поражает приблизительно 1 человека из 2 миллионов. Но что самое ужасное, таким людям нельзя помочь даже путем хирургического вмешательства. Любая операция на окаменевшей части еще больше активизирует рост костной ткани. В некоторых случаях может понадобиться только 10 лет, чтобы человек стал полностью неподвижным.
История этого странного заболевания берет свое начало с 1938 года. Когда американцу Гарри Истлэку было 5 лет, он сломал ногу. Место перелома не срослось должным образом, его коленный и тазобедренный суставы потеряли подвижность. Оказалось, что в мышцах его бедра появились новые костные отростки. Когда юноша достиг 20-летнего возраста, его позвонки начали срастаться в монолитную кость. Перед смертью, а он умер в возрасте 39 лет в 1973 году, он мог двигать только губами. Этот человек страдал прогрессирующей формой фибродисплазии. Гарри Истлэк завещал свой скелет исследователям для дальнейшего изучения его странной болезни. Сегодня скелет Истлэка хранится в Музее медицинской истории в Филадельфии (Музей Мюттера).
Тяжелая депрессия лечение
С чего начинать лечение тяжелой депрессии? Конечно же с посещения психолога или психотерапевта. Консультации у этих врачей, а также индивидуальные и семейные сеансы психотерапии, помогут выявить первоисточник расстройства, определить главные причины возникновения депрессивного состояния. Для лечения тяжелой депрессии применяется много методик психотерапии — это и психоанализ классического типа, и психодрама, и экзистенциальная терапия, и когнитивно-бихевиоральная терапия, и телесно-ориентированная.
В некоторых случаях, когда у пациента наблюдается тяжелая невротическая форма с нарушениями в работе вегетососудистой системы, нужно пройти дополнительное обследование у невролога. Оно поможет исключить наличие нейроинфекции, ЧМТ, интоксикации или же нарушения сосудистой системы. Для исключения наступления раннего климакса женщина должна посетить эндокринолога и гинеколога.
Для медикаментозного лечения тяжелой депрессии используются различные препараты группы СИОЗС (Паксил, Рексетин, Прозак, Ципралекс, Прам, Золофт), транквилизаторы (Альпразолам, Реланиум, Нитразепам, Диазепам) и антидепрессанты (Венлаксор, Мирзатен, Коаксил) нового поколения.
Но самым главным в лечении тяжелой депрессии является желание самого человека избавиться от своего расстройства. При этом важным является осознание того факта, что процесс этот долгий и трудоемкий, и потребует немало терпения и сил от пациента.
Прием врача медицинского психолога первичный: 2800 Р.
Записаться Он-лайн Cкидка 5% при записи с сайта