Как влияют спиртные напитки на печень
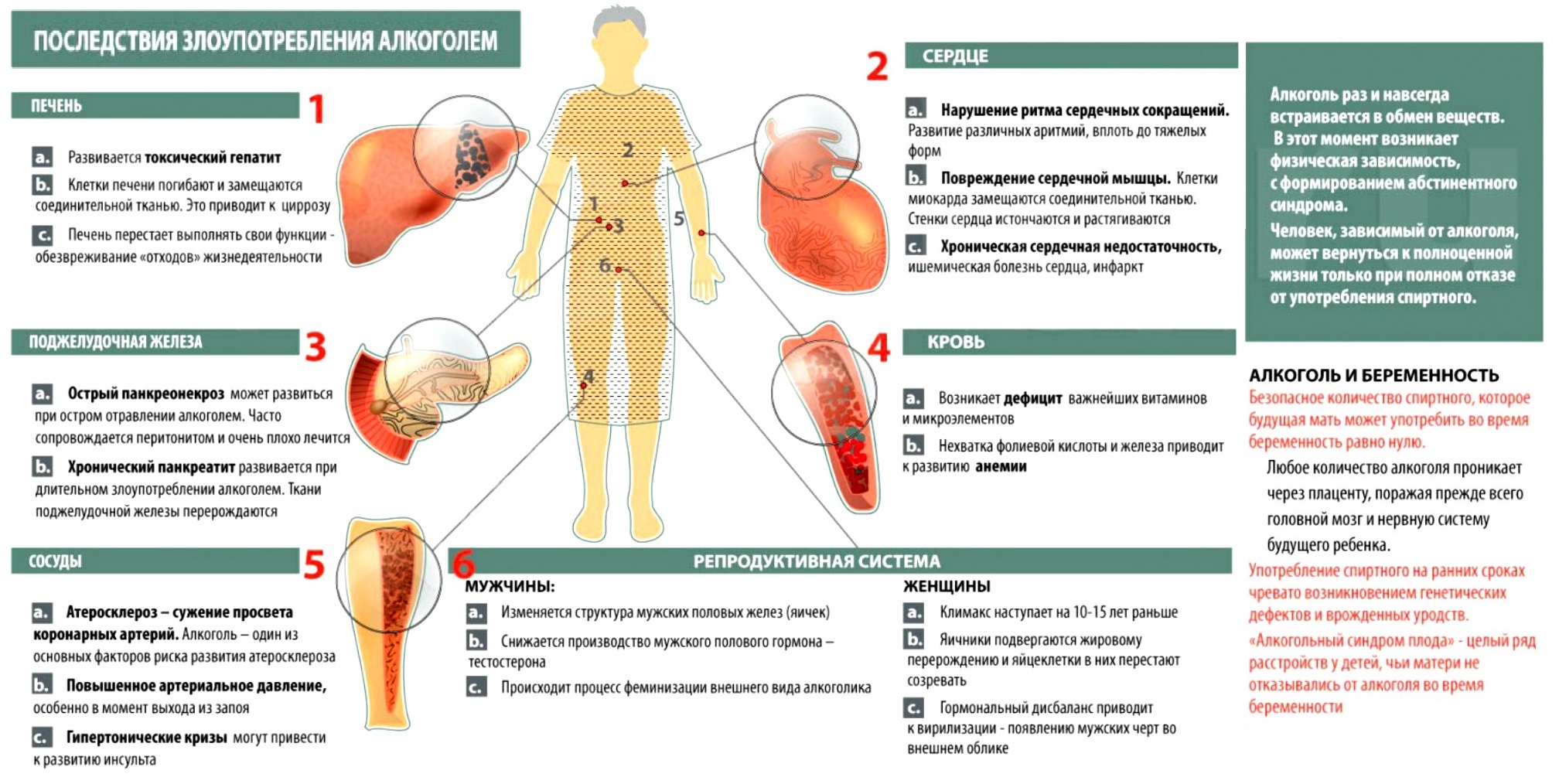
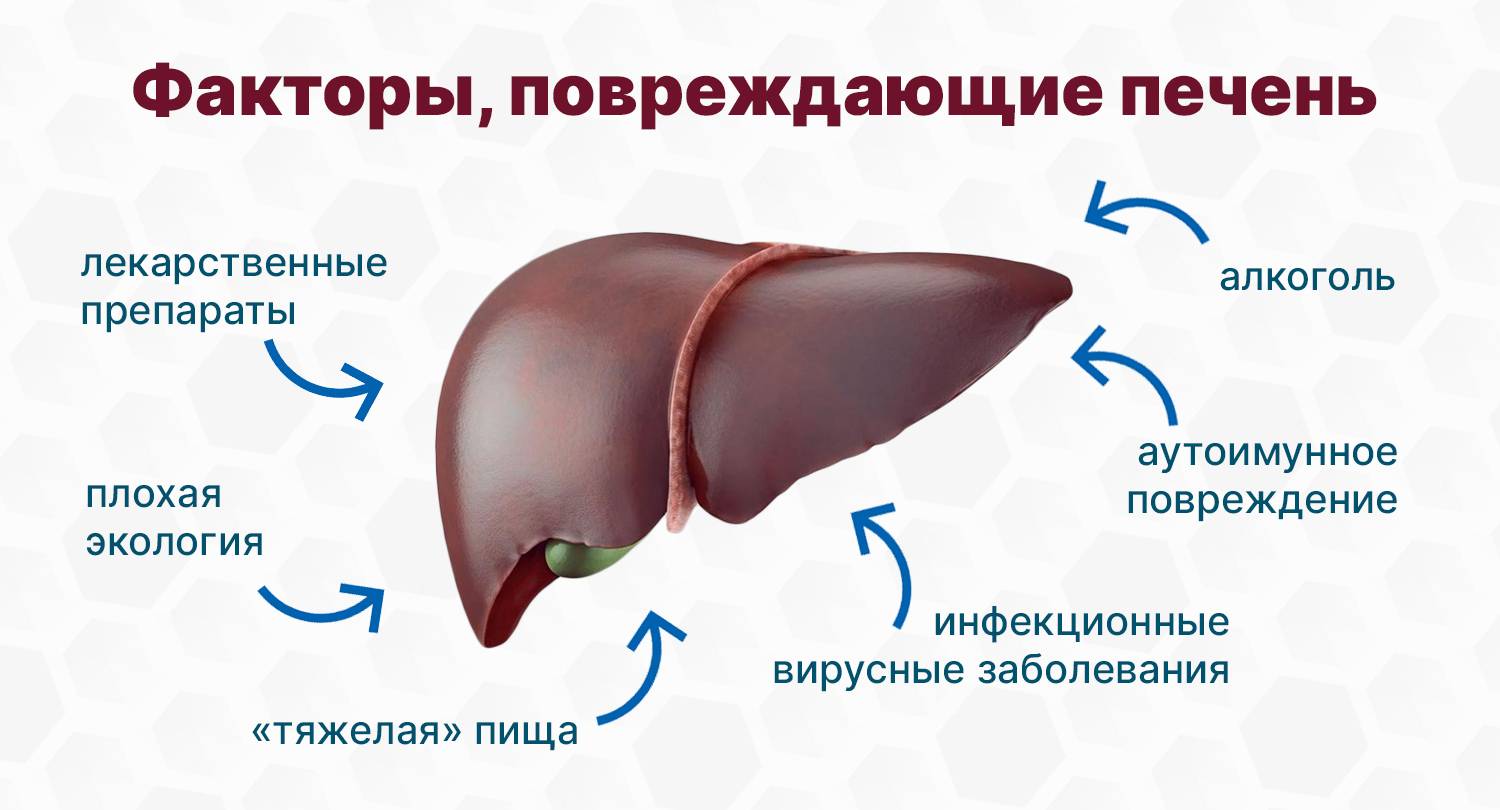
Как только алкоголь попадает в организм, он тут же незамедлительно всасывается в кровеносную систему, которая  распространяет его по всему организму. От этого начинают страдать все внутренние органы, но больше всех “достается” печени. Она начинает вырабатывать алкогольдегидрогеназу. Это фермент, который обезвреживает выпитое спиртное. В результате этого в печени образуется ацетальдегид, который способен заставить страдать весь организм.
распространяет его по всему организму. От этого начинают страдать все внутренние органы, но больше всех “достается” печени. Она начинает вырабатывать алкогольдегидрогеназу. Это фермент, который обезвреживает выпитое спиртное. В результате этого в печени образуется ацетальдегид, который способен заставить страдать весь организм.
Если человек часто употребляет алкогольные напитки, то от этого ферменты печени приходят в негодность, и организм стремится каким-то образом восполнить их нехватку. В дальнейшем, из-за последующих нарушений, печень прекращает переработку ацетальдегида и этанола, и по этой причине в ней скапливаются токсины. Цирроз печени часто наблюдается у людей, страдающих алкогольной зависимостью. Это происходит от того, что из-за частых запоев истощаются ресурсы печени. То есть алкогольно зависимые люди входят в группу риска.
Признаки приближающейся смерти от рака
Результаты исследования под названием «Процесс умирания» были опубликованы в журнале Cancer. В статье рассматривались больные раком, получающие неотложную паллиативную помощь (APCU).
В общей сложности были изучены истории болезней 357 пациентов с терминальной стадией рака. Больные контролировались в общей сложности по 52 симптомам каждые 12 часов, от поступления в отделение паллиативной помощи до их смерти или до выписки из отделения. Во время исследования 57% пациентов умерли.
Душа покидает тело
Согласно наблюдениям, авторы исследования указывают на восемь очень специфических физических симптомов. Если они есть, с огромной вероятностью смерть наступает в течение трех дней.
У умирающего наблюдается целый ряд признаков:
- слабый ответ на словесные стимулы (уход в себя, умиротворение);
- сниженная реакция на зрительные раздражители;
- исчезают мимические морщины (вокруг глаз);
- гиперэкстензия (запрокидывание) шеи;
- веки не закрываются;
- снижается потребность в воде, пище;
- дыхание становится поверхностным, из-за снижения потребности в кислороде, либо возникают хрипы из-за скопившейся слизи;
- желудочное кровотечение.
За исключением последнего, все признаки указывают на то, что нейрокогнитивная и нервно-мышечная системы находятся в упадке. Эти неврологические симптомы тесно связаны с наступлением смерти: они наблюдались в последние три дня у 38–78% пациентов и указывали на прогрессирующее неврологическое торможение, приводящее к смерти.
Диагностика
Для выявления расстройства восприятия требуется тщательный опрос пациента и его родственников — они опишут поведение больного. Также проводится специальное тестирование.
Анализы крови и осмотр пациента ничего не даст – он не выглядит больным, у него нет хронических и скрытых соматических заболеваний, иммунитет не вызывает нареканий, физическое состояние вполне нормальное. Но зато МРТ покажет изменения в отдельных областях головного мозга. Существуют и особые лабораторные исследования, подтверждающие изменения в белковых рецепторах и нарушения в работе железы внутренней секреции — гипофиза.
Сейчас имеются и четкие критерии, позволяющие подтвердить диагноз:
- Критичность мышления пациента, осознающего свою проблему.
- Сохранение ясности сознания, отсутствие так называемых сумеречных эпизодов, спутанности мысли.
- Жалобы на то, что разум существует отдельно от тела, последнее существует самостоятельно и нарушено его восприятие.
- Ощущение изменения местности, нереальности, неузнавание знакомых объектов.
Специалисту следует отличить деперсонализацию от шизофрении, имеющей похожие симптомы. Различают эти патологии так: шизофрения проявляет себя одними и теми же симптомами одинаковой интенсивности каждый день, а при расстройстве восприятия они намного разнообразней.
Что предпринять, если признаки недуга проявились?
Лучшее, что можно сделать, если вы заметили у кого-то симптомы слабоумия – зафиксировать их на бумаге и помочь человеку обратиться ко врачу. Только доктор, у которого человек наблюдался постоянно, может составить правильную картину болезни. Возможно, в карточке человека есть какие-то важные подробности или заболевания, которые стали предтечей деменции. Также врач может дать направление на уточняющие исследования: анализ мочи и крови, который отразит гормональный фон и показатель уровня сахара. Имеет смысл сразу проверить сердечную деятельность и сделать МРТ головного мозга.
Проведя все необходимые тесты, врач сможет точно определить, чем болен человек. Мозг — это очень сложный инструмент, и на его работу могут влиять самые разные факторы.
Именно поэтому перед окончательной постановкой диагноза нужно отсеять:
- эндокринные патологии;
- проблемы с обменом веществ;
- анемию;
- недостаток витаминов;
- проблемы кровоснабжения;
- последствия неправильного самолечения.
Так как деменция необратима, не стоит рассчитывать, что какие-то медикаменты помогут ее остановить. Как правило, доктора советуют пересмотреть текущий образ жизни больного, причем измениться он должен не на время, а насовсем.
Что же можно изменить в своей жизни, чтобы противостоять слабоумию:
- Спорт. Занятия активным видом спорта поможет кровообращению и работе легких. Прогулки, велосипедные заезды и зимние походы на лыжах могут подарить тонус и здоровье.
- Больше общения. Даже если вам не очень интересно общаться с людьми, делайте это хотя бы иногда, так как это необходимо, для того чтобы мозг правильно функционировал.
- Не давайте мозгу простаивать. Головоломка, кроссворд, хорошая книга или даже учебник — все это должно все время быть рядом. Хорошая практика — изучение другого языка.
- Откажитесь от вредных привычек. Очень важный шаг, который нужно сделать, особенно если вы разменяли четвертый десяток. Существуют исследования, доказывающие, что курение провоцирует отмирание клеток мозга.
- Здоровый сон. Минимум 8 часов в сутки. Если присутствует нарушения сна, нужно избавиться от него, предварительно посоветовавшись с врачом.
- Правильное питание. Овощи, фрукты, масло, рыба — главные ингредиенты приемов пищи человека, которые заняты профилактикой слабоумия.
- Не экономьте на витаминах. Российские терапевты считают, что недостаток витамина D может благотворно повлиять на развитие деменции. Диетологи США, в свою очередь, провели глобальные исследования, результаты которых говорят о том, что потребление витаминов В и С должно находиться под строгим контролем, если у пациента есть предрасположенность к синдрому Альцгеймера.
Цирроз опасен своими осложнениями
Опасность для жизни у больных циррозом печени представляют осложнения. К основным осложнениям относят кровотечения, печеночную энцефалопатию и кому, асцит, а так же развитие рака печени.
Кровотечение. Фиброзные рубцы в печени сдавливают внутрипеченочные кровеносные сосуды, что приводит к повышению давления в сосудах, приводящих кровь в печень, и их расширению. Это называется портальная гипертензия. В расширенных портальных сосудах образуются мешотчатые выпячивания — так называемое варикозное расширение вен. Наиболее часто варикозное расширение вен наблюдается в пищеводе, желудке, прямой кишке. Разрывы таких сосудов приводят к тяжелым и опасным для жизни кровотечениям.
Наиболее опасны кровотечения из варикозно расширенных вен пищевода и желудка. Поэтому всем больным с диагнозом цирроз печени показано проведение эзофагогастродуоденоскопии (ЭГДС) не реже одного раза в год для уточнения наличия варикоза вен, оценки риска кровотечения и при необходимости проведения профилактического лигирования этих вен. Это небольшая операция, которая проводится через эндоскоп и заключается в сдавлении варикозных узлов с помощью латексных лигатур. Такая операция проводится экстренно в случаях кровотечения для его остановки, но при наличии риска кровотечения ее лучше проводить профилактически. Кроме того, большое значение имеет соблюдение определенной диеты. Врач может также порекомендовать прием лекарств, снижающих давление в портальных сосудах, а также устраняющих эрозии и язвы слизистой оболочки.
Печеночная энцефалопатия и кома. При прогрессировании цирроза нарушается способность печени обезвреживать токсические вещества. Головной мозг особенно чувствителен к воздействию токсических веществ, в первую очередь аммиака, образующегося в кишечнике вследствие переваривания белковой пищи (так называемые «азотистые шлаки»). В результате наблюдаются расстройства функции центральной нервной системы в виде снижения памяти, замедления реакций, сонливости, заторможенности, дрожания рук, нарушении координации и др. При прогрессировании энцефалопатии развивается опасное для жизни коматозное состояние.
Поэтому пациенты с циррозом печени должны проходить регулярное обследование, направленное на оценку наличия и степени печеночной энцефалопатии, назначение адекватного лечения. Больным рекомендуют придерживаться диеты с различной в зависимости от тяжести нарушения функции печени степенью ограничения употребления животного белка (в основном, красного мяса). Назначаются лекарства, устраняющие запоры и уменьшающие токсичность «азотистых шлаков», препараты, связывающие аммиак в крови, и др.
Асцит, отеки. Асцит означает скопление жидкости в брюшной полости. Асцит является следствием портальной гипертензии, а также снижением синтеза альбумина в печени. Одновременно жидкость может скапливаться в грудной клетке (в полости плевры), наблюдаются отеки. Наблюдаются увеличение живота, уменьшение количество мочи, одышка. Асцит может осложняться развитием инфицирования брюшной полости, нарушением работы почек и др. Врач назначает таким больным диету с ограничением соли, мочегонную терапию, в основе которой применение спиронолактона, препараты для профилактики бактериальной инфекции и других осложнений. Пациент должен избегать избыточного назначения мочегонных, массивного выделения мочи (более 2-2,5 литров в сутки), регулярно контролировать выделение жидкости, анализы крови и наблюдаться врачом.
Первичный рак печени — это злокачественная опухоль, которая, в отличие от метастазов в печень рака других локализаций, развивается непосредственно в ткани печени. Цирроз печени является предраковым состоянием. Наибольший риск рака печени у больных вирусным и алкогольным циррозом печени. После устранения причины цирроза печени риск развития рака печени уменьшается в десятки раз, но все-таки он остается.
Так как ранние стадии первичного рака печени имеют успешное лечение, все больные циррозом печени должны регулярно (не реже 1 раза в 6 месяцев) проходить обследование, включающее обязательное и исследование уровня онкомаркера печени – альфафетопротеина. В некоторых случаях требуются дополнительные исследования ( и др.).
Как проявляется заболевание
Данный орган находится в брюшной полости под диафрагмой, в правом верхнем квадранте живота. Многих людей, подозревающих у себя те или иные заболевания, интересуют три вопроса: «Как болит печень и где?», «О чем говорит боль и дискомфорт в правом подреберье?». Здесь следует отметить, что в самом органе нервных окончаний нет, поэтому ощущение боли в печени невозможно. Однако во внешней оболочке (капсуле) печени нервных окончаний очень много. Поэтому, если печень увеличивается и начинает давить на капсулу, у человека возникают неприятные ощущения. Острой боль при этом никогда не бывает. Как правило, она тупая и настойчивая, долго не отпускает. При нарастании проблем боль усиливается, становится постоянной, особенно явно проявляется при движениях. В некоторых случаях возникают неприятные ощущения в правой лопатке и спине. Если боль сильная и схваткообразная, то она, как правило, говорит уже о заболеваниях не печени, а желчного пузыря и желчевыводящих путей.
Симптоматика
Существует 3 условных группы признаков, характеризующих синдром деперсонализации:
1. Эмоциональная холодность, безучастность в восприятии окружающего мира, отстраненность, равнодушие к людям::
- безразличие к страданиям других;
- отсутствие радости при общении с родными, друзьями;
- невосприимчивость к музыке;
- утрата чувства юмора;
- соблюдение невозмутимости в ранее вызывавших какие-либо чувства ситуациях, как негативных, так и позитивных.
Страх испытывается только от утраты контроля своего тела и потери ориентации в пространстве. Угнетает чувство растерянности от непонимания местонахождения, истории попадания сюда и дальнейших действий.
2. Нарушение физических ощущений:
- теряется чувствительность к горячему и холодному;
- краски становятся тусклыми, может появиться дальтонизм;
- изменяются вкусовые ощущения;
- предметы кажутся размытыми, не имеющими границ;
- звуки кажутся приглушенными, как в воде;
- боль при небольших ранениях отсутствует;
- нарушается координация движений;
- отсутствует чувство голода, а с ним пропадает и аппетит.
3. Психическая невосприимчивость:
- человек забывает свои предпочтения – что нравится и не нравится;
- отсутствие стимулов и мотивов – нежелание ухаживать за собой, готовить еду, стирать, работать, ходить за покупками;
- временная дезориентация – индивидуум может просидеть, ничего не делая, несколько часов и не понимать, сколько прошло времени;
- ощущение участия в качестве актера в скучной тягучей пьесе;
- созерцание со стороны своей жизни, как будто это сон.
Главным признаком расстройства восприятия считается глубокая погруженность человека в себя. Сначала он понимает, что воспринимает свою личность неправильно, это его угнетает и вызывает сильное душевное волнение.
При попытке понять происходящее, ощущение нереальности становится все сильнее, и нелепость ситуации заставляет индивидуума избегать общения с другими людьми. Индивид, однако, отдает себе отчет в болезненности своего состояния.
В общем клиническую картину деперсонализации можно описать так:
- Нарушено восприятие мира – он кажется ирреальным, фантастическим.
- Полная отстраненность от происходящего вокруг.
- Потеря удовлетворения от естественных физиологических потребностей – сна, еды, дефектации, секса и т.п.
- Замкнутость.
- Нарушения восприятия строения своего тела – руки и ноги кажутся искусственными, непонятной конфигурации или размера.
- Неспособность управлять своим телом.
- Снижение интеллектуальных способностей.
- Чувство одиночества, брошенности всеми.
- Отсутствие любых эмоциональных проявлений.
- Изменение физиологических ощущений.
- Раздвоение личности.
- Ощущение наблюдения за самим собой со стороны.
Эти симптомы расстройства восприятия могут иметь разную степень выраженности при разных типах деперсонализации, о которых будет сказано ниже.
Терапия деперсонализационного расстройства
Так как данное расстройство индивидуально для каждого больного, то и лечение подбирается для каждого пациента отдельно.
Как уже говорилось, непродолжительные случаи деперсонализации лечения не требуют, но дискомфорт поможет устранить психоанализ.
Если виновником деперсонализации стал прием наркотических веществ, то проводится дезинтоксикация организма. Гормональное лечение понадобится, если причиной расстройства стала эндокринная патология.
Деперсонализация на фоне депрессии, панических атак, шизофрении психиатр назначает комплекс транквилизаторов, антидепрессантов, нейролептиков. Показаны такие препараты:
- «Декортен»;
- «Сероквель» в сочетании с «Анафранилом»;
- «Цитофламин»;
- «Кавинтон»;
- «Налоксон»;
- витамин С с такими препаратами, как «Амитриптилин», «Сонапакс», Клопирамин», «Кветиапин».
Некоторым пациентам приходится принимать психотропные препараты пожизненно, так как вылечить синдром полностью не удается. Лекарственные средства позволяют им погасить тяжесть переживаний, вызванных расстройством.
Когда симптоматические проявления снимаются, приходит время психотерапии
Специалист проводит с пациентом ряд сеансов, на которых выявляет причины расстройства восприятия, переключает внимание больного на других людей, учит в дальнейшем справляться с возникающими приступами раздвоения
Эффективный метод избавления от деперсонализации – запоминать странные чувства и потом рассказывать их психологу. Последний, в свою очередь, приучает пациента не боятся таких случаев, и они постепенно сходят на «нет».
Также с успехом используется аутотренинг и гипноз, они наиболее эффективны вместе с разъяснительной терапией.
В качестве дополнительных мер может быть назначено:
- иглоукалывание;
- успокоительный массаж;
- фитотерапия;
- прием антидепрессантов;
- физиотерапия;
- гомеопатия.
Психотерапевтические техники подкрепляются социальной реабилитацией: пациенту советуют чаще бывать на людях, ходить в музеи, театры и т.д. Это дает ощутимый результат в лечении и восстановлении.
Бывает, что люди с тяжелой степенью деперсонализации негативно относятся к реабилитационной программе, пассивны. В этом случае прибегают к помощи близких пациента, которые буквально вытаскивают родственника «в свет».
Причины расстройства восприятия
Деперсонализация встречается у людей разного возраста и пола, но чаще всего она поражает молодых женщин. Как уже упоминалось, ее вызывает стрессовая ситуация
Сопротивляющаяся ей психика снижает сильную эмоциональную нагрузку человека, переключая его внимание на стороннее наблюдение. Таким образом индивидуум обращает свое сознание на себя, его органы чувств притупляются, но при этом логическое мышление остается прежним
Процесс развития синдрома в организме выглядит так: под действием стресса начинает вырабатываться большой объем эндорфинов. В результате их масштабной хаотичной атаки на рецепторы отвечающая за эмоции лимбическая система не в силах справится с таким напором и вынуждена частично отключиться.
Но вышеописанный механизм могут запустить и другие факторы, физические:
- инсульт;
- гипертония;
- опухоль мозга;
- неврологическая болезнь;
- травма головы;
- эпилептический приступ;
- нейрохирургическая операция;
- тяжелая инфекционная болезнь в детстве;
- родовая травма.
Весьма редко деперсонализация передается по наследству или является следствием негативных изменений в нервной системе.
Уже говорилось, что прием наркотиков или другая интоксикация организма тоже может вызвать расстройство восприятия, так как это провоцирует усиленную выработку «гормонов счастья» — эндорфинов. Поэтому в США изучением деперсонализации на государственном уровне занимается организация по вопросам наркотической зависимости населения.
Следует учесть, что при шизофрении раздвоение личности имеет другие причины и это является симптом серьезного расстройства психики, подход к которому особый и требующий сложного лечения.
Почему болит печень после еды и что делать?
Причинами боли в области печени, которые усиливаются после приема пищи, могут быть:
- увеличение объема печени (может указывать на начальную стадию цирроза);
- желчнокаменная болезнь;
- гепатит (включая медикаментозный).
Но нужно понимать, что в самой печени нервных окончаний как таковых нет. Соответственно, сам орган «болеть» не может. Но при увеличении объема – он давит и на брюшину, и на сосудистые узлы, другие органы, что и взывает ощущение тяжести, давления. Что делать в таких случаях?
Экстренная помощь включает в себя:
- временный отказ от пищи;
- обильное питье;
- прием активированного угля или любого иного сорбента, ускоряющего вывод токсинов из пищеварительной системы.
А далее – как можно скорее обратиться за помощью к врачу и пройти обследование. При этом применяется дифференциальный анализ дабы исключить вероятность острого воспаления аппендицита (симптомы – очень схожи). Точную же причину болей в печени можно установить только после получения результатов анализа кала, мочи и крови, а также ультразвукового исследования органа.
Врач может прописать соблюдение специальной диеты № 5, которая рассчитана на пациентов с болезнями пищеварительной системы.
Если же причина – действительно увеличение печени, то больному назначают прием следующих групп препаратов:
- Гепатопротекторы. Защищают клетки печени от разрушения, улучшают межклеточный метаболизм.
- Фосфолипиды. Представляют собой «строительный» материал для клеточных мембран. Дополняют действие гепатопротекторов, а ещё снижают концентрацию холестерина низкой плотности в организме.
- Производные глицирризиновой кислоты. Оказывает противовоспалительное действие, нормализует объем печени, также нормализует отток желчи.
Прием медикаментов обязательно добавляется соблюдением диет, типа «стол номер 5» по Певзнеру, направленных на снижение нагрузки на печени (уменьшение объема вырабатываемой желчи).
Разновидности
Современная психология разделяет несколько форм синдрома деперсонализации, отличающихся между собой своеобразием восприятия окружающего мира и себя:
- Аутопсихическая деперсонализация – обостренное ощущения своего «Я», нарастание ощущения его утраты. Человеку кажется, что в нем живет, чувствует себя вольготно и действует по-своему какой-то незнакомец. Такое раздвоение заставляет страдать и испытывать дискомфорт, отвергать себя же. Социальные контакты затруднены.
- Аллопсихическая деперсонализация – дереализация. Окружающее воспринимается как сновидение, мир видится, как сквозь мутное стекло. Все кажется чужим и враждебным: звуки гулкие, предметы – нечеткие, люди – на одно лицо. Мысли и движения автоматические, дезориентация, дежавю.
- Анестетическая деперсонализация — повышается внутренняя ранимость при совершенной внешней бесчувственности.
- Соматопсихическая деперсонализация, характеризующаяся патологическим восприятием своего тела и его функций. Она самая необычная: человеку кажется, что у него нет волос или отсутствует одежда, части тела видоизменились и живут своей отдельной жизнью. Прием пищи затруднен — горло «не хочет» проталкивать еду, нет желания питаться. Меняются вкусовые ощущения, чувствительность снижается к температуре воздуха и воды.
Характеристика заболевания
Чаще всего причиной цирроза становится алкогольный гепатит. Вид алкогольного гепатита зависит от того, спиртные напитки какого качества употреблял больной, и в каких порциях он их употреблял. Он зависит также от общего физического состояния человека, страдающего алкогольной зависимостью. Болезнь большей частью начинает проявляться после очередного запоя.
Алкогольный гепатит острой формы наступает тогда, когда больной находится в запое. Это может случиться и в том случае, если при постоянном употреблении спиртного отсутствует полноценное питание. Вследствие этого центральные дольки печени воспаляются, и в дальнейшем отмирают. Симптомами острого гепатита являются: все слизистые оболочки приобретают желтоватый цвет, такого же цвета становится кожа. Больной чувствует себя слабым, его все время тошнит, у него повышается температура тела и начинает болеть под правым ребром. Согласно статистике, примерно пятая часть больных может справиться с болезнью, если откажется употреблять алкоголь. В обратном случае наступает цирроз печени.
Если не вылечить острый гепатит, то он перейдет в хроническую форму болезни. При хроническом гепатите больной постоянно ощущает себя слабым, периодически возникает боль в печени, слизистые оболочки и кожа пациента окрашиваются в легкий желтый оттенок.
Если у больного наблюдаются такие симптомы, то надо непременно обратиться к врачу.
Он поставит верный диагноз и назначит нужную терапию. Вместе с этим, необходимо, чтобы больной лечился от алкозависимости. Ведь вся терапия, направленная на излечение печени, теряет смысл, если все еще существует проблема, провоцирующая воспаление.
Если же не вылечить хронический гепатит, то он плавно перейдет к циррозу печени, который имеет следующие стадии:
- Компенсированный цирроз печени. Явных признаков болезни не присутствует, так как все компенсируется усиленной работой здоровых клеток печени. На этой стадии болезни диагноз может поставить только доктор после осмотра больного.
- Субкомпенсированный цирроз печени. На этом этапе появляются первые признаки болезни. У больного отсутствует аппетит, он теряет в весе, становится слабым и чувствует дискомфорт в области печени. Здоровые клетки печени кончаются, и она начинает работать не в полной мере. Больной должен сдать кровь для биохимического анализа, чтобы определить функциональную способность печени. После того как специалист диагностирует болезнь, он подберет необходимую терапию для пациента.
- Декомпенсированный цирроз печени. Появляются симптомы печёночной недостаточности, у больного краснеют ладони, появляются сосудистые звездочки, у него могут начаться кровотечения. Цирроз печени на этом этапе является смертельной угрозой для человека. В таком случае необходимо срочно обратиться к специалисту.
Итак, как мы уже сказали первые, а часто и единственные, признаки цирроза, это постоянная усталость, сонливость, потеря трудоспособности. Но имея такие жалобы, вряд ли кто-то обратится к специалисту. Вот почему врач знакомится с пациентом на более позднем этапе болезни. С течением времени к первичным симптомам могут добавиться другие признаки, такие как кожный зуд, боль в суставах, проявления астении, раздражительность, перепады настроения, истерики. У больного также могут начать выпадать волосы, может снизиться половое влечение. Иногда может наблюдаться повышение температуры.
Почему кошка писает в кровать?
Чтобы справиться с проблемой, нужно четко знать причину ее возникновения, в противном случае вы не сможете искоренить привычку полностью. Итак, вот основные физиологические факторы, которые провоцируют кошку на подобное поведение.
«Помечает» территорию. Это одна из самых главных причин, по которым кошка может писать в кровать. В этом случае сложнее с котами, которые метят территорию постоянно, в течение всей жизни. Кошка может писать в кровать только во время течки, чтобы призвать самца своим запахом
Обратите внимание, гадит ли животное только в постели или это происходит по всему дому. Как правило, метки ставятся во многих углах, а кровать – это только очередное отмеченное место. Справиться с подобной проблемой можно только радикально – кастрация или стерилизация
Особенно в случае с котами, ведь бороться постоянно с природными инстинктами очень сложно. Для кошек можно найти временное решение – давать ей специальные гормональные таблетки. Они подавляют желание размножаться и защищают хозяина от всевозможных последствий – меток и беспокойства животного. Помните, что гораздо лучше стерилизовать или кастрировать питомца до начала течки у самок и до первой половой охоты у самцов. Помните, что после кастрации кот может метить территорию еще несколько недель, пока его гормональный фон не успокоится. Иногда причиной недержания мочи у кошки может быть неправильно произведенная процедура стерилизации, но тогда кошка будет писать везде, не только на кровати. Если подобное состояние не проходит в течение нескольких дней после хирургического вмешательства, нужно обязательно показаться врачу, который проводил процедуру
Справиться с подобной проблемой можно только радикально – кастрация или стерилизация. Особенно в случае с котами, ведь бороться постоянно с природными инстинктами очень сложно. Для кошек можно найти временное решение – давать ей специальные гормональные таблетки. Они подавляют желание размножаться и защищают хозяина от всевозможных последствий – меток и беспокойства животного. Помните, что гораздо лучше стерилизовать или кастрировать питомца до начала течки у самок и до первой половой охоты у самцов. Помните, что после кастрации кот может метить территорию еще несколько недель, пока его гормональный фон не успокоится. Иногда причиной недержания мочи у кошки может быть неправильно произведенная процедура стерилизации, но тогда кошка будет писать везде, не только на кровати. Если подобное состояние не проходит в течение нескольких дней после хирургического вмешательства, нужно обязательно показаться врачу, который проводил процедуру.
Цистит. Это еще одна частая причина того, что кошка начала писать в кровать хозяина. Особенно, если это произошло не с котенком, а с вполне взрослой самкой, которая раньше себе такого не позволяла. При цистите мочеиспускание становится болезненным, поэтому кошка, опасаясь этих болезненных ощущений, ищет более комфортное место для справления нужды. В этом случае мягкая постель хозяина становится лучшим вариантом. Проверить здоровье питомца не сложно – отвезите животное в ветеринарную клинику, где возьмут анализ мочи и сделают УЗИ мочевого пузыря. Если мочевой пузырь воспален, это будет быстро выявлено. При необходимости врач может назначить дополнительные способы диагностики. Кстати, причина может быть не только в цистите, но и в мочекаменной болезни. Позаботиться о кошке во время болезни – ваша обязанность, не стоит отказываться от питомца в этот непростой для него период.
Проблемы с лотком. Кошка – очень чистоплотное животное, и она не будет ходить в грязный и зловонный туалет. Часто случается так, что кошка писает в постель только потому, что вы уже давно не меняли ее лоток. Наполнитель следует менять ежедневно, даже если вам кажется, что он чист. Если такой возможности нет, необходимо приучать кошку ходить на унитаз или на специальные лотки с сеткой. Иногда наполнитель не загрязняется, а становится утрамбованным из-за длительного хранения. В этом случае нужно взрыхлить туалет. Кошка или кот может отказываться ходить в лоток, если вы купили новый наполнитель, с незнакомым запахом, текстурой или формой. Если вы убираете только «засохшие» комочки наполнителя, то не забывайте раз в неделю полностью чистить лоток, мыть его и засыпать свежую порцию кошачьего туалета. Это поможет вам избежать неприятных сюрпризов в собственной постели.
Это основные физиологические причины, по которым кошка просто вынуждена ходить не в положенное место, а гадить в постели. Но что делать, если все возможные физиологические причины исключены?