Формы сосудистой деменции
Мозг обеспечивает нам сознательное существование, отвечая за мыслительные, эмоциональные, адаптивные процессы. Его субстанция строго структурирована. Каждый ее отдел несет ответственность за свои функции.
Однако любой отдел мозга может подвергаться деструктивным изменениям, из-за чего нарушается определенный вид деятельности. Исходя из этого, различают несколько форм заболевания, отличающихся не только локализацией, но и калибром пораженных сосудов.
Дисмнестическая или лакунарная деменция возникает на фоне разрушения сосудов мелкого диаметра. В результате этого в толще белого и серого вещества появляются множественные инфарктные очаги. Это наиболее классический вариант течения болезни, при котором все патологические проявления неярко выражены. Наблюдается дозированное снижение интеллектуальных способностей, неярко выраженное нарушение памяти, небольшая замедленность психомоторики.
Мультиинфарктная форма сопровождается поражением сосудов среднего диаметра, и обычно развивается при неострых патологических процессах. Проявления ее незначительны и долго не замечаются даже самим больным. Течение ее поэтапное. Нарушения сначала прогрессируют, а затем застывают на определенном этапе до следующего микроинсульта. Среди симптомов этого вида заболевания на первый план выходит нарушение познавательных функций. Постепенно присоединяются неврологические и эмоциональные расстройства.
Подкорковая сосудистая деменция – это болезнь мелких сосудов, на фоне чего происходит атрофия клеток белого вещества с образованием ишемических участков. Причину этого процесса ученые видят в накоплении в стенках артерий амилоида с последующим ее воспалением. Клиника заболевания отличается некоторой нетипичностью. Она может протекать по типу болезни Альцгеймера либо в виде изолированного слабоумия.
Аутоиммунные васкулиты, такие как системная красная волчанка, панартериит становятся причиной еще одной формы заболевания – мозгового васкулита. Она выражается слабоумием и спутанностью сознания. Поражает, как правило, больных после 50.
Смешанная деменция соединяет в себе две формы: сосудистую и атрофическую, то есть по альцгеймеровскому типу. Поэтому в картине заболевания можно наблюдать симптомы как сосудистого слабоумия, так и болезни Альцгеймера, но последние превалируют над первыми.
Патологические изменения головного мозга при инсульте
Первоначально зона инфаркта головного мозга выглядит бледной. В течение нескольких часов или дней, главным образом в сером веществе головного мозга, могут развиваться застойные явления с гиперемией, расширением кровеносных сосудов и мелкими петехиальными кровоизлияниями (геморрагический инфаркт).
Причина геморрагического инфаркта (инсульта) неясна, но обычно его рассматривают как последствие эмболии, блокирующей крупный артериальный сосуд, например ствол средней мозговой артерии или одну из её крупных ветвей. В течение нескольких часов эмбол перемещается, растворяется (лизис) и расщепляется, что делает возможным восстановление циркуляции артериальной крови в зоне инфаркта мозга. Рециркуляция крови может вызвать геморрагический инфаркт и, по-видимому, усиливает формирование отёка после нарушения гематоэнцефалического барьера. С другой стороны, первичное внутримозговое кровоизлияние разрушает ткань мозга в области кровоизлияния и сдавливает окружающую ткань.
Если у больного развился ишемический инсульт или произошло внутримозговое кровоизлияние, или наблюдались преходящие эпизоды ишемии мозга, то показанием к проведению адекватной терапии служит точный диагноз. В его основе лежит определение характера и локализации очага поражения головного мозга, сосудистого патологического процесса, обусловливающего имеющуюся неврологическую симптоматику у пациента, и анатомические сведения о любых сохранных путях коллатерального кровотока в зоне ишемии.
Анатомическое восстановление ткани головного мозга происходит только в результате образования фиброглиозной рубцовой ткани в месте инфаркта или кровоизлияния. Тем самым терапевтические меры могут иметь лишь превентивное значение. Они должны быть направлены на предохранение как нормального, так и подверженного ишемии участка головного мозга от первичного и рецидивирующего патологических процессов, а также от последствий самого инсульта, в том числе сдавления мозга внутричерепным кровоизлиянием или отёком. Это превентивное лечение инсульта головного мозга преследует три цели:
- предупреждение инсульта благодаря уменьшению факторов риска
- предотвращение первого или повторного инсульта путём удаления лежащего в его основе поражения — например, при проведении операции по удалению атеросклеротических бляшек из просвета сонной артерии (каротидной эндартерэктомии)
- профилактика вторичного поражения головного мозга за счёт поддержания адекватной кровообращения (перфузии) в краевых участках ишемических зон и уменьшение отёка мозговой ткани
За исключением устранения факторов риска, все аспекты лечения инсульта довольно противоречивы. Убедительных доказательств эффективности терапевтических подходов часто не бывает. Таким образом, современное лечение инсульта в основном является эмпирическим и основывается на знаниях врача о степенях риска, сопутствующих различным диагностическим и лечебным методам.
Инсульты классифицируют в соответствии с их предполагаемыми патофизиологическими механизмами. В каждом случае инсульта можно определить как клинические проявления, так и принципы диагностики и лечения. При диагностике инсульта или транзиторной ишемической атаки (ТИА) прежде всего оценивают исходные клинические проявления и их динамику, т. е. решают вопрос «инсульт или синдром транзиторная ишемическая атака (ТИА, микроинсульт)?».
В настоящее время совершенствование клинической диагностики и лучевых методов исследования позволяет уточнить характер и локализацию инсультов, а также изучить сопутствующие им поражения сосудов с высокой частотой и точностью, что делает лечение более целенаправленным, возможным и обязательным. К ним относятся:
- МРТ ангиография сосудов (магнитно-резонансная ангиография) головного мозга
- КТ, СКТ ангиография сосудов шеи и головного мозга с внутрисосудистым контрастированием
Причины, факторы риска
Основной причиной микроинсультов выступает атеросклероз крупных, средних сосудов (50-55% случаев). Из них у 40% больных холестериновые бляшки располагаются внутри сонных, позвоночных артерий. Формирования вызывают сужение просвета сосудов, изменение их формы, что приводит к сокращению поступления крови к мозговой ткани. Также они повышают опасность образования тромбов, которые оторвавшись, могут закупорить более мелкую мозговую артерию.
К другим этиологическим факторам относятся (1):
- Артериальная гипертония (АГ) – провоцирует развитие 25% ТИА. Из-за постоянного воздействия высокого давления стенка сосудов головного мозга утолщается, формируются небольшие выпячивания – аневризмы. Это нарушает нормальное функционирование артерий. Также гипертония усугубляет течение атеросклероза.
- Заболевания сердца, сопровождаемые образованием внутри полостей органа тромбов (кардиогенная тромбоэмболия) ответственны за 20% случаев ТИА. Наиболее значимые из них – мерцательная аритмия, инфаркт миокарда, ревматоидное поражение, инфекционные патологии, отложение солей кальция (кальциноз), некоторые врожденные пороки сердца.
- Расслоение мозговых артерий (после травмы, резкого движения головы, сильного кашля, рвоты) – малоизученная причина ТИА у молодых людей.
- Различные воспалительные заболевания артерий: болезнь Такаясу, Бехчета, Мойамойя, системная красная волчанка.
- Стеноз сонных, позвоночных артерий. Сужения бывают врожденными или приобретенными (остеохондроз шейного отдела позвоночника, деформирующий спондилез).
- Беременность, роды. Повышенная нагрузка, гормональная перестройка способствуют развитию ТИА. Каждый второй случай нарушения мозгового кровообращения у женщин младше 30 лет приходится на период вынашивания малыша.
К развитию патологии более склонны:
- взрослые (старше 55 лет);
- больные сахарным диабетом, нарушениями сердечного ритма, артериальной гипертонией;
- имеющие плохую наследственность (кто-то из родителей, братьев, сестер пережил подобное состояние;
- курящие;
- злоупотребляющие алкоголем;
- потребляющие большое количество насыщенных жиров, недостаточное количество клетчатки;
- физически инертные.
https://youtube.com/watch?v=Vjxm7E6H5U8
Что происходит после заболевания?
Выделяется:
- ишемический;
- геморрагический инсульт;
- микроинсульт.
Каждый из этих видов имеет свои характерные последствия.
Ишемического вида
У пациента после ишемического инсульта наблюдается двигательные нарушения. Возможен парез, слабость и чувство тяжести в конечностях. На одной стороне тела может быть нарушена мелкая моторика или мимика. В некоторых зонах теряется чувствительность. К числу других осложнений относятся следующие патологические отклонения:
- нарушение речи;
- низкий уровень понимания окружающих;
- проблемы с подбором слов;
- низкая скорость мышления;
- ухудшение работы зрительного аппарата;
- проблемы с памятью;
- нарушение навыков чтения и письма.
После инсульта у мужчин часто наблюдаются эмоциональные нарушения. Некоторые могут впадать в длительную депрессию.
Геморрагического
Геморрагический инсульт опасен тяжелыми последствиями. Чаще всего пациенты теряют память и способность нормально ориентироваться в пространстве. Человек становится рассеянным и раздражительным. Иногда инсульт приводит к коме и летальному исходу.
Пациенты, что перенесли геморрагический инсульт, требуют постоянного ухода и помощи родных. Степень поражения зависит от локализации и обширности кровоизлияния. Количество последствий зависит также от того, насколько быстро и правильно была оказана первая помощь.
После микроинсульта
Опасность микроинсульта заключается в отсутствии явных признаков. Он травмирует мозг человека, в результате этого нервные клетки начинают испытывать нехватку кислорода. Это приводит к тому, что головной мозг начинает стареть быстрее.
Если пациенту не была оказана первая помощь при микроинсульте, то это приведет к сильному ухудшению его здоровья.
При этом возрастает риск возникновения обширного инфаркта или геморрагического инсульта. В большинстве случаев пациенты обращаются к врачу, когда прошло довольно много времени после приступа. Во время диагностики можно увидеть очаги кровоизлияния и рубцы.
После микроинсульта наблюдаются следующие последствия у мужчин:
- ухудшение памяти;
- быстрая возбудимость;
- заторможенность;
- небольшие нарушения речи;
- искривления части лица;
- слабость;
- проблемы с глотанием пищи;
- депрессия.
В 14% случаев в течение 3 месяцев у пациента наблюдается инсульт или развитие других сердечно-сосудистых заболеваний. Со временем состояние пациента может ухудшаться. Иногда возникает:
- помутнение зрения;
- потеря здравого рассудка;
- неадекватное поведение.
Лечение памяти
При нарушениях памяти и внимания лечение зависит от причины. Симптомы, связанны с психическими недугами, сосудистыми нарушениями, болезнью Альцгеймера или другими органическими патологиями, требуют разных подходов.
При проблемах с памятью лечение может включать в себя:
-
Лекарства для коррекции сопутствующих заболеваний: препараты для контроля артериального давления, ангиопротекторы, гормонозаместительная терапия и другое.
-
Если ЧМТ стала причиной ухудшения памяти лечение может включать в себя назначение анальгетиков с целью устранения болевого синдрома.
-
При психических расстройствах с признаками тревожности и депрессии применяются седативные препараты и антидепрессанты.
-
При деменции назначаются холинергические препараты, ноотропы, препараты, взаимодействующие с NMDA-рецепторами.
-
Витаминотерапия и биодобавки применяются в составе комплексной терапии.
-
Психотерапия: позволяет пациенту адаптироваться и улучшает прогноз.
- Рекомендации по изменению образа жизни и, при необходимости, инструкция по уходу за пациентом для родственников.
В некоторых случаях снижения памяти лечение позволяет полностью устранить проблему, но некоторые заболевания, например, болезнь Альцгеймера, излечить невозможно. Тем не менее, можно ослабить симптомы и замедлить их развитие. При расстройствах эмоционально-волевой сферы, плохой памяти, рассеянности, забывчивости лечение помогает пациенту сгладить симптомы и лучше адаптироваться к происходящему, а также облегчает уход родственникам.
Нарушения памяти — очень сложная мультифакториальная проблема, борьбой с которой должны заниматься высококвалифицированные специалисты.
Вопрос-Ответ
Видно ли микроинсульт на МРТ?
Диагностика микроинсульта проводится с помощью МРТ, которая точно покажет результат. Обследование пациента проводится при обнаружении признаков микроинсульта — проблем с памятью, нарушения сознания, а также головокружения, тошноты, рвоты, онемения лица.
Есть ли какие-то признаки, предшествующие микроинсульту?
Предвестниками микроинсульта могут выступать такие признаки:
- внезапная потеря чувствительности;
- затрудненная речь;
- потеря памяти;
- резкая головная боль;
- нарушение координации;
- тошнота и рвота.
Если у пациента отмечаются данные симптомы, следует незамедлительно обратиться за медицинской помощью. Сделав это в течение 4-х часов, серьезных последствий микроинсульта можно избежать без особых последствий для организма.
Как определить, что вы перенесли микроинсульт?
О перенесенном микроинсульте свидетельствуют такие признаки данного состояния: головокружение, головная боль, онемение лица или частей тела, трудности в работе речевого аппарата, проблемы с координацией, потеря памяти и чувствительность к внешним раздражителям — яркому свету, звукам. Чтобы понять, что пациент пережил микроинсульт, требуется консультация невролога.
Нужен ли период реабилитации и восстановления после микроинсульта?
После перенесенного микроинсульта организму обязательно требуется восстановление. В целом восстановительный период может длиться до года. Однако обратившись за помощью вовремя, в течение 4,5 часов после обнаружения признаков микроинсульта, его последствия можно будет ликвидировать быстро и реабилитация не будет долгой.
Первая помощь
Если рядом находится человек с признаками микроинсульта, необходимо сразу вызвать бригаду врачей и незамедлительно приступать к оказанию экстренной помощи. Только так можно спасти и сохранить жизнь пострадавшему.
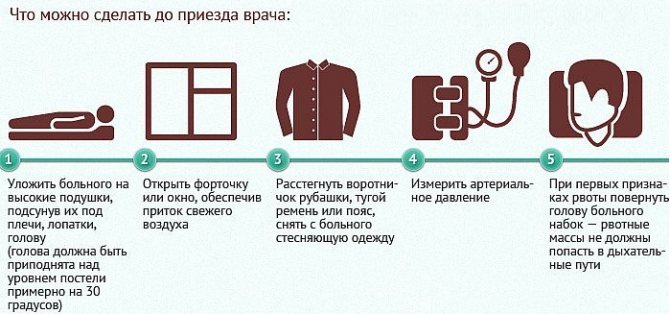
Если случился приступ, пациента нужно уложить на горизонтальную поверхность. Если это произошло на улице, — на землю
Важно, чтобы голова была приподнята над туловищем на 30 градусов. Для этого можно взять подушки, одежду, сумку
На лоб кладут смоченное в холодной воде полотенце или любую ткань.
В случае возникновения рвоты, чтобы массы не попали в дыхательные пути, голову лучше повернуть набок. Это обеспечит беспрепятственное поступление кислорода в легкие.
Чтобы больной получил максимальное количество свежего воздуха, нужно расстегнуть одежду, снять галстук, ремень. В помещении необходимо открыть окно или поставить вентилятор.
Далее специалисты рекомендуют померить давление. Если показатели будут превышать нормальные значения, ни в коем случае нельзя давать гипотензивные средства без контроля врача.
Если остановилось сердце, отсутствует дыхание, важно проводить реанимационные действия до того момента, пока не появится пульс
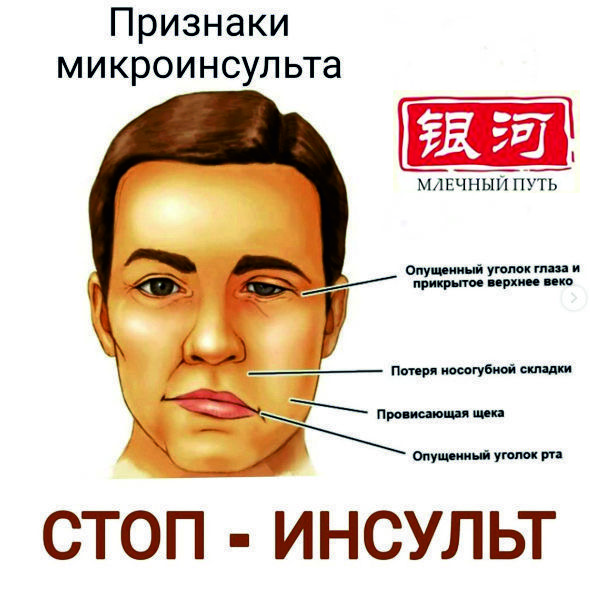
Первые признаки и симптомы приступа
Как было сказано ранее, опасность микроинсульта в том, что в некоторых случаях человек даже не знает, что он перенёс приступ. Его скорее волнует, почему он стал постоянно всё забывать, путается в датах и числах, теряется в “трёх соснах”, чувствует себя обессиленным. Пройдя обследование, например, МРТ, выясняется, что недавно прошел мини-инсульт, симптомы которого остались незамеченными.
К “звоночкам” болезни относят:
- Гипертонический криз. Он случается в 2/3 случаях. Это резкое повышение артериального давления, что вызывает нарушение кровотока. Для него характерна пульсирующая головная боль, звон в ушах, рвота.
- Потеря координации. Больному сложно идти ровной походкой. Если попросить его поднять ногу, он немедленно упадёт. Конечности становятся “ватными”, не слушаются хозяина.
- Речь становится невнятной, словно “кашу в рот набрал”. Сложно набрать текст на смартфоне, выстроить сложносоставные предложения.
- Онемение или паралич конечностей. Кровь плохо доходит до ладоней и ступней, они становятся малочувствительными, малоподвижными, немеют.
- Amaurosis fugax или монокулярная слепота — наплывание на один глаз тени, которая мешает человеку видеть.
Патогенез микроинсульта
Ключевым фактором развития ТИА является локальная ишемия мозга (местная недостаточность кровоснабжения мозговой ткани), которая развивается при снижении пропускной способности церебральных сосудов ниже 18-22 мл на 100 г/мин (нормой является 50-60 мл на 100 г/мин), что является функциональным порогом ишемии.
Прогрессирующее падение кровотока в проблемной зоне артерии и развитие ишемии в соответствующих пораженным артериям зонах мозговой ткани является причиной развития обратимых очаговых признаков. При нормализации кровоснабжения пораженной зоны наблюдается восстановление функциональности тканей и завершение приступа микроинсульта. Если же кровоснабжение все далее снижается вплоть до объема 8-10 мл на 100 г/мин развивается инфаркт мозга.
Кроме этого, патология может развиваться по нескольким механизмам, которые зависят от этиологии.
Большинство случаев микроинсульта развиваются по атеротромболическому механизму, при котором происходит образование тромба в области атеросклеротической бляшки, являющегося причиной сужения просвета артерии.
Реже патология развивается по принципу кардиоэмболии. Это процесс, при котором происходит заброс материала из структур сердца в церебральные сосуды.
При эмболической форме происходит отрыв тромба с последующим забросом эмболического материала в церебральные артерии.
Развитие инсульта головного мозга (патогенез инсульта)
Как формируется и развивается инсульт головного мозга? Обычно в патологический процесс при инсульте вовлекаются один или несколько сосудов головного мозга. Это могут быть сонные или позвоночные артерии и отходящие дальше от них внутричерепные ветви, снабжающие артериальной кровью различные отделы головного мозга в зависимости от их прохождения в нём. При этом патологическом процессе может наблюдаться:
- поражение непосредственно сосуда головного мозга — при атеросклерозе, липогиалинозе, воспалении, амилоидозе, расслаивании (травматическом или спонтанном), врождённой мальформации или аневризме
- патологический процесс начинается в отдалении от головного мозга — при эмболии в сосуд в полости черепа из сердца или экстракраниальных бассейнов циркуляции, а также при снижении давления или повышении вязкости крови, приводящих к недостаточности кровотока через сосуд головного мозга
В течение определённого времени поражение сосуда головного мозга у больного может не проявляться клинически. Такое течение без симптомов продолжается до тех пор, пока оно не вызовет значительного сужения сосуда и ишемию головного мозга или пока сам сосуд головного мозга не подвергнется эмболии, окклюзии или разрыву.
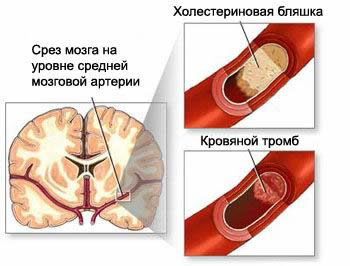
Виды закупорки просвета мозговой артерии.
Инсульт определяют как неврологическое осложнение, возникающее в результате одного из перечисленных патологических процессов сосудов головного мозга. Резко сузить или закрыть просвет сосуда головного мозга и вызвать последующую ишемию мозговой ткани и развитие инфаркта (инсульта) могут:
- тромб
- атерома или эмбол
- разрыв сосуда сопровождается внутримозговым или субарахноидальным кровоизлиянием
Другие неврологические симптомы возникают вторично по отношению к сосудистому поражению:
- сдавление черепных нервов аневризмой стенки артерии
- сосудистая головная боль (по типу мигрени или при артериите, артериальной гипертензии)
- повышение внутричерепного давления (ВЧД), сопутствующие венозному тромбозу
Сосуды проходят через всё наше тело, отсюда и разнообразие проявлений при их заболевании. Вот лишь некоторые самые грозные по своим последствиям, поражения сосудистого русла человека:
- инсульт (инфаркт головного мозга)
- инфаркт миокарда
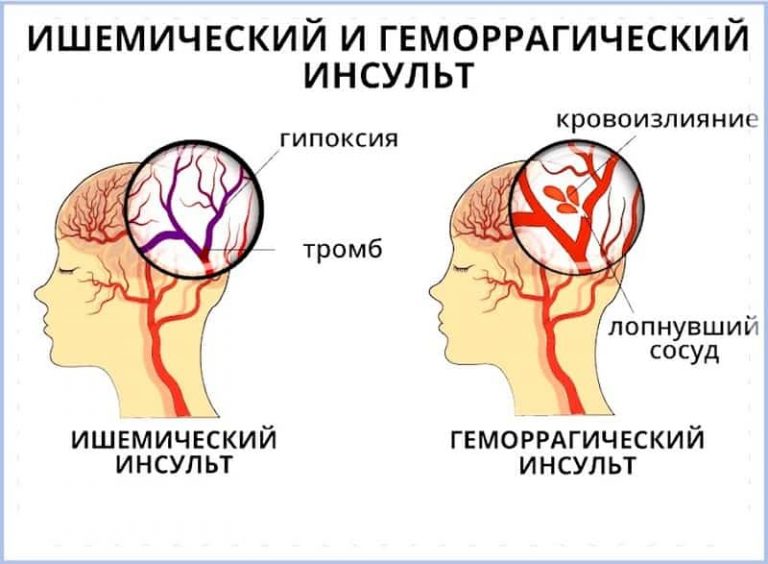
Инсульт протекает по типу геморрагического и ишемического. Инсульт чаще возникает при гипертонической болезни, атеросклерозе мозговых сосудов и значительно реже при других сосудистых заболеваниях.
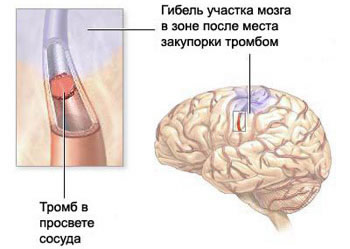
Зона повреждения участка головного мозга в зависимости от уровня закупорки просвета мозговой артерии.
Патогенез инсульта сложен. При этом сосудистом заболевании головного мозга имеют значение:
- изменение реактивных сосудов со склонностью к диагностическим реакциям (ангиоспазм, ангиопарез, стаз, венозный застой)
- морфологические изменения сосудов (атероматоз, атеросклероз, аневризмы)
- изменение в биохимии крови (повышение свёртываемости, увеличение вязкости, эритроцитемия, тромбинемия)
- другие гемодинамические факторы (резкие колебания кровяного давления — повышение или понижение, замедление тока крови)
Геморрагический инсульт развивается чаще в результате эритродиапедеза как следствие неврогенных вазомоторных нарушений (спазм — парез — стаз — повышение проницаемости сосудистой стенки). Способствующими факторами являются резкие колебания кровяного давления. Кровоизлияние в мозговое вещество чаще наблюдается в области внутренней капсулы и подкорковых узлов, варолиевом мосту и реже в мозжечке.
Полушарные и подкорковые кровоизлияния нередко сопровождаются прорывом крови в боковые и 3 желудочки, кровоизлияния в мозговой ствол — прорывом в 4 желудочек. В области кровоизлияния образуется очаг красного размягчения, в конечной стадии — киста и глиознорубцовые изменения.
Ишемический инсульт развивается в результате тромбоза, эмболии мозговых сосудов, спазма или длительного стаза крови вследствие ангиопареза. Для развития ишемического некроза мозговой ткани требуется не полное выключение кровотока, а лишь уменьшение его на 40-50 %. В 25 % случаев размягчений мозга причиной является тромбоз или сужение экстракраниальных отделов магистральных сосудов (сонных и позвоночных).
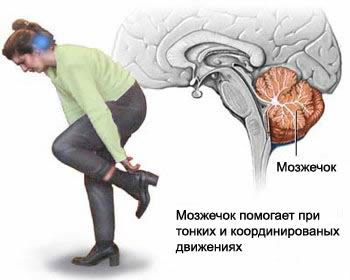
Снижение кровотока в бассейне позвоночных артерий сказывается на работе мозжечка.
Особенности приступа микроинсульта у мужчин
Мужчинам нужно особенно следить за своим здоровьем, регулярно проверяя состояние сосудов. Статистика неутешительна и дает такие цифры:
- 25% случаев микроинсультов случается у мужчин в возрасте от 20 до 54 лет.
- В 25-30% случаев остаются незамеченными. В 35% происходит потеря сознания, и мужчина падает в обморок.
- Это заболевание мужчинами переносится хуже, и в 40% случаев после него на протяжении 2 лет у них случаются ишемические или геморрагические инсульты.
Как и при инсульте, в его мини версии происходит повреждение сосуда или капилляра. Но оно совсем небольшое, как и размер артерии. В течение нескольких часов, кровь рассасывается, и всё восстанавливается само собой без видимого ущерба для здоровья.
Тем не менее специфика микроинсульта у мужчин заключается в неврологическом характере проявлений, в то время как у женщин малый инсульт схож с психосоматическим расстройством. Наиболее часто встречающиеся симптомы — головная боль (92%), онемение нижней части рук (88%), головокружение и паралич конечностей (85%).
Мужские особенности протекания болезни:
- Спутанное сознание (забывает, что хотел сказать; говорит невпопад).
- Неровная походка.
- Плохая речь, многие слова непонятны.
- Нарушение слуха.
- Резкие головные боли.
Если попросить мужчину улыбнуться, в 70% случаев в разгар мини-инсульта будет наблюдаться перекошенность лица (опущенный уголок рта, нераскрытое веко). Поведение больного чем-то схоже с признаками алкогольного опьянения, поэтому в ряде случаев посторонние люди не оказывают вовремя помощь, принимая проявление микроинсульта с проявлениями опьянения.
Лечение сосудистого слабоумия
Лечение сосудистой деменции в каждом конкретном случае проводится индивидуально. Однако, несмотря на ее форму, терапевтический подход сводится к:
- восстановлению нормального мозгового кровообращения и дальнейшее поддержание его на должном уровне;
- контроль АД;
- устранение патологической симптоматики.
Применяется широкий круг препаратов, сосудовосстанавливающих, трофических и т.д.:
- ноотропы – улучшают трофику мозга, улучшая познавательные функции, память и мышление;
- вазоактивные средства, восстанавливающие тонус и просвет сосуда;
- антиоксиданты;
- нейропептиды – протеины, влияющие на работу головного мозга;
- нейротрофики, улучшающие мозговое питание;
- мембраностабилизаторы.
Обязательно назначается соответствующая диета, без соленого, жирного, копченого, поскольку эти факторы провоцируют дегенеративные изменения в сосудах.
Из симптоматических средств применяют психотропные препараты для стабилизации эмоционального фона: антидепрессанты, нейролептики. Снотворные – для нормализации сна
Однако эти средства стоит использовать с осторожностью ввиду их способности влиять на когнитивные функции
Обязательно дементоры направляются на психотерапию, направленную на поддержание социальных, моторных навыков.
При таком заболевании, как сосудистая деменция, сложно давать прогноз его исхода. Сказать точно, сколько живут люди с такой патологией, не представляется возможным. Каждый случай – особый, и зависит от степени поражения.
Таким образом, сосудистая деменция вызывает разлад психических, эмоциональных и мыслительных процессов у человека. Несмотря на то, что ее симптомы выражаются мягче и менее ярко, нежели при болезни Альцгеймера, она также приводит к дезориентации в своей личности и пространстве. Это влечет за собой социальную дезадаптацию и беспомощность.