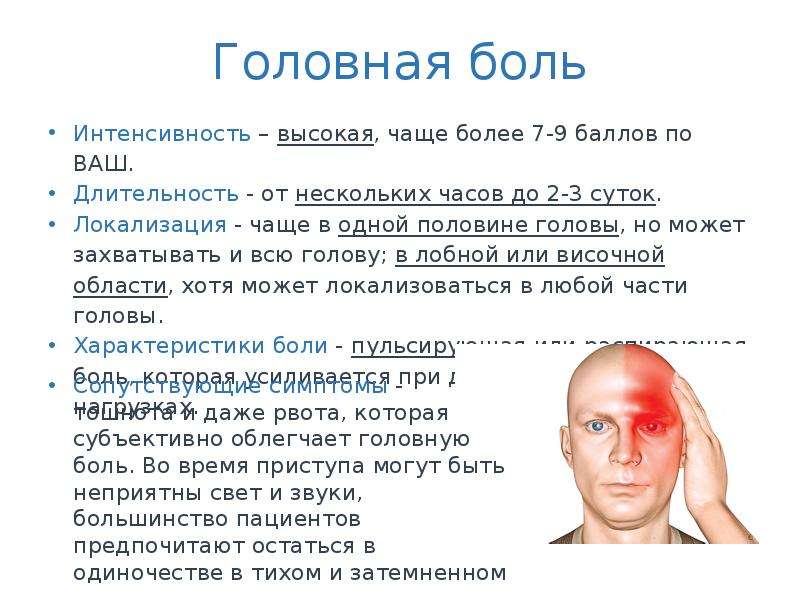
Признак опасных осложнений
Боль в голове у пациентов с ковидом в ряде случаев указывает на развитие жизнеугрожающих осложнений. Следует внимательно следить за своим самочувствием и при необходимости пройти диагностику.
Осложнения COVID-19, проявляющиеся цефалгией:
Ишемический инсульт. Тромбоз сосудов обусловлен повреждением эндотелиальных клеток и воздействием вируса на клетки крови. Сформированный тромб попадает в церебральные сосуды и вызывает закупорку, препятствующую кровоснабжению головного мозга. Осложнение проявляется асимметрией лица, неразборчивой речью, односторонним нарушением движений и другими симптомами.
Энцефалопатия — поражение клеток головного мозга. Согласно статистике, подобное осложнение диагностируется примерно у 30% больных с тяжелым течением коронавирусной инфекции. Сильные головные боли сопровождаются тошнотой, головокружением, рвотой и нарушением сознания. Энцефалопатия может привести к отеку головного мозга.
Гипоксия. Тяжелое повреждение легких на фоне коронавируса приводит к снижению концентрации кислорода в крови. Кислородная недостаточность негативно влияет на состояние нейронов и быстро приводит к необратимому поражению центральной нервной системы. Цефалгия — возможный ранний признак снижения сатурации
Следует обратить внимание на слабость, нарушение сознания, одышку и бледность кожных покровов.
Жизнеугрожающие последствия COVID-19 зачастую развиваются стремительно. При обнаружении тревожных признаков необходимо вызвать бригаду скорой помощи. Своевременные лечебные мероприятия снижают вероятность летального исхода.
Головная боль как значимый симптом ковида
Метаанализ показал, что распространенность головной боли составляла 10,9% с высоким уровнем неоднородности по своей клинической картине . Поэтому подробный опрос о наличии головных болей у пациентов, поступающих в отделения неотложной помощи и амбулатории, по-прежнему является важным шагом в быстром распознавании инфекции у некоторых пациентов. В клинических наблюдениях и небольших сериях случаев головная боль, связанная с COVID-19, была описана как острая в начале, обычно имеющая другой характер, в отличие от предыдущих головных болей.
В амбулаторных или стационарных условиях головная боль может быть признаком COVID-19. Отметим, что при этом до одной трети пациентов имеют неврологические симптомы в какой-то момент во время ковида. Центры по контролю за заболеваниями (CDC) признали, что головная боль может быть своего рода дозорным симптомом ковида. . Пациенту, у которого возникла новая или усилилась старая головная боль, следует пройти обследование на предмет других симптомов COVID-19 и тестирование ПЦР, если результат теста положительный, то становится все понятным.
Головные боли, связанные с COVID-19, более тесно связаны с аносмией / агевзией и желудочно-кишечными расстройствами и демонстрируют различные характеристики, такие как пульсация, сжимающего характера боли и даже изменения качества боли , по типу колющего удара. Логистический регрессионный анализ показал, что двусторонняя головная боль, продолжительностью более 72 часов, устойчивость к анальгетикам и мужской пол являются важными переменными для дифференциации пациентов с положительным результатом на COVID-19 от пациентов без COVID-19.
Мужчины и женщины
Несмотря на хорошо известное преобладание головных болей у женщин и тот факт, что более 2/3 участников, ответивших на дистанционный опрос, были женщины, головные боли, связанные с COVID-19, отмечались пациентами мужского пола также с высокой частотой. Этот интересный вывод в какой-то мере соответствует преобладанию COVID-19 среди мужчин, при этом зарегистрированные показатели меняются примерно на 56–73%. Можно предположить, что это обратное гендерное доминирование может быть связано с такими сопутствующими заболеваниями, как атеросклероз и гипертония, которые чаще встречаются у мужчин. Тем не менее, женщины, у которых частота мигрени почти в три раза выше, по-прежнему могут превосходить по численности головные боли, связанные с COVID-19. Учитывая более высокий риск мужского пола в случаях COVID-19, можно предположить защитную роль женских гормонов или расположения ангиотензинпревращающего фермента 2 (ACE-2) на Х-хромосоме. Более того, уровень экспрессии ACE-2, который имеет решающее значение для проникновения SARS-CoV-2 в клетки, оказался различным для разных полов. Однако , есть некоторые свидетельства того, что иммунная активность женщин более эффективна при других вирусных инфекциях, но не при ковиде.
Возникает соблазн предположить, что SARS-CoV-2 может запускать некоторые гены, связанные с врожденным иммунитетом в X-хромосоме, поэтому две X-хромосомы могут служить для более эффективной и сбалансированной войны с гиперактивацией иммунных путей, связанной с COVID-19. Более того, эстрогены и прогестерон обладают противовоспалительным действием, частично за счет активации инфламмасом в некоторых моделях . Антигенпревращающий фермент также влияет на отображение пептидов главного комплекса гистосовместимости (MHC) класса I и MHC класса II.
Новое или старое
Во время консультации по поводу головной боли у пациента с COVID-19 первоочередной задачей должно быть дифференцирование вторичной головной боли от обострения первичной головной боли. У большинства пациентов не отмечалось обострения предшествующих первичных головных болей из-за проблем, связанных с пандемией.
Почему болит голова при ковиде
Прямое вторжение вируса в окончание тройничного нерва в носовой или ротовой полости кажется одним из наиболее разумных объяснений механизмов, лежащих в основе головной боли, согласно результатам исследований , показывающих тесную связь между головной болью и аносмией / агевзией. Было показано, что некоторые коронавирусы являются нейротропными, и в мозге человека был обнаружен бывший SARS-CoV, но не в спинномозговой жидкости. Следовательно, весьма вероятно, что SARS-CoV-2 может также проникнуть в нервную систему через краниальные нервы. Со времени первых наблюдений в Китае во всем мире появилось множество отчетов, показывающих гетерогенные цифры распространенности около 5–85% потери обоняния
Менингит при ковиде
Коронавирус, ответственный за пандемию COVID-19, SARS-2-CoV, чаще всего поражает дыхательные пути; Однако в более тяжелых, да и легких случаях было обнаружено поражение нескольких органов, включая центральную нервную систему. Головная боль сегодня определена , как симптом COVID-19, который может потребовать лечения у невролога. На сегодняшний день подтверждено несколько случаев менингита при COVID-19, но этот диагноз должен оставаться в рамках дифференциальной диагностике для пациентов с головной болью и подъемом температуры . Интересно отметить, что некоторые пациенты поступали в неврологические отделения с основными жалобами на лихорадку и головную боль с задержкой развития респираторных симптомов, которые позже были подтверждены как COVID-19 с помощью полимеразной цепной реакции респираторных патогенов (ПЦР).
Лечение головной боли после ковида
Существуют ограничения на лечение обострения головной боли в условиях COVID-19, некоторые из которых основаны на доказательствах, а другие нет. Противоречивые сообщения об использовании противовоспалительных препаратов, особенно нестероидных противовоспалительных средств (НПВП), похоже, возникли из твита французского невролога, предостерегающего от их использования при ковиде. С тех пор Всемирная организация здравоохранения (ВОЗ) первоначально рекомендовала не использовать НПВП при COVID-19, но позже отменила эту рекомендацию. Триптаны и дигидроэрготамины противопоказаны из-за наличия в анамнезе цереброваскулярной ишемии. Лечение экстренной помощи ацетаминофеном 1 г, даже внутривенно и прохлорперазином, прометазином или ондансетроном совместно с дифенгидрамином каждые 8 часов также неэффективно. Иногда бывает ответ на начальное введение 200 мг лакозамида внутривенно, в результате чего головная боль, при подозрении на менингоэфнецалит , может снизиться в своей интенсивности. Лидокаиновый пластырь может быть применен к задней части шеи от боли и жесткости в обслати мышц с некоторым улучшением. Некоторые неврологи рекомендуют принимать лакозамид 200 мг два раза в день и габапентин 900 мг три раза в день, как в отделении интенсивной терапии , так и после выписки из больницы.
Чем опасен омикрон
Основная опасность омикрона — в его высокой заразности, из-за чего может увеличиться смертность. При этом, как показывают предварительные данные, летальность при заражении новым штаммом снизилась в 4-17 раз.
Смертность и летальность: в чем разница?
Важнейшими показателями для оценки опасности той или иной инфекции являются смертность и летальность. В СМИ часто путают эти два понятия, полагая, что это синонимы, чем вводят людей в заблуждение. Когда говорят о летальности, то подразумевают процент умерших от числа заболевших. Например, если в стране заболела 1000 человек, а умерло 20, то летальность составит 2%. Смертность — это число смертей по стране, что выражается в количестве умерших на миллион (или другую единицу) населения. Например, если в России от коронавирусной инфекции умерло 700 человек, то смертность в этот день составит 700/146=4,8 чел/млн.
Снижение летальности — это действительно хорошая новость, которая позволяет с оптимизмом смотреть в будущее. Однако чрезвычайно высокая заразность в абсолютных цифрах может привести к еще большему числу госпитализаций и смертей. Так, если раньше в США в пиковые периоды регистрировали 100-250 тыс. заражений в сутки, то в середине января 2022 года этот показатель доходит до миллиона (10 января в США был абсолютный рекорд — 1 398 242 заболевших). До омикрона во Франции суточный максимум по заражениям составлял 60-80 тыс., а теперь это более 300 тыс. Стремительно увеличиваются показатели и в России. Глава Роспотребнадзора Анна Попова допускает, что число заражений по стране может превысить 100 тыс в сутки⁵.
Штамм омикрон более заразный, чем дельта, но, по предварительным данным, менее опасный. Однако из-за большого количества заболевших растет и число госпитализаций. Фото: MrDm / freepik.com
Профессор вирусологии, главный научный сотрудник НИЦ эпидемиологии и микробиологии им. Гамалеи Анатолий Альтштейн полагает, что летальность от штамма омикрон в России будет в пределах 0,5%, а в странах с более высоким уровнем вакцинации — 0,1-0,2%.
Как и прежде, новый штамм считается более опасным для пожилых людей, а также лиц с ожирением, гипертонией и другими хроническими заболеваниями.
Симптомы заболеваний головного мозга
К самым распространенным заболеваниям головного мозга относятся атеросклероз, инсульт, опухоль, аневризма сосудов, болезнь Альцгеймера. По статистике, до 85% людей имеют предрасположенность к развитию заболеваний, связанных с кровоснабжением мозга. Такие данные являются следствием нездорового образа жизни современного человека. Опасность заболеваний головного мозга – в их бессимптомности. То есть, долгое время они никак не дают о себе знать.
К общим симптомам болезней головного мозга относятся:
- Частая головная боль, которая не проходит даже после приема лекарственных средств.
- Ухудшение памяти.
- Постоянная усталость.
- Обмороки.
- Судороги.
- Лихорадка. Температура тела может доходить до 40 градусов.
- Похудение, доходящее до истощенности.
Специфические симптомы атеросклероза:
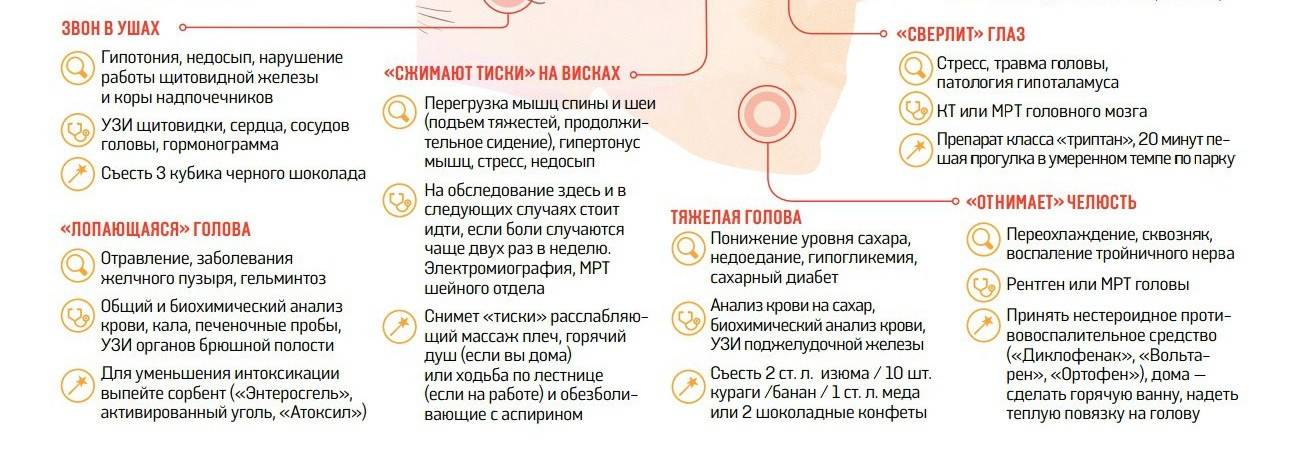
- Шум в ушах. Он возникает, когда холестериновая бляшка перекрыла кровоток в артерии на 60%.
- Снижение эрекции. Если у мужчины моложе 50 лет есть снижение эрекции, то у такого пациента риск умереть от инфаркта миокарда во много раз выше, чем у такого же человека с нормальной эректильной функцией.
- Холод в конечностях. Сосуды становятся более жесткими и по ним хуже течет кровь.
Специфические симптомы инсульта:
- Онемение лица, конечностей.
- Двоение в глазах.
- Трудность в передвижении.
Каждая третья смерть в России связана с этой патологией.
Инсульт бывает:
- Ишемический. Связан с закупоркой артерий, прекращением хода кровотока к мозгу и некроза его ткани. Причиной появления является закупорка сосудов, ведущих к мозгу в связи с атеросклеротической бляшкой. Вторая причина – это возникновение в сердце тромба, когда оно неправильно работает (например, во время аритмии). Как следствие, тромб «бежит» в мозговые сосуды, вызывая тромбоз.
- Неврологический. Связан с кровоизлиянием и образованием гематомы внутри черепа. Возникает из-за повышенного артериального давления, когда на его пике разрывается маленький сосуд внутри мозга, и появляется гематома.
Существуют признаки инсульта, вовремя распознав которые можно спасти жизнь. Для легкого запоминания их можно сложить в слово «УДАР»:
- Улыбка. Если человек не может улыбнуться, и у него опущен один из уголков рта.
- Движение. Человек не может двигать сразу двумя руками или ногами.
- Артикуляция. Человек не может что-то внятно сказать, даже своё имя.
- Решение. Чтобы спасти человека, следует отвезти его в больницу и провести необходимые обследования в течении 1-2 часов.
Специфические симптомы болезни Альцгеймера:
- Избегание контакта с людьми.
- Потерянность в пространстве.
- Снижение эмоциональности и интереса к жизни.
- Галлюцинации.
Болезнь Альцгеймера – это форма слабоумия, которая возникает у пожилых людей. Чаще всего обнаруживается у пациентов, перешедших порог в 65 лет. На данный момент является неизлечимым.
Специфические симптомы опухоли головного мозга:
- Головная боль не проходит в течении двух недель-месяца.
- Головная боль сопровождается рвотой, нарушением слуха, координации.
- Двигательные персеверации (невозможность перестать выполнять действие).
- Прогрессирует невнимательность, забывчивость.
Опухоли мозга делятся на доброкачественную, злокачественную и метастазы. В случае с доброкачественной заболевание развивается постепенно, медленно и мягко на протяжении нескольких лет.
Виды опухолей головного мозга:
- Внутримозговые. Наиболее частой и агрессивной формой является глиобластома. Победить её практически невозможно. Опухоль прорастает сквозь здоровые ткани и не поддается локализации.
- Внемозговые. Растут на основании или на поверхности черепа.
- Метастазы – это вторичные опухоли головного мозга. Клетки основного рака проникают по току крови в головной мозг и вызывают рост метастазы.
Вирусные и прионные инфекции
Существует огромное множество вирусов –возбудителей острых энцефалитов (комариный, клещевой, эпидемический), в общем они отличаются переносчиками и географией распространения.
Очаговая симптоматика возникает на фоне «общеинфекционных проявлений», это :
- парезы
- параличи дыхательной мускулатуры
- параличи конечностей,
- параличи лицевой мускулатуры и пр.
Огромную опасность могут составлять бешенство и медленные инфекции, в связи с чем, им уделяется особое внимание. Бешенство.
Бешенством могут страдать практически все млекопитающие
Источником появления инфекции обычно служат собаки, волки, лисицы и именно через укус зараженных животных к человеку и передается эта опасная инфекция.
Симптомы:
Бешенство.
Бешенством могут страдать практически все млекопитающие. Источником появления инфекции обычно служат собаки, волки, лисицы и именно через укус зараженных животных к человеку и передается эта опасная инфекция.
Симптомы:
- гидро и аэрофобия
- судороги
- приступы агрессивного поведения.
Экстренная вакцинопрофилактика после укуса – это единственный способ выздороветь, поэтому дожидаться развития первых симптомов заболевания запрещено, поскольку это может говорить только о том, что человека уже не спасти.
Медленные инфекции – вирусные нейроинфекции, которые имеют способность длительное время бессимптомно находиться в нервной ткани человека, с последующим развитием заболевания.
Учеными были выведены четыре главных признака, отличающих медленные инфекции:
- необычно продолжительный (месяцы и годы) инкубационный период;
- медленно прогрессирующий характер течения;
- необычность поражения органов и тканей;
- неизбежность смертельного исхода.
Возбудители вируса — краснуха и корь. По не до конца ясным причинам эти вирусы после перенесенного заболевания могут остаться в клетках головного мозга и через 4 и более лет вызывать заболевание. Оба вируса вызывают панэнцефалит со сходной симптоматикой:
· изменение личности с развитием деменции
· постепенный паралич всей поперечнополосатой мускулатуры.
К огромному сожалению, даже при лечении, последствия у этих нейроинфекций всегда одинаковы – летальный исход.
ПрионыПрионы — «белковая инфекционная (частица)» (от англ. proteinaceous infectious (particles).
Прионы определяют как «малую белковую инфекционную частицу, устойчивую к инактивирующим воздействиям, которые модифицируют нуклеиновые кислоты», другими словами прионы — это обычные белки организма, которые по неким причинам (которые пока неизвестны) начинают вести себя «неправильно».
Существует четыре вида прионных нейроинфекций, и только с одной из них понятен механизм передачи. В некоторых племенах Папуа-Новая Гвинея часто отмечались случаи куру-куру из-за ранее распространенного ритуального каннибализма – поедания мозга родственников. Прионы вызывают спонгиформную энцефалопатию, то есть мозг превращается в подобие губки.
Что делать при появлении головной боли?
Поскольку это характерное проявление коронавируса у большинства пациентов, паниковать не нужно. Специалисты советуют следить за общим самочувствием, дыханием и уровнем кислорода в крови. Периодически рекомендуется проводить пульсоксиметрию для определения сатурации. Если отмечаются другие признаки коронавирусной инфекции, следует вызвать врача для общего осмотра и оценки тяжести состояния. Терапевт при необходимости назначит диагностические процедуры или даст направление на госпитализацию.
Самолечение при COVID-19 чревато формированием опасных осложнений. Пациент не сможет самостоятельно определить причину возникновения цефалгии, а без постановки диагноза невозможно провести лечение. Если болевой синдром быстро усиливается и сопровождается вызывающей тревогу симптоматикой, необходимо сразу вызвать скорую помощь. Медики на месте проведут необходимые мероприятия для определения причины недуга и исключения связанных с ковидом осложнений.
Диагностика
Обследует пациентов с коронавирусом врач общей практики. При необходимости назначается консультация невролога. Специалист собирает анамнестические данные для оценки всех жалоб и определения тяжести состояния. Проводится неврологический осмотр для исключения поражения центральной нервной системы. С учетом результатов осмотра подбираются инструментальные и лабораторные методы исследования.
Виды диагностических процедур:
- Анализы. Клиническое и биохимическое исследование крови необходимо для определения тяжести протекания COVID-19 и выявления воспалительных осложнений. Коалуграмма покажет повышенную свертываемость крови, предрасполагающую к формированию тромбоза.
- Компьютерная или магнитно-резонансная томография — высокоточные методы визуального исследования. Врач получает объемные послойные изображения головного мозга и других структур, позволяющие обнаружить очаговые изменения. КТ и МРТ подходят для диагностики сосудистых патологий.
- Электроэнцефалография — метод оценки функционирования мозга с помощью регистрации биоэлектрических сигналов. Результаты ЭЭГ покажут признаки неврологических заболеваний.
- Эхоэнцефалография с допплерографией для обнаружения сосудистой патологии головного мозга. Это визуальное обследование в режиме реального времени, позволяющее оценить характер кровообращения и состояние сосудистого русла в области головы.
- Люмбальная пункция — забор спинномозговой жидкости из подпаутинного пространства с помощью пункции. Результаты показывают воспалительное или инфекционное поражение мозговых тканей.
Головная боль не всегда требует проведения специальных диагностических мероприятий. В большинстве случаев достаточно осмотра и исключения связанных с ковидом осложнений.
Как часто болит голова при коронавирусе?
Цефалгия относится к часто встречающимся жалобам среди пациентов, страдающих от COVID-19. Поскольку клиническая картина и симптоматика инфекции в значительной степени варьируются, точно определить время появления неприятных ощущений в области головы с момента заражения невозможно. Зачастую боль возникает на ранних стадиях, когда отсутствуют явные респираторные симптомы в виде кашля, насморка и чихания. У многих пациентов жалоба появляется на поздних этапах и сохраняется в течение нескольких недель после выздоровления.
Проведенные исследования показали, как часто возникает цефалгия на фоне коронавирусной инфекции. Среди госпитализированных пациентов такой симптом обнаруживается примерно в 20% случаев. По результатам исследования Всемирной организации здравоохранения, болезненность в области головы развивается у каждого десятого больного. Позднее возникновение цефалгии ассоциировано с ухудшением течения болезни.
Головную боль нельзя рассматривать в качестве специфического признака ковида. Подобный недуг характерен для разных патологий инфекционной и неинфекционной природы. Острые респираторные вирусные инфекции, включая грипп, почти всегда протекают с цефалгией. Частота появления того или иного признака не всегда связана с особенностями патологического процесса.
Диагностика и лечение заболеваний головного мозга
Каждое заболевание, безусловно, требует определенной методики лечения. Поэтому, если вы заметили у себя вышеперечисленные симптомы, необходимо записаться на консультацию к врачу-неврологу. Самолечение опасно для жизни.
Диагностика болезней мозга может выглядеть так:
- Общий и клинический анализ крови;
- Анализ мочи;
- МРТ (магнитно-резонансная терапия) с внутривенным контрастированием;
- КТ (компьютерная томография) головного мозга;
- Эхо КТ (УЗИ сердца);
- ЭКГ;
- Ультразвуковая допплерография (инструментальный метод исследования при помощи ультразвука, который позволяет прояснить характер и скорость тока крови в артериях и венах);
- Ангиография сосудов головного мозга (рентген, который позволяет увидеть сосуды головного мозга).
Лечение болезней головного мозга может быть медикаментозным (с помощью препаратов), немедикаментозным (соблюдение пациентом определенных правил) и хирургическим.
Чтобы снизить риск этих заболеваний, следует придерживаться простых, но очень важных правил:
- не менее двух раз в год сдавать анализы;
- вести здоровый образ жизни (физические нагрузки и отказ от спиртного и сигарет);
- соблюдать диету (кушать здоровую, нежирную пищу);
- избегать стресса;
- следить за своим состоянием и не игнорировать плохое самочувствие.
В клинике Expert Clinics вы сможете качественно и оперативно диагностировать состояние вашего здоровья, а также получить пошаговую инструкцию лечения.
Благодаря тесному сотрудничеству с врачами и профессорами ведущих клиник Европы, США и Азии мы определяем современные возможности лечения, чтобы в итоге выбрать оптимальный вариант.
Наши высококвалифицированные врачи постоянно совершенствуются в профессии, в том числе, и за рубежом. Они подойдут к вашей проблеме сугубо индивидуально и комплексно. С Expert Clinics вы найдете эффективное решение в кратчайшие сроки.
Лечение
Цефалгия — это симптом, который поддается купированию. Лечение предполагает устранение причины возникновения головной боли, поэтому для подбора схемы терапии следует обратиться к врачу. Если пациент ранее проходил диагностику по поводу этого симптома и получил врачебные назначения, следует продолжить принимать соответствующие медикаменты. Перед этим желательно проконсультироваться у специалиста для исключения лекарственных взаимодействий и рисков, связанных с COVID-19.
Для временного облегчения состояния используют обезболивающие препараты. Они нарушают высвобождение медиаторов воспалительной реакции, обуславливающих появление болевых ощущений. Парацетамол — безопасный анальгетик при коронавирусе, который можно принимать при отсутствии индивидуальных противопоказаний. Это лекарство блокирует болевые ощущения в области центральной нервной системы и снижает температуру тела при лихорадке.
Препараты для облегчения цефалгии
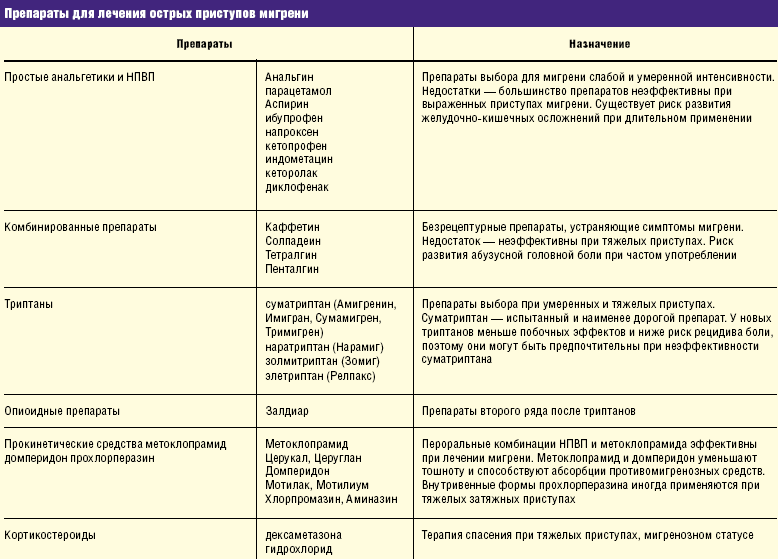
- Нестероидные противовоспалительные средства. Терапевтический эффект этой группы медикаментов связан с блокированием циклооксигеназы и предотвращением высвобождения медиаторов воспаления. Это ибупрофен, нимесулид и другие лекарственные средства. В ряде случаев прием НПВС при ковиде небезопасен, поэтому предварительно следует проконсультироваться у врача.
- Триптаны — эффективные препараты для купирования приступов мигрени. Терапевтические эффекты включают сужение кровеносных сосудов, подавление болевых ощущений и устранение других мигренозных симптомов. Это рецептурные медикаменты, которые следует принимать только после прохождения врачебного обследования.
- Спазмолитики. Препараты этой группы снижают тонус мышечной оболочки сосудов и нормализуют кровоснабжение тканей. Обычно назначаются в составе комплексной медикаментозной терапии при наличии соответствующих показаний.
- Седативные препараты для облегчения стресса и устранения бессонницы. Они не облегчают боль напрямую, но помогают избавиться от факторов риска возникновения неприятных ощущений.
С учетом результатов диагностики невролог может дополнительно назначить средства для лечения гипертонии, тромбоза, церебральной ишемии или других патологических состояний.
Немедикаментозное лечение
Медикаменты лишь временно облегчают боль. Для достижения выраженного терапевтического эффекта и устранения причины появления цефалгии врач может назначить следующие методы лечения:
- Мануальная терапия. Лечебный массаж нормализует кровоснабжение и устраняет сдавливание нервов в области шеи. Также этот способ терапии избавляет человека от повышенного мышечного тонуса.
- Физиотерапия. Применяются физические методы воздействия на организм. Процедуры особенно эффективны в случае, если у пациента с COVID-19 голова болит из-за обострения остеохондроза или невралгии.
- Оперативное вмешательство. Хирургическое лечение необходимо при ишемическом инсульте, тромбозе и других осложнениях ковида, вызывающих цефалгию.
Важность комплексной терапии при коронавирусе обусловлена воздействием вируса на разные органы и системы. Если обходиться только временным обезболиванием, болевой синдром может остаться после выздоровления
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Сайт не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации.
Основные симптомы штамма омикрон
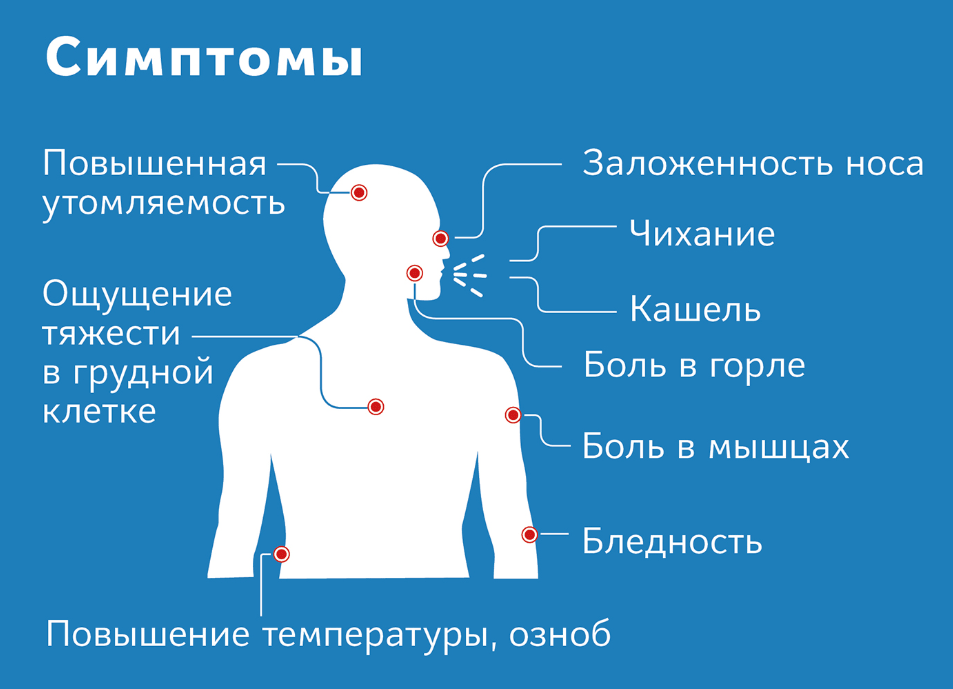
Британские ученые из компании ZOE, создавшие приложение для отслеживания ковид-19, проанализировали симптомы тысяч людей, у которых был выявлен коронавирус в октябре (дельта-вариант) и в декабре (омикрон-штамм). Согласно предварительному анализу, четких различий в ранних проявления разных штаммов не обнаружено. В обоих случаях в первые 3 суток у половины заболевших отмечаются классические симптомы: жар, кашель, потеря вкуса /обоняния.
Ученые из Великобритании выделили 5 характерных проявлений заражения: головная боль, чихание, насморк, усталость и боль в горле. Некоторые заболевшие отмечали потерю аппетита, сильный кашель и туман в голове .
Симптомы омикрон штамм по дням:
- В начале болезни омикрон протекает, как обычное ОРВИ. Заболевание начинается с общего недомогания, головных и мышечных болей, усталости, однако затем, в отличие от обычной простуды, которая развивается медленно, при коронавирусе быстро присоединяется заложенности носа, боль и першение в горле.
- От первых признаков болезни до ее развернутой клинической картины может пройти от нескольких часов до 1–2 суток.
- При тяжелом течении на 5 день от начала заболевания состояние пациентов ухудшается, появляется одышка, нехватка воздуха, прогрессирует слабость, повторно повышается температура тела.
В своем заявлении руководитель Екатеринбургского центра «Вектор» Роспотребнадзора А. Семенов сообщил, что главный симптом омикрон штамма коронавируса в том, что вирус быстро (по сравнению с другими вариантами) спускается в легкие. Благодаря повышенной тропности к эпителию, воспаление развивается спустя 3–5 дней с момента появления симптомов.
Дорогой читатель, мы собрали всю самую важную и актуальную информацию о COVID-19 на 1 странице — главное о коронавирусе.Также, доступна актуальная статистика по: России, Москве, Подмосковью и городам, СпБ и всем регионам РФ и странам мира.
У взрослых
У большинства пациентов коронавирусная инфекция протекает по схожему с простудой сценарию. Основные симптомы омикрон-штамма у взрослых:
- головная боль;
- насморк и чихание;
- боль в горле;
- снижение аппетита;
- повышенная усталость.
Интенсивная головная боль появляется одной из первых, носит двухсторонний пульсирующий или давящий характер и плохо поддается действию обезболивающих.
У 60% заболевших встречается заложенность носа и насморк, а вот потеря обоняния, характерная для первых вариантов ковид-19, встречается не более чем у трети инфицированных. По данным Discovery Health новым необычным симптомом штамма омикрон выступают интенсивные боли в области поясницы.
Симптомы и признаки у детей
У заболевших новым штаммом детей в 15% случаев появляется сыпь, отметила сотрудник Г.Н. Габричевского Дарья Хавкина. У несовершеннолетних отмечается лихорадка, насморк, боли в горле, кашель.
Омикрон штамм вызывает следующие симптомы у детей:
- повышенная утомляемость, слабость, сонливость;
- отказ от еды, снижение аппетита;
- боли в мышцах и суставах;
- тошнота, рвота, боли в животе, расстройства кишечника.
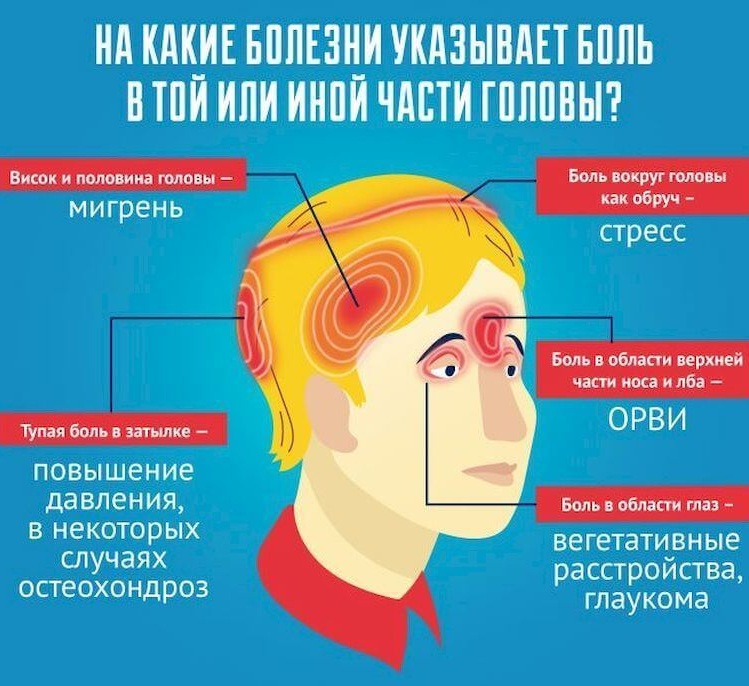
Вторичная головная боль и заболевания, при которых она встречается
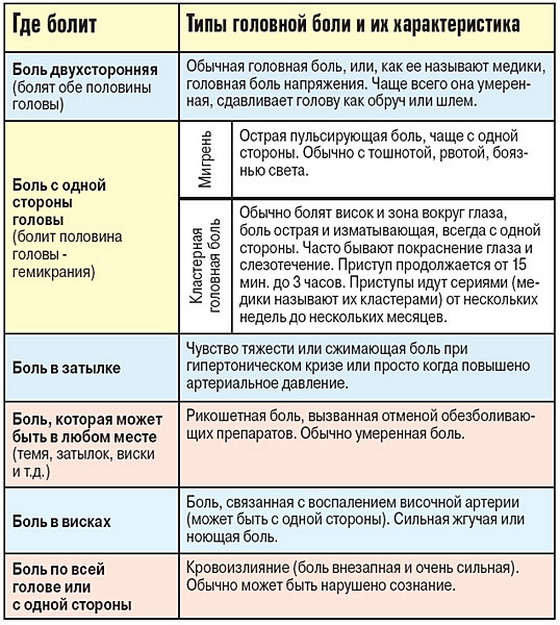
В целом, первичная головная боль, хотя и нарушает нормальное течение жизни в период приступов, серьёзных последствий для общего состояния здоровья человека не несёт. А вторичная боль, несмотря на то, что встречается гораздо реже (в 5 % случаев), может быть следствием опасного заболевания.
Головная боль обязательно присутствует среди симптомов следующих заболеваний:
- вегето-сосудистая дистония (головные боли могут сочетаться с головокружением, тошнотой, колебаниями артериального давления);
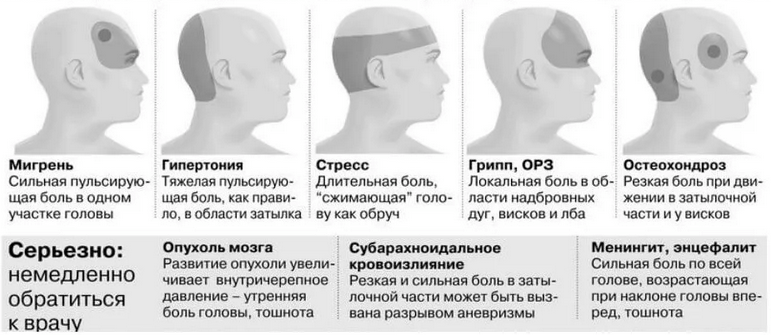
- гипертоническая болезнь (боль в основном локализируется в затылочной области, могут быть головокружения, шум в голове, «мушки» перед глазами, ощущаться жар в голове, боль в сердце);
- инсульт;
- черепно-мозговых травмы;
- менингит;
- энцефалит;
- глазные заболевания (например, глаукома);
- заболевания уха и носоглотки (отит, синуситы);
- невралгия;
- сахарный диабет;
- почечная недостаточность;
- онкологические заболевания.
Причины головной боли
Различают первичную и вторичную головную боль. Первичной считается такая боль, которая не является сопутствующим симптомом, а представляет собой самостоятельное заболевание. В этом случае, именно головная боль является основной проблемой. Вторичная головная боль – это одно из проявлений заболевания, не сводящегося к головной боли. Сильной головной болью могут сопровождаться инфекционные заболевания, отравления различной природы (как ядовитыми веществами, поступившими в организм извне, так и выработанные внутри организма, – например токсинами, которые образуются в результате деятельности в организме вирусов и патогенных микробов). Голова может разболеться в результате стресса, изменения погоды, переохлаждения или перегрева организма, при недостатке сна, голоде, переедании, при недостатке кислорода, — причиной может стать всё, что ведёт к нарушению необходимого для деятельности мозга обмена веществ.
Таким образом, если у Вас заболела голова, это не обязательно означает, что Вы больны: возможно, это просто результат воздействия случайного фактора. Однако если головная боль возникает периодически или сохраняется достаточно долго, то, скорее всего, имеет место какое-то заболевание. В 95% подобных случаев встречается первичная головная боль, и только в 5% случаев – вторичная.
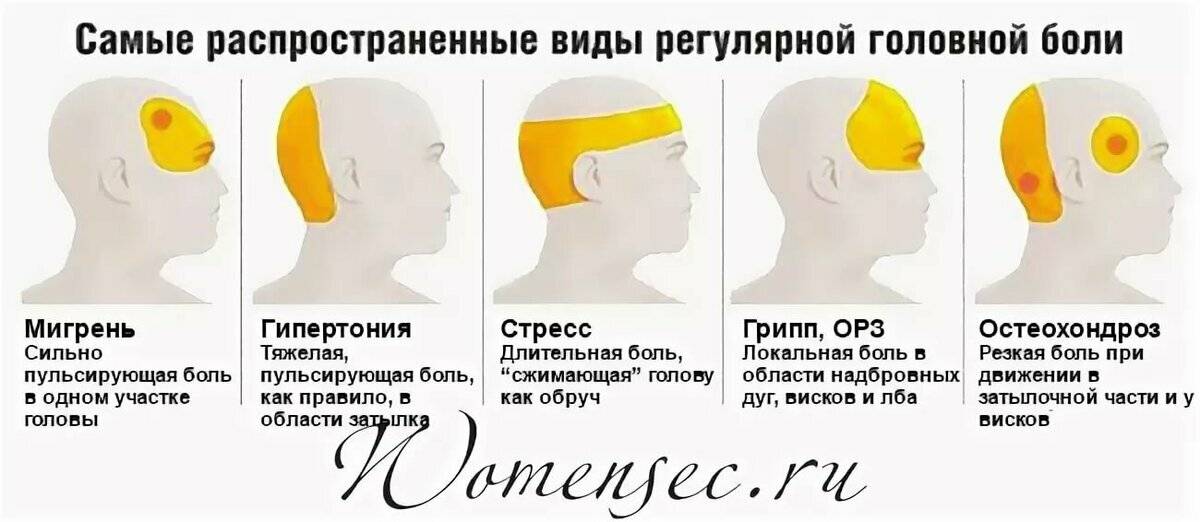
Первичная головная боль. Основные заболевания.
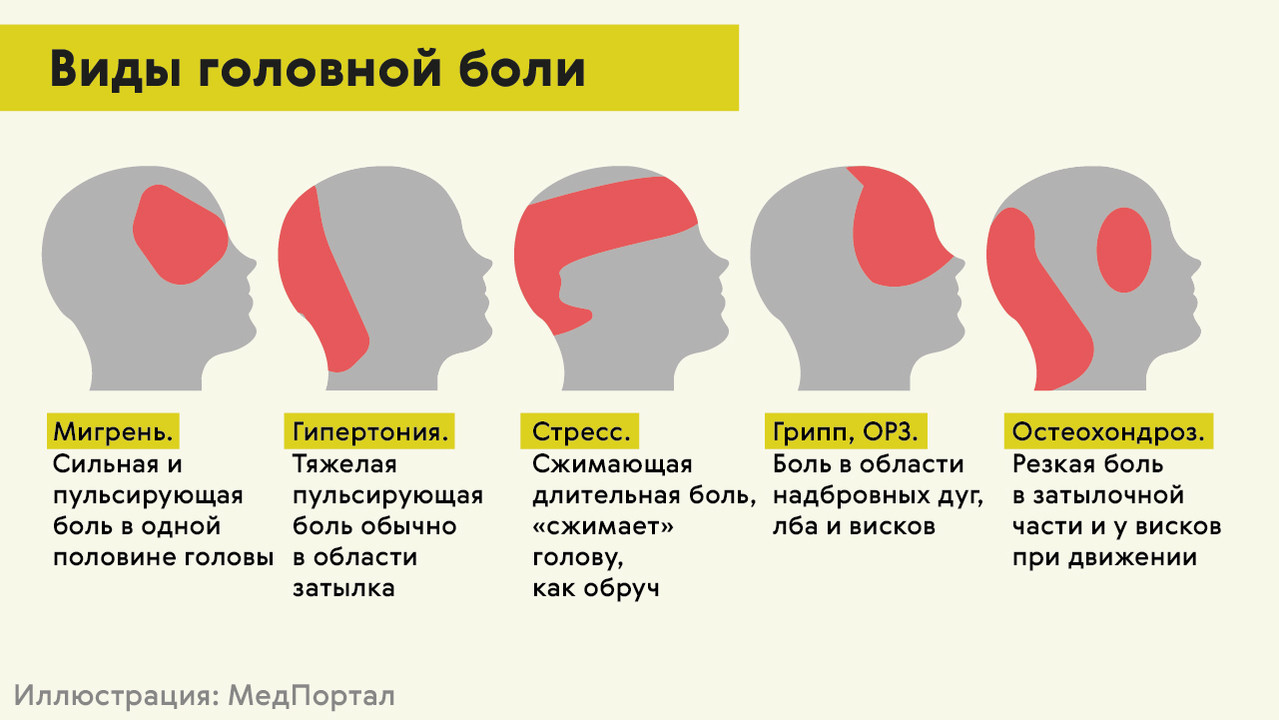
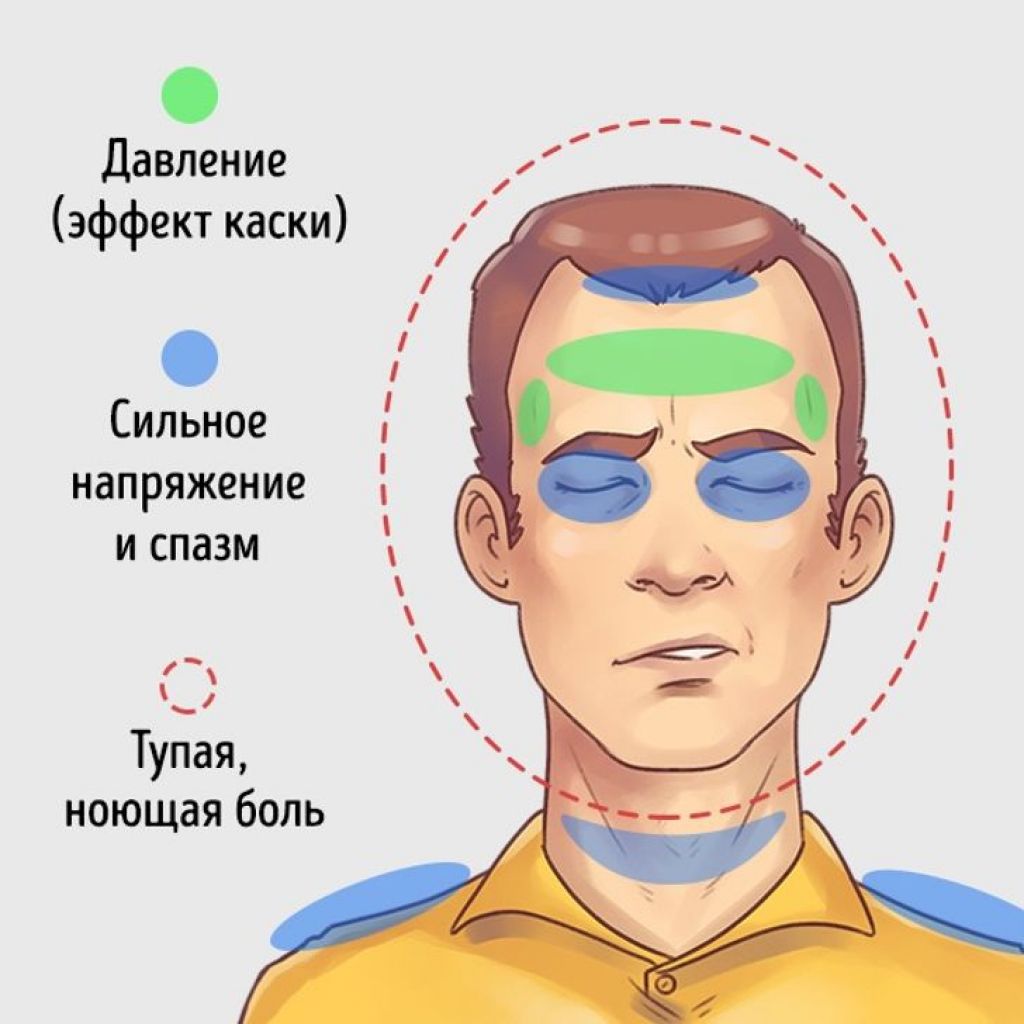
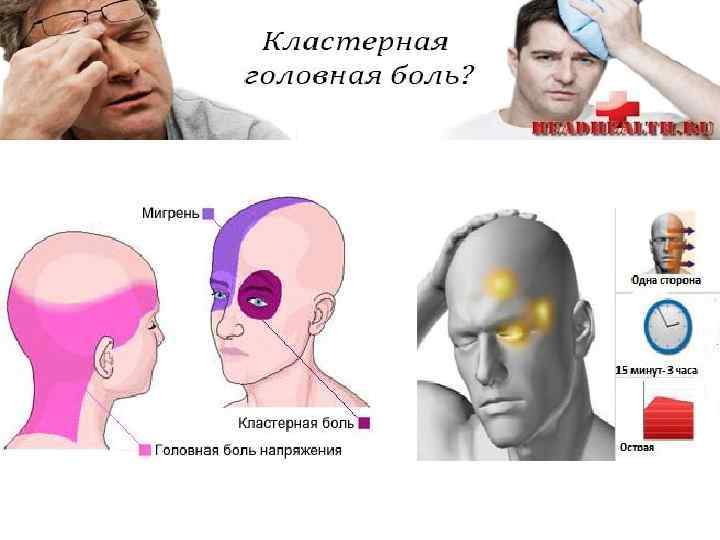
Наиболее часто встречаются такие формы первичной головной боли как «боль напряжения» и мигрень, более редко – кластерная головная боль и другие формы.
Головная боль напряжения (ГБН) может возникнуть у каждого человека. Это самая распространённая форма головной боли, её часто характеризуют как «нормальную» или «обычную» головную боль. Приступы могут продолжаться от 30 минут до нескольких дней. Частота приступов у разных людей различна, она также может варьироваться и у одного человека в различные периоды его жизни. Боль описывается как сдавливающая, сжимающая голову по типу обруча или тесной шапки, как правило, двусторонняя, умеренная. У некоторой части людей она может стать хронической (хроническая боль диагностируется в том случае, если дней с головной болью больше, чем без неё). Человек, испытывающий хроническую головную боль, становится раздражительным. Могут наблюдаться слабость, высокая утомляемость, снижение аппетита, нарушения сна. Причиной ГБН является физическое напряжение мышц и связок головы и шеи — так называемый «мышечный стресс», который может быть следствием, например, работы в неудобной позе. ГБН часто возникает у тех, кто работает за компьютером или чья работа связана с необходимостью вглядываться в детали (ювелиры, часовщики, сборщики электронной аппаратуры, мастера художественной вышивки и т.п.). Значение имеет и эмоциональный фактор: эмоциональное напряжение, вызванное стрессом или состоянием повышенной тревожности, также может привести к возникновению боли.
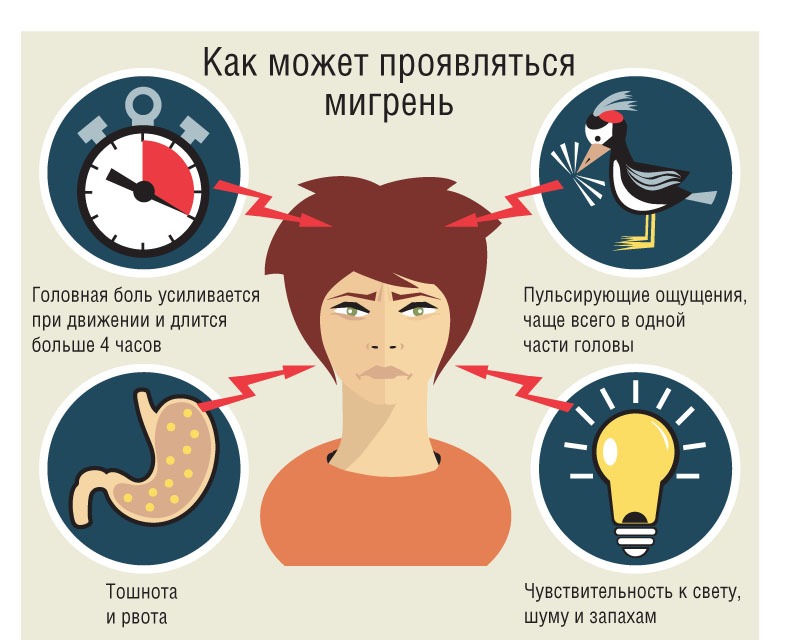
Мигрень характеризуется сильными и мучительными приступами головной боли, которые часто сопровождаются тошнотой (а в некоторых случаях – рвотой), а также непереносимостью света и звуков. Меняется восприятие запахов, нарушаются тепловые ощущения. Приступы мигрени длятся от 4-х часов до 3-х суток и могут повторяться с частотой от 1-2 раз в год до нескольких раз в месяц. В течение приступа могут наблюдаться так называемые «предвестники» – раздражительность, подавленность, усталость, возникающие за несколько часов или даже дней до начала боли. В трети случаев боли предшествуют явления, получившие название «ауры»: за 10-30 минут до приступа могут быть зрительные нарушения (слепые пятна, вспышки, зигзагообразные линии перед глазами), покалывание и онемение, начинающееся с кончиков пальцев и распространяющееся вверх по телу и др.
Предрасположенность к мигрени является врожденной и связана с нарушениями в структурах головного мозга, отвечающих за проведение боли и других ощущений. Мигренью страдает каждый седьмой взрослый, при этом женщины – в три раза чаще мужчин. У девочек мигрень начинается, как правило, в период полового созревания.
Факторы, способствующие развитию приступов мигрени: хроническая усталость, состояние тревоги или стресс, у женщин – менструация, беременность и менопауза.
Но предрасположенность к приступам ещё не означает, что приступ обязательно случится. Есть факторы, которые выступают «спусковым механизмом» приступа. Спровоцировать приступ могут: пропуск приема пищи, недостаточный объём потребляемой жидкости, некоторые продукты, нарушения режима сна, физические нагрузки, перемена погоды, резкая смена эмоций.
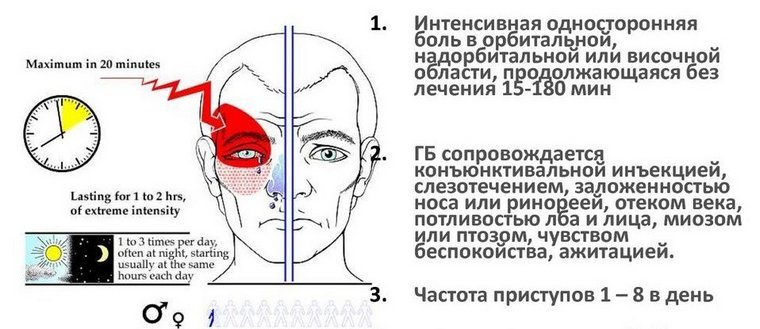
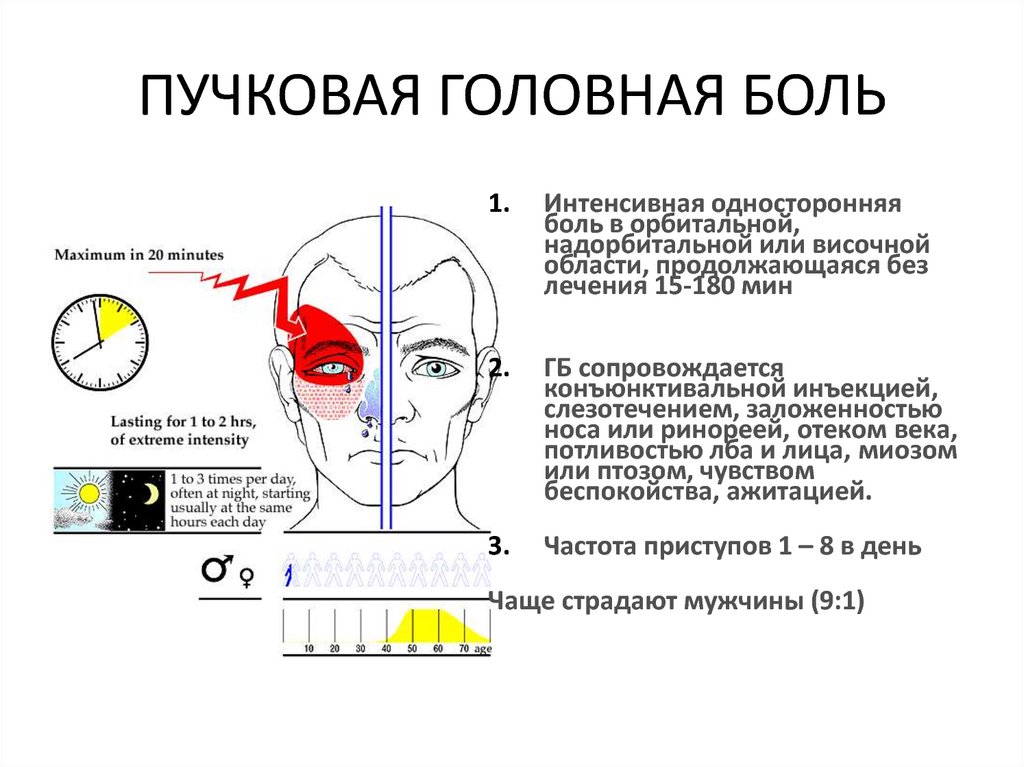
Кластерная (или пучковая) головная боль характеризуется односторонней резкой («кинжальной» или «сверлящей») болью. Интенсивность боли стремительно нарастает в течение 5-10 минут, а сам приступ длится от 15 минут до 3-х часов, в течение которых больной не может найти себе места. Боль, как правило, локализуется в области глаза, при этом глаз может покраснеть и слезиться. Повторяющиеся приступы образуют кластер (то есть следуют друг за другом), продолжительность кластера составляет от 6 до 12 недель. Такая форма боли встречается у мужчин в пять раз чаще, чем у женщин. При этом ей более подвержены те, кто много курит или курил в прошлом.
Чем опасен новый омикрон штамм
Официально омикрон штамм выявлен в России и более чем в 100 странах мира. По предварительным данным симптомы при заражении менее тяжелые, чем при варианте Дельта. Вирус опасен тем, что способен быстро заражать большое количество людей и создавать нагрузку на систему здравоохранения.
По данным ВОЗ омикрон способен обходить иммунную защиту и вызывать заболевание у переболевших коронавирусом или тех, кто был привит давно и не получил бустерную дозу.
Под угрозой находятся невакцинированные лица из групп риска — пожилые, пациенты с хроническими заболеваниями, иммунодефицитами, онкологией. Еще одна опасность нового штамма состоит в том, что он чаще других вариантов поражает детей и подростков.
Может ли омикрон привести к длительному постковидному состоянию?
Чем опасен омикрон штамм? У большинства зараженных, часть людей после выздоровления сталкивается с лонг-ковидом и постковидными состояниями, которые значительно ухудшают качество жизни.
Наталья Пшеничная, директор по клинико-аналитической работе ЦНИИ эпидемиологии Роспотребнадзора, в своем заявлении отметила, что постковидный синдром после перенесенного омикрон-штамма не будет отличаться от состояния после заражения другими вариантами коронавируса.
К факторам риска относят средний и пожилой возраст, наличие сопутствующих заболеваний, отсутствие прививок. Затяжной кашель, слабость, одышка, нарушения сна, тревога и депрессия сохраняются у каждого пятого переболевшего COVID-19 независимо от степени тяжести протекающей патологии.